
ICDって聞いたことはあるけど、正直よくわからない…そんなふうに感じていませんか?
ショックがくるって聞くと怖いし、いざ患者さんに説明するとなると不安になりますよね。
この記事では
- ICDとは何かをやさしく理解できる
- 看護師が見るべき観察ポイントがわかる
- ショック時の対応や患者指導ができるようになる
が分かりますよ♪
結論👉
ICDは致死性不整脈から命を守るための装置であり、看護では「作動時の対応」と「日常生活の指導」がとても重要になります。
この記事では、ICDの基本から看護で必要な観察・対応・患者指導まで、やさしく解説していきます😊
ICDとは何かを看護師向けにわかりやすく解説
まずはICDの基本からしっかり押さえていきましょう。
ICDは循環器でよく登場する機器ですが、「なんとなく怖い装置」というイメージを持っている方も多いですよね。
ここでは、新人看護師さんでも理解できるように、シンプルに整理していきます😊
ICDとは何か(新人向けに簡単に説明)
ICDとは植込み型除細動器のことで、体内に植え込まれる医療機器です。
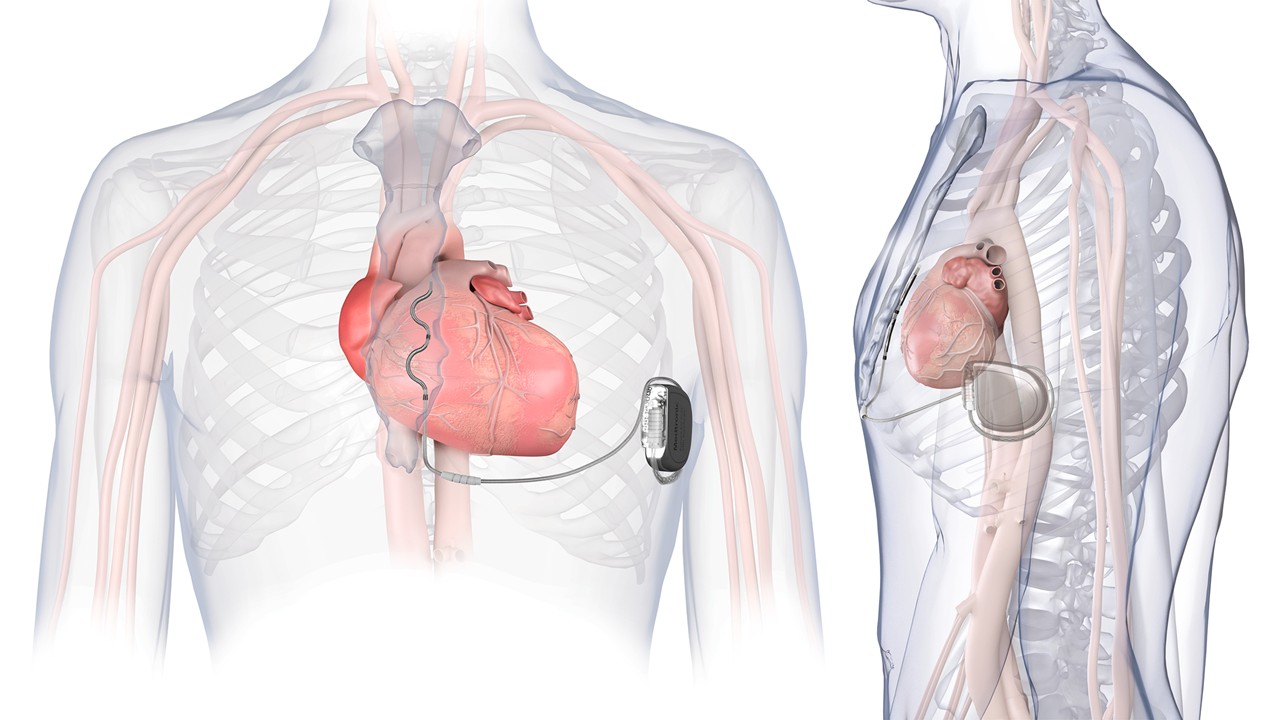
役割はとてもシンプルで、命に関わる危険な不整脈を止めることです。
具体的には、心臓の動きを常に監視していて、心室頻拍や心室細動といった致死性不整脈が起きたときに、自動で治療を行います。
治療の方法は主に2つです。
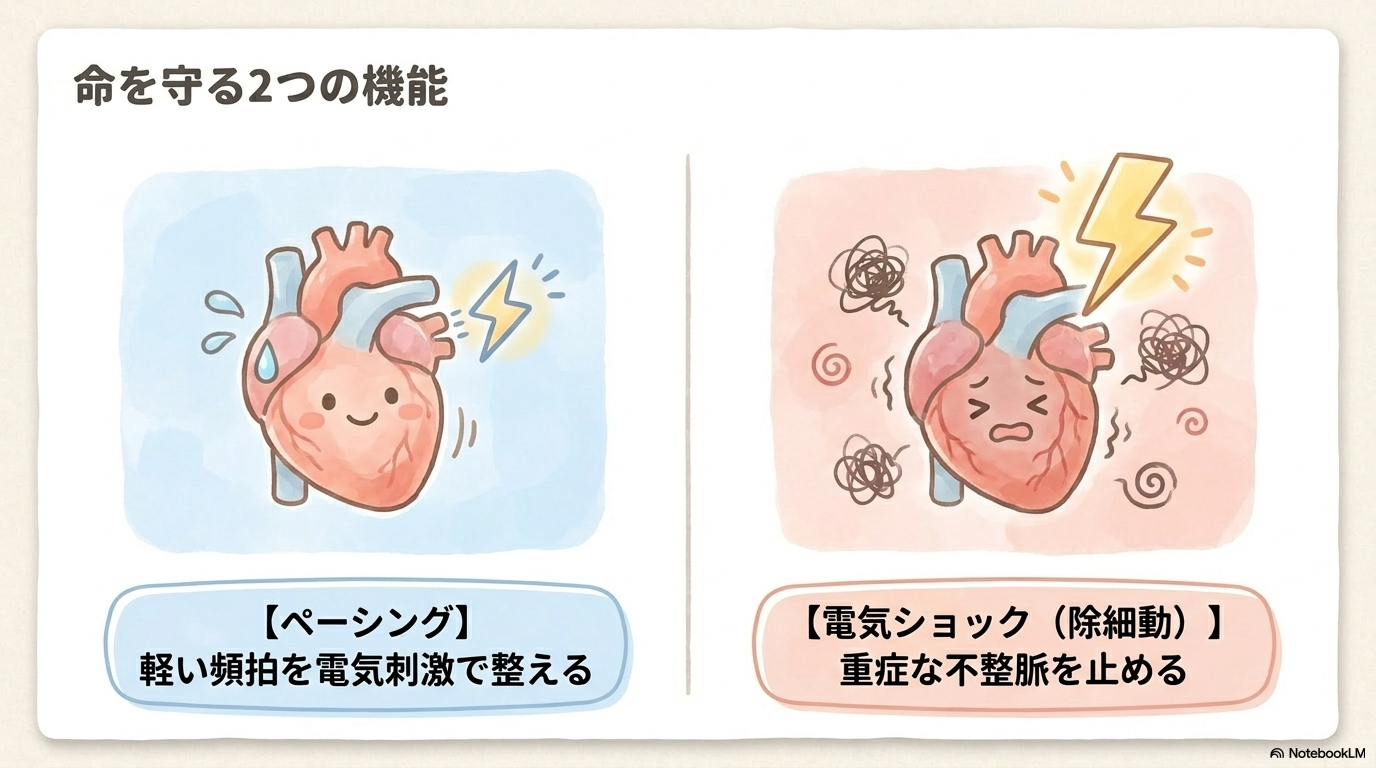
- 軽い頻拍 → ペーシング(電気刺激で整える)
- 重症な不整脈 → 電気ショック(除細動)
イメージとしては、体内に入ったAEDと考えるとわかりやすいですね。
ICDの仕組み(除細動とペーシングの役割)
ICDは「本体」と「リード(電線)」で構成されています。
胸の皮下に本体が埋め込まれ、そこから伸びたリードが心臓の中に入っています。
このリードが心臓の電気信号を読み取り、異常があればすぐに反応します。
ここで大事なポイントは、ICDは異常が起きてから治療する装置ということです。
つまり、不整脈を予防するわけではなく、起きたときに命を守るための装置なんですね。
そのため、抗不整脈薬の内服などは継続が必要になります。
ペースメーカーとの違い
ここは現場でもよく聞かれるポイントです。
ざっくり整理すると、次のように考えると理解しやすいですよ。
- ペースメーカー → 脈が遅いのを助ける
- ICD → 危険な速い脈を止める
もう少し具体的に違いを見てみましょう。
| 項目 | ペースメーカー | ICD |
|---|---|---|
| 対象 | 徐脈 | 心室頻拍・心室細動 |
| 役割 | 脈を維持する | 致死性不整脈を止める |
| ショック | なし | あり(強い衝撃) |
新人のうちは「遅い=ペースメーカー、危険な速い=ICD」と覚えておくと、かなり整理しやすいです😊
ICDの適応と対象患者を理解する
ICDは「誰にでも使う機械」ではなく、限られた患者さんに対して適応されます。
この章では、どんな患者さんにICDが使われるのかを理解していきましょう。
ここを押さえておくと、臨床で「なぜこの人にICDが入っているのか」がイメージしやすくなりますよ😊
ICDの適応となる疾患
ICDが適応になるのは、主に突然死のリスクが高い致死性不整脈をもつ患者さんです。
代表的なのは以下のような不整脈です。
- 心室頻拍(VT)
- 心室細動(VF)
これらは放置すると数分で心停止につながる危険な不整脈です。
また、すでに不整脈を起こしていなくても、以下のような患者さんはリスクが高いためICDが検討されます。
- 心筋梗塞後で心機能が低下している
- 拡張型心筋症などの心筋疾患
- 突然死の既往がある(蘇生後など)
つまりICDは、「今起きている不整脈」だけでなく「将来の突然死リスク」も含めて判断されるのが特徴です。
一次予防と二次予防の違い
ICDの適応を理解するうえで重要なのが、「一次予防」と「二次予防」です。
少し難しく感じるかもしれませんが、考え方はシンプルです。
| 分類 | 意味 | イメージ |
|---|---|---|
| 一次予防 | まだ発症していないがリスクが高い | 起こる前に防ぐ |
| 二次予防 | すでに致死性不整脈を経験している | 再発を防ぐ |
例えば、心室細動で一度倒れて蘇生された患者さんは「二次予防」です。
一方で、心機能が低下していて将来発症するリスクが高い場合は「一次予防」となります。
看護師としては、どちらの目的でICDが入っているかを理解しておくと、患者さんへの説明や関わり方が変わってきます。
突然死予防としてのICDの役割
ICDの最大の目的は、突然死を防ぐことです。
致死性不整脈は、予測が難しく、突然発症することが多いです。
そのため、発症した瞬間に対応できるICDは、非常に重要な治療となります。
ただしここで注意したいのは、ICDは病気そのものを治すわけではないという点です。
あくまで「命を守るための保険」のような役割になります。
そのため、以下のような治療は継続されます。
- 抗不整脈薬の内服
- 心不全治療
- 生活習慣の管理
この理解があると、患者さんへの指導でも説得力が出てきますよ😊
ICD患者の看護で重要な観察項目
ここからは看護の実践に入っていきます。
ICD患者さんを受け持ったときに、「何を観察すればいいのか?」はとても重要ですよね。
この章では、新人看護師さんがまず押さえるべき観察ポイントを具体的に解説します😊
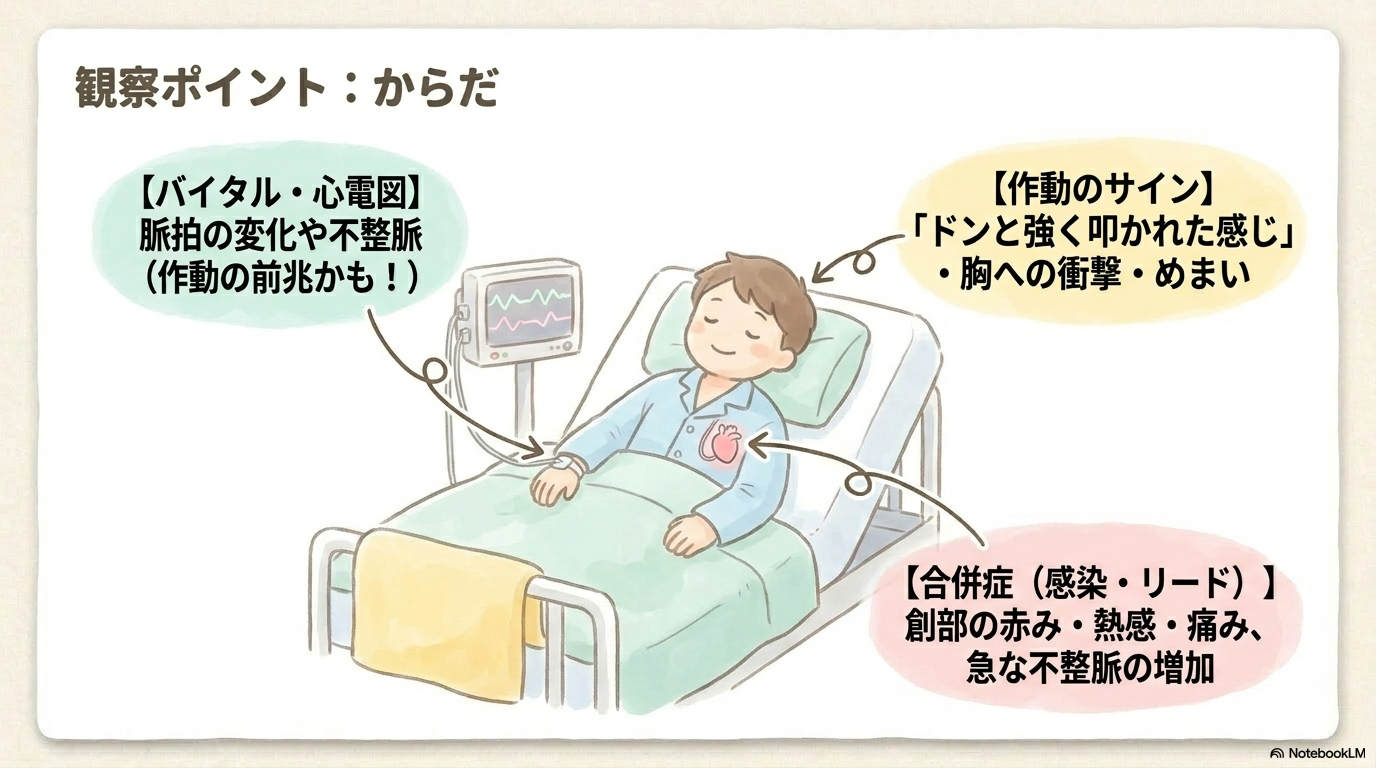
バイタルサインと心電図の観察
ICD患者さんでは、まず基本となるのがバイタルサインと心電図の観察です。
特に重要なのは脈拍の変化とリズム異常です。
- 頻脈(急に脈が速くなる)
- 不整脈の出現
- 脈の不規則さ
ICDは不整脈を検知して作動するため、これらの変化は作動の前兆である可能性があります。
また、SpO₂や血圧低下、呼吸状態の変化もあわせて観察し、全身状態を評価することが大切です。
ICD作動の有無と症状
ICD患者さんで特に重要なのが、「作動したかどうか」の把握です。
患者さんはショック時に以下のような症状を訴えることがあります。
- 「ドンと強く叩かれた感じ」
- 胸への強い衝撃
- 動悸やめまい
ここで重要なのは、ショック=異常ではなく、命を守る正常な作動であるという理解です。
ただし、以下のような場合は注意が必要です。
- 短時間に複数回ショックがある
- 症状(胸痛・意識低下)が強い
これらは危険な不整脈が続いている可能性があり、迅速な対応が必要になります。
合併症(感染・リードトラブル)
ICDは体内に機器を植え込むため、合併症の観察も重要です。
特に注意したいのは以下の2つです。
- 感染
- リードトラブル
感染では、以下のような所見をチェックします。
- 創部の発赤・腫脹・熱感
- 滲出液や疼痛
- 発熱
リードトラブルでは、
- 急な不整脈の増加
- ICDの誤作動
- ペーシング不全
などがヒントになります。
「なんかおかしい」と感じた違和感は、早めに報告することがとても大切です。
精神面の観察(不安・ショックへの恐怖)
ICD患者さんで見落とされやすいのが精神面です。
ICDは命を守る装置ですが、患者さんにとっては
- いつショックが来るかわからない
- また倒れるかもしれない
という強い不安につながります。
そのため、心理的サポートも重要な看護です。
具体的には、
- 不安の訴えをしっかり聞く
- ICDの役割をわかりやすく説明する
- 必要時は医師や心理職と連携する
といった関わりが大切になります。

観察のポイントを押さえておくと、ICD患者さんへの対応にぐっと自信が持てますよ✨
ICD作動時の看護師の対応
ICD患者さんの看護で、もっとも重要なのが「ショック作動時の対応」です。
いざというときに慌てないためにも、あらかじめ流れをしっかり整理しておきましょう。
ここを理解しておくと、急変時の対応力がぐっと上がりますよ😊
ICDショックが起きたときの初期対応
まず大前提として、ICDのショックは命を守るための正常な作動です。
そのうえで、看護師としては次の流れで対応します。
- 患者の安全確保(転倒・外傷予防)
- 意識レベルの確認
- バイタルサイン測定
- 症状の確認(胸痛・呼吸困難・動悸など)
ショック後は患者さんが驚いて不安になることが多いので、落ち着いて声をかけることも大切です。
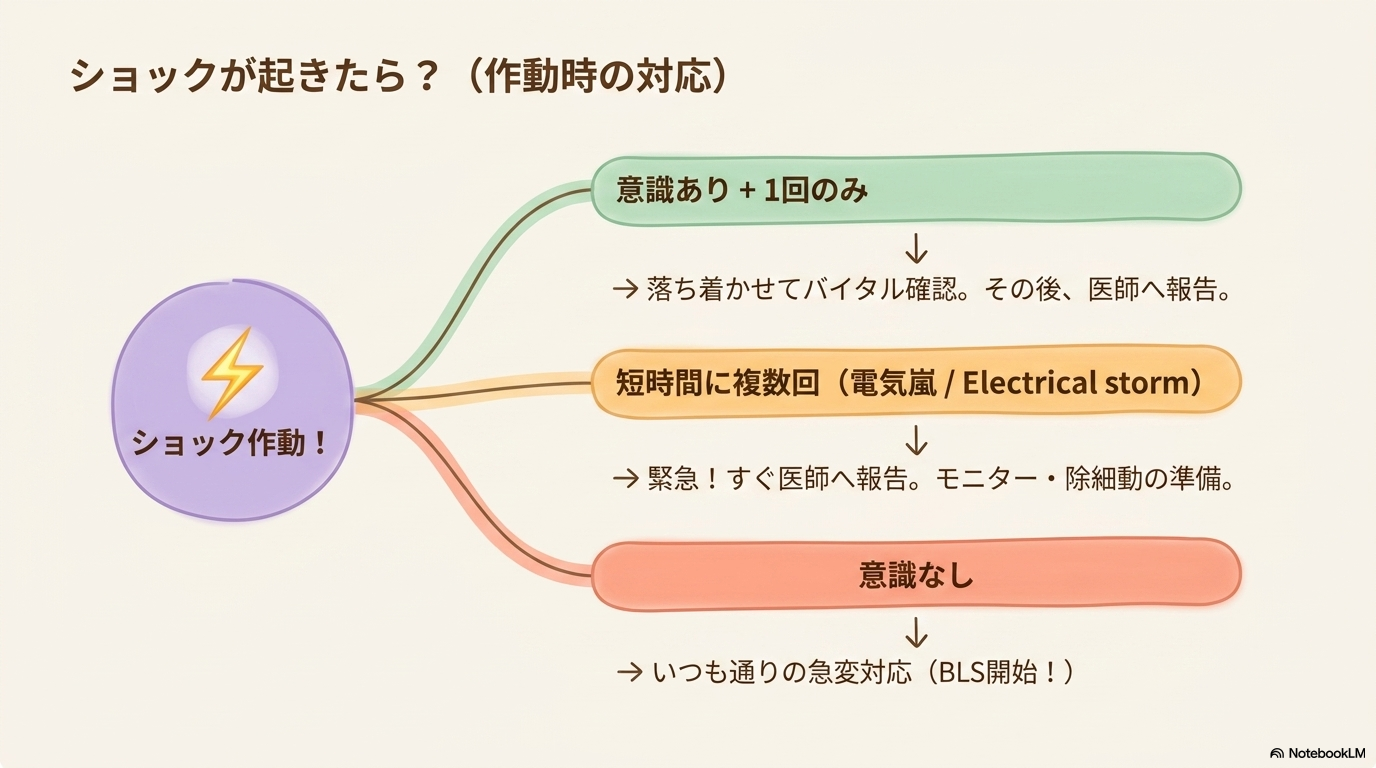
1回のみ作動した場合の対応
ショックが1回だけで、症状が軽い場合は比較的落ち着いて対応できます。
観察ポイントは以下です。
- 意識は保たれているか
- 胸痛や呼吸困難はないか
- バイタルは安定しているか
問題がなければ、すぐに緊急対応になるとは限らず、医師へ報告し指示を仰ぐ流れになります。
ただし、「いつもと違う」「違和感がある」と感じた場合は、遠慮せず早めに報告しましょう。
複数回作動(電気嵐)の対応
短時間に何度もショックが起きる場合は、電気嵐(Electrical storm)と呼ばれる危険な状態の可能性があります。
この場合は緊急対応です。
- すぐに医師へ報告
- モニター装着・心電図評価
- 酸素投与や静脈路確保の準備
- 除細動・薬剤投与の準備
患者さんは強い恐怖や苦痛を感じていることが多いため、身体面だけでなく精神的サポートも忘れないようにしましょう。
意識消失時の対応(BLS・AED含む)
ショックの有無にかかわらず、患者さんが意識消失した場合は通常の急変対応を行います。
ポイントはここです👇
- 反応・呼吸の確認
- なければすぐに胸骨圧迫開始
- AEDの準備・使用
ここで重要なのは、ICDが入っていてもAEDは使用可能という点です。
「ICDがあるから何もしなくていい」は間違いなので注意しましょう。

ICD対応は難しそうに感じますが、基本は「急変対応+少しの知識」です。
流れを押さえておけば、落ち着いて行動できますよ✨
💡転職や職場選びに悩んでいませんか?
ICD対応のように、急変対応が求められる職場は環境によって負担が大きく変わります。
「もっとサポート体制が整った職場で働きたい」と感じたら、
LINE登録であなたに合った看護師求人をチェックしてみてください😊
ICD患者の退院指導と生活上の注意点
ICD患者さんの看護では、退院後の生活指導もとても重要です。
「命を守る装置が入ったあと、どう生活すればいいのか」は患者さんにとって大きな不安になりますよね。
ここでは、臨床でそのまま使える指導ポイントを整理していきます😊
日常生活と活動制限
ICDを植え込んだからといって、すべての活動が制限されるわけではありません。
基本的には、主治医の許可範囲で日常生活は可能です。
ただし注意が必要な活動もあります。
- 高所作業(転落リスク)
- 単独での水泳や入浴
- 重機操作など危険を伴う作業
これらは、ショックや意識消失が起きた場合に重大な事故につながる可能性があるためです。
患者さんには「もしその場で倒れたらどうなるか?」という視点で説明すると理解しやすいですよ。
電磁波・機器の注意点
ICDは電気機器のため、強い電磁波の影響を受ける可能性があります。
特に注意したいのは以下です。
- IH調理器やIH炊飯器
- 携帯電話
- 電気治療器(低周波治療器など)
重要なのは距離を保つことです。
例えば、
- 携帯電話は植込み部位と反対側の耳で使う
- 胸ポケットに入れない
といった具体的な行動で説明すると、患者さんもイメージしやすくなります。
運転制限と社会生活
ICD患者さんでは、運転に関する制限があります。
これは、運転中に意識消失が起きた場合の事故リスクを防ぐためです。
運転の可否は、
- 不整脈の有無
- ICD作動歴
- 経過期間
などによって変わるため、必ず主治医の指示に従うように説明します。
「自己判断で運転しないこと」は重要な指導ポイントです。
定期受診と自己管理
ICDは植え込んで終わりではなく、定期的なチェックが必要です。
チェックでは以下が確認されます。
- バッテリー残量
- 作動履歴
- リードの状態
そのため、定期受診は必ず継続する必要があります。
また、自宅でのセルフチェックとして、
- 毎日の脈拍測定
- 体調変化の記録
なども有効です。
小さな変化に気づくことが、重症化予防につながります。
心理面への支援
ICD患者さんは、「いつショックが来るかわからない」という不安を抱えています。
そのため、精神的サポートはとても重要な看護です。
具体的には、
- 不安や恐怖を否定せず受け止める
- ICDの役割(命を守る装置)を繰り返し説明する
- 必要に応じて医師や多職種と連携する
といった関わりが大切になります。

安心して生活できるように支えるのが看護だね😊
退院指導は「説明して終わり」ではなく、患者さんが実際に生活できるようにイメージさせることが大切です✨
✅まとめ👉この記事で学べるICD看護
この記事のまとめポイント
この記事での再重要部位👉
- ICDは致死性不整脈から命を守るための装置
- 看護では観察・ショック対応・生活指導が重要
- 精神的サポートもICD看護の大切な役割
記事のまとめ
ICDは、心室頻拍や心室細動といった命に関わる不整脈から患者さんを守る重要な治療です。
看護師としては、機械の理解だけでなく、観察・急変対応・退院指導・心理的サポートまで幅広く関わる必要があります。
最初は難しく感じるかもしれませんが、ポイントを整理すれば、少しずつ対応できるようになりますよ😊
ICD患者さんは「いつショックが来るかわからない」という不安を抱えています。
だからこそ、安心して生活できるように支えることが、看護師としてとても大切な役割です。
この記事の内容を現場で活かして、自信を持ってICD患者さんに関われるようになっていきましょう✨
引用・参考
■引用
・国立循環器病研究センター「ICD(植込み型除細動器)」
・MSDマニュアル プロフェッショナル版「植込み型除細動器(ICD)」
・PMDA「ペースメーカ、ICD(植込み型除細動器)をご使用のみなさまへ」
・我が国の植込み式除細動器の作動に関連した不安を持つ患者への支援(埼玉医科大学)
■参考
・大阪医科薬科大学「ICDとは」
・日本不整脈デバイス工業会「ICDのはなし」
・横浜労災病院「植込み型除細動器(ICD)」
・Medtronic「ICD植込み後の生活」
・Boston Scientific「ICDと植込み後の生活」
・ナース専科「ICDの仕組みと適応」
・看護roo!「ICDとは」






