食道がんの患者さんって、術後の観察ポイントが多くて不安になりますよね。
「呼吸?ドレーン?嚥下?何を優先して見ればいいの…」と迷ったことはありませんか?
この記事では
- 食道がん看護でまず押さえるべきポイント
- 術後に重要な観察項目と合併症の見抜き方
- 嚥下・栄養管理と実践的な看護ケア
が分かりますよ♪
結論👉
食道がん看護は「呼吸管理を最優先にしながら、縫合不全・誤嚥・低栄養を早期に見抜くこと」が最も重要です。
この記事では、食道がん患者の周術期を中心に、現場で迷わないための観察ポイントと看護実践をやさしく解説します😊
食道がん看護でまず押さえたいポイント
食道がんの看護は、他の消化器がんと比べても「観察するポイントが多い」と感じやすいですよね。
実はその理由は、手術の侵襲が大きく、呼吸や嚥下、栄養など複数の機能に影響が出やすいからなんです。
この章では、まず全体像として「なぜ食道がん看護が難しいのか」と「新人看護師さんがまず何を意識すべきか」を整理していきます😊
食道がんの治療と看護が難しくなる理由
食道がんでは、食道切除術(開胸・開腹手術)やリンパ節郭清が行われることが多く、身体への侵襲が非常に大きいのが特徴です。
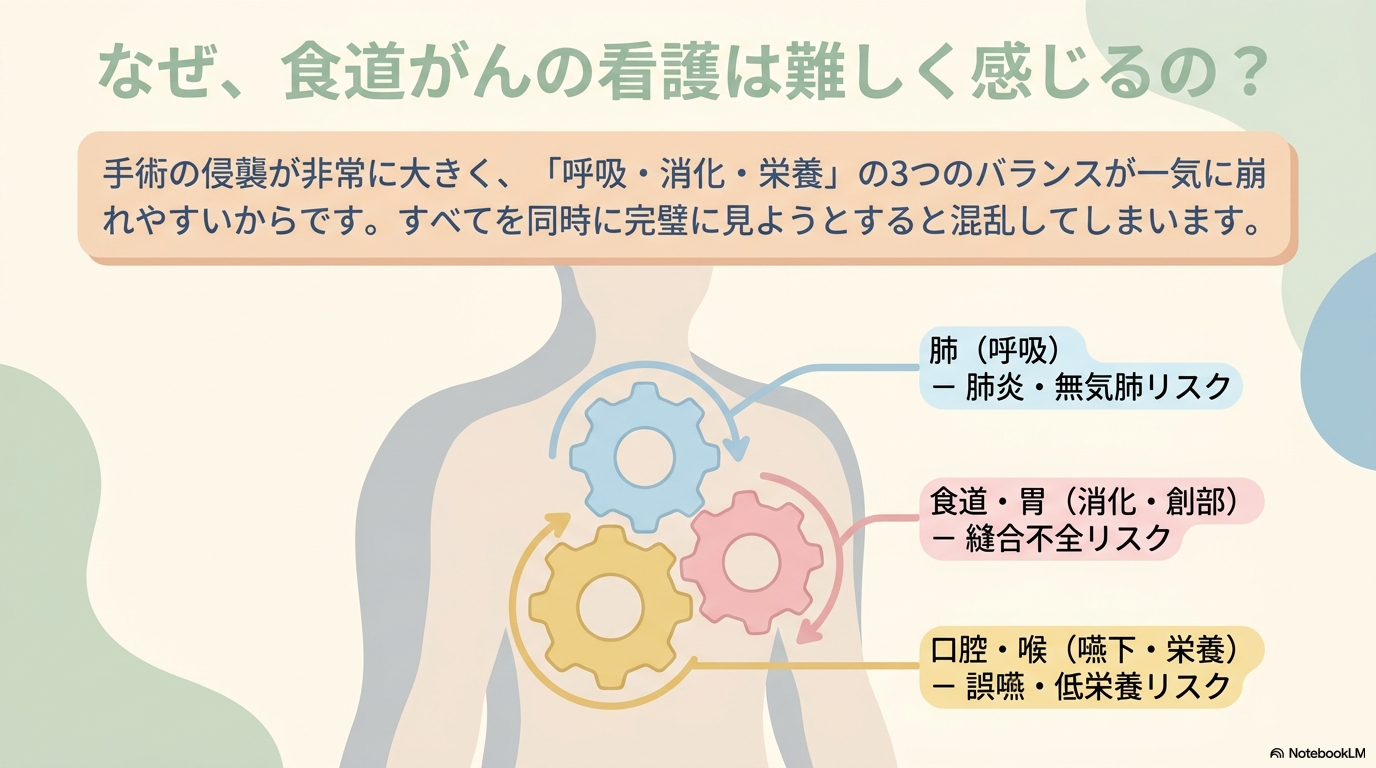
そのため、以下のような問題が同時に起こりやすくなります。
- 呼吸機能の低下(肺炎・無気肺など)
- 嚥下障害による誤嚥リスク
- 縫合不全などの重篤な合併症
- 食事摂取低下による低栄養
つまり、「呼吸・消化・栄養」が一気に崩れやすい疾患なんですね。だからこそ、全体をバランスよく見る力が求められます。
食道がん看護で優先して考えたい看護問題
食道がん看護では、優先順位を意識することがとても大切です。
基本の考え方としては、
- ①呼吸・循環の安定
- ②感染・縫合不全の予防
- ③嚥下・栄養管理
- ④疼痛・ADLの回復
- ⑤心理面の支援
この順番で考えると整理しやすくなります。
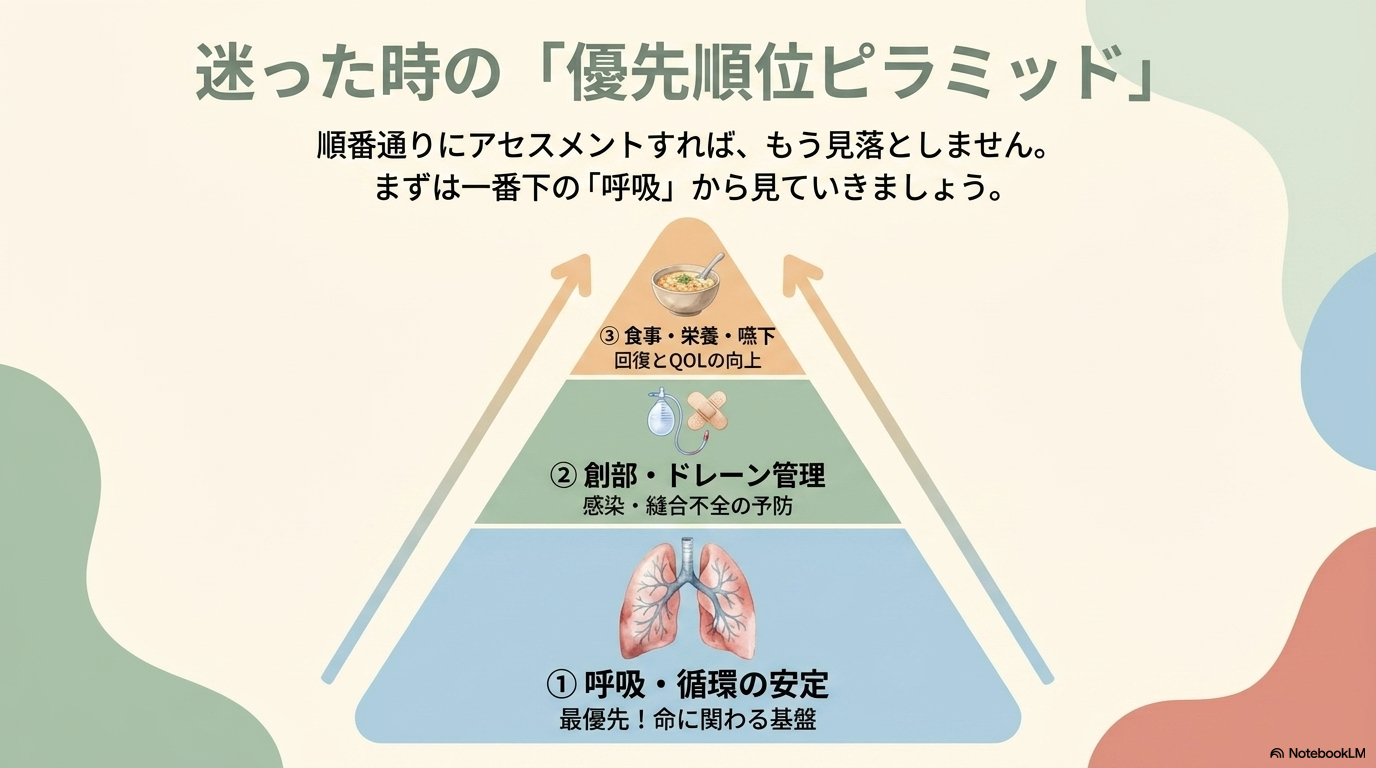
特に最初は、「呼吸が安定しているか」を最優先に見ることが重要です。
呼吸器合併症は命に関わることが多いため、ここを外さないことがポイントです。
新人看護師がまず見るべき全体像
「何から見ればいいのか分からない…」というときは、次の流れで考えると分かりやすいです。
- 呼吸状態(SpO₂・呼吸音・痰)
- バイタルサイン(発熱・脈拍・血圧)
- 創部・ドレーンの状態
- 嚥下・食事状況
- 疼痛と活動度
この順番は、そのまま優先順位にもなっています。
最初から完璧に全部見ようとすると混乱してしまうので、まずは「呼吸→創部→食事」の3つを意識するだけでも、かなり看護が整理できますよ😊

現場でかなり動きやすくなりますよ!
食道がん術後の観察項目
食道がん術後は、合併症のリスクが高く、「早期発見」がとても重要になります。
とくに呼吸器合併症や縫合不全は重症化しやすいため、日々の観察が患者さんの予後を大きく左右します。
この章では、現場で迷わないように「優先順位に沿った観察ポイント」を整理していきます😊
バイタルサインと呼吸状態の観察
まず最優先で確認するのが、呼吸状態とバイタルサインです。
食道がん術後は、肺炎や無気肺などの呼吸器合併症が起こりやすく、早期発見がとても大切です。
- SpO₂の低下
- 呼吸数の増加・努力呼吸
- 湿性ラ音や呼吸音の減弱
- 痰の量・性状(膿性・喀出困難)
これらの変化は、「いつもと違う」に気づけるかがポイントです。
また、発熱・頻脈・血圧低下などは、感染や出血のサインの可能性もあるため、セットで評価しましょう。
創部・頸部・ドレーンの観察
次に重要なのが、創部やドレーンの状態です。
特に食道がんでは、縫合不全の早期発見がとても重要になります。
- 創部の発赤・腫脹・熱感・疼痛
- 頸部の腫れや圧痛(吻合部異常のサイン)
- ドレーン排液量の増加
- 排液の性状(血性・膿性・胆汁様など)
とくに「排液の変化」は重要なヒントになります。
例えば、急に量が増えたり、色が変わったりした場合は、異常のサインかもしれません。
迷ったら早めに報告することが大切です。
嚥下状態と栄養状態の観察
食道がん患者では、嚥下障害や低栄養も大きな問題になります。
経口摂取が始まったら、以下の点をしっかり見ていきましょう。
- むせの有無
- 湿性嗄声(ゴロゴロした声)
- 咳反射の有無
- 食事量・摂取速度
これらは誤嚥のサインになるため、見逃さないことが大切です。
また、体重やアルブミン値なども確認し、栄養状態が維持できているかを評価していきます。
「食べられている=安全」とは限らないので、むせや疲労感も含めて観察するのがポイントです。
疼痛・活動度・精神面の観察
術後の回復を進めるためには、疼痛や活動度の評価も欠かせません。
- 安静時・動作時の痛み
- 深呼吸や咳ができるか
- 離床の進み具合
痛みが強いと、呼吸が浅くなり、結果的に肺炎のリスクが上がってしまいます。
そのため、「痛みの評価=呼吸管理」と考えると理解しやすいですよ。
さらに、食事や体の変化による不安・落ち込みなど、精神面の変化にも目を向けることが大切です😊
食道がん術後に注意したい合併症
食道がん術後は、さまざまな合併症が起こる可能性があります。
その中でも、重症化しやすいものを早期に見抜くことが、看護師の重要な役割です。
この章では、「よく起こる合併症」と「見逃してはいけないサイン」、そして看護のポイントを分かりやすく整理していきます😊
呼吸器合併症と看護
食道がん術後で最も重要なのが呼吸器合併症です。
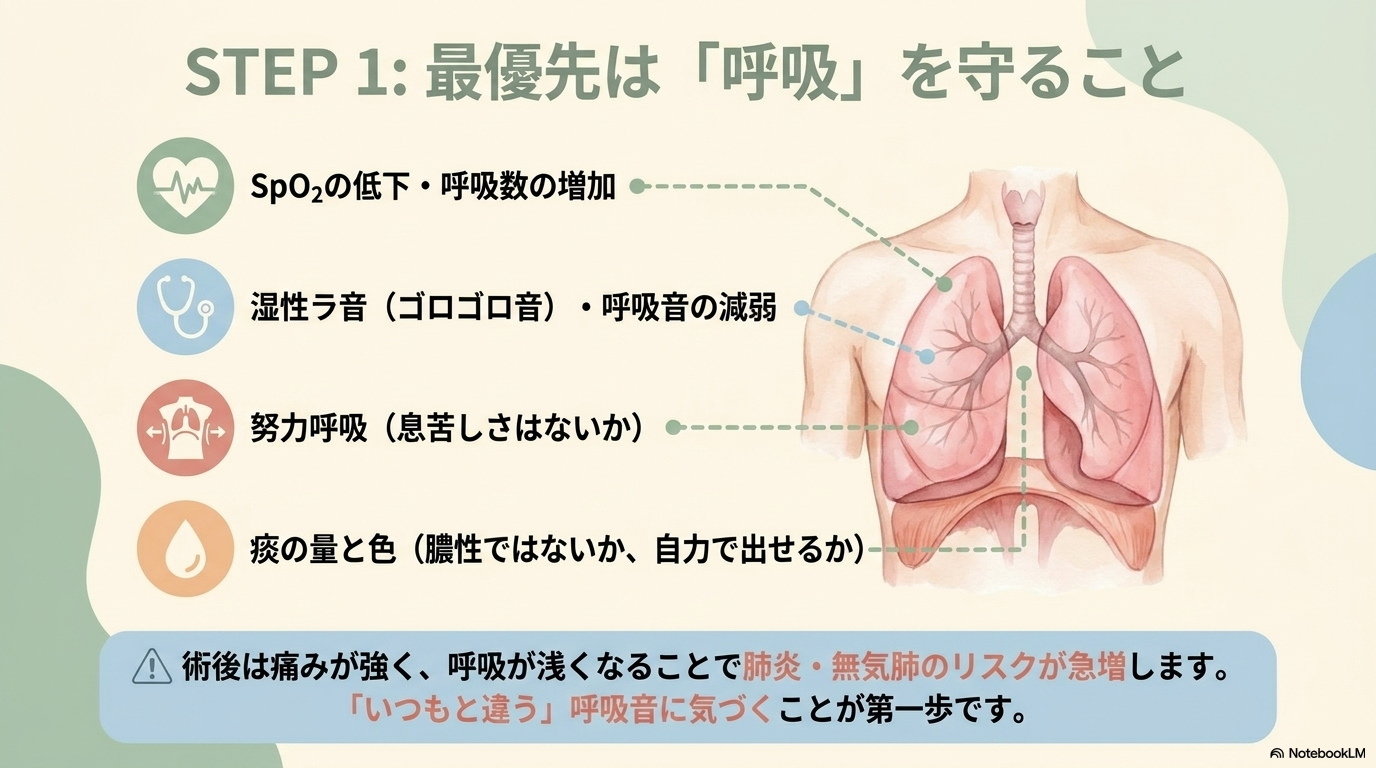
開胸手術や疼痛の影響で呼吸が浅くなり、肺炎や無気肺が起こりやすくなります。
- 発熱
- SpO₂低下
- 湿性ラ音
- 痰が出せない
これらが見られたら要注意です。
看護としては、深呼吸・咳嗽訓練、体位変換、早期離床、口腔ケアを組み合わせて予防していきます。
縫合不全と術後出血の早期発見
次に注意したいのが、縫合不全や術後出血です。
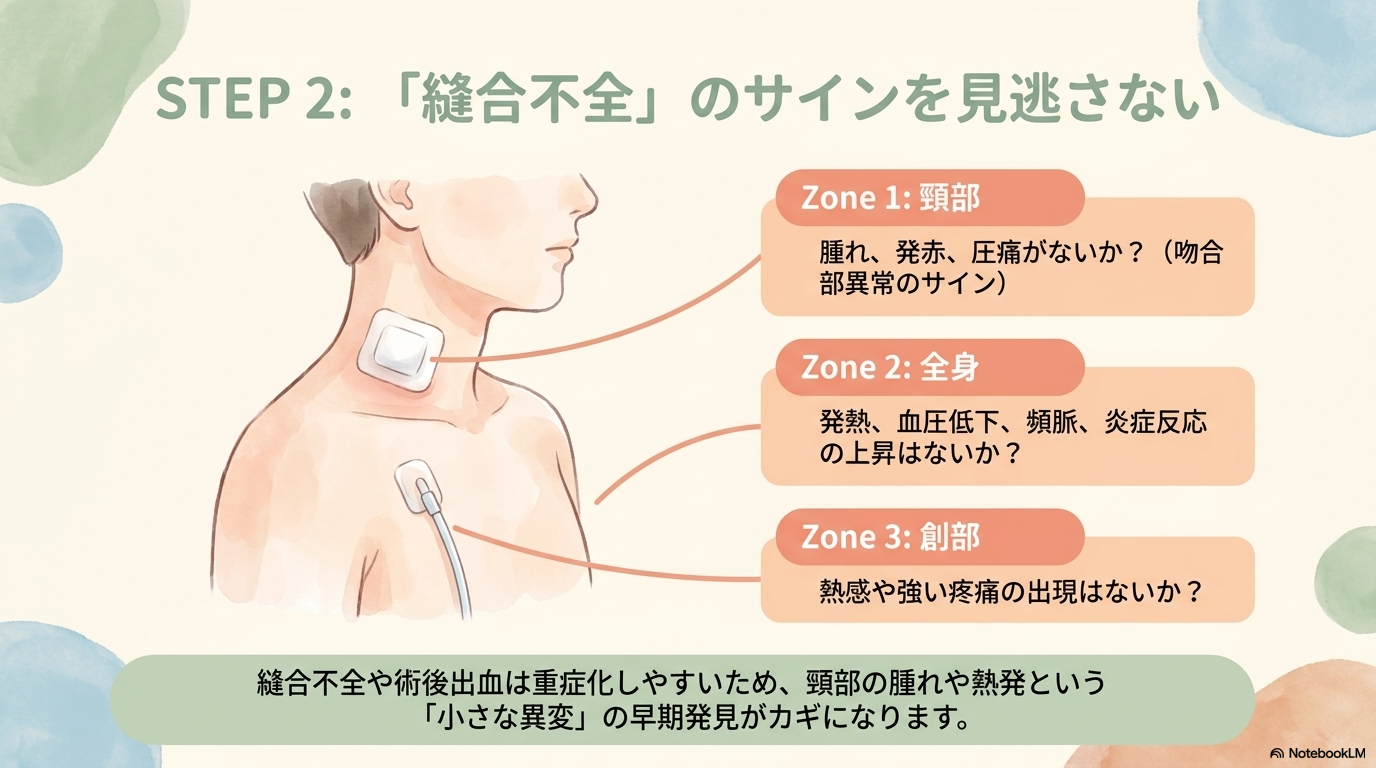
どちらも見逃すと重症化するため、日々の観察がとても重要です。
- 発熱や炎症反応の上昇
- 頸部の発赤・腫脹・疼痛
- ドレーン排液の増加・性状変化
- 血圧低下・頻脈
とくに、「ドレーンの変化」は大きなヒントになります。

少しでも「いつもと違う」と感じたら、すぐに報告することが大切です。
反回神経麻痺と誤嚥への対応
食道がん手術では、反回神経を傷つけることで麻痺が起こることがあります。
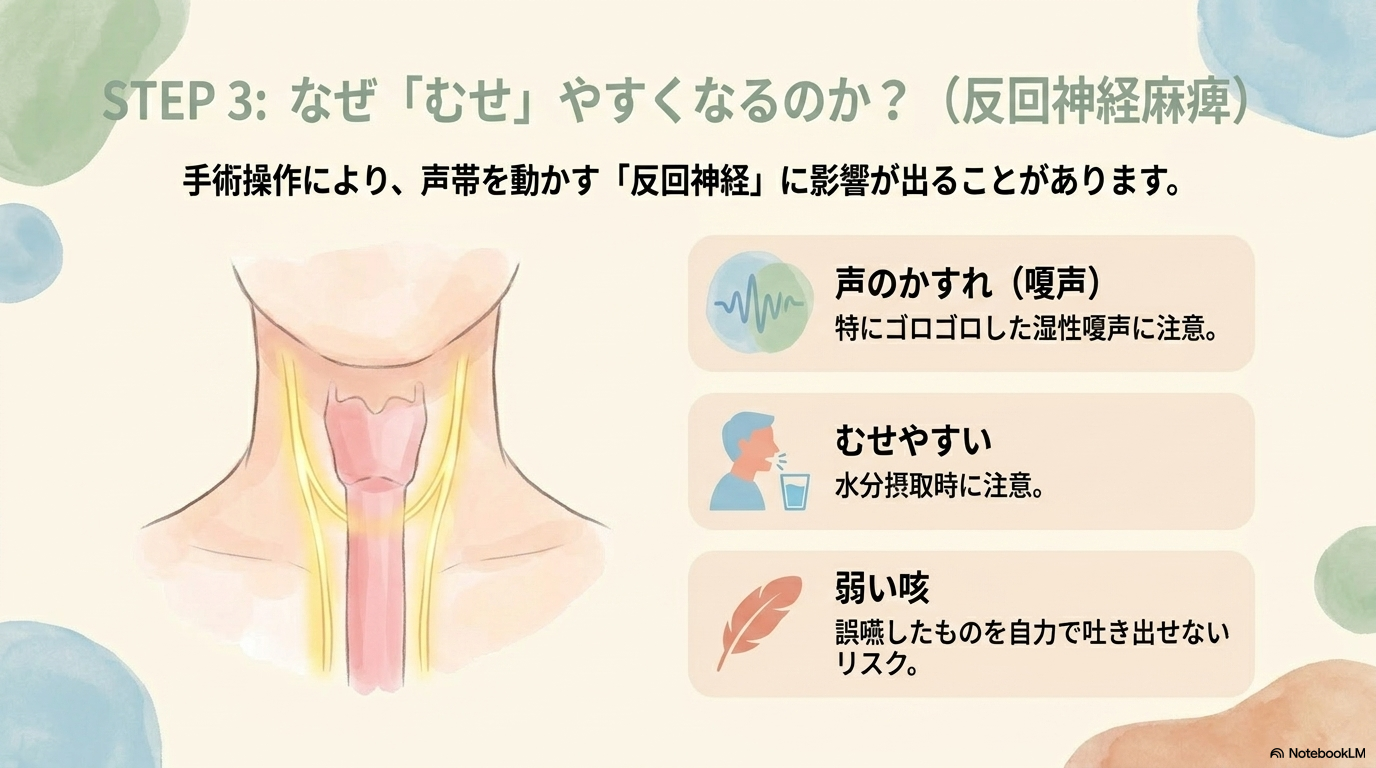
この場合、以下のような症状が見られます。
- 声がかすれる(嗄声)
- むせやすい
- 咳が弱い
これらは誤嚥につながるため、注意が必要です。
看護では、嚥下評価を行いながら、食事形態の調整やポジショニングを工夫していきます。
また、言語聴覚士など多職種と連携することも重要です。
ダンピング症候群や通過障害への看護
食道再建後は、食事に関連した症状も起こりやすくなります。
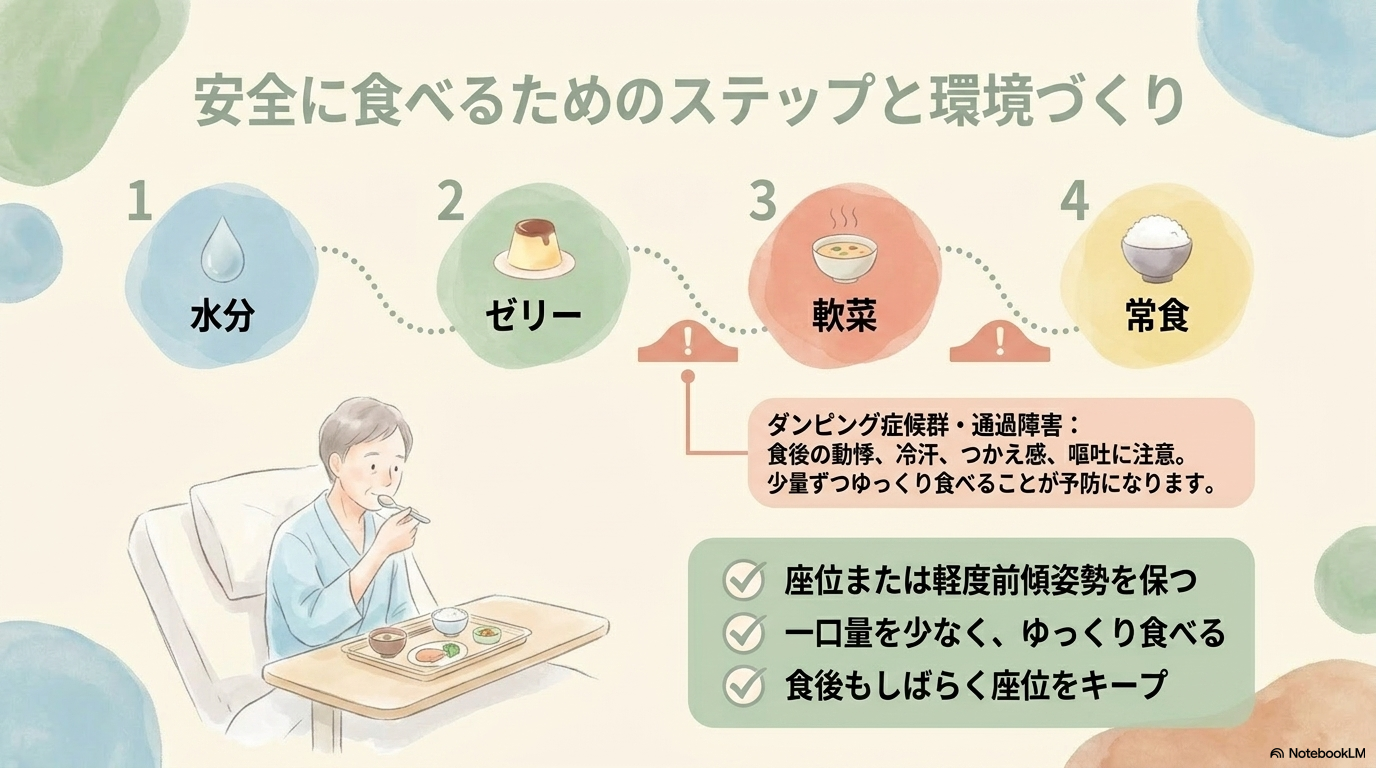
- 食後の動悸・冷汗・めまい(ダンピング症候群)
- つかえ感や嘔吐(通過障害)
これらは患者さんにとって大きなストレスになります。
そのため、少量ずつゆっくり食べることや、食事内容の工夫などを指導していくことが大切です。
「食べること」に対する不安はQOLに直結するので、しっかり寄り添った関わりを意識していきましょう😊

食道切除術後の看護で大切なケア
食道がん術後は、観察だけでなく「合併症を予防するケア」がとても重要になります。
とくに呼吸器合併症は予防できるケースも多いため、日々のケアの質が患者さんの回復に直結します。
この章では、現場で実践したい基本ケアを整理していきます😊
呼吸訓練と口腔ケアで肺炎を予防する
食道がん術後では、呼吸器合併症の予防が最優先です。
そのために重要なのが、呼吸訓練と口腔ケアです。
- 深呼吸・咳嗽訓練
- 体位変換
- 早期離床
- 口腔ケアの徹底
特に口腔内の清潔を保つことは、誤嚥性肺炎の予防に直結します。
「痰が出しにくそう」「呼吸が浅い」と感じたら、ケアの見直しを意識しましょう。
疼痛管理と早期離床を進めるポイント
術後の痛みは避けられませんが、放置すると呼吸や離床に大きく影響します。
そのため、しっかり痛みをコントロールすることがとても重要です。
- 安静時・動作時の痛み評価
- 鎮痛薬の効果確認
- 呼吸や離床ができるレベルか確認
「痛いから動けない」状態を防ぐことで、肺炎や血栓症の予防にもつながります。
離床は、できるだけ早く・段階的に進めることがポイントです。
ドレーン管理で異常を見逃さないコツ
ドレーンは、術後の状態を把握する重要な情報源です。
日々の観察では、以下を意識しましょう。
- 排液量の変化
- 色や性状(血性・膿性・乳白色など)
- 急激な増減の有無
特に、「昨日との違い」を見ることが大切です。
小さな変化でも、重大な合併症のサインであることがあります。
多職種連携で安全な周術期管理につなげる
食道がん看護では、1人で抱え込まず、多職種と連携することがとても大切です。
- 医師:治療方針・合併症対応
- リハビリ:呼吸訓練・離床支援
- 言語聴覚士:嚥下評価・訓練
- 栄養士:栄養管理
それぞれの専門職と連携することで、より安全で質の高い看護につながります。
「一人でなんとかしよう」と思わず、相談することも大切な看護スキルですよ😊
\ 今の職場、ちょっとしんどいと感じていませんか? /
食道がんのように重症度の高い患者さんを受け持つと、「もっと余裕のある環境で働きたい」と思うこともありますよね。
LINE登録であなたに合った働きやすい職場を探してみませんか?
無理なくスキルアップできる環境を見つけるのも、大切な選択です😊
食道がん患者の嚥下障害と栄養管理
食道がん患者さんは、術後だけでなく治療全体を通して「食べること」に大きな影響を受けます。
嚥下障害や食欲低下が続くと、低栄養や誤嚥性肺炎につながるため、早期からの関わりがとても大切です。
この章では、嚥下と栄養に関する看護を実践的に整理していきます😊
嚥下障害のアセスメント方法
まずは、患者さんの嚥下機能をしっかり評価することが重要です。
特に以下のサインは、誤嚥のリスクが高い状態を示します。
- 水分摂取時のむせ
- 湿性嗄声(ゴロゴロした声)
- 咳が弱い、または出ない
- 食後の疲労感や食事時間の延長
「少しむせるくらい大丈夫」と見逃さず、小さな変化に気づくことが大切です。
また、高齢や反回神経麻痺の有無など、リスク因子もあわせて評価していきましょう。
誤嚥を防ぐ食事介助とポジショニング
誤嚥予防では、食事の姿勢や環境調整がとても重要です。
- 座位または軽度前傾姿勢で食事
- 一口量を少なくする
- ゆっくり食べるよう声かけ
- 食後もしばらく座位を保つ
これだけでも誤嚥リスクは大きく下げることができます。
また、とろみをつけたり、やわらかい食事にするなど、食形態の工夫も重要です。
患者さんの状態に合わせて、「安全に食べられる方法」を一緒に探していくことが看護のポイントです。
経腸栄養と経口摂取再開の看護
術後すぐは、経腸栄養や中心静脈栄養からスタートすることが多いです。
このときは、以下の点を観察します。
- 腹部膨満や腹痛
- 下痢や嘔気
- 投与量への耐容性
経口摂取が再開されたら、段階的に進めていくことが重要です。
一般的には、
- 水分 → ゼリー → 軟菜 → 常食
のように進んでいきます。
この過程で、むせやつかえ感がないかをしっかり確認していきましょう。
低栄養を防ぐための支援
食道がん患者さんは、体重減少や低栄養になりやすい特徴があります。
そのため、以下の視点で継続的に評価します。
- 体重の変化
- 食事摂取量
- 血液データ(アルブミンなど)
食欲低下や副作用(吐き気・口内炎など)がある場合は、無理に食べさせるのではなく、食事内容やタイミングを調整することが大切です。
また、栄養士と連携して、患者さんに合った食事プランを考えることも重要です。
「食べられない=本人の問題」ではなく、環境やケアで変えられる部分が多いので、チームで支えていきましょう😊

安全に、そして少しでも楽しく食べられる工夫が大切ですよ🍽️
化学療法・放射線療法を受ける食道がん患者の看護
食道がんでは、手術だけでなく化学療法や放射線療法が行われることも多いです。
これらの治療では、副作用によって生活の質(QOL)が大きく低下することがあります。
そのため看護師は、副作用を早期に発見し、患者さんが治療を継続できるよう支援することが重要です😊
化学療法で起こりやすい副作用と観察ポイント
食道がんでは、シスプラチンや5-FUなどの抗がん剤が使われることが多く、さまざまな副作用が現れます。
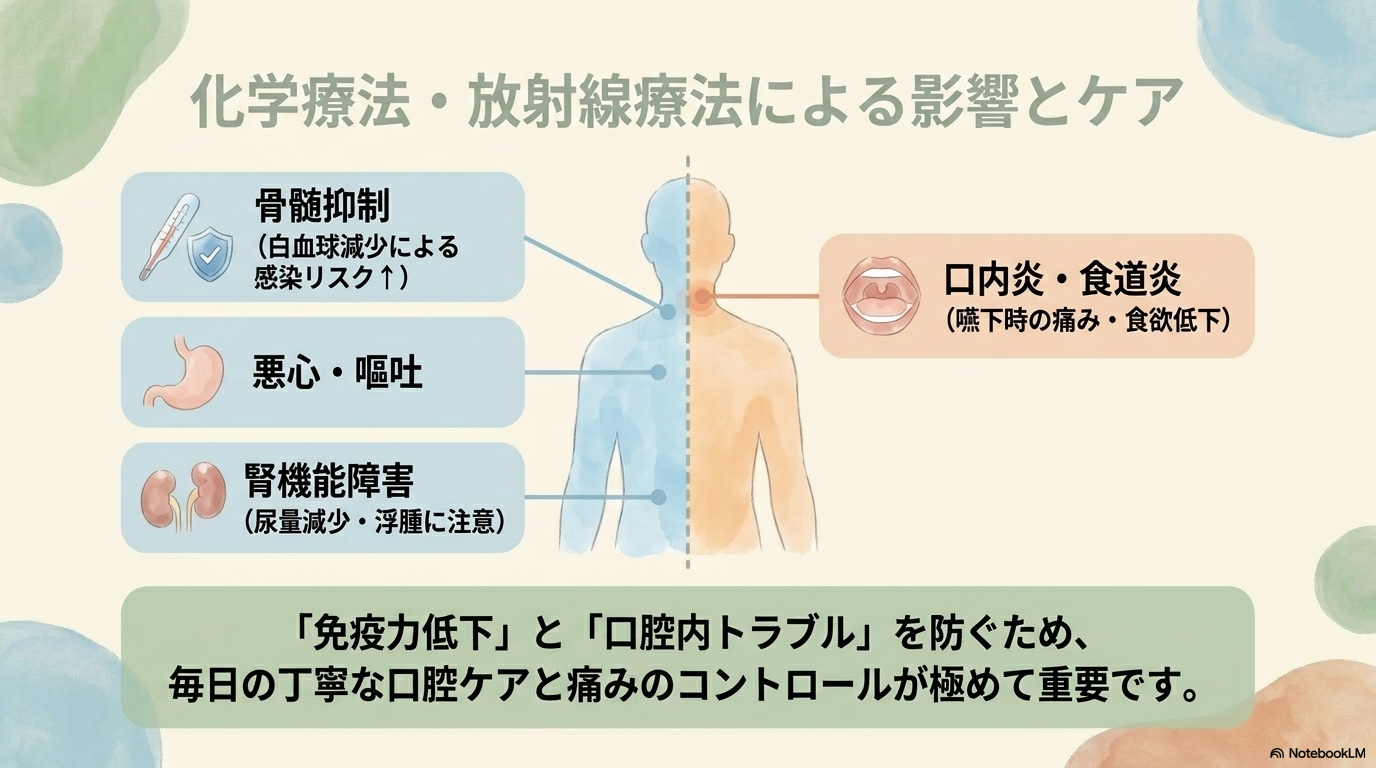
- 悪心・嘔吐
- 骨髄抑制(白血球減少・貧血)
- 腎機能障害
特に注意したいのは、感染リスクの上昇です。
発熱や倦怠感、咽頭痛などがあれば、すぐに対応が必要になります。
また、尿量の減少や浮腫なども腎機能障害のサインなので見逃さないようにしましょう。
放射線療法中に見られる症状とケア
放射線療法では、照射部位に炎症が起こるため、以下の症状が出やすくなります。
- 食道炎(嚥下時の痛み)
- 口内炎
- 食欲低下
これにより、食事摂取量が減少し、低栄養につながることがあります。
そのため、痛みのコントロールと食事支援が重要になります。
また、皮膚トラブル(放射線皮膚炎)にも注意し、刺激を避けたスキンケアを行いましょう。
感染予防と口腔ケアの支援
骨髄抑制により免疫力が低下するため、感染予防がとても重要になります。
- 手指衛生の徹底
- 口腔ケア
- 人混みを避ける指導
特に口腔内は感染の入り口になりやすいため、毎日の口腔ケアが重要です。
患者さん自身がセルフケアできるよう、分かりやすく指導していきましょう。
退院後を見据えた患者指導
化学療法や放射線療法は外来で継続されることも多いため、退院後の生活指導が重要になります。
- 発熱時はすぐ受診する
- 嘔吐や下痢が続く場合の対応
- 食事の工夫(少量頻回など)
「どの症状が危険なのか」を具体的に伝えることで、患者さん自身が早期に異変に気づけるようになります。
治療を安全に続けるためにも、日常生活まで見据えた関わりを意識していきましょう😊

✅まとめ|この記事で学べる食道がん看護
この記事での再重要部位👉
- 呼吸管理を最優先にし、肺炎などの合併症を予防する
- 縫合不全やドレーン異常は早期発見が重要
- 嚥下障害と栄養管理はQOLに直結する
記事のまとめ
食道がん看護は、呼吸・嚥下・栄養など、複数の問題を同時に考える必要があり、最初は難しく感じるかもしれません。
ですが、「まず呼吸を見る」という軸を持つことで、観察の優先順位がぐっと整理しやすくなります。
そこに、創部やドレーン、嚥下・栄養の視点を少しずつ加えていくことで、安全で質の高い看護につながります。
最初から完璧を目指す必要はありません。ひとつずつ経験を積みながら、「異常に気づける看護師」になっていきましょう😊
引用・参考
引用
- 日本郵政グループ 東京逓信病院「食道がんの合併症」
- 小野薬品工業 がん情報「食道がんの合併症」
- J-STAGE「食道がん術後の嚥下障害に対する看護」
- J-STAGE「嚥下リハビリテーションの実際」