
「重症筋無力症の患者さんって、何を優先して観察すればいいんだろう…」
「クリーゼが怖いけど、どのタイミングで気づけばいいのかわからない…」
この記事では
- 重症筋無力症の基本と看護の考え方
- 呼吸・嚥下を中心とした観察項目
- クリーゼの前兆と具体的な対応
が分かりますよ♪
結論👉
重症筋無力症の看護で最も重要なのは、呼吸・嚥下の変化を早期に捉え、クリーゼを見逃さないことと、疲労を悪化させない生活支援です。
この記事では、重症筋無力症の看護について、現場でそのまま使える観察ポイントやケアのコツをやさしく解説します😊
重症筋無力症とは
まずは、重症筋無力症がどんな病気なのかを整理しておきましょう。
看護で大切なのは、「なぜこの症状が出るのか」を理解しておくことです。
とくに呼吸・嚥下に影響する理由や、夕方に悪化する特徴を押さえておくと、観察の質がぐっと上がります😊
重症筋無力症の病態と特徴
重症筋無力症(Myasthenia Gravis:MG)は、自己免疫疾患のひとつです。
体の免疫が、自分自身の神経筋接合部を攻撃してしまうことで、筋肉がうまく動かなくなります。

具体的には、神経から筋肉へ命令を伝えるアセチルコリン受容体が障害されるため、筋肉に「動け」という信号が伝わりにくくなる状態です。
この結果、MGでは次のような特徴がみられます。
- 筋力低下(特に反復動作で悪化)
- 休むと回復する「易疲労性」
- 夕方に悪化しやすい「日内変動」
この「使うと悪化して、休むと回復する」という特徴は、他の神経疾患と大きく違うポイントです。
よくみられる症状
MGの症状は、障害される筋肉によって変わりますが、以下のような症状が代表的です。
- 眼瞼下垂(まぶたが下がる)
- 複視(物が二重に見える)
- 構音障害(ろれつが回らない)
- 嚥下障害(飲み込みにくい)
- 四肢の筋力低下(立ち上がりにくい)
- 呼吸筋の筋力低下
特に看護で重要なのは、嚥下障害と呼吸筋の障害です。
ここが悪化すると、誤嚥や呼吸不全につながり、急変リスクが一気に高まります。
看護師が最初に押さえたいポイント
MGの患者さんをみるときに、まず意識してほしいポイントはシンプルです。
- 「昨日より悪くなっていないか」をみる
- 呼吸と嚥下を最優先で観察する
- 疲労で症状が悪化することを前提に考える
MGは、見た目は落ち着いていても、数時間で急激に悪化することがあります。
そのため「今は大丈夫」ではなく、経時的な変化で判断することがとても大切です。

変化に気づけるかが、看護の質を左右しますよ🩺
このように、まずは病態と特徴を押さえておくことで、次の章で解説する「観察項目」がぐっと理解しやすくなります😊
重症筋無力症の評価と観察項目
重症筋無力症の看護では、「どこを見ればいいのか」がはっきりしていることがとても大切です。
MGは症状が変動しやすいため、その時の状態だけでなく、変化を追う視点が重要になります。
この章では、現場でそのまま使える観察ポイントを「呼吸」「嚥下」「筋力」「日内変動」に分けて整理します😊
重症度評価で知っておきたい指標
MGでは、重症度を客観的に評価するためにいくつかの指標が使われます。
- MGFA分類(臨床でよく使う重症度分類)
- MG-ADL(生活動作の障害評価)
- 症状の部位と広がり(眼筋型か全身型か)
特にMGFA分類では、眼症状のみから呼吸筋障害まで段階的に評価されます。看護では、この評価をもとに「この患者さんは今どの段階か」を把握し、悪化のサインを見逃さないことが大切です。
呼吸状態の観察項目
MG看護で最優先で見るべきなのが呼吸状態です。
呼吸筋が弱ると、クリーゼにつながるためです。
- 呼吸数(増加していないか)
- SpO₂(じわじわ低下していないか)
- 呼吸パターン(浅く速い・努力呼吸)
- 会話のしやすさ(途中で息切れしないか)
- 起座呼吸や苦悶表情の有無
特に、「会話が続かない」「1文ごとに息継ぎする」といった変化は、早期の呼吸筋疲労のサインです。
また、「昨日より呼吸数が増えている」「いつもよりSpO₂が低い」といった小さな変化を拾えるかがポイントになります。
嚥下障害と誤嚥の観察項目
嚥下障害は、誤嚥性肺炎やクリーゼの引き金になるため、呼吸と並んで重要な観察ポイントです。
- ムセの有無・回数の変化
- 湿性嗄声(声がゴロゴロする)
- 唾液が飲み込めているか
- 食事量の低下
- 食後の呼吸状態の変化
中でも、「ムセ+湿った声」は誤嚥の重要サインです。
「ちょっと飲み込みにくそう」程度でも、前日と比べて変化があれば要注意です。
眼症状と筋力低下の観察項目
MGでは筋力低下が特徴ですが、部位ごとに観察すると変化に気づきやすくなります。
- 眼瞼下垂の程度(左右差・夕方の悪化)
- 複視の訴え
- 表情の乏しさ
- 腕が上がるか(保持できるか)
- 立ち上がり・歩行の安定性
「最初はできていたのに途中からできなくなる」という変化は、MGらしい重要な所見です。
日内変動と疲労の記録方法
MGの特徴である日内変動は、観察と記録でしっかり残すことが重要です。
- 朝と夕方で症状がどう違うか
- 活動後に悪化していないか
- 休息後に回復しているか
例えば、「午前は自立歩行可能→午後はふらつきあり」など、時間帯ごとの変化を具体的に記録することで、治療評価やクリーゼ予測にもつながります。

このように、観察項目を整理しておくことで、異常に早く気づけるようになります。
次の章では、いよいよクリーゼについて詳しく解説していきます🩺
重症筋無力症クリーゼの前兆と対応
重症筋無力症の看護で最も重要なのがクリーゼの早期発見です。
クリーゼは呼吸不全につながる緊急状態であり、「気づけるかどうか」が患者さんの予後を大きく左右します。
この章では、前兆・危険サイン・対応の流れを、現場で判断できるレベルまで整理していきます⚠️
ミアステニッククリーゼとは
ミアステニッククリーゼとは、呼吸筋や嚥下筋の筋力が急激に低下し、呼吸管理が必要になる状態です。
進行すると自力呼吸が困難になり、人工呼吸管理が必要になることもあります。
特に注意すべきなのは、数時間〜1日で急激に悪化することがある点です。
クリーゼを疑う症状
以下のような症状がみられた場合は、クリーゼを強く疑います。
- 会話が続かない(途中で息継ぎが必要)
- 息苦しさの急な増悪
- 嚥下困難(飲み込みにくい・唾液も飲めない)
- ムセの増加・誤嚥
- 声のかすれ・ろれつ不良
- 急激な筋力低下(立てない・歩けない)
とくに、「嚥下障害+呼吸苦」が同時に悪化している場合は、緊急度が高いサインです。
「なんとなくおかしい」レベルでも、普段との違いがあれば見逃さないことが大切です。
クリーゼの誘因
クリーゼは、何かのきっかけで誘発されることが多いです。
- 感染(特に呼吸器感染)
- 手術・侵襲
- 過度な疲労
- ストレス
- 薬剤(筋力低下を起こすもの)
- 治療変更(ステロイド調整など)
そのため、これらの要因がある患者さんは、通常よりも観察の頻度を上げることが重要です。
看護師の初期対応
クリーゼが疑われる場合、看護師は迅速に行動する必要があります。
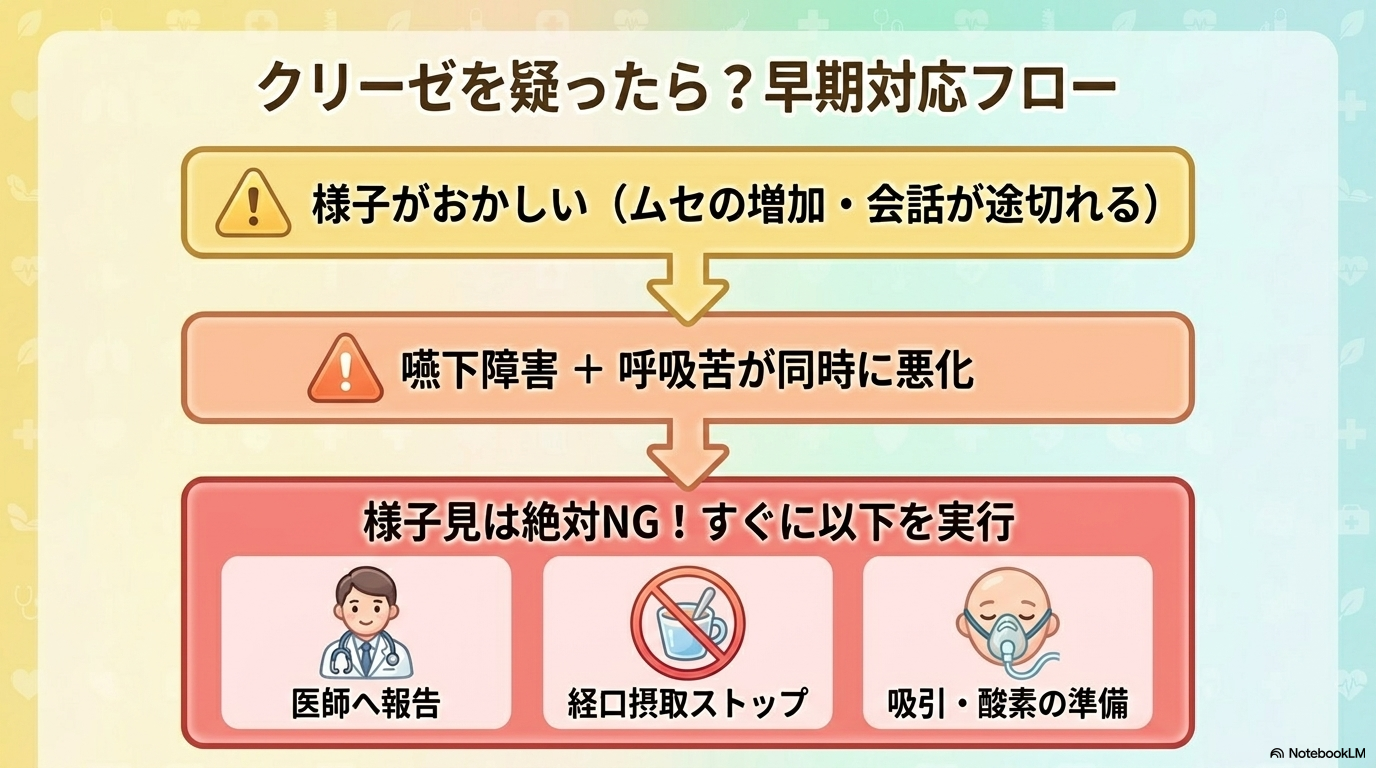
- 呼吸状態の再評価(呼吸数・SpO₂・会話)
- 嚥下状態の確認(経口継続の可否)
- すぐに医師へ報告
- 経口摂取の中止を検討
- 吸引・酸素投与の準備
ここで重要なのは、「様子を見る」ではなく早めに報告することです。
MGでは、早期対応がそのまま予後に直結するため、少しでも異常を感じたら動くことが大切です。
💡転職や働き方に悩んでいませんか?
「急変対応が多くて不安…」「もっと落ち着いて患者さんと関わりたい」そんな方は、環境を変えるのも一つの方法です。

クリーゼを予防するための看護
クリーゼは予防がとても重要です。
日々の看護でできることも多くあります。
- 感染予防(手指衛生・早期対応)
- 疲労をためないケアスケジュール
- 嚥下状態の継続的な評価
- 薬剤変更時の注意深い観察
特に、「最近ちょっと調子が悪い」という段階で気づけるかどうかが、クリーゼ回避のカギになります。

そこに気づけると一気にレベルアップですよ🩺
この章の内容は、実際の臨床でとても重要なポイントです。
次は、日常生活の援助について具体的に解説していきます😊
重症筋無力症患者の食事介助と日常生活援助
重症筋無力症の看護では、日常生活の関わり方がとても重要です。なぜなら、MGは生活の中で悪化しやすい病気だからです。
この章では、食事・活動・安全面など、現場ですぐに使えるケアのコツを具体的に解説します😊
食事介助で注意すること
MG患者の食事では、誤嚥と疲労の予防が最優先です。
- 調子の良い時間帯(午前中など)に食事を設定する
- 座位または半坐位で姿勢を整える
- 一口量を少なく、ゆっくり進める
- 飲み込みを確認してから次へ進む
- 食後もすぐ横にならない
特に注意したいのが、「疲れている時間帯の無理な経口摂取」です。
「食べさせないと」と思ってしまいがちですが、状態が悪いときは誤嚥リスクの方が高いため、無理をしない判断も大切です。
活動と休息のバランス調整
MGでは、活動しすぎると筋力が低下してしまいます。そのため、疲労をためない生活調整が重要になります。
- ケアやリハビリは小分けにする
- 午前中に重要な活動を行う
- 長時間の連続動作を避ける
- 適度に休息時間を入れる
「できるからやる」ではなく、「あとで悪化しないか」という視点で調整するのがポイントです。
“今の元気”ではなく“あとまで保てるか”で考えるとイメージしやすいですよ😊
ADL支援と転倒予防
筋力低下がある患者さんでは、転倒リスクも高くなります。
- 歩行時の見守りや介助
- 手すりや環境の整備
- 滑りにくい履物の選択
- ナースコールを手の届く位置に配置
特に、夕方は症状が悪化しやすいため、時間帯によってリスクが変わることも意識しましょう。
眼症状がある患者への援助
MGでは眼瞼下垂や複視も多く、生活に影響が出やすいです。
- 複視によるふらつきに注意する
- まぶしさを避ける環境調整
- 必要に応じて眼帯や補助具の使用
視覚の問題は転倒にもつながるため、見逃さないことが大切です。

このように、日常生活の中での関わり方ひとつで、症状の安定にも悪化にもつながります。
次の章では、治療と薬剤管理について解説していきます🩺
重症筋無力症の治療と薬剤管理で看護師が注意すること
重症筋無力症の看護では、治療内容を理解しておくこともとても大切です。
なぜなら、薬剤の影響で症状が変化することが多いためです。
この章では、主な治療と看護師が押さえておきたい観察ポイントをわかりやすく整理します😊
重症筋無力症の主な治療
MGの治療は、「症状を抑える治療」と「免疫を調整する治療」を組み合わせて行います。
- ピリドスチグミン(症状を改善する薬)
- ステロイド(免疫反応を抑える)
- 免疫抑制薬
- 免疫グロブリン療法(IVIG)
- 血液浄化療法(血漿交換など)
- 胸腺摘出術
特にピリドスチグミンは、内服タイミングによって効果が変わるため、日常生活と密接に関係する薬です。
薬剤の副作用と観察ポイント
治療薬には副作用もあるため、日々の観察が重要です。
- 感染兆候(発熱・咳・痰)
- 血糖上昇(ステロイド使用時)
- 血圧変動
- 消化器症状(下痢・腹痛)
- 骨粗鬆症リスク(長期ステロイド)
特に注意したいのは、感染がクリーゼの引き金になるという点です。
「少しの発熱だから様子見」ではなく、MG患者では早めの対応が重要になります。
使用に注意したい薬剤
MGでは、筋力低下を悪化させる薬剤があるため注意が必要です。
- 一部の抗菌薬(アミノグリコシドなど)
- マグネシウム製剤
- 一部の循環器薬(β遮断薬など)
- 筋弛緩薬(麻酔時など)
新しい薬が処方されたときは、「MGに影響しないか」を意識することが大切です。
また、投与後に筋力低下や呼吸状態の変化がないかを必ず観察しましょう。
服薬支援とアドヒアランス
MGでは、薬の継続がとても重要です。
- 内服時間を守る重要性
- 自己中断による増悪リスク
- 食事とのタイミング調整
- 退院後の継続支援
特にピリドスチグミンは、効果時間が限られているため、服薬タイミングがずれると症状悪化につながります。
「飲めているか」ではなく「適切に飲めているか」を確認することが大切です。

だからこそ服薬管理がとても大事なんですよ🩺
治療と薬剤の理解は、観察力アップにもつながります。次の章では、高齢患者さんへの看護のポイントを解説していきます😊
高齢発症の重症筋無力症で気をつけたい看護
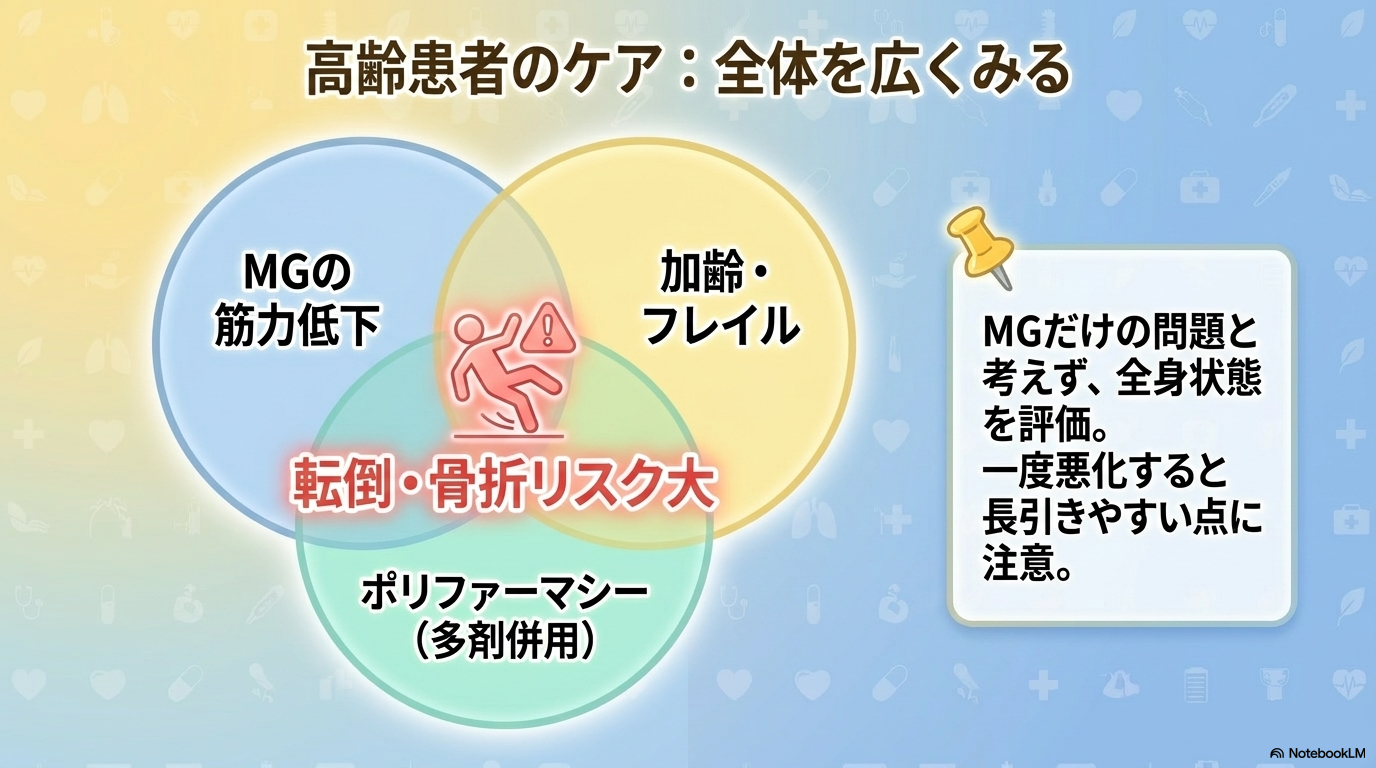
高齢で発症した重症筋無力症では、MGそのものの症状だけでなく、加齢に伴う問題が重なりやすくなります。
そのため、全身状態を広い視点で捉える看護が重要になります。
この章では、高齢患者さんに特有のリスクと看護のポイントを整理します😊
高齢発症MGで起こりやすい問題
高齢患者では、筋力低下に加えてさまざまな問題が重なります。
- フレイル(全身の虚弱)
- 転倒・骨折リスク
- 低栄養
- 認知機能の低下
- 感染リスクの増加
これらが重なることで、一度悪化すると回復に時間がかかるという特徴があります。
そのため、「筋力低下=MGだけの問題」と考えず、全身的に評価することが大切です。
ポリファーマシーと副作用への注意
高齢者では、複数の疾患により薬剤数が増えやすくなります。
- 多剤併用による副作用増加
- 鎮静薬による転倒・呼吸抑制
- ステロイドによる血糖上昇・骨粗鬆症
MGでは、薬剤によって症状が悪化することもあるため、薬の影響か病状悪化かを見極める視点が重要です。
転倒・骨折を防ぐ看護
筋力低下とバランス能力の低下により、転倒リスクが高くなります。
- 環境整備(段差・手すり)
- 歩行時の見守りや介助
- 夜間のトイレ動線の確保
特に夕方以降は症状が悪化しやすいため、時間帯によるリスク変化も意識しましょう。
退院支援と社会資源の活用
高齢患者では、退院後の生活を見据えた支援が欠かせません。
- 家族のサポート体制の確認
- 介護保険サービスの導入
- 訪問看護の活用
- 難病医療費助成制度の案内
「退院できるか」ではなく、「安全に生活できるか」まで考えることが大切です。

このように、高齢患者では多角的な視点での看護が求められます。
次の章では、退院後を見据えた患者指導について解説していきます🩺
重症筋無力症の患者指導と退院支援
重症筋無力症は、退院後の生活によって症状が安定するか悪化するかが大きく変わる病気です。そのため、看護では入院中から退院後を見据えた指導がとても重要になります。
この章では、患者さんとご家族に伝えておきたいポイントを整理します😊
退院前に伝えたい生活の工夫
MGでは、日常生活の工夫によって症状の安定につながります。
- 無理をしない生活リズムをつくる
- 疲労を感じる前に休息をとる
- 調子の良い時間帯に活動する
- 感染予防(手洗い・体調管理)
特に大切なのは、「頑張りすぎないこと」です。
無理をすると後から一気に悪化するため、余力を残す生活がポイントになります。
受診が必要な危険サイン
退院後に見逃してはいけない症状も、しっかり共有しておく必要があります。
- 息苦しさが出てきた
- 飲み込みにくさが悪化した
- ムセが増えた
- 声がかすれる・話しにくい
- 急に体が動かしにくくなった
これらはクリーゼの前兆の可能性があるため、すぐ受診するよう指導することが大切です。
家族と共有したいポイント
患者さん本人だけでなく、ご家族への説明も重要です。
- 急変時の受診目安
- 服薬管理の重要性
- 日常生活での見守りポイント
- 無理をさせない関わり方
特に高齢者では、本人が変化に気づきにくいこともあるため、周囲のサポートが欠かせません。
退院後の継続支援
退院後も安心して生活できるように、継続的な支援につなげることが大切です。
- 外来フォローの重要性
- 訪問看護の導入検討
- 服薬継続の確認
- 体調変化時の相談先の明確化
「退院して終わり」ではなく、その後の生活まで支える視点が、MG看護ではとても大切です。

だからこそ、指導はとても大事なんですよ😊
ここまでで、重症筋無力症の看護の全体像がつかめたと思います。
次は最後に、重要ポイントをまとめていきます🩺
✅まとめ:この記事で学べる重症筋無力症の看護
この記事での再重要部位👉
- 呼吸・嚥下の変化を最優先で観察する
- 日内変動と易疲労性を前提にケアする
- クリーゼの前兆を見逃さず早期報告する
記事のまとめ
重症筋無力症の看護では、呼吸・嚥下の変化をいち早く捉えることが最も重要です。
MGは「見た目は安定していても、急に悪化する」特徴があります。
そのため、単発の状態ではなく経時的な変化で患者さんを捉える視点が欠かせません。
また、疲労によって症状が悪化するため、日常生活の中でも「無理をさせない関わり」がとても大切です。
最初は難しく感じるかもしれませんが、
- 呼吸
- 嚥下
- 疲労
この3つを意識して観察するだけでも、ぐっと看護の質は上がります😊
日々の小さな変化に気づけることが、患者さんの安全につながります。
焦らず一つずつ積み重ねていきましょう🩺✨





