
「甲状腺機能低下症って、なんで心電図に変化が出るの?」
「徐脈や低電位って見たことあるけど、正直なぜ起こるのか自信がない…」
この記事では
- 甲状腺機能低下症で心電図が変化する理由
- 徐脈・低電位・T波平坦化のしくみ
- 看護でどう観察・判断するかのポイント
が分かりますよ♪
結論👉
甲状腺機能低下症では、甲状腺ホルモン低下による心機能の低下と、浮腫・心嚢液貯留によって電気信号が弱く・遅くなるため、徐脈・低電位・T波変化などの心電図異常が起こります。
この記事では、甲状腺機能低下症と心電図の関係を「なぜそうなるのか?」からやさしく解説し、現場で役立つ見方まで整理していきます😊
甲状腺機能低下症で心電図異常が出るのはなぜか
まずは「なぜ心電図に変化が出るのか」を全体像から整理していきましょう。
ここを理解しておくと、徐脈や低電位などの個別の所見がスッとつながりますよ😊
| 甲状腺ホルモンについて詳しく知りたい方はこちらの記事もチェック✅ 甲状腺ホルモンの働き【急性期で急変を見抜く看護ポイント】 |
甲状腺ホルモンが心臓に与える作用
甲状腺ホルモン(T3・T4)は、実は心臓の働きを調整する重要なホルモンです。
具体的には、次のような作用があります。
- 心拍数を増やす(洞結節の自動能を高める)
- 心筋の収縮力を強くする
- 電気の伝導をスムーズにする
つまり、甲状腺ホルモンは「心臓を元気に動かすスイッチ」のような存在なんですね。
甲状腺機能低下症で心臓が省エネモードになる仕組み
では、このホルモンが不足するとどうなるでしょうか?
答えはシンプルで、心臓の働き全体がゆっくり・弱くなる状態になります。
これは全身の代謝が低下する「低代謝状態」の一部で、身体全体が省エネモードになるイメージです。
その結果として👇
- 心拍数が低下する(徐脈)
- 心筋の収縮が弱くなる
- 電気信号の伝わりが遅くなる
こうした変化が、心電図にもそのまま反映されていきます。
心電図変化を病態と結びつけて考えるポイント
ここで大事なのは、「波形だけを見る」のではなく病態とセットで考えることです。
甲状腺機能低下症では、大きく2つの変化が心電図に影響します。
- ① 心臓そのものの働きが低下する(代謝低下)
- ② 体に水分がたまり電気が伝わりにくくなる(浮腫・心嚢液)
この2つを意識すると、かなり理解しやすくなります。

つまり、
「電気を作る力が弱くなる」+「電気が外に伝わりにくくなる」
このダブルの影響で、徐脈や低電位などの心電図変化が起こるんですね。

次の章では、実際に徐脈・低電位・T波変化などがなぜ起こるのかを、それぞれ詳しく見ていきましょう🩺
甲状腺機能低下症で見られやすい心電図所見
ここでは、甲状腺機能低下症でよく見られる心電図変化を、「なぜそうなるのか」と一緒に整理していきます。
波形と病態を結びつけて考えられるようになると、臨床でかなり役立ちますよ😊
洞性徐脈が起こる理由
まず代表的なのが徐脈です。
甲状腺ホルモンは、洞結節(心拍のリズムを作る場所)の働きを活発にする作用があります。
そのためホルモンが低下すると、
- 洞結節の自動能が低下する
- 交感神経の作用が弱くなる
結果として、心拍数がゆっくりになる(洞性徐脈)という変化が起こります。

臨床では「原因不明の徐脈」を見たときに、甲状腺機能低下症も鑑別に入れることが大切です。
低電位が起こる理由
次に特徴的なのが低電位です。
これは少しイメージが大事で、ポイントは「電気が弱くなる+伝わりにくくなる」です。
具体的には👇
- 心筋の活動自体が弱くなる(代謝低下)
- 粘液水腫(むくみ)で電気が伝わりにくくなる
- 心嚢液貯留で電気が減衰する
特に、心嚢液貯留によって電気がクッションで遮られるような状態になると、全誘導でR波が小さく見えます。

「徐脈+低電位+むくみ」がそろっていたら、かなり疑うポイントになります。
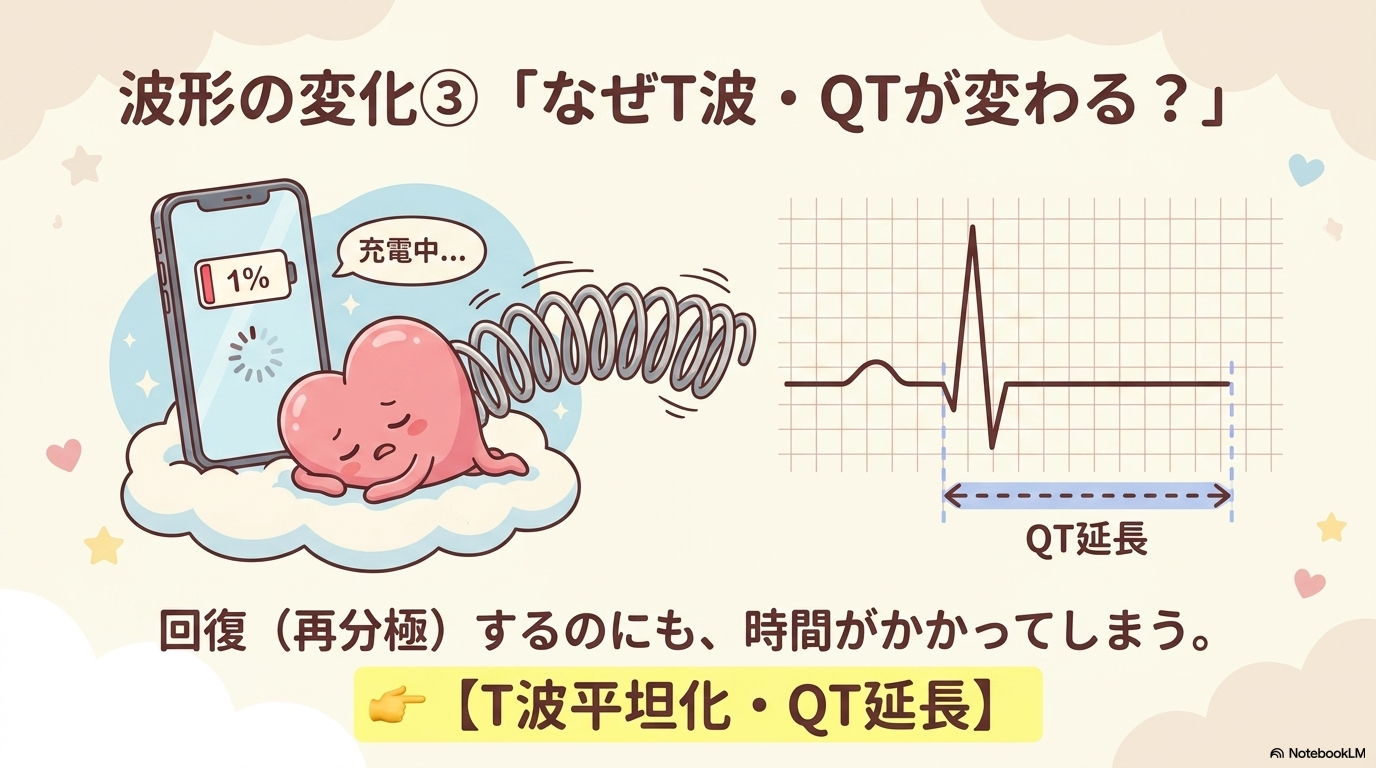
T波平坦化や陰性T波が見られる理由
T波は「心室の再分極(電気の回復)」を表す波です。
甲状腺ホルモンが低下すると、カリウムチャネルなどの働きが変化し、再分極がうまく進まなくなります。
その結果、
- T波が平坦になる
- 軽度の陰性T波になる
といった変化が見られます。
ただし、T波変化は特異性が低いので、徐脈や低電位とセットで考えることが重要です。
QT延長が起こる理由
QT時間は「心室が収縮してから回復するまでの時間」です。
甲状腺ホルモンは再分極を促進する働きがあるため、不足すると
再分極が遅れてQT時間が延長します。
さらに、甲状腺機能低下症では電解質異常(低K・低Mgなど)を合併することもあり、QT延長が強くなることがあります。
QT延長は、トルサード・ド・ポワンツなどの致死的不整脈につながる可能性があるため、見逃さないことが大切です。
房室ブロックなど徐脈性不整脈との関連
重症になると、単なる徐脈だけでなく、
- 房室ブロック
- 洞不全症候群
といった徐脈性不整脈が出現することもあります。
これは、電気の伝導自体が遅くなるためです。
高度なブロックがある場合は、ペースメーカー適応の検討が必要になることもあるため注意が必要です。
💡ワンポイント
「徐脈+低電位+T波変化」を見たら、
→ 甲状腺機能低下症+心嚢液貯留をまず疑うと臨床で役立ちます。
次の章では、これらの心電図変化の背景にある心嚢液貯留や粘液水腫をもう少し深く見ていきましょう🩺
低電位やT波変化を見たときに考えたい病態
心電図で低電位やT波変化を見たとき、「波形の異常」として終わらせていませんか?
実はその背景には、見逃したくない病態が隠れていることがあります。
ここでは、なぜその波形になるのかをもう一歩深く掘り下げていきますね😊
粘液水腫によって電位が伝わりにくくなる仕組み
甲状腺機能低下症では、体のあちこちに粘液水腫(ムコ多糖がたまる浮腫)が起こります。
この浮腫は皮膚や皮下組織に広がるため、
- 心臓から出た電気信号
- それを体表でキャッチする心電図
この間に「クッション」のような層ができてしまいます。
その結果、電気が弱く伝わる=低電位として記録されるんですね。
見た目の「むくみ」と心電図の「低電位」は、実はつながっているという視点が大切です。
心嚢液貯留と低電位の関係
さらに重要なのが心嚢液貯留です。
甲状腺機能低下症では、心臓の周り(心嚢)に液体がたまることがあります。
この状態になると、
心臓が水に包まれているような状態になります。
するとどうなるかというと、
- 電気信号が減衰する → 低電位
- 心臓の動きが制限される
という変化が起こります。
とくに、全誘導で電位が低い場合は、心嚢液貯留を疑う重要なサインになります。
電気的交互脈が示す意味
心嚢液が多くなると、心臓が液体の中で揺れるような状態になります。
すると、心拍ごとに
- QRSの大きさが変わる
- 軸が微妙に変化する
といった現象が起こり、これを電気的交互脈といいます。
これは大量心嚢液貯留を示唆する重要なサインです。
見つけたら「珍しい波形」ではなく、緊急性のある病態の可能性として捉えることが大切です。
T波変化と電解質異常をどう見分けるか
T波平坦化は、甲状腺機能低下症でもよく見られますが、実は電解質異常でも同じような変化が起こります。
そのため、見分けるポイントは「全体像」です。
- 徐脈+低電位+むくみ → 甲状腺機能低下症を疑う
- T波変化のみ → 電解質異常の可能性も考える
また、甲状腺機能低下症では
- 低Na
- 低K
- 低Mg
などを合併することもあるため、両方が重なっているケースも少なくありません。
つまり、
「波形だけで決めつけない」ことがとても大切です。

次の章では、よく疑問に上がる「橋本病でも同じ変化が出るのか?」を整理していきます🩺
橋本病でも心電図異常は起こるのか
ここは現場でもよく迷うポイントですよね。
「橋本病でも同じような心電図変化が出るの?」という疑問について整理していきます😊
橋本病と甲状腺機能低下症の関係
まず押さえておきたいのは、橋本病は慢性甲状腺炎であり、進行すると甲状腺機能低下症を引き起こす代表的な原因だということです。
つまり、
橋本病そのものが心電図異常を起こすというより、「ホルモン低下」が原因で心電図が変化する
という理解が大切です。
橋本病で見られる心電図異常の特徴
橋本病でも、甲状腺ホルモンが低下していれば、
- 徐脈
- 低電位
- T波平坦化・陰性T波
- QT延長
といった甲状腺機能低下症と同じ心電図変化が見られます。
逆に言うと、
橋本病があってもホルモン値が正常なら、心電図変化は目立たないことが多いです。
なので臨床では、「橋本病があるかどうか」よりも、現在の甲状腺機能(TSH・FT4)を見ることが重要になります。
潜在性甲状腺機能低下症ではどう考えるか
潜在性甲状腺機能低下症とは、
- TSHは上昇している
- FT4はまだ正常範囲
という状態です。
この段階では、
- 症状がほとんどない
- 心電図変化も軽微、または目立たない
ことが多いです。
ただし、
- 徐脈傾向
- 軽度のT波変化
などが見られることもあり、完全に正常とは言い切れない状態です。
また、長期的には
- 脂質異常症
- 心機能低下
との関連も指摘されているため、経過観察が重要になります。

「ホルモンが下がっているかどうか」で判断するのがポイントですよ😊
次の章では、いよいよ臨床で重要な「どの所見が出たら重症を疑うのか」を整理していきます🩺
重症を疑う心電図所見と全身状態の見方
ここは臨床でとても重要なポイントです。
「異常がある」だけで終わらず、どのレベルで危険なのかを判断できるようにしていきましょう。
甲状腺機能低下症はゆっくり進行することが多いですが、重症化すると命に関わる状態になることもあります。
高度徐脈や意識障害があるときに疑うこと
以下のような所見がある場合は注意が必要です。
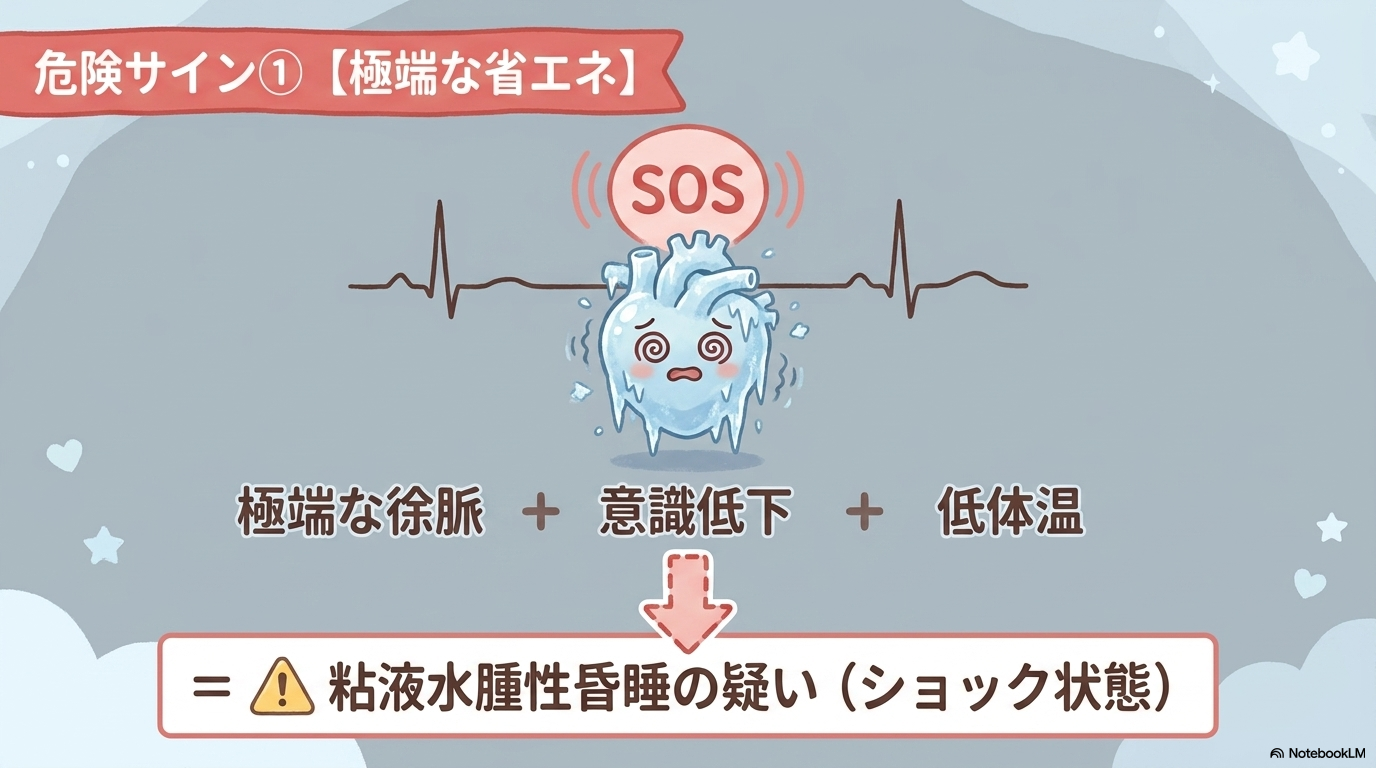
- HRが著しく低い(40台以下など)
- 意識レベル低下
- 低体温
- 低血圧
このような場合、
粘液水腫性昏睡(myxedema coma)
の可能性があります。
これは重症の甲状腺機能低下症によるショック状態で、早期対応が必要です。
著明な低電位と心タンポナーデの危険サイン
低電位が強く、さらに以下の所見があれば要注意です。
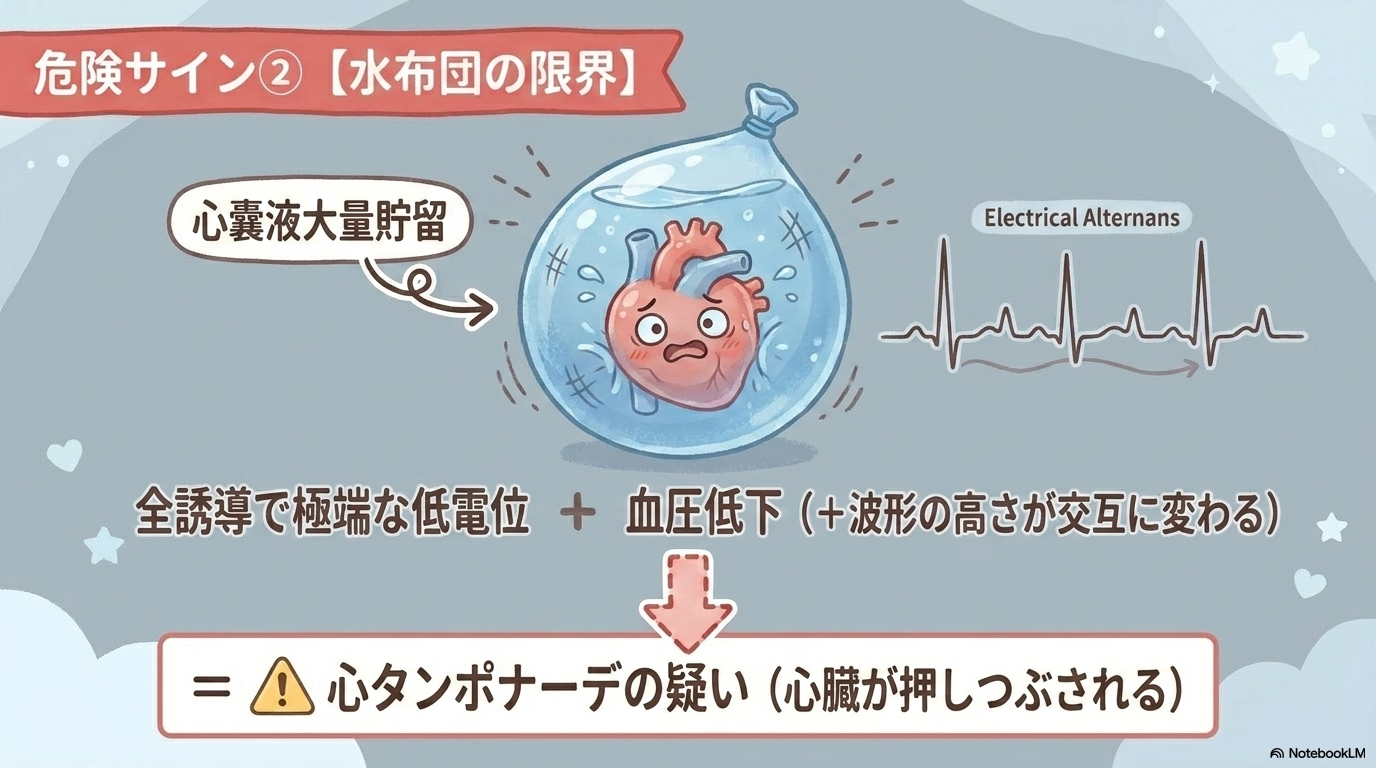
- 電気的交互脈
- 血圧低下
- 頸静脈怒張
- 呼吸苦
この組み合わせは、
心嚢液大量貯留〜心タンポナーデ
を疑います。
心タンポナーデは循環が急激に悪化する緊急状態なので、迅速な対応が必要です。
QT延長で注意したい致死的不整脈リスク
QT延長を認めた場合は、次のような症状にも注意します。
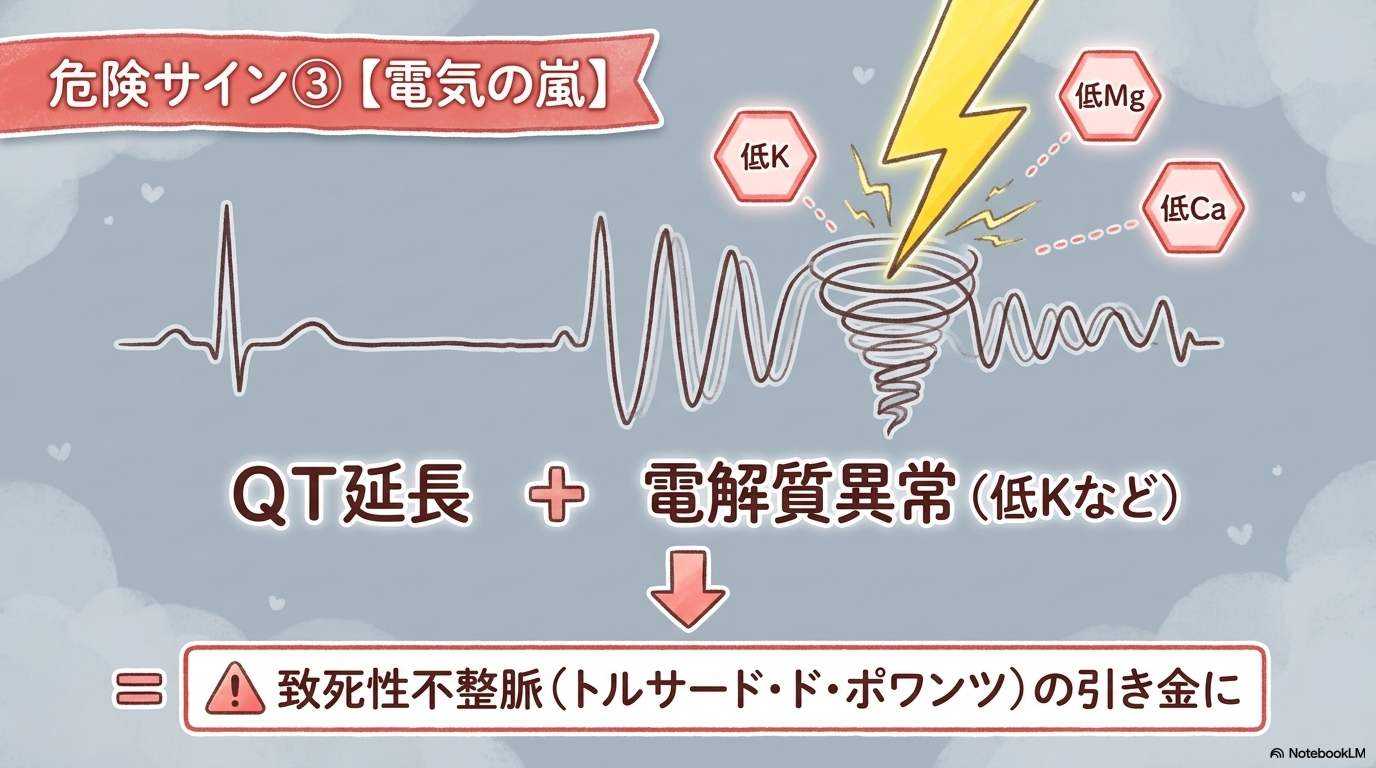
- 失神
- めまい
- 動悸
QT延長が強いと、
トルサード・ド・ポワンツ(致死性不整脈)
につながるリスクがあります。
また、
- 電解質異常
- QT延長薬の使用
が重なると、さらに危険性が高くなります。
医師へすぐ報告したい観察ポイント
現場では、「どのタイミングで報告するか」がとても大切ですよね。
以下のような場合は、早めに報告が必要です。
- 急激な心拍数低下
- 意識レベルの変化
- 血圧低下やショック徴候
- QT延長の進行
- 呼吸状態の悪化
ポイントは、
「心電図変化+全身状態の悪化」をセットで見ることです。
単なる徐脈でも、全身状態が悪ければ緊急性は高くなります。
🩺看護の視点まとめ
・徐脈だけで安心しない
・低電位は心嚢液を疑う
・QT延長は致死性不整脈リスク
→ 「波形+バイタル+意識」で判断
次の章では、実際の看護で重要な観察項目とアセスメントのポイントを整理していきます😊
甲状腺機能低下症の患者で看護師が見るべき観察項目
ここでは、実際の看護場面で「何を見ればいいのか」を整理していきます。
心電図だけでなく、全身状態とセットで評価することがとても大切です😊
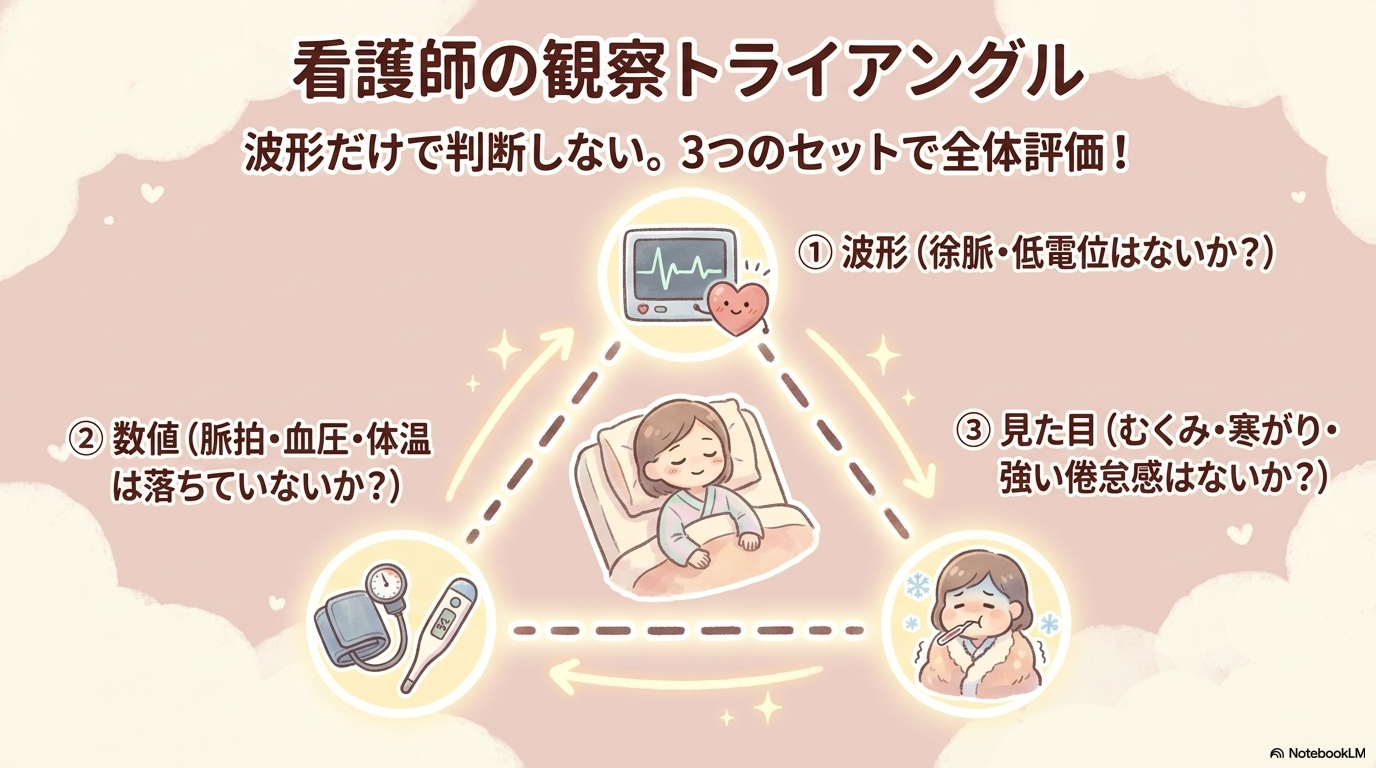
バイタルサインと意識レベルの観察
まず基本となるのがバイタルです。
- 心拍数(徐脈の程度)
- 血圧(低下していないか)
- 体温(低体温になっていないか)
- 呼吸状態
特に、
徐脈+意識レベル低下+低体温
がそろっている場合は、重症化のサインとして注意が必要です。
むくみ、寒がり、倦怠感など全身症状の見方
甲状腺機能低下症は、全身の代謝が落ちる疾患です。
そのため、心電図だけでなく次のような症状も重要なヒントになります。
- 顔や四肢のむくみ(粘液水腫)
- 寒がり
- 強い倦怠感
- 体重増加
これらがあるときは、
「心電図の変化は全身の低代謝状態の反映かもしれない」
と考えることができます。
心エコーや甲状腺機能検査につながる観察
看護師の観察は、次の検査につなげる役割もあります。
- 低電位 → 心嚢液貯留を疑い心エコーへ
- 徐脈+症状 → 甲状腺機能検査(TSH・FT4)へ
特に、
原因不明の徐脈や低電位を見たら「甲状腺」を思い出す
この視点がとても重要です。
QT延長を悪化させる薬剤や電解質異常の確認
QT延長がある場合は、背景をしっかり確認します。
- 電解質(K・Mg・Ca)
- QT延長作用のある薬剤
これらが重なると、不整脈リスクが一気に上がります。
「甲状腺機能低下症だけが原因」と決めつけず、複合的に評価することが大切です。
📌ポイント
心電図は単独で見るのではなく、
→ バイタル・症状・検査とつなげて判断することが重要です。
💡転職や働き方に悩んでいませんか?
「もっと学べる環境に行きたい」「今の職場で成長できるか不安…」そんな気持ち、ありませんか?
看護師専門のサポートを活用すれば、あなたに合った職場が見つかる可能性があります😊
LINE登録であなたにピッタリな仕事を探してみませんか?
次の章では、治療によって心電図がどう変化するのかを見ていきます🩺
甲状腺ホルモン補充療法で心電図はどう変わるのか
ここでは、治療によって心電図がどのように変化していくのかを整理していきます。
異常を見つけるだけでなく、改善の経過を読み取る視点もとても大切です😊
補充療法で改善しやすい心電図所見
甲状腺機能低下症では、レボチロキシンなどの甲状腺ホルモン補充療法を行うことで、低下していた心機能が徐々に回復していきます。
その結果、心電図では以下のような変化が見られます。
- 徐脈 → 心拍数が徐々に上昇する
- T波平坦 → 徐々に正常な形に戻る
- QT延長 → 改善傾向
つまり、「ゆっくり・弱かった心臓が、少しずつ元の状態に戻る」というイメージです。
心嚢液貯留はどのように変化するか
甲状腺機能低下症による心嚢液貯留も、多くの場合は補充療法で改善していきます。
そのため、
- 低電位の改善
- 電気的交互脈の消失
といった変化が見られることがあります。
ただし、
急激な血圧低下や呼吸状態の悪化がある場合は、心タンポナーデの可能性があるため、例外的に緊急対応が必要です。
高齢者や心疾患患者で注意したいポイント
ここは看護でとても重要な視点です。
甲状腺ホルモンを補充すると、心臓の働きが一気に活発になります。
そのため、
- 心筋の酸素 потреб量(酸素需要)が増える
- 心拍数が急に上がる
結果として、
- 狭心症の悪化
- 不整脈の出現
が起こることがあります。
特に高齢者や既存の心疾患がある患者では、少量からゆっくり増量するという治療方針がとられます。
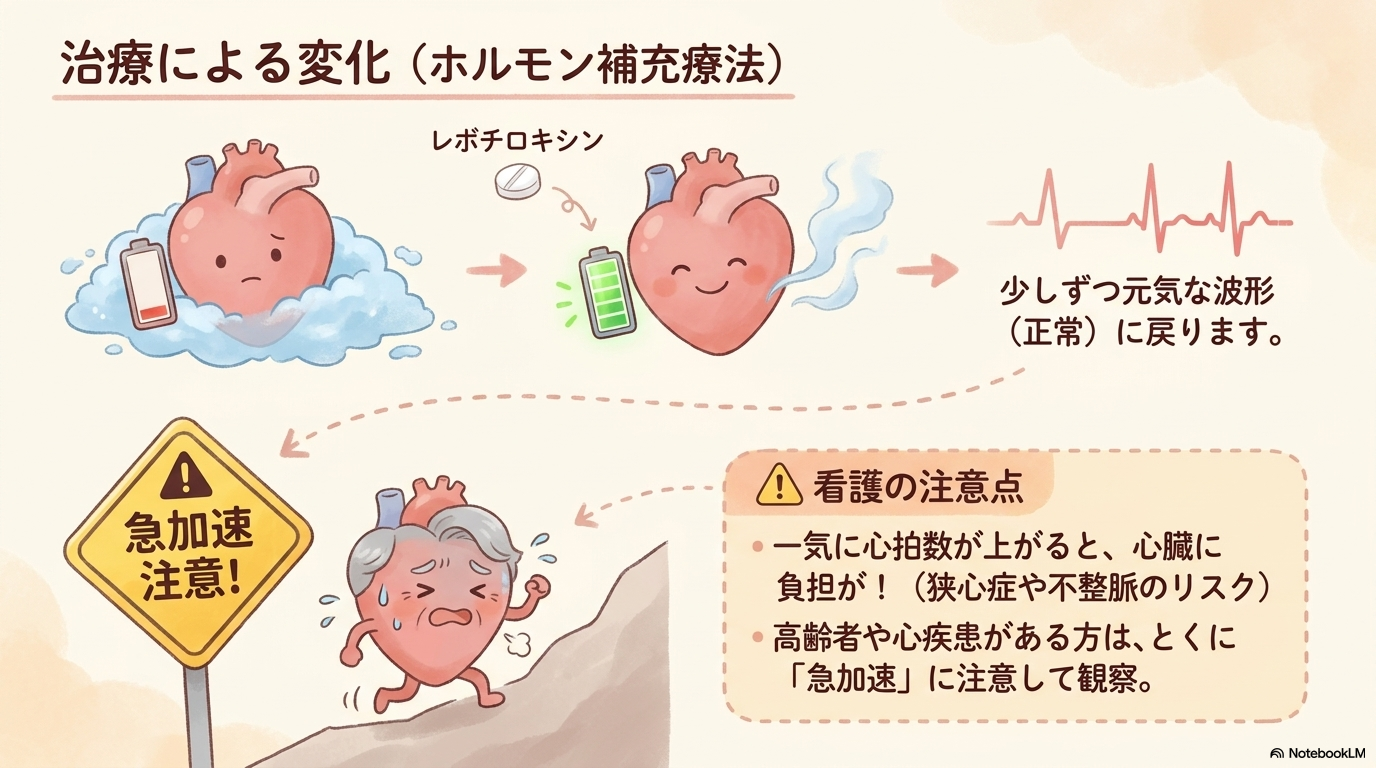
看護での観察ポイント
補充療法中は、改善だけでなく悪化のサインにも注意が必要です。
- 心拍数の急激な増加
- 胸痛や動悸
- 息切れ
これらがあれば、
「治療に伴う負荷がかかっている可能性」
を考えて早めに報告します。

「負担がかかりすぎてないか」も一緒に見るのがポイントですよ😊
次はいよいよまとめです。この記事の重要ポイントを一緒に整理していきましょう🩺
✅まとめ👉この記事で学べる甲状腺機能低下症と心電図の関係
この記事での再重要部位👉
- 甲状腺ホルモン低下で心臓の働きが弱くなり徐脈になる
- 浮腫や心嚢液貯留で電気が伝わりにくくなり低電位になる
- 再分極の変化でT波平坦化やQT延長が起こる
記事のまとめ
甲状腺機能低下症の心電図変化は、「なんとなく覚える」よりも病態とセットで理解することがとても大切です。
徐脈・低電位・T波変化といった所見は、それぞれバラバラではなく、「心臓の働きが弱くなる」+「電気が伝わりにくくなる」という共通した背景から起こっています。
そして臨床では、
- 心電図の変化
- バイタルサイン
- 全身症状(むくみ・倦怠感など)
これらをまとめて評価することが、重症化の見逃しを防ぐポイントになります。
はじめは難しく感じるかもしれませんが、「なぜ?」をひとつずつ理解していけば、心電図の見方は確実に変わってきますよ😊
ぜひ明日の臨床から、波形と病態を結びつけて考えてみてくださいね🩺
引用・参考
引用
- 甲状腺機能異常の心電図|各疾患の心電図の特徴(12)|看護roo!
- 甲状腺機能低下症による心タンポナーデを呈した一例|日本臨床検査学会
- 心嚢液貯留をみたら|医療資料
- 電解質異常の心電図と治療のポイント|医療資料
- QT延長症候群|MSDマニュアル家庭版
参考
- 甲状腺機能低下症|日本内分泌学会
- 甲状腺機能低下症・橋本病|みたに内科循環器科クリニック
- 甲状腺と徐脈性不整脈|ながさきクリニック
- 甲状腺と心臓病|ながさきクリニック
- 甲状腺と心のう液貯留・心タンポナーデ|ながさきクリニック
- 甲状腺機能低下症と心臓病の関係について|かまたやまだクリニック
- 心電図異常の解説|みたに内科循環器科クリニック






