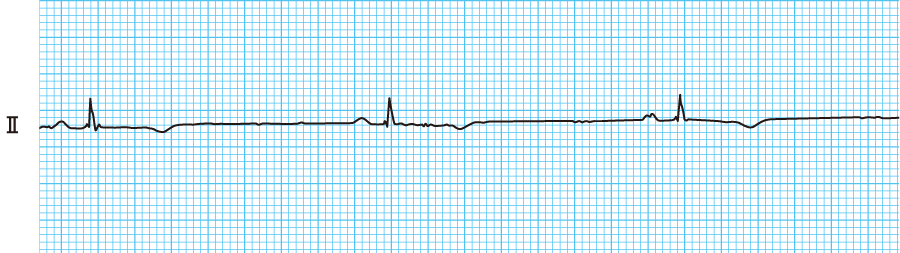
モニター心電図で「洞不整脈」と表示されると、報告すべきか様子見でよいのか、一瞬迷うことありませんか?
不規則に見える波形を前に、「これってAfじゃないよね…?」と確認した経験、きっと一度はありますよね。
この記事では
- 洞不整脈の心電図で見るべき判断ポイント
- 様子見でよい洞不整脈・報告すべき洞不整脈の違い
- 中堅看護師として根拠を持って説明・報告する考え方
が分かりますよ♪
結論👉
洞不整脈は多くの場合、生理的な心拍変動であり、P波が洞性で症状がなければ経過観察が基本です。
ただし、症状や極端な脈拍変動がある場合は報告・評価が必要になります。
この記事では、洞不整脈の心電図を「現場でどう判断するか」という視点で、中堅看護師向けにやさしく整理して解説します😊
洞不整脈は「異常」か?まず整理すべき前提
モニター心電図や12誘導心電図で「洞不整脈」と表示されると、
一瞬「不整脈=何か対応が必要?」と身構えてしまいますよね🩺
ですが、洞不整脈はすべてが異常というわけではありません。
まず大切なのは、洞不整脈を「病名」ではなく「心拍リズムの所見」として整理することです。
ここを押さえておくと、様子見か報告かの判断が一気に楽になります😊
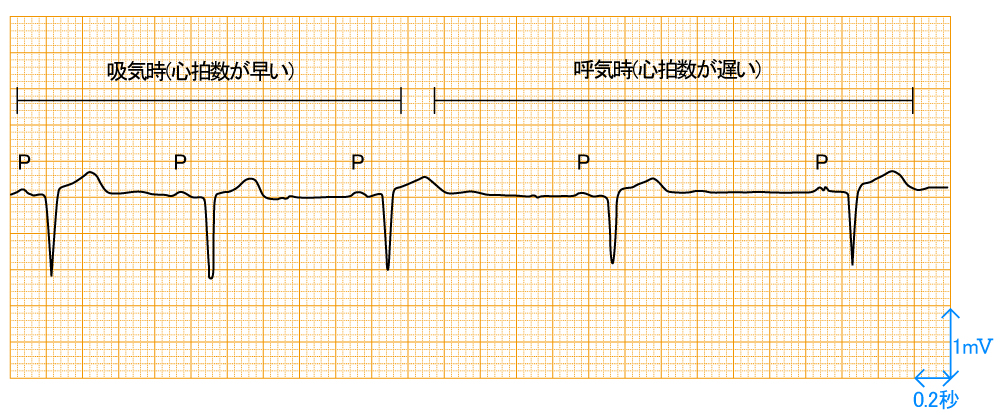
洞不整脈とは何を指すのか
洞不整脈とは、心臓のペースメーカーである洞結節からの刺激で拍動している
洞調律が保たれている状態のまま、心拍の間隔が一定でなくなることを指します。
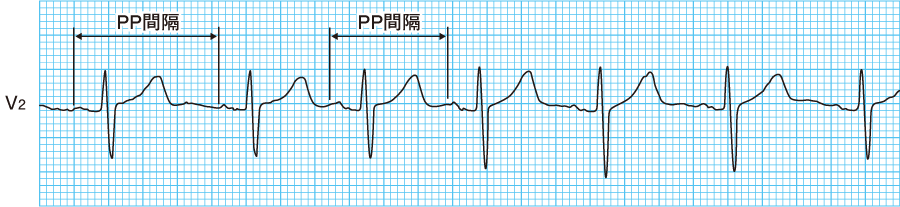
つまり、
- P波は洞性でそろっている
- QRS波も正常幅
- ただしPP間隔(RR間隔)が少しずつ変動する
この組み合わせがそろっていれば、洞不整脈と考えます。
なぜ洞不整脈はよく見られるのか
洞不整脈の多くは、自律神経(特に迷走神経)の影響によるものです。
吸気で心拍数が増え、呼気で心拍数が下がる
呼吸性洞不整脈が代表的ですね🌸
このタイプは、
- 安静時
- 若年者
- 睡眠中やリラックス時
などで特に出やすく、生理的な変動として扱われることがほとんどです。

中堅看護師が最初に持つべき視点
中堅の立場で大切なのは、
「この洞不整脈は“問題”なのか、“様子を見てよい所見”なのか」
を切り分ける視点です。
洞不整脈と判断できた時点では、
まだ報告の要否は決まりません。
次に見るべきは、
- 症状の有無(動悸・めまい・失神など)
- 心拍数が極端でないか
- 基礎疾患や薬剤の影響がないか
といった全身状態とのセット評価になります。
この考え方が、次章の「現場での判断軸」につながっていきます😊
心電図での判断軸|中堅が見るべき3点
洞不整脈かどうかを判断するとき、
心電図を最初から最後まで丁寧に追っていると時間がかかりますよね🩺
中堅看護師に求められるのは、短時間で「安全かどうか」を見極める視点です。
そこで意識したいのが、
P波・間隔・心拍数の3点セットです。
この3つが押さえられれば、洞不整脈の大枠は判断できます😊
① P波|まず「洞性かどうか」を確認する
最初に見るべきなのはP波です。
洞不整脈はあくまで洞調律が保たれていることが前提になります。
具体的には、
- P波の形がそろっている
- 毎拍P波のあとにQRS波が続いている
この2点が確認できれば、刺激は洞結節由来と判断できます。
逆に、P波がはっきりしない・形が毎回違う場合は、
洞不整脈ではなく他の不整脈を疑う必要があります。
ここでAf(心房細動)との分岐が始まります🧠
② PP間隔・RR間隔|「不規則さの質」を見る
次に確認するのがPP間隔(RR間隔)です。
洞不整脈では、間隔が完全にバラバラになるわけではありません。
多くの場合、
- 少しずつ伸びたり縮んだりする
- 呼吸に合わせた周期性がある
といった「ゆらぎのある不規則」を示します。
ここで大事なのは、
不規則=危険ではないという視点です。
RR間隔がランダムで予測できず、規則性がまったく見えない場合は、
洞不整脈よりも心房細動など別のリズムを考えます。
③ 心拍数|徐脈・頻脈を伴っていないか
最後に必ず確認したいのが心拍数です。
洞不整脈そのものよりも、拍数の異常が判断を左右することは少なくありません。
目安としては、
- 安静時で極端な徐脈(40/分未満など)がないか
- 頻脈(100/分以上)が持続していないか
をチェックします。
洞不整脈+極端な徐脈がある場合は、
洞不全症候群や薬剤影響なども視野に入れ、
「様子見でいいか?」を再評価する必要があります🩺

この3点がそろっていれば、
洞不整脈として大きな方向性はOKです。
次の章では、
「様子見でよい洞不整脈」と「報告すべき洞不整脈」
を、現場判断の目線で整理していきます🩺
様子見でよい洞不整脈・報告すべき洞不整脈
洞不整脈と判読できたあと、
中堅看護師として一番悩むのが
「これ、今すぐ報告する?」それとも「経過観察でいい?」
という判断ですよね🩺
ここでは、現場で使える“分かれ目”を整理していきます。
様子見でよい洞不整脈の特徴
以下がそろっていれば、
洞不整脈として経過観察で問題ないケースが多いです。
- 洞性P波がそろっている
- RR(PP)間隔は不規則だが、ゆるやかな変動
- 症状がない(動悸・めまい・失神なし)
- 血圧・SpO₂・意識レベルが安定している
特に、安静時や睡眠中、若年〜中年で見られる
呼吸性洞不整脈は、生理的変動として様子見になることがほとんどです🌸

報告を考えるべき洞不整脈のサイン
一方で、洞不整脈と見えても、
報告・評価が必要になるケースがあります。
- めまい・ふらつき・失神を伴う
- 極端な徐脈(例:40回/分未満)や頻脈を伴う
- 突然RR間隔が大きく延長する
- 基礎疾患(心疾患)や徐脈を起こす薬剤使用中
このような場合は、
「洞不整脈の背景に別の問題が隠れていないか」
という視点が重要になります。
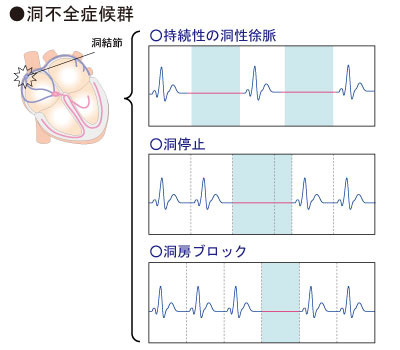
SSSやブロックを疑う視点
ここで意識したいのが、
洞不整脈とSSS(洞不全症候群)・房室ブロックは別物
という点です。
以下が見られる場合は、
単なる洞不整脈ではなく、鑑別が必要になります。
- 心拍が突然止まる・極端に遅くなる
- P波が出ない、または突然消える
- P波があるのにQRSが脱落する
これらは洞結節機能障害や伝導障害を示唆するため、
「様子見」ではなく報告が基本になります🩺
現場で使えるシンプルな判断フロー
迷ったときは、次の順で考えると整理しやすいです。
- 洞性P波がそろっているか
- 不規則さは「ゆらぎ」か「ランダム」か
- 症状・バイタルは安定しているか
この3点で、
「洞不整脈として様子見」か「追加評価・報告」
の方向性が見えてきます😊
判断に迷う現場から、抜け出しませんか?
洞不整脈のように「様子見か、報告か」で毎回悩む環境は、
実はあなたの経験不足ではなく、職場の構造が原因なことも多いです🩺
・相談できる医師がいない
・判断基準が人によって違う
・中堅なのに責任だけ重い
そんな職場で我慢し続ける必要はありません。
あなたの経験・判断スタイルに合う職場を、
現場を知る担当者が探してきます。
夜勤体制、相談のしやすさ、教育・裁量のバランスまで含めて、
「働きやすさ」を基準に提案します。
まずはLINEで希望を伝えるだけでOKです。
転職するかどうかは、話を聞いてから決められます😊

鑑別が必要な波形|Af・期外収縮・SSS・ブロック
洞不整脈と判読できても、
現場では「本当にそれだけ?」と一歩立ち止まる視点が大切です🩺
特に中堅看護師には、似ているが意味の違う不整脈を切り分ける役割が求められます。
ここでは、
洞不整脈と間違えやすい代表的な波形
を整理していきます。
心房細動(Af)との違い
不規則なRR間隔を見ると、まず頭に浮かぶのが心房細動(Af)ですよね。
ですが、洞不整脈とAfはまったく別物です。
判断のポイントはP波です。
- 洞不整脈:P波が毎拍確認できる
- 心房細動:P波が明確でない/消失
Afでは、基線が細かく揺れ、RR間隔は完全にランダムになります。
「不規則の質が違う」という意識が大切です🧠
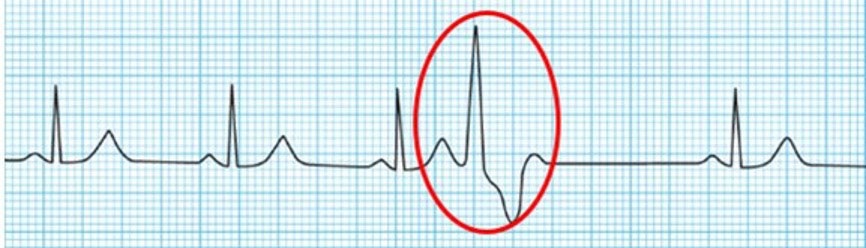
期外収縮(PAC・PVC)との違い
次に混同しやすいのが期外収縮です。
期外収縮では、
- 予定より早く出る拍がある
- その後に間隔の変化(代償性休止など)が出る
という特徴があります。
一見するとRR間隔が不規則に見えますが、
「早い拍があるかどうか」を意識すると、
洞不整脈との区別がしやすくなります😊
SSS(洞不全症候群)を疑う場面
洞不整脈と絶対に混同してはいけないのが、
SSS(洞不全症候群)です。
SSSは洞結節そのものの機能障害であり、
生理的な洞不整脈とは位置づけが異なります。
- 心拍が突然止まる
- 極端な洞性徐脈が持続する
- めまい・失神など症状を伴う
これらが見られる場合は、
洞不整脈ではなく、病的な徐脈性不整脈
として評価・報告が必要です🩺
房室ブロックを疑う視点
房室ブロックは、
心房から心室への伝導障害です。
洞結節が正常でも起こります。
- P波はあるがQRSが脱落する
- PR(PQ)間隔が延長・不定
といった所見があれば、
洞不整脈には含めず、別枠で考えます。
洞不整脈との違いを表で整理
| 不整脈 | 主な特徴 | 判断のポイント |
|---|---|---|
| 洞不整脈 | P波正常、間隔がゆるやかに変動 | 症状がなければ経過観察 |
| 心房細動 | P波消失、RR完全不規則 | 抗凝固・レート管理を意識 |
| 期外収縮 | 早期拍+間隔変化 | 頻度・症状で対応判断 |
| SSS | 洞停止・高度徐脈 | 症状があれば報告必須 |
| 房室ブロック | P波とQRSの不一致 | ブロック型で対応が変わる |

P波と“止まり方”を見ると、判断が一気に楽になりますよ🩺
ここまで整理できれば、
洞不整脈を「安全に様子見できる所見」として、
自信を持って説明・判断できるようになります😊
医師報告・新人指導に使える思考テンプレート
洞不整脈を正しく判読できても、
「どう伝えるか」「どう教えるか」で迷う場面は多いですよね🩺
中堅看護師に求められるのは、判断を言語化する力です。
ここでは、現場でそのまま使える
報告・指導の思考テンプレート
を整理します。
医師報告に使えるSBARの考え方
洞不整脈の場合、報告のポイントは
「不整脈そのもの」より「全身状態」です。
S(Situation)
モニター心電図で洞不整脈を認めています。
B(Background)
洞性P波は保たれており、RR間隔は呼吸に合わせた変動です。
既往に不整脈はなく、現在〇〇の薬剤を内服しています。
A(Assessment)
症状はなく、血圧・SpO₂ともに安定しています。
生理的な洞不整脈と考えています。
R(Recommendation)
現時点では経過観察でよいか確認したく、報告しました。
このように、
「洞不整脈+安全と判断した根拠」
をセットで伝えると、やり取りがスムーズになります😊
新人にどう教える?判断軸の伝え方
新人指導では、細かい理論よりも
判断の順番を伝えるのが効果的です。
- まずP波がそろっているか
- 不規則さは「ゆらぎ」か
- 症状・バイタルは安定しているか
この順で考えれば、
洞不整脈=即報告ではない
という判断が自然に身につきます🧠

判断を共有できる中堅は、現場でとても頼られる存在です。
その職場、本当に判断しやすい環境ですか?
洞不整脈の鑑別や報告をここまで理解できているなら、
あなたにはもっと判断しやすい職場を選ぶ力があります🩺
もし、
- 気になっている転職先がある
- 今の職場と比較してみたい
- 入ってから後悔したくない
そんなときは、
あなたが気になっている職場を事前に調査できます。
口コミでは分からない、
- 医師との距離感
- 中堅看護師の裁量
- 夜勤・急変時のリアルな体制
まで含めて確認できるので、
「判断しづらい職場を選んでしまうリスク」を減らせます。
職場名が決まっていなくても大丈夫です。
まずは条件や不安を相談するところから始められます😊

✅まとめ|この記事で学べる洞不整脈の判断ポイント
この記事での再重要部位👉
- 洞不整脈は洞調律が保たれた心拍変動
- 判断はP波・間隔・症状のセットで行う
- SSSやブロックは洞不整脈に含まれない
記事のまとめ
洞不整脈は、不整脈という名前がついていても、
多くは生理的な心拍変動です🩺
大切なのは、波形だけで判断せず、
症状・バイタル・背景を含めて評価することでしたね。
中堅看護師として、
「様子見でいい理由」を説明できることは大きな強みです。
もし今、
判断しづらい・相談しづらい職場環境に
モヤモヤを感じているなら、
それはあなたの力不足ではありません。
知識と判断力を活かせる環境を選ぶことも、
立派なキャリア判断のひとつです😊
ぜひ、自分にとって最適な選択肢を持っておいてくださいね。
<参考>
ECG Waves
日本循環器学会
MSDマニュアル プロフェッショナル版