「キラーシンプトムって何?急変のサインってどう見抜けばいいの…?」
「バイタルは正常だけど、なんとなく様子が変…これって報告すべき?」
この記事では
- キラーシンプトムの意味と看護での重要性
- 見逃してはいけない具体的な危険徴候
- 急変を防ぐための観察と報告のポイント
が分かりますよ♪
結論👉
キラーシンプトムとは「命に直結する危険なサイン」であり、看護師がいち早く気づき、即座に報告・対応することで患者さんの救命につながります。
この記事では、キラーシンプトムの基本から、急変の前兆を見抜くポイント、実際の看護でどう行動すべきかまでをやさしく解説します😊
キラーシンプトムとは何かをわかりやすく解説
キラーシンプトムは、新人看護師さんが必ず押さえておきたい重要な概念です🩺
ここではまず、「そもそも何なのか?」と「なぜそんなに重要なのか」をやさしく整理していきますね。
キラーシンプトムの定義と意味
キラーシンプトムとは、生命に直接的な危険が及んでいることを示す徴候・症状のことです。
名前の通り、「見逃すと命に関わるサイン」です。
例えば、次のような症状が代表的です。
- 突然の激しい胸痛
- 急な呼吸困難
- 意識レベルの低下
- 急激な血圧低下
これらは、心筋梗塞・肺塞栓・脳卒中・ショックなど、重篤な疾患のサインである可能性があります。
つまりキラーシンプトムは、
👉「患者さんの体が発しているSOSサイン」なんです。
なぜ見逃すと危険なのか
キラーシンプトムが怖いのは、短時間で急変・心停止につながる可能性があるからです。
実は、心停止(CPA)に至る患者さんの多くは、完全に突然悪くなるわけではありません。
その前に、
- 呼吸の異常
- 循環の変化
- 意識レベルの変化
といった「前兆」が現れていることが多いんです。
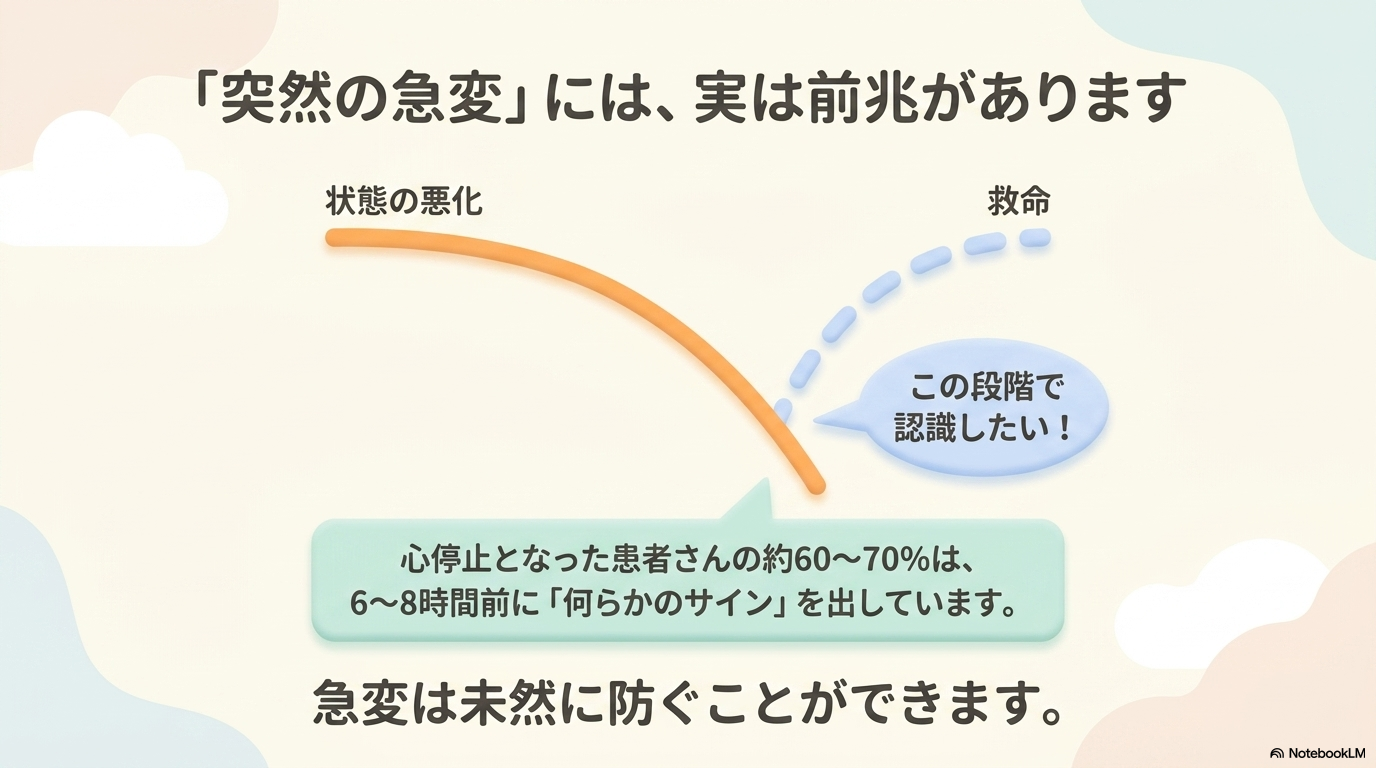
つまり、キラーシンプトムに気づければ、
👉急変を未然に防げる可能性があるということです。
看護師に求められる役割
キラーシンプトムにおいて、看護師の役割はとても重要です。
なぜなら、患者さんの一番近くにいる医療者だからです。
具体的には、次の3つが求められます。
- 異常にいち早く気づく
- 状況をアセスメントする
- すぐに報告・対応する
特に大切なのが、
「おかしい」と感じた違和感を見逃さないことです。
「なんとなくいつもと違う」
「元気がない気がする」
こうした小さな変化が、実はキラーシンプトムの入り口であることも少なくありません。

でも、迷ったら“報告していいサイン”なのよ。早い報告は絶対に無駄にならないから安心してね。
キラーシンプトムの理解は、単なる知識ではなく、患者さんの命を守るためのスキルです。
次の章では、実際にどんな症状がキラーシンプトムなのかを具体的に見ていきましょう😊
.
キラーシンプトムの代表例とアセスメント
キラーシンプトムは、実際の臨床ではさまざまな形で現れます。
ここでは、新人看護師さんがまず押さえておきたい代表的な4つの症状と、そのアセスメントポイントを解説しますね🩺
「症状+何を見ればいいか」をセットで覚えるのがコツです。
代表的なキラーシンプトム一覧
| 症状・徴候 | 考えられる病態 | 看護師のアセスメントポイント |
|---|---|---|
| 突然の激しい胸痛 | 心筋梗塞、大動脈解離、肺血栓塞栓症 | ・痛みの性状(締め付け・引き裂かれる感じ) ・放散痛(肩・顎)や冷汗の有無 ・血圧左右差やショック徴候 |
| 突然の呼吸困難 | 肺塞栓、気胸、心不全、喘息発作 | ・呼吸数や努力呼吸の有無 ・SpO2低下と酸素への反応 ・不安・焦燥感の強さ |
| 意識レベルの低下 | 脳卒中、低血糖、ショック、電解質異常 | ・JCS/GCSで客観的評価 ・麻痺やろれつ障害の有無 ・血糖値や急な変化の有無 |
| 急激な血圧低下 | 出血性ショック、敗血症、心原性ショック | ・頻脈・冷汗・蒼白(ショック兆候) ・末梢冷感やチアノーゼ ・尿量低下の有無 |
症状は「単独ではなく組み合わせ」で見る
キラーシンプトムで大切なのは、症状をバラバラに見るのではなく、まとめて判断することです。
例えば、
- 呼吸が速い
- なんとなく顔色が悪い
- 手足が冷たい
一つひとつは軽く見えても、組み合わさるとショックの初期サインの可能性があります。
新人さんがよくやりがちなのが、
👉「1つずつ見る」こと
ですが実際は、
👉「全部つなげて考える」ことが重要なんです。
バイタルサインと一緒に評価する
キラーシンプトムは、バイタルサインとセットで見ることで精度が上がります。
- 呼吸数の増加(最も早い異常サイン)
- SpO2の低下
- 頻脈や血圧低下
特に注目してほしいのが呼吸数です。
呼吸数の変化は、最も早く現れる急変サインといわれています。
「ちょっと多いかも?」という段階で気づけるかどうかが、早期対応の分かれ道になります。

ちゃんと数えてるだけで“気づける看護師”になれるからね。
この章で紹介した症状はほんの一部ですが、まずはこの4つを確実に押さえることが大切です。
次の章では、急変の前兆を体系的に判断できる「ABCDEアプローチ」を解説していきます😊
急変の前兆を見抜くABCDEアプローチ
キラーシンプトムを見逃さないためには、「なんとなく」ではなく体系的に評価する力がとても大切です。
そこで役立つのが、ABCDEアプローチです。
ABCDEとは、患者さんの状態を優先順位に沿って評価するフレームワークのことです。
急変対応の基本であり、新人看護師さんがまず身につけたい考え方です🩺
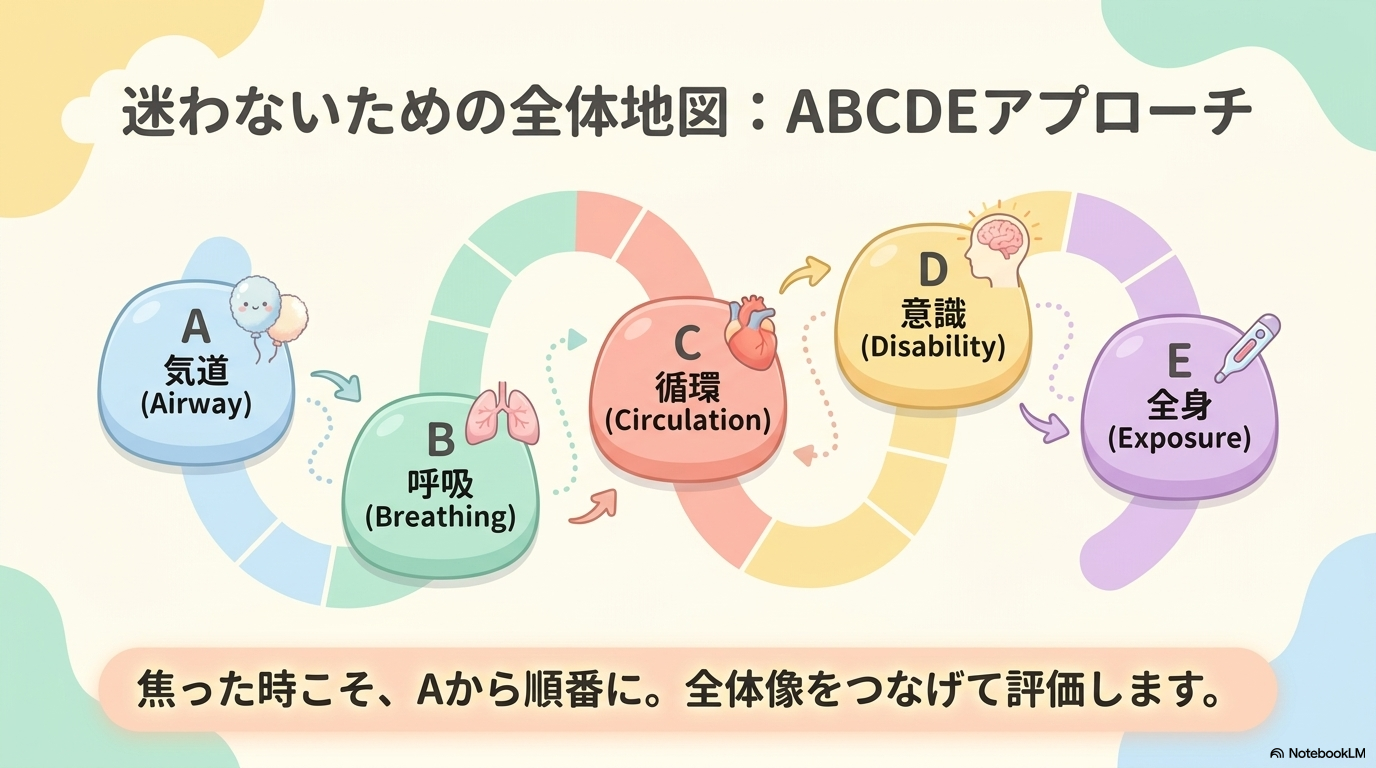
A 気道の異常サイン
AはAirway(気道)です。
気道が確保されていないと、数分で命に関わる状態になります。
- ゼーゼー・ヒューヒュー音(喘鳴)
- いびき様呼吸(舌根沈下)
- ゴロゴロ音(痰の貯留)
これらは気道閉塞のサインです。
対応としては、
- 体位調整(頭部後屈など)
- 吸引の実施
- すぐに応援要請
「音が変だな」と思った時点で要注意です。
B 呼吸の危険徴候
BはBreathing(呼吸)です。
呼吸は、キラーシンプトムの中でも最も早く変化が現れるポイントです。
- 呼吸数が25回/分以上 または8回/分以下
- 努力呼吸(肩呼吸・鼻翼呼吸)
- SpO2の低下
- チアノーゼ(唇や指先が青い)
「呼吸が速い」は重要なSOSサインです。
低酸素やアシドーシス(体が酸性に傾く状態)への代償として起こっています。
「なんか苦しそう」という印象も、立派なアセスメント材料ですよ😊
C 循環の変化
CはCirculation(循環)です。
血液の流れが悪くなると、全身の臓器にダメージが及びます。
- 頻脈(130回/分以上)または徐脈(40回/分以下)
- 血圧低下(収縮期血圧90mmHg未満)
- 手足の冷感・冷汗
- 尿量低下(0.5mL/kg/時未満)
特に注目なのが、
血圧低下の前に「頻脈」が出ることです。
これは、体がなんとか血流を保とうとする代償反応です。
この段階で気づけると、かなり早期対応につながります。
D 意識障害の前兆
DはDisability(意識)です。
意識レベルの変化は、脳への酸素や血流の異常を示します。
- 反応が鈍い
- ぼーっとしている
- 会話がかみ合わない
- 急な不穏・興奮
評価には、JCSやGCSを使います。
ここで大事なのは、
「いつもと違う」を見逃さないことです。
数字だけでなく、日頃の様子との違いがヒントになります。
E 体温や全身状態
EはExposure/Environment(全身状態)です。
- 急な高熱・低体温
- 悪寒戦慄(ガタガタ震える)
- 原因不明の発疹(点状出血など)
これらは、敗血症など重症感染症のサインである可能性があります。
特に、
急激な体温変化は要注意です。
見た目の変化もしっかり観察しましょう。
ABCDEは「順番」と「統合」が大切
ABCDEで一番大切なのは、
- A→B→C→D→Eの順で評価する
- 複数の異常をまとめて判断する
例えば、
「呼吸が速い+意識がぼんやり+手足が冷たい」
これはショックの進行サインかもしれません。
バラバラに見るのではなく、
👉全体像で判断することが超重要です。

最初はゆっくりでいいから、順番通りに見るクセをつけてね。
ABCDEアプローチを使えるようになると、急変対応の「怖さ」がぐっと減ります。
次の章では、似ているけど違う「レッドフラッグ症状」との違いを解説していきます😊
キラーシンプトムとレッドフラッグ症状の違い
「キラーシンプトム」と似た言葉に、レッドフラッグ症状があります。
どちらも「危険なサイン」ですが、緊急度と対応が大きく違うので、しっかり区別しておきましょう🩺
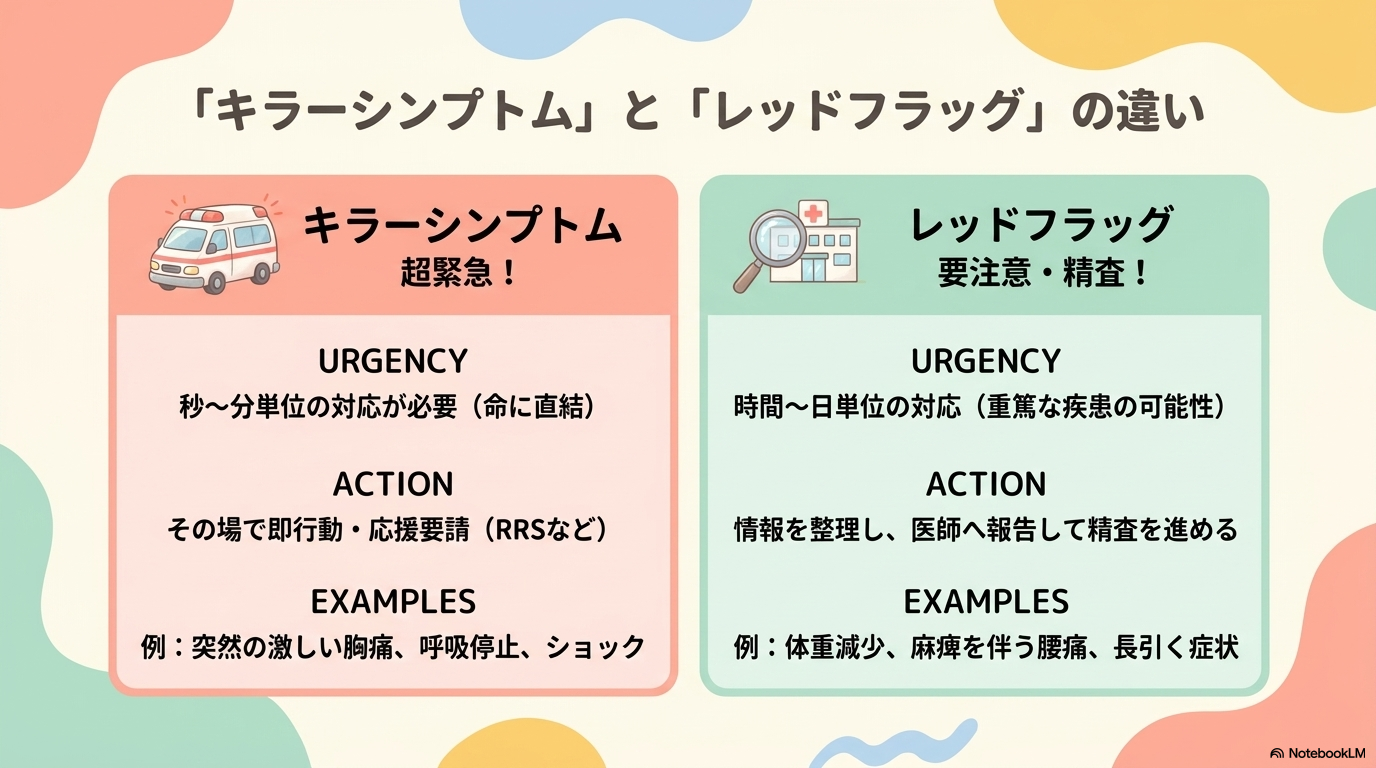
キラーシンプトムとレッドフラッグの違い
| 項目 | キラーシンプトム | レッドフラッグ症状 |
|---|---|---|
| 意味 | 生命に直結する危機的なサイン | 重篤な疾患の可能性を示す警告サイン |
| 緊急度 | 超緊急(秒〜分単位) | 緊急〜準緊急(時間〜日単位) |
| 対応 | 即時対応・応援要請(RRSなど) | 医師へ報告し精査を進める |
| 具体例 | ・突然の胸痛 ・呼吸停止 ・意識消失 ・ショック状態 |
・腰痛+麻痺・排尿障害 ・頭痛+ろれつ障害 ・体重減少を伴う慢性症状 |
看護師としての使い分け
この2つは、「どう動くか」が大きく違います。
まずキラーシンプトムの場合は、その場で即行動が必要です。
- 応援要請(RRS・METコール)
- ABCDEで初期対応
- 患者から離れない
👉迷っている時間はありません。
一方、レッドフラッグ症状は、情報を整理して報告することが重要です。
- 症状の経過をまとめる
- 関連する所見を集める
- 医師に的確に伝える
つまり役割としては、
👉キラーシンプトム=「第一発見者として動く」
👉レッドフラッグ=「アセスメントしてつなぐ」
迷ったらどうする?
現場では「どっちか分からない…」と迷うこと、ありますよね。
そのときの原則はシンプルです。
迷ったらキラーシンプトムとして動く
理由は、
見逃しのリスク > 過剰対応のリスクだからです。
「考えすぎだったね」で済むことはあっても、
「見逃してしまった」は取り返しがつきません。


でもね、その迷い自体が“呼ぶ理由”なのよ。遠慮しなくて大丈夫だからね。
この違いを理解しておくと、現場での判断がかなりスムーズになります。
次の章では、キラーシンプトムを見逃さないための「看護のコツ」を解説していきます😊
キラーシンプトムを見逃さない看護のコツ
キラーシンプトムは知識だけでは見抜けません。
実際の現場では、「気づく力」がとても重要になります。
ここでは、新人看護師さんでも実践できる「見逃さないコツ」を解説していきますね🩺
「いつもと違う」に気づく重要性
キラーシンプトムを見抜くうえで最も大切なのは、「患者さんのいつもの状態を知っていること」です。
例えば、
- 普段より元気がない
- 会話のテンポが遅い
- なんとなく表情が暗い
こうした変化は、数値に出る前の初期サインであることが多いです。
逆に言うと、
👉「いつも」を知らないと「異常」に気づけません。
日々の関わりが、そのまま急変予測につながります。
患者の訴えを軽視しない
患者さんの言葉は、とても重要な情報源です。
特に注意してほしいのが、「なんか変」「いつもと違う」という曖昧な訴えです。
こうした表現は、
👉本人も説明できない違和感のサイン
であることが多いです。
新人のうちは、
「はっきりした症状じゃないから様子見でいいかな…」
と思ってしまいがちですが、
👉むしろ“要注意サイン”です。
五感を使ったフィジカルアセスメント
観察は、ただ見るだけではありません。
五感をフル活用することがポイントです。
- 視る:顔色、呼吸様式、動き
- 聴く:呼吸音、会話の様子
- 触れる:皮膚の冷感、湿潤
例えば、
👉「冷たい+湿っている」=ショックの可能性
👉「呼吸音がゴロゴロ」=気道閉塞の可能性
このように、感覚的な情報も立派なアセスメント材料になります。
「なんとなく変」を大切にする
臨床では、数値に出る前に異常を感じることがあります。
それが、
「なんとなくおかしい」という直感です。
これは決して曖昧なものではなく、
👉経験や観察が積み重なった“感覚”です。
新人さんでも、
「違和感を持つこと」自体がすごく大事なんです。


その感覚、大事にしてね。
キラーシンプトムは、「知識×観察×感覚」で見抜くものです。
次の章では、実際にどう報告するかという「行動」にフォーカスしていきますね😊
報告のタイミングとSBARの使い方
キラーシンプトムに気づいたあと、次に重要なのが「どう動くか」です。
特に新人看護師さんが悩みやすいのが、報告のタイミングですよね。
ここでは、「いつ報告するべきか」と「どう伝えるか」を具体的に解説します🩺
報告の基本は「おかしいと思ったらすぐ」
まず大前提として、迷ったらすぐ報告が正解です。
理由はシンプルで、悪化してからでは遅いからです。
新人さんがよく感じる不安として、
- 「これくらいで報告していいのかな…」
- 「様子見でもいいのでは…」
がありますが、
👉様子見=リスクを放置することになります。
報告が早すぎて困ることはほぼありません。
でも、遅れた場合は患者さんの命に関わる可能性があります。
具体的な報告タイミング
次の3つは、必ず押さえておきたい報告タイミングです。
- 明らかな異常値が出たとき(RRS基準など)
- 小さな異常が複数重なったとき
- 患者の訴えや違和感があるとき
特に重要なのが、「データが正常でも報告していい」という点です。
「なんか変」という感覚は、立派な根拠になります。
SBARで伝えると一気に伝わりやすくなる
報告が苦手な人におすすめなのが、SBAR(エスバー)です。
これは、情報を整理して伝えるためのフレームワークです。
- S:状況(何が起きているか)
- B:背景(どんな患者か)
- A:評価(何が問題か)
- R:提案(どうしてほしいか)
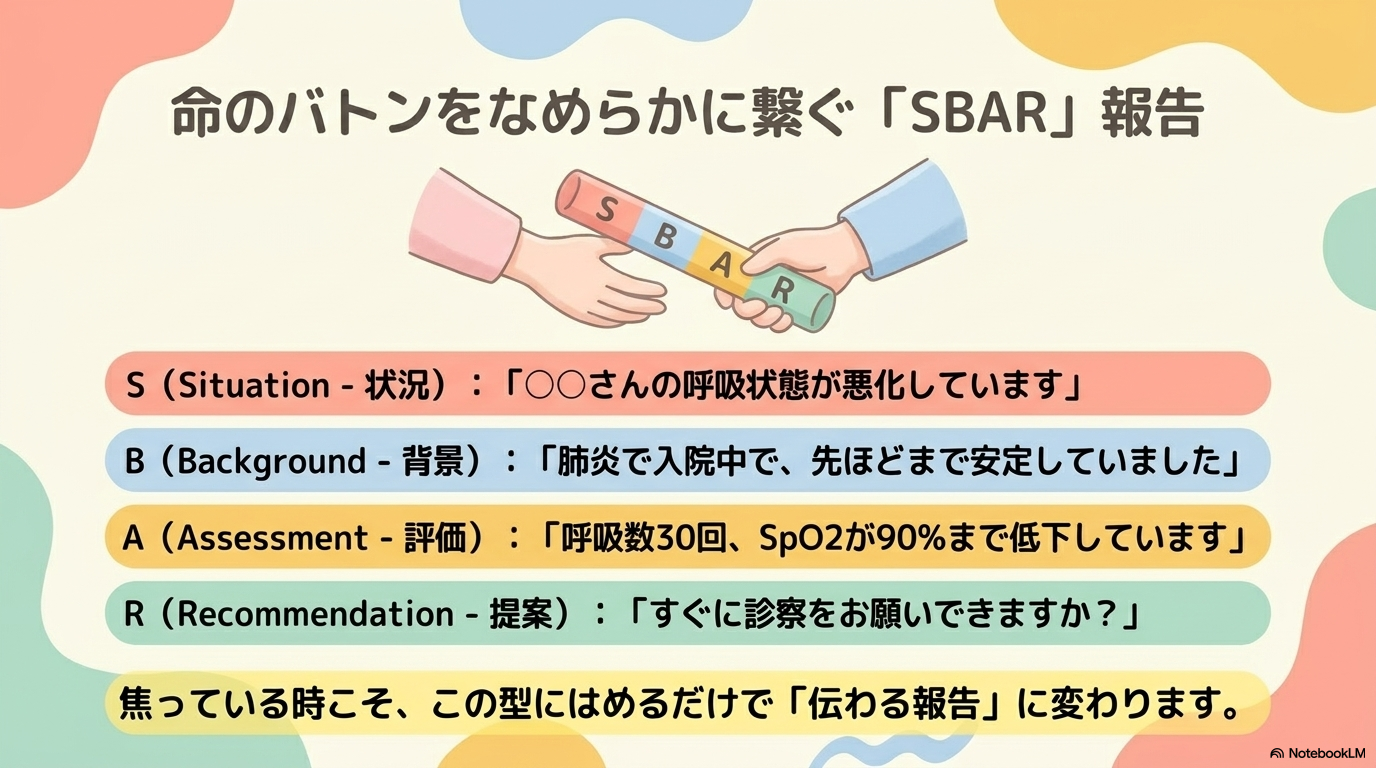
この形で話すだけで、一気に“伝わる報告”になります。
報告が怖いと感じているあなたへ
「報告できる看護師」が命を救う
キラーシンプトムで最も大切なのは、気づいたあとに“行動できるか”です。
どれだけ観察できても、報告が遅れれば意味がありません。
逆に、
👉早く報告できる看護師は、それだけで患者さんを救える可能性が高いです。

でもね、“早く呼んでくれて助かった”って思われることの方が圧倒的に多いのよ。
ここまで理解できれば、急変対応の土台はバッチリです。
次は、よくある疑問をまとめたFAQで理解をさらに深めていきましょう😊
FAQ キラーシンプトムに関するよくある質問
ここでは、新人看護師さんが現場で悩みやすいポイントをQ&A形式でまとめました😊
キラーシンプトムとレッドフラッグの違いは?
キラーシンプトムは、今すぐ対応しないと命に関わる状態です。
一方、レッドフラッグ症状は「重い病気の可能性があるサイン」です。
簡単にいうと、
- キラーシンプトム → 今すぐ動く
- レッドフラッグ → 評価して報告する
迷ったらキラーシンプトムとして対応するのが安全です。
どのタイミングで医師に報告すべき?
「おかしいと思った時点」ですぐ報告が原則です。
具体的には、
- バイタルの明らかな異常
- 複数の軽い異常が重なっている
- 患者の違和感や訴えがある
このどれかがあれば、報告してOKです。
バイタルが正常でも安心していい?
結論からいうと、安心はできません。
キラーシンプトムは、バイタルに出る前に現れることも多いです。
そのため、
👉「見た目・様子・訴え」も必ず評価しましょう。
夜勤で一人のときはどう対応する?
夜勤は特に不安ですよね。
基本は同じで、迷わず応援を呼ぶことが最優先です。
- RRSや院内ルールを活用する
- 先輩や当直医にすぐ連絡する
- 患者から離れない
「一人でなんとかしよう」と思わなくて大丈夫です。

でもね、“呼ぶ力”も看護の大事なスキルなのよ。
遠慮しなくて大丈夫。
疑問がクリアになると、現場での判断もぐっとラクになります。
最後に、この記事の内容をまとめていきますね😊
✅まとめ☆この記事で学べるキラーシンプトム看護
この記事での再重要部位👉
- キラーシンプトムは命に直結する危険なサイン
- ABCDEアプローチで急変の前兆を体系的に評価する
- 迷ったらすぐ報告が患者さんを救う行動につながる
記事のまとめ
キラーシンプトムは、看護師にとって「気づけるかどうか」で患者さんの未来が大きく変わる重要なサインです。
はじめは難しく感じるかもしれませんが、
👉「いつもと違う」に気づくこと
👉ABCDEで整理して考えること
👉迷ったらすぐ報告すること
この3つを意識するだけで、確実にレベルアップしていきます。
急変対応は怖いですよね。でも、その不安は「ちゃんと患者さんを見ている証拠」です😊
焦らず、一つずつ経験を積みながら、“気づける看護師”を目指していきましょう🩺✨
■引用・参考
引用
- 院内急変対応コース(INARS)テキスト / 日本救急看護学会
参考
- 日本集中治療医学会
- 病気がみえるシリーズ / メディックメディア
- 九州大学 薬学部 講義資料