
拘束中の患者さんって、どの体位にすればいいのか迷いませんか?
「とりあえず仰臥位でいいのかな…」「体位変換って必要?」と不安になること、ありますよね。
この記事では
- 拘束中の体位の基本的な考え方
- 危険な体位とそのリスク
- 新人看護師が押さえるべき観察ポイント
が分かりますよ♪
結論👉
拘束中の体位は「固定すること」ではなく、同一体位を避けて安全と安楽を保つことが最も重要です。
この記事では、拘束中の体位管理の基本から、リスク・観察ポイントまでやさしく解説します😊
身体拘束の体位を考える前に知っておきたい基本
拘束中の体位を考えるとき、「どの姿勢で固定するか」に意識が向きがちですよね。
ですが実は、身体拘束は原則として行わないことが前提であり、体位だけを切り離して考えることはできません。
この章では、まず拘束の基本的な考え方を整理し、「体位管理」をどう捉えるべきかをやさしく解説します😊
身体拘束は原則禁止とされる理由
身体拘束とは、抑制帯やミトンなどを用いて患者さんの行動の自由を制限する行為を指します。
一見、安全を守るために必要に思える場面もありますよね。
しかし、拘束には以下のような大きな問題があります。
- 褥瘡や循環障害などの身体的リスク
- 不安・恐怖・せん妄悪化などの精神的影響
- 尊厳の侵害やQOL低下
このような理由から、身体拘束は「できる限り行わない」ことが基本とされています。
つまり、「どの体位がよいか」を考える前に、そもそも拘束が必要かを考えることが大切なんです。
身体拘束の三原則
どうしても拘束が必要な場合は、以下の三原則を満たす必要があります。
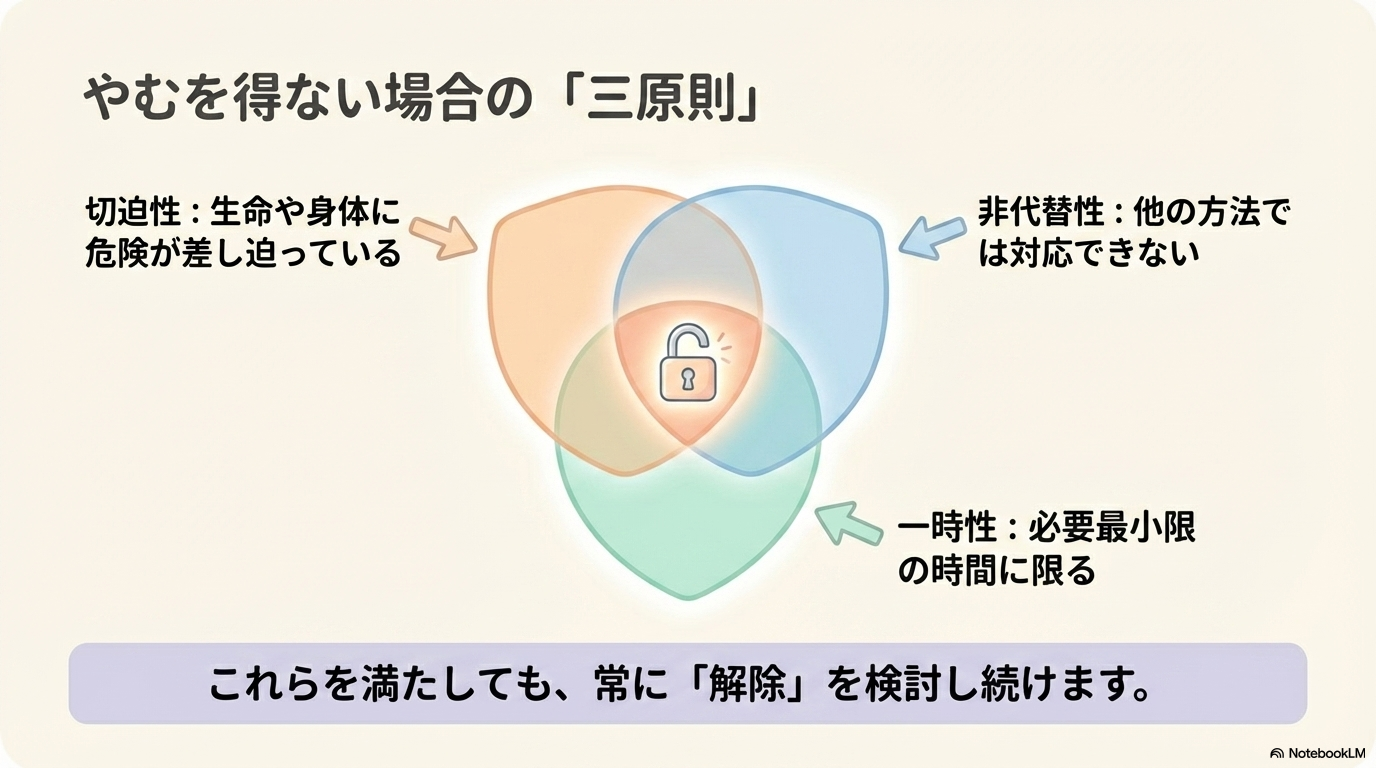
- 切迫性:生命や身体に危険が差し迫っている
- 非代替性:他の方法では対応できない
- 一時性:必要最小限の時間に限る
たとえば、人工呼吸器のチューブを何度も抜こうとする場合などは、やむを得ず拘束が検討されることがあります。
ただし、その場合でも「ずっと固定する」のではなく、状態を見ながら解除を検討することが重要です。
拘束の体位で大切なのは同一体位を避ける視点
ここが今回のテーマでいちばん大事なポイントです。
拘束中の体位は、「この姿勢が正解」というものはありません。
むしろ重要なのは、同じ体位で固定し続けないことです。
同一体位が続くと、以下のようなリスクが高まります。
- 褥瘡(床ずれ)の発生
- 血流低下による循環障害
- 呼吸機能の低下や痰の貯留
- せん妄や不穏の悪化
拘束されている患者さんは、自分で体位を変えることが難しいですよね。
だからこそ看護師が、意図的に体位を調整していく必要があるのです。

このあと、具体的な体位や拘束の種類について詳しく見ていきましょう🩺
拘束に関連する体位と拘束の種類
「拘束 体位」と聞くと、仰臥位や座位などの姿勢だけをイメージしがちですよね。
しかし実際には、どの体位でどの部位をどう制限するかによってリスクや看護のポイントが大きく変わります。
この章では、現場でよく見られる拘束のパターンと体位の関係を整理していきます🩺
仰臥位での体幹拘束と四肢拘束
ベッド上で最も多いのが、仰臥位での拘束です。
具体的には、体幹や四肢を抑制帯で固定し、離床や自己抜去を防ぐ目的で行われます。
- 体幹拘束:上半身や骨盤を固定し、起き上がりを防ぐ
- 上肢拘束:点滴・チューブの自己抜去防止
- 下肢拘束:蹴りや転落リスクの軽減
仰臥位は安定しやすい体位ですが、仙骨部や踵に圧が集中しやすいという特徴があります。
そのため、クッションや体圧分散を意識しないと、褥瘡リスクが高くなってしまいます。
側臥位で注意したい圧迫とずれ
側臥位(横向き)は、褥瘡予防や呼吸改善のためによく使われる体位です。
ただし拘束中は、以下の点に注意が必要です。
- 大転子(股関節外側)に圧が集中する
- 体がずれて皮膚トラブルが起きやすい
- 拘束帯に引っ張られる力がかかる
特に、体位変換後に抑制帯が引っ張られていないかは必ず確認しましょう。
クッションを使って体を支え、「楽に保てる姿勢」になっているかを評価することが大切です。
車椅子や椅子での座位拘束
車椅子や椅子での拘束は、高齢者ケアでよく見られます。
ベルトやY字帯を使用して、立ち上がりや転倒を防ぐ目的で行われます。
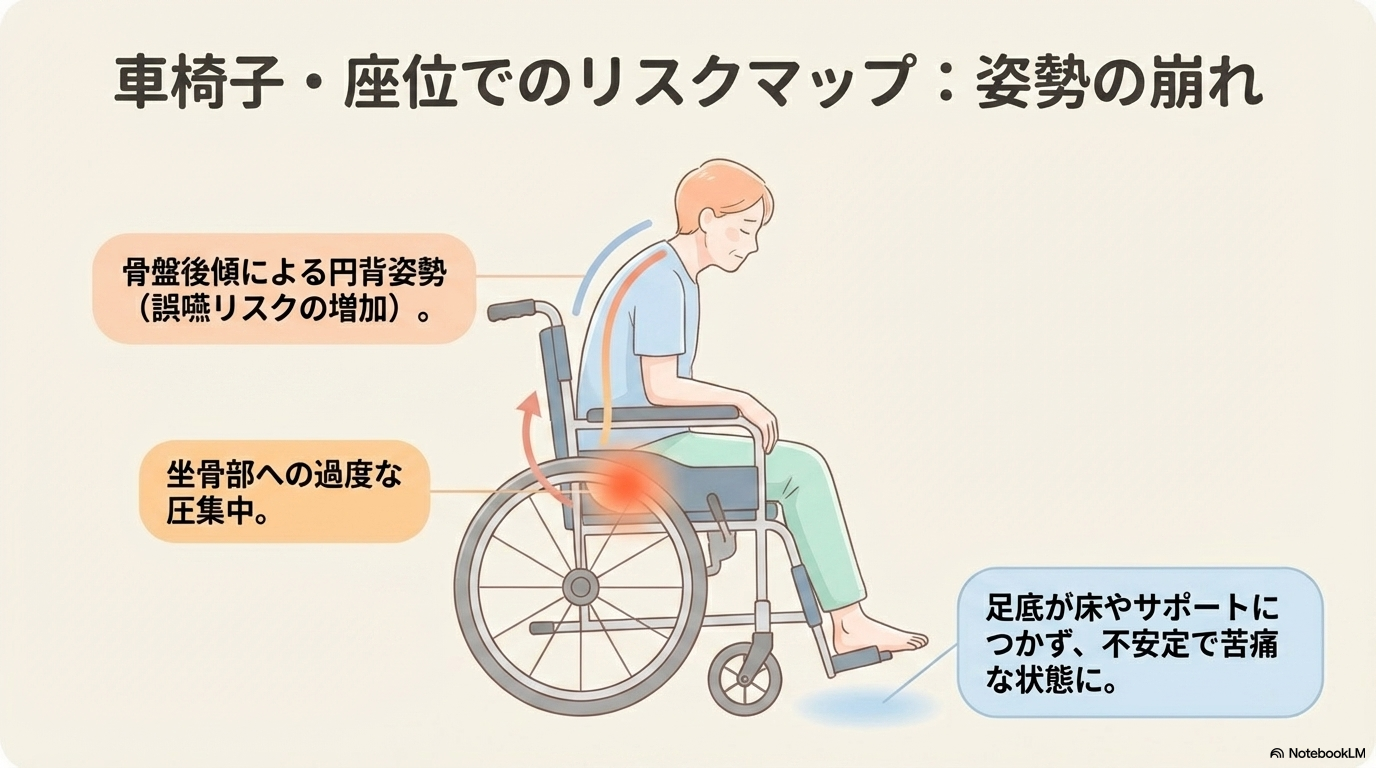
ただしこの座位拘束には、特有のリスクがあります。
- 骨盤後傾による円背姿勢
- 誤嚥リスクの増加
- 足底がつかず不安定になる
見た目は安定しているようでも、実際には苦痛や不安を強めている場合もあるんです。
そのため、まずは座面やフットサポートの調整など、拘束以外の方法で姿勢を整えられないかを考えることが重要です。
ミトン拘束と四肢拘束の違い
新人さんがよく迷うのが、ミトンと四肢拘束の違いですよね。
それぞれの特徴を整理すると以下の通りです。
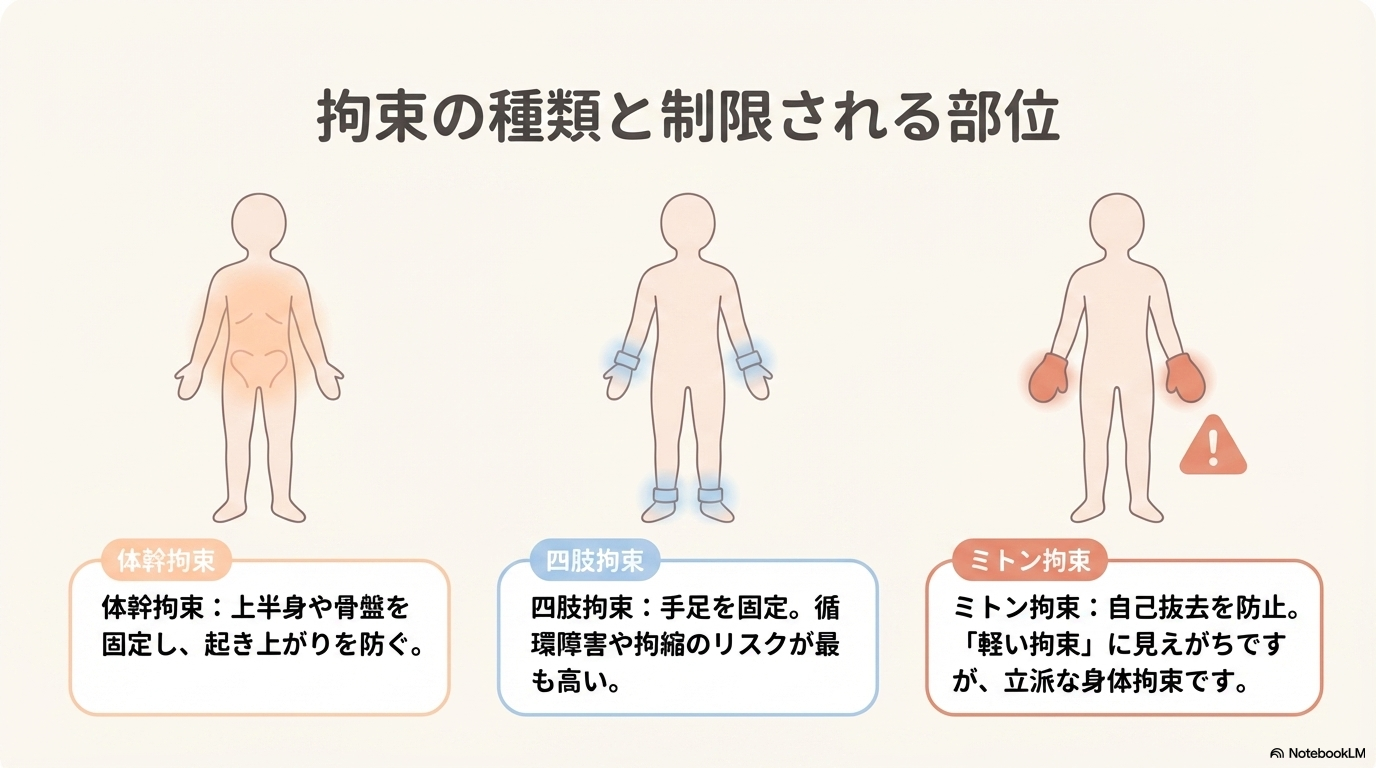
| 種類 | 特徴 | 注意点 |
|---|---|---|
| ミトン | 手指の動きを制限し、自己抜去を防ぐ | 軽く見られがちだが立派な身体拘束 |
| 四肢拘束 | 手足を固定し、動きを大きく制限する | 循環障害・拘縮リスクが高い |
ミトンは「軽い拘束」と思われがちですが、患者さんの自由を制限する時点で身体拘束です。
どちらも同じように、三原則を満たすかどうかをしっかり判断する必要があります。
次の章では、こうした拘束中の体位によって起こるリスクについて詳しく見ていきましょう😊
拘束中の体位管理で起こりやすいリスク
拘束中の患者さんは、自分で体位を変えることが難しくなります。
そのため、体位による影響を強く受けやすい状態になります。
この章では、拘束中に特に注意したいリスクを「体位」と結びつけて整理していきます🩺
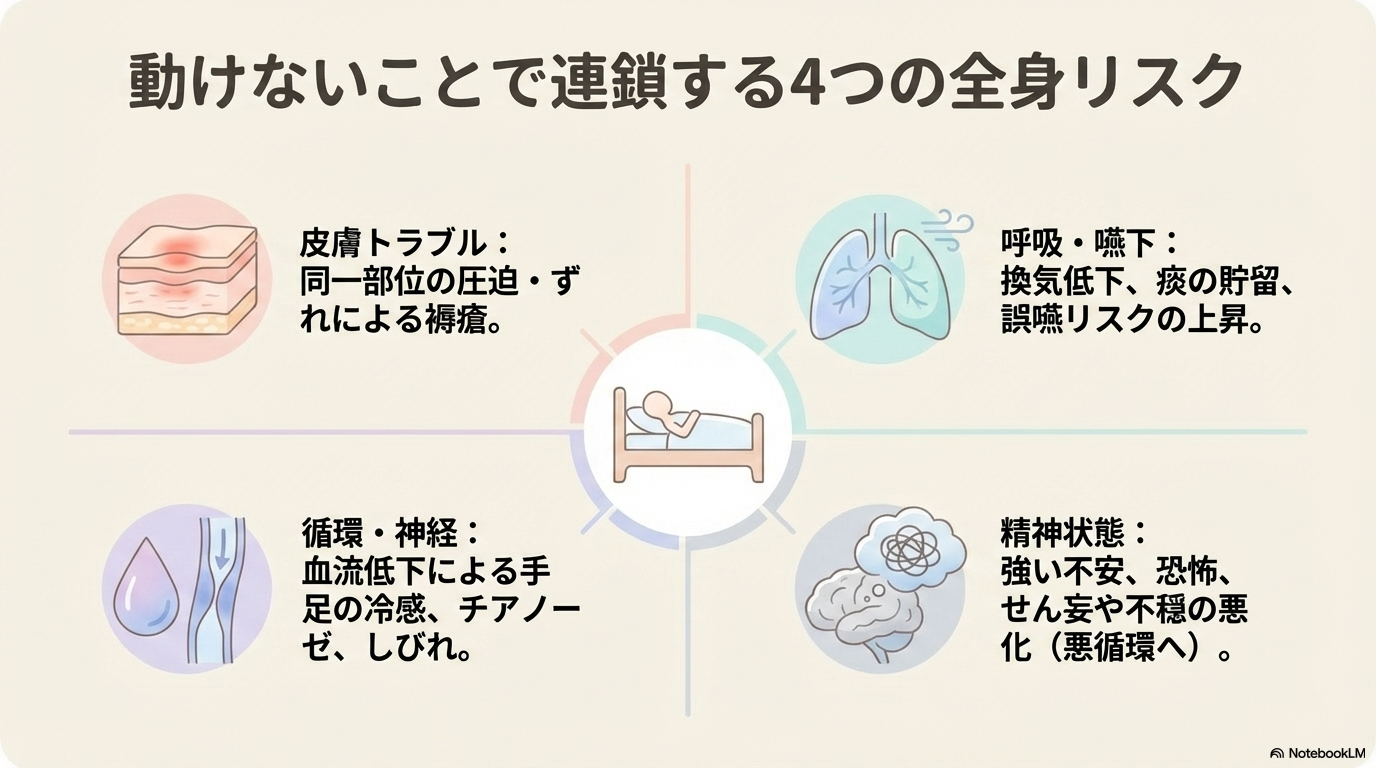
同一体位による褥瘡と皮膚トラブル
もっとも代表的なリスクが、褥瘡(床ずれ)です。
拘束中は体を動かせないため、同じ部位に圧がかかり続けやすくなります。
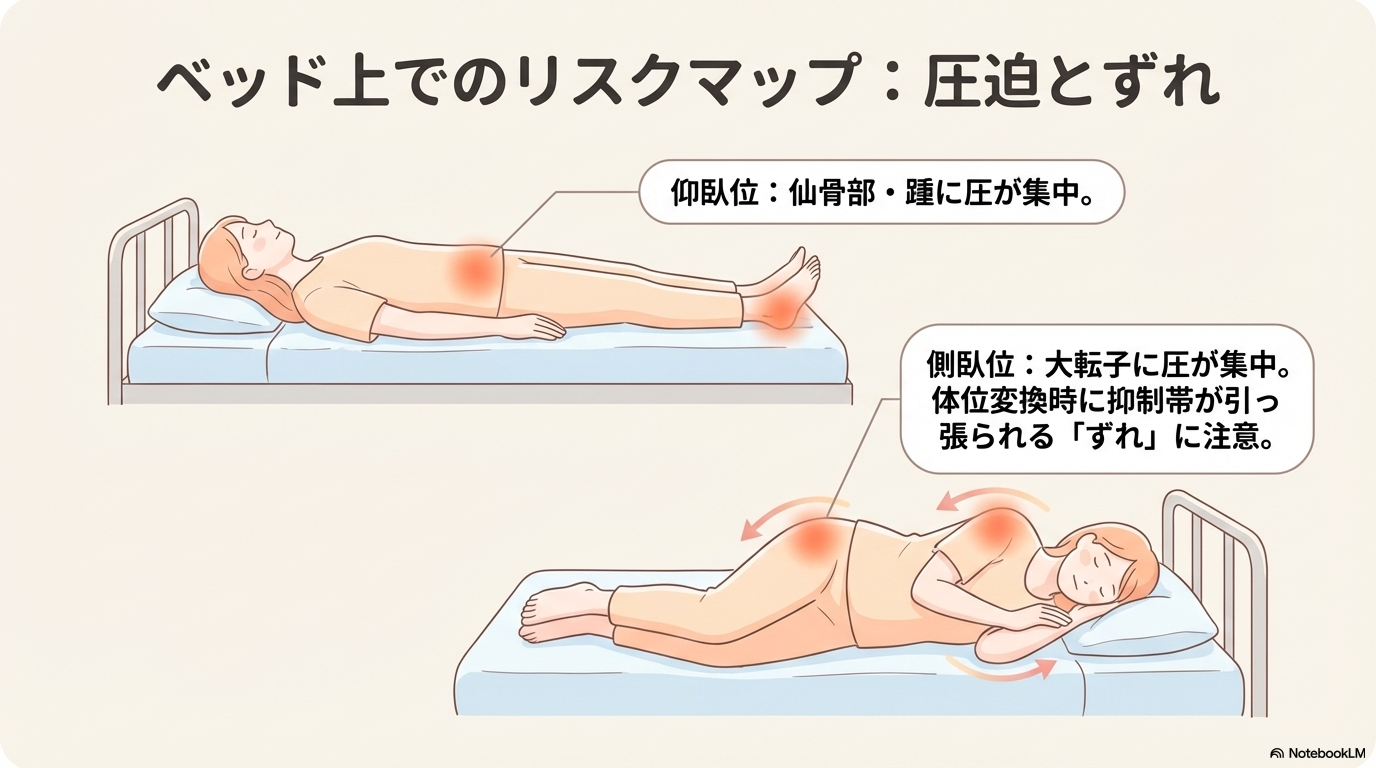
- 仰臥位:仙骨部・踵に圧が集中
- 側臥位:大転子や肩に圧が集中
- 座位:坐骨部に圧が集中
さらに、体がずれることで「ずれ」や「摩擦」が加わり、皮膚トラブルが悪化することもあります。
そのため、体位変換だけでなく、ポジショニングの工夫もとても重要になります。
末梢循環障害と神経圧迫
拘束具による圧迫や同一体位の継続は、血流や神経にも影響を与えます。
- 手足の冷感・チアノーゼ
- 浮腫や色調変化
- しびれ・痛み・感覚低下
これらは循環障害や神経障害のサインです。
特に四肢拘束では、固定部位に負担がかかりやすいため、こまめな観察が欠かせません。
呼吸状態の悪化と誤嚥リスク
体位は呼吸にも大きく影響します。
たとえば仰臥位で固定されると、以下のような問題が起こりやすくなります。
- 肺の膨らみが悪くなる(換気低下)
- 痰がたまりやすくなる
- 誤嚥リスクの上昇
特に高齢者や嚥下機能が低下している患者さんでは、体位による影響が大きいです。
そのため、必要に応じてファウラー位(上半身を少し起こした姿勢)などを取り入れることが大切です。
不安やせん妄悪化など精神面への影響
身体的なリスクだけでなく、精神面への影響も見逃せません。
- 強い不安や恐怖感
- 怒りや興奮、不穏状態
- せん妄の悪化
同じ姿勢で動けない状態は、患者さんにとって大きなストレスになります。
その結果、さらに暴れる・拘束を強めるという悪循環に陥ることもあります。

このように、拘束中の体位はさまざまなリスクと深く関わっています。
次の章では、これらのリスクを踏まえて実際にどう体位を決めるかを具体的に見ていきましょう✨
拘束中の体位はどう決める?看護師の判断ポイント
ここまでで、拘束中の体位がリスクと深く関わることが見えてきましたよね。
では実際に、「どの体位にするか」はどうやって決めればいいのでしょうか?
大切なのは、安全・安楽・機能維持のバランスで考えることです。
この章では、現場でそのまま使える判断の視点を解説します😊
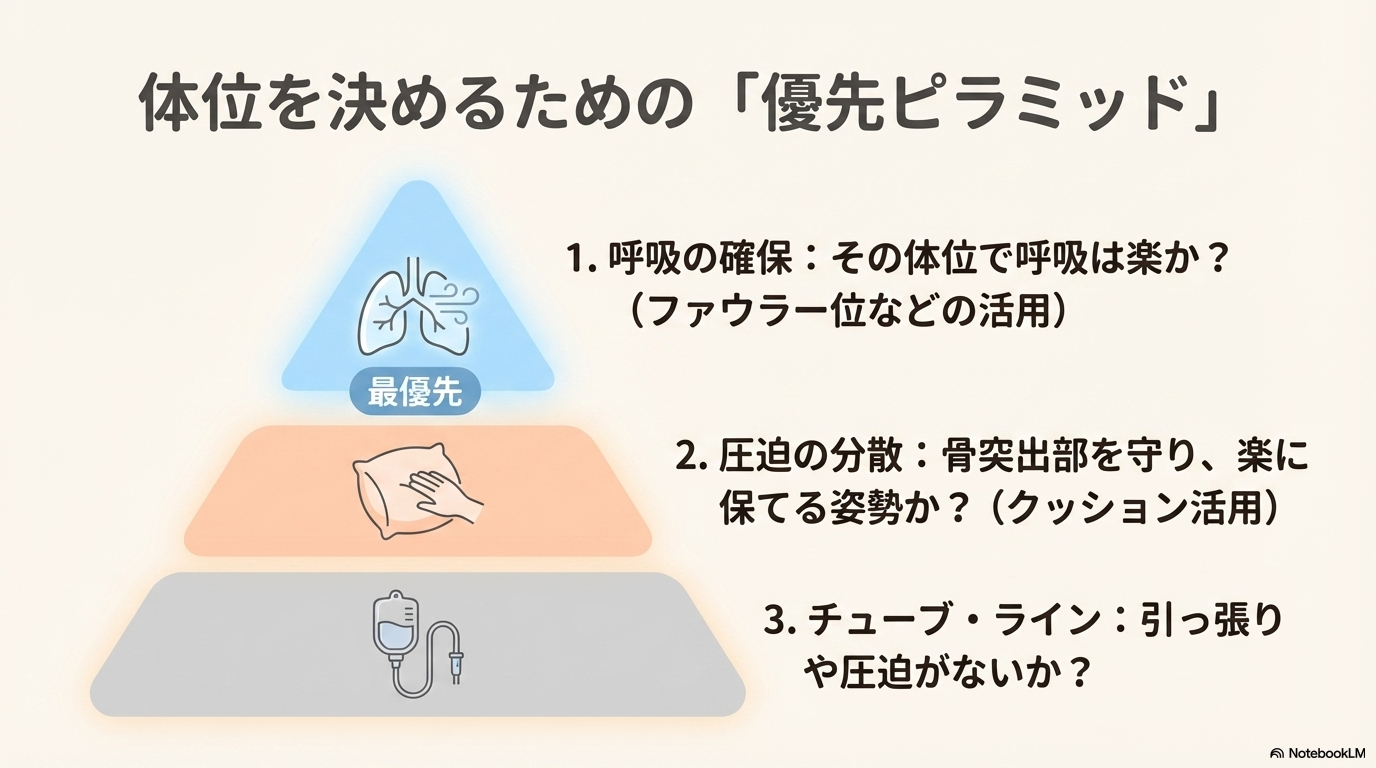
呼吸状態からみた体位の考え方
まず優先したいのが呼吸です。
呼吸状態が悪化すると、生命に直結するためです。
- 仰臥位:安定するが呼吸はやや不利
- ファウラー位:肺が広がりやすく呼吸が楽
- 側臥位:痰の排出を促しやすい
特に高齢者や嚥下機能が低下している患者さんでは、誤嚥予防の視点も重要です。
「この体位で呼吸が楽か?」という視点を必ず持ちましょう。
圧迫部位を減らすポジショニングの考え方
次に意識したいのが、圧迫の分散です。
同じ部位に圧が集中し続けると、褥瘡リスクが高まります。
- クッションで圧を分散する
- 骨突出部(仙骨・踵・大転子)を守る
- ずれが起きないよう体を支える
単に体位を変えるだけでなく、楽に保てる姿勢かどうかを確認することが大切です。
チューブやラインに負担をかけない体位調整
拘束が必要な場面では、チューブ類の管理も重要なポイントになります。
体位を変えたときに、以下を必ずチェックしましょう。
- チューブが引っ張られていないか
- 固定がずれていないか
- 圧迫されていないか
特に人工呼吸器やドレーンがある場合は、体位変換=リスクになることもあるので注意が必要です。
体位変換を行うときの注意点
拘束中でも、体位変換は基本的に必要です。
むしろ、自力で動けないからこそ積極的に行う必要があるといえます。
- 2時間ごとを目安に体位変換
- 状態に応じて頻度を調整
- 変換後は必ず全身状態を再評価
また、体位変換のたびに「拘束が本当に必要か」を見直すことも重要です。

次の章では、拘束中に欠かせない観察項目とアセスメントについて詳しく見ていきましょう✨
拘束中の観察項目とアセスメント
拘束中は体位を整えるだけでなく、継続的な観察がとても重要です。
なぜなら、小さな変化が重大なトラブルにつながる可能性があるからです。
この章では、新人看護師さんがまず押さえておきたい観察項目を、わかりやすく整理します😊
皮膚・圧迫部位の観察項目
まずは、体位と直結する皮膚の観察です。
特に褥瘡ができやすい部位は重点的に確認しましょう。
- 発赤・色調変化(赤みが消えないなど)
- 水疱・びらん・皮膚の損傷
- 拘束帯の食い込みやずれ
- 湿潤(汗や失禁による皮膚トラブル)
「少し赤いだけ」と見逃さず、早期に対応することが褥瘡予防のカギです。
循環・感覚・運動の観察項目
拘束による圧迫は、血流や神経にも影響を与えます。
以下のポイントを意識して観察しましょう。
- 手足の冷感やチアノーゼ(血流低下)
- 浮腫や左右差
- しびれ・痛み・感覚の異常
- 関節の動きにくさや拘縮の兆候
これらは循環障害や神経圧迫のサインです。
異常があれば、すぐに体位や拘束方法の見直しを行いましょう。
呼吸・全身状態の観察項目
体位は呼吸にも大きく影響します。
全身状態の変化にも注意が必要です。
- 呼吸数・呼吸パターンの変化
- SpO2の低下
- 呼吸困難感の有無
- 心拍数・血圧の変動
「なんとなく苦しそう」という印象も大事なサインです。
体位を変えることで改善することも多いので、変化に気づく力を大切にしましょう。
表情・訴え・不穏など精神面の観察項目
拘束中は、精神的ストレスも大きくなります。
身体だけでなく、心の状態にも目を向けましょう。
- 不安・恐怖・怒りの表情
- 「外してほしい」などの訴え
- 不穏・興奮・せん妄の出現や悪化
- 睡眠の質の低下
精神的な苦痛は、さらに拘束を強める原因になることもあります。
そのため、安心できる声かけや環境調整も大切なケアです。


観察は「見る」だけでなく、体位や拘束の見直しにつなげることが大切です。
次の章では、迷いやすい姿勢保持と身体拘束の違いについて解説していきます✨
姿勢保持と身体拘束の違い
新人看護師さんがとても迷いやすいのが、「これは拘束なのか、それとも姿勢保持なのか」という判断です。
見た目が似ていることも多いので、判断に自信が持てないですよね。
ここでは、目的の違いに注目することが大切というポイントを軸に整理していきます😊
姿勢保持が身体拘束に当たらない場合
まず、姿勢保持とは「患者さんの安楽や機能を保つための支援」です。
たとえば以下のようなケースです。
- クッションで体を支えて楽な姿勢を保つ
- 誤嚥予防のために上半身を少し起こす
- 関節拘縮を防ぐためのポジショニング
これらは、患者さんの生活の質(QOL)を高めるためのケアです。
そのため、通常は身体拘束には該当しません。
転倒防止だけを目的にした固定が拘束になる場合
一方で、同じように見えるケアでも、目的が異なると身体拘束と判断されます。
代表的なのが、転倒防止だけを目的とした固定です。
- 立ち上がりを防ぐためのベルト固定
- 離床を防ぐための体幹固定
- ベッドから出られないようにする高柵
これらは患者さんの行動の自由を制限するため、身体拘束に当たります。
つまり、「安全のためだからOK」ではなく、三原則を満たしているかで判断する必要があります。
車椅子座位で迷いやすいケース
特に迷いやすいのが、車椅子での座位です。
たとえば、以下のようなケースはどうでしょうか?
- ベルトで骨盤を固定して立ち上がれないようにする
- テーブルで体を囲って離れられないようにする
これらは目的が「立ち上がり防止」であれば、身体拘束と判断されます。
一方で、
- 座面やフットサポートを調整して安定させる
- クッションで姿勢を整える
こうした方法で姿勢を保つ場合は、姿勢保持として扱われることが多いです。
この違いはとても大切なので、迷ったときは
「これは患者さんのためのケアか?それとも動きを制限しているだけか?」
と考えてみてください。

次の章では、そもそも拘束を減らすためにできる工夫について見ていきましょう✨
身体拘束を減らすためにできる代替策
ここまで読んで、「できれば拘束は避けたい」と感じた方も多いのではないでしょうか。
実際にガイドラインでも、身体拘束は最小限にすることが原則とされています。
この章では、現場で実践しやすい「拘束を減らす工夫」を具体的に紹介します😊
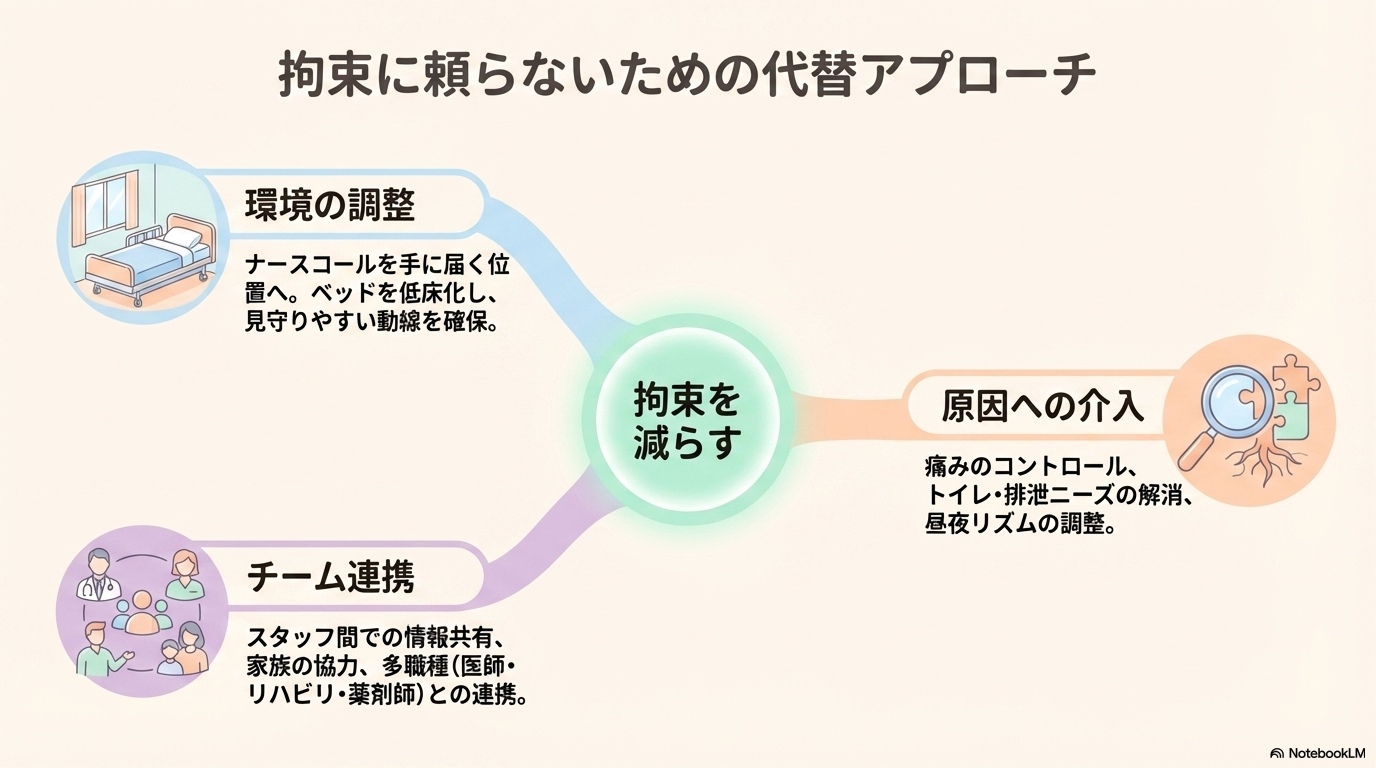
環境調整で転倒や抜去リスクを減らす
まず取り組みやすいのが環境調整です。
患者さんの行動を制限するのではなく、環境を整えることで安全を確保するという考え方です。
- ナースコールを手の届く位置に置く
- ベッドの高さを低くする
- 転倒しにくい配置にする(動線の確保)
- 見守りしやすい位置にベッドを配置する
こうした工夫だけでも、転倒や事故のリスクは大きく下げることができます。
不安や苦痛の原因にアプローチする
患者さんが落ち着かない背景には、必ず理由があります。
その原因にアプローチすることが、拘束予防につながります。
- 痛みのコントロール(鎮痛)
- トイレ・排泄ニーズの対応
- 不安への声かけや説明
- 昼夜リズムを整える
「なぜこの行動をしているのか?」と考えることで、拘束しなくても対応できる方法が見えてきます。
見守りやチーム連携で安全を確保する
一人で抱え込まず、チームで対応することも重要です。
- スタッフ間で情報共有する
- 家族の協力を得る
- 多職種(医師・リハ・薬剤師)と連携する
たとえば、リハビリで活動量を上げることで夜間の不穏が改善することもあります。
また、薬剤調整によってせん妄が軽減されるケースもあります。
つまり、看護だけで解決しようとしないことがポイントです。
「今の職場、拘束が多くて悩んでいませんか?」
環境や人員体制によって、どうしても拘束が多くなってしまうこともありますよね。
無理せず、自分に合った職場を探すことも大切です。
LINE登録であなたにピッタリな職場を探してみませんか?
拘束を減らすためには、「まず他の方法を考える」という視点がとても大切です。
次はいよいよ最後の実践まとめとして、新人看護師が押さえておきたいポイントを整理していきます✨
拘束中の体位管理で新人看護師が押さえたい実践ポイント
ここまで、拘束中の体位についてさまざまな視点から見てきました。
最後に、現場ですぐに意識できる実践ポイントをまとめていきます😊
「何を意識すればいいのか」が整理できると、自信をもってケアができるようになりますよ。
体位を整える前に確認したいこと
体位を決める前に、まず確認しておきたいポイントがあります。
- 本当に拘束が必要か(三原則の確認)
- 呼吸・循環・意識状態
- チューブやラインの有無
いきなり体位を整えるのではなく、全身状態を踏まえて判断することが大切です。
拘束中に記録しておきたい内容
拘束は医療安全・倫理の面でも重要なケアです。
そのため、記録もとても大切になります。
- 拘束を行った理由(三原則の根拠)
- 実施している拘束の種類と体位
- 観察内容(皮膚・循環・呼吸・精神状態)
- 体位変換の実施状況
「なぜ必要だったのか」「どんな状態だったのか」が分かるように残すことがポイントです。
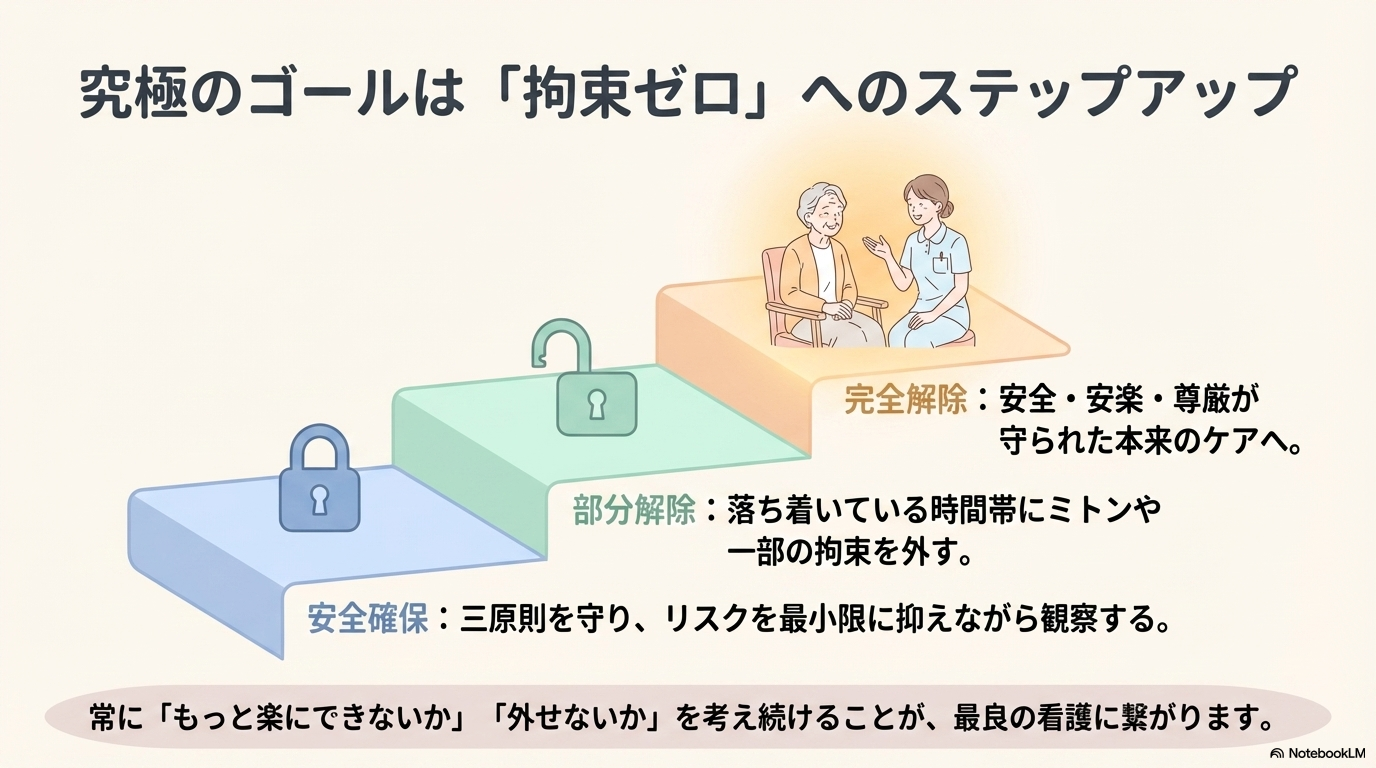
部分解除と全解除を考える視点
拘束は一度行ったら終わりではありません。
常に解除を意識することが重要です。
- 落ち着いている時間帯に一部解除できないか
- ミトンだけ外せないか
- 見守りで代替できないか
状態は時間とともに変化します。
その変化に合わせて、拘束の強さや範囲を見直すことが大切です。

拘束中の体位管理は、「固定すること」ではなく、安全と安楽を守りながら最小限にすることがポイントです。
次はまとめとして、この記事の重要ポイントを振り返っていきます✨
✅まとめ|この記事で学べる拘束中の体位管理
この記事での再重要部位👉
- 身体拘束は原則行わず、必要最小限にする
- 拘束中の体位は同一体位を避けることが最重要
- 観察と体位変換を繰り返し安全を守る
記事のまとめ
拘束中の体位は、「この姿勢が正解」というものがあるわけではありません。
大切なのは、患者さんの安全・安楽・尊厳を守る視点で体位を調整することです。
そして、拘束はあくまで一時的な対応であり、できる限り減らしていくことが求められます。
新人看護師さんのうちは迷うことも多いと思いますが、
「この体位で苦しくないかな?」
「もっと楽にできないかな?」
と考える姿勢がとても大切です😊
少しずつ経験を積みながら、安全なケアができるようになっていきましょう🩺✨
引用・参考
引用
参考
- 看護roo!「身体拘束を行っている患者の褥瘡予防のためのポジショニング」
- 車椅子シーティング財団「車椅子や椅子における身体拘束について」






