
高齢者の転倒予防って、何をすればいいのか迷いますよね。
「ちゃんと見ていたのに転倒が起きたらどうしよう…」と不安になることもあると思います。
この記事では
- 高齢者が転倒しやすい原因
- 転倒リスクのアセスメント方法
- 看護師ができる具体的な予防対策
が分かりますよ♪
結論👉
高齢者の転倒は完全に防ぐことは難しいですが、多面的にリスクを評価し、個別に対策することで大きく減らすことができます。
この記事では、高齢者の転倒予防について、看護師が現場で実践できるポイントをやさしく解説します😊
高齢者の転倒予防とは 看護で重要な考え方
高齢者の転倒予防は、「とにかく転ばせない」ことだけが目的ではありません。
看護では、安全を守りながら生活機能や尊厳も大切にする視点がとても重要になります。

まずは、転倒予防の基本的な考え方をしっかり押さえておきましょう🩺
転倒は老年症候群であり完全には防げない
高齢者の転倒は、単なる事故ではなく老年症候群のひとつとされています。
加齢による心身機能の低下に加えて、環境や疾患、薬剤などが複雑に関係して起こります。
そのため、どれだけ注意していても「完全にゼロにすることは難しい」とされています。
新人さんほど「転倒=防げたはず」と思いがちですが、実際にはある程度は起こりうるものという前提を持つことが大切です。
転倒予防は多面的介入が基本になる理由
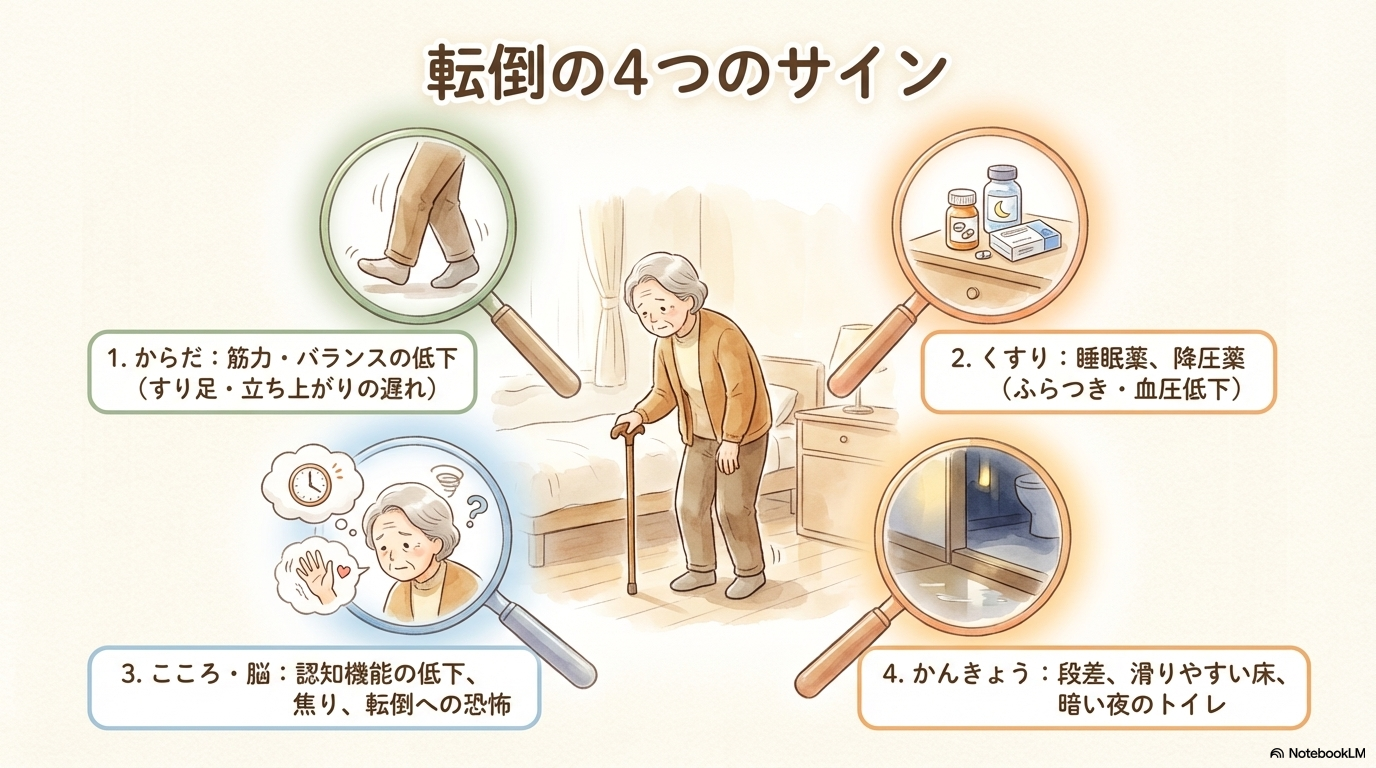
転倒は一つの原因だけで起こるわけではありません。
例えば、
- 筋力低下
- 認知機能低下
- 薬剤の影響
- 環境(暗さ・段差など)
こういった要因が重なって起こります。
そのため、ガイドラインでも「多面的介入(複数の対策を組み合わせる)」が最も有効とされています。
例えば、「環境整備だけ」「見守りだけ」では不十分で、
- 身体機能
- 薬剤
- 生活動作
- 環境
すべてをバランスよく見ることが重要になります。
安全と生活機能のバランスが看護のポイント
ここが現場でとても大切な視点です。
転倒が怖いからといって、
- ずっとベッド上安静にする
- 過度に行動を制限する
こうした対応をしてしまうと、逆に筋力低下や廃用症候群を招き、さらに転倒しやすくなるという悪循環につながります。
実際に、ガイドラインでも過度な抑制は避けるべきとされています。
看護師としては、
- 安全を守ること
- 生活機能を維持すること
- その人らしい生活を支えること
この3つをバランスよく考えることが大切です😊

看護の視点がグッと整理しやすくなりますよ😊
高齢者が転倒しやすい原因とリスク因子
転倒予防でまず大切なのは、「なぜ転ぶのか」を理解することです。
高齢者の転倒は、1つの原因ではなく複数の要因が重なって起こるのが特徴です。ここでは、看護で押さえておきたいリスク因子を整理していきましょう🩺
加齢による筋力低下とバランス障害
高齢者では、加齢に伴って筋力やバランス能力が低下します。
特に下肢筋力の低下や反応速度の遅れは、転倒の大きな原因になります。
例えば、ちょっとした段差につまずいたときに、若い人なら踏ん張れる場面でも、高齢者では体勢を立て直せずそのまま転倒してしまいます。
観察ポイントとしては、
- 歩行が遅くなっていないか
- すり足になっていないか
- 立ち上がりに時間がかかっていないか
こういった変化に気づくことが大切です。
感覚機能低下や疾患・薬剤の影響
視力や聴力の低下、神経障害なども転倒に大きく関係します。
さらに注意したいのが薬剤の影響です。
特に、
- 睡眠薬・向精神薬
- 降圧薬(起立性低血圧)
- 多剤併用(ポリファーマシー)
これらはふらつき・眠気・血圧低下を引き起こし、転倒リスクを高めます。
「最近ふらついている」「眠そうにしている」といった変化は、薬剤の影響かもしれないと考える視点が重要です。
認知機能低下と心理的要因
認知症のある患者さんでは、
- 状況判断が難しい
- ナースコールを使えない
- 急に立ち上がる
といった行動がみられ、転倒リスクが高くなります。
また意外と見落とされやすいのが心理的要因です。
「転ぶのが怖い」という気持ちから活動量が低下すると、筋力が落ちてさらに転びやすくなるという悪循環もあります。
身体面だけでなく、「その人の気持ち」もアセスメントすることが大切ですね😊
環境要因と夜間のリスク
転倒は環境によっても大きく左右されます。
例えば、
- 段差や滑りやすい床
- 物が散乱している環境
- 照明が暗い
- 不適切な履物
これらはすべて転倒リスクになります。
特に注意が必要なのが夜間です。
夜は、
- 視界が悪い
- 眠気がある
- トイレに急いで向かう
といった条件が重なり、転倒が起こりやすくなります。
そのため、夜間はハイリスク時間帯として意識することが重要です。

予防の質が一気に上がりますよ✨
転倒リスクアセスメントの方法と観察項目
転倒予防で最も重要なのがアセスメントです。
「なんとなく危なそう」ではなく、根拠をもってリスクを判断することが、安全な看護につながります。
ここでは、新人看護師さんが押さえておきたい評価方法と観察ポイントを整理していきますね🩺
転倒リスク評価ツールの基本(Morseなど)
病院や施設では、転倒リスクを客観的に評価するためにスコアシートが使われます。
代表的なものに、
- Morse Fall Scale
- Hendrich II Fall Risk Model
- 院内独自の転倒アセスメントシート
があります。
これらは、
- 転倒歴
- 歩行状態
- 認知機能
- 薬剤使用
などを点数化して、ハイリスク患者を見つけるためのツールです。
ただし注意点として、
スコアが高い=そのまま対策ではないということです。
あくまで「きっかけ」であり、ここから個別のアセスメントにつなげることが大切です。
必ず押さえる観察項目(転倒歴・歩行・排泄など)
実際の現場では、スコアだけでなく日々の観察がとても重要です。
特に押さえておきたい観察項目は以下です👇
| 項目 | 見るポイント |
|---|---|
| 転倒歴 | いつ・どこで・何をしていて転倒したか |
| 歩行・移動 | ふらつき、すり足、補助具の使用状況 |
| 起立時 | 立ちくらみ、起立性低血圧の有無 |
| 排泄 | 夜間トイレ回数、我慢できるか |
| 認知機能 | 指示理解、ナースコール使用可否 |
| 薬剤 | 眠気・ふらつき・血圧変動の有無 |
このように具体的な場面をイメージして観察することがポイントです。
アセスメント結果をどう看護につなげるか
ここが一番大事な部分です。
アセスメントは「評価して終わり」では意味がありません。
例えば、
- 夜間トイレが多い → ポータブルトイレ設置
- 立ちくらみあり → 立ち上がり動作をゆっくり指導
- コール使えない → 定期巡視を強化
というように、リスクを具体的な行動に変換することが重要です。
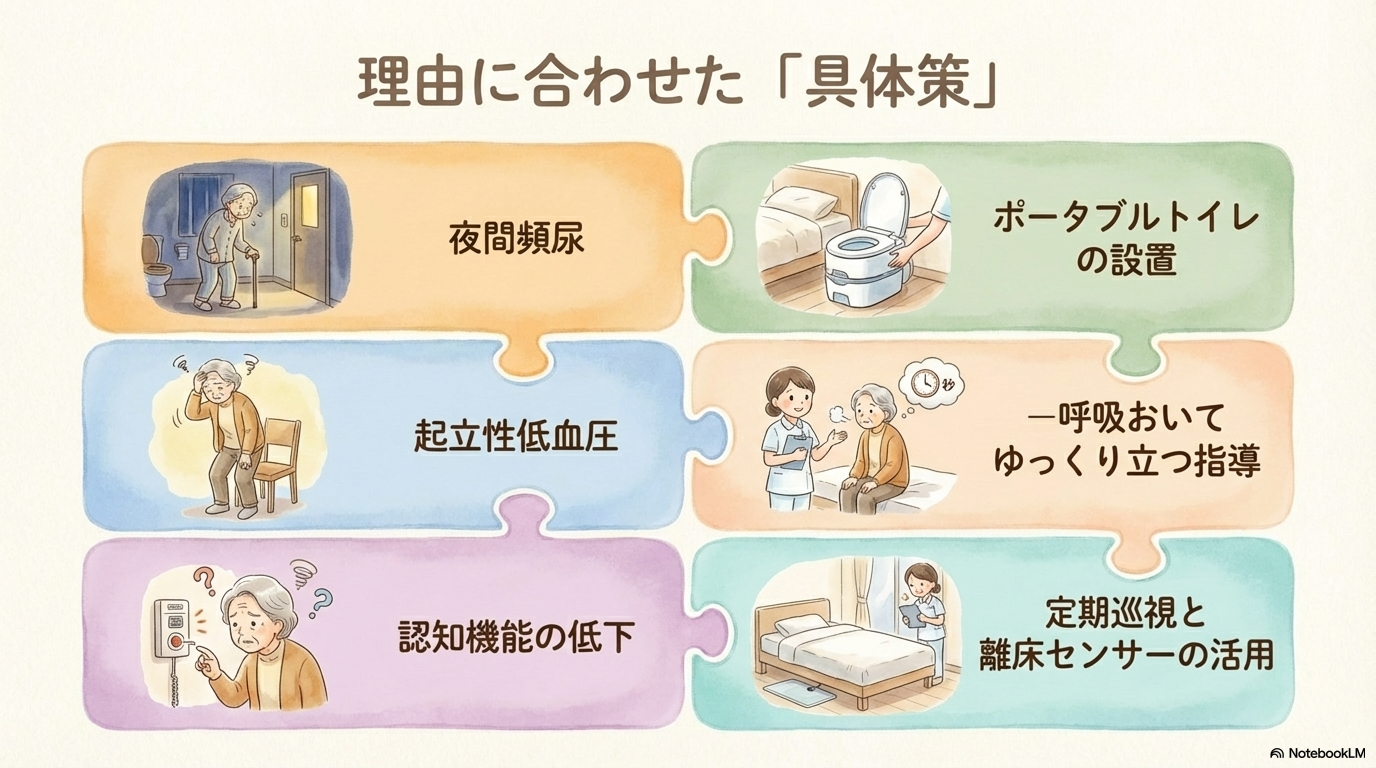
また、アセスメント結果は必ず多職種と共有し、
- 看護師
- リハビリスタッフ
- 医師・薬剤師
と連携して対策を考えることが、転倒予防の質を高めます😊

転倒予防はグッと実践的になりますよ✨
看護師が行う具体的な転倒予防対策
ここからは、実際の現場でそのまま使える転倒予防の具体策を解説していきます。
大切なのは、「とりあえず見守る」ではなく、リスクに合わせて対策を変えることです🩺
個別性に合わせた看護計画の立て方
転倒予防は、全員同じ対応ではうまくいきません。
例えば、
- 夜間トイレが多い人
- ふらつきが強い人
- 認知機能が低下している人
では、転倒の原因が異なりますよね。
そのため、「どの場面で転びそうか」を具体的にイメージすることが重要です。
そして、
- トイレ動作時の介助方法
- 移動時の見守りレベル
- 離床タイミングの調整
このように、場面ごとに対策を決めることがポイントです。
離床・移動時の安全な介助方法
転倒が起きやすいのは、「動いた瞬間」です。
特に注意したいのは、立ち上がり動作です。
患者さんには、
- いきなり立たない
- 座位で一呼吸おく
- 足をしっかり床につける
といった声かけを行いましょう。
また、介助時は
- 患者の重心を意識する
- 支持基底面を広くとる
- 無理に一人で対応しない
といった基本も重要です。
「ちょっとくらい大丈夫」と思った瞬間が、一番危ない場面ですよね💦
薬剤・体調変化への観察ポイント
転倒は、体調の変化で急にリスクが上がることがあります。
特に注意したいのは、
- 眠気・傾眠
- ふらつき・めまい
- 起立時の血圧低下
です。
これらは薬剤や脱水、感染などのサインである可能性があります。
「いつもと違う」と感じたら、
- 医師へ報告
- 薬剤調整の相談
- 離床レベルの見直し
につなげることが大切です。
患者・家族への指導と多職種連携
転倒予防は、看護師だけでは限界があります。
患者さん自身や家族にも、
- 急に立ち上がらない
- トイレはコールする
- 滑りにくい履物を使う
といったポイントを伝えることが重要です。
また、
- リハビリスタッフ(歩行訓練)
- 薬剤師(薬の調整)
- 医師(治療方針)
と連携することで、より安全な環境を作ることができます。
💡転倒予防に不安がある方へ
「今の職場、転倒対策しっかりしてるのかな…」と不安に感じることはありませんか?
環境や人員体制によって、転倒リスクの高さは大きく変わります。
LINE登録であなたに合った職場をチェックしてみるのも一つの方法ですよ😊

夜間の転倒予防で看護師が意識すべきポイント
転倒インシデントが最も多い時間帯のひとつが夜間です。
日中よりもスタッフが少なく、患者さんの行動も把握しにくいため、事前の準備と予測がとても重要になります🩺
夜勤前に確認すべきリスク
夜勤では、まず「誰が転びそうか」を把握することが大切です。
特に注意したいのは、
- 夜間トイレ回数が多い人
- 睡眠薬・向精神薬を使用している人
- 認知症やせん妄がある人
こうした患者さんは夜間のハイリスク患者です。
「この人は何時頃に動きそうか?」までイメージしておくと、対応しやすくなります。
環境整備と動線の工夫
夜間は視界が悪くなるため、環境の影響が大きくなります。
具体的には、
- ナースコールを手の届く位置に置く
- ベッド周囲の物品を整理する
- 足元灯や間接照明を活用する
といった対応が重要です。
また、トイレまでの動線も見直しましょう。
「暗い・遠い・障害物がある」状態は、転倒を引き起こしやすい環境です。
必要に応じてポータブルトイレを使用するなど、患者さんに合った環境調整がポイントです。
見守りと巡視頻度の考え方
夜間はすべてを見守ることはできません。
だからこそ、効率よく見守ることが重要です。
ポイントは、
- 動きやすい時間帯に合わせて巡視する
- トイレ前後に訪室する
- 離床センサーを活用する
などです。
「全員を均等に見る」のではなく、リスクの高い人に重点を置くことが大切です。
身体拘束を避けるための工夫
転倒が怖いと、つい行動制限を強めたくなりますよね。
しかし、身体拘束は
- せん妄の悪化
- 筋力低下
- 精神的苦痛
といったリスクもあります。
そのため、拘束は最終手段と考えましょう。
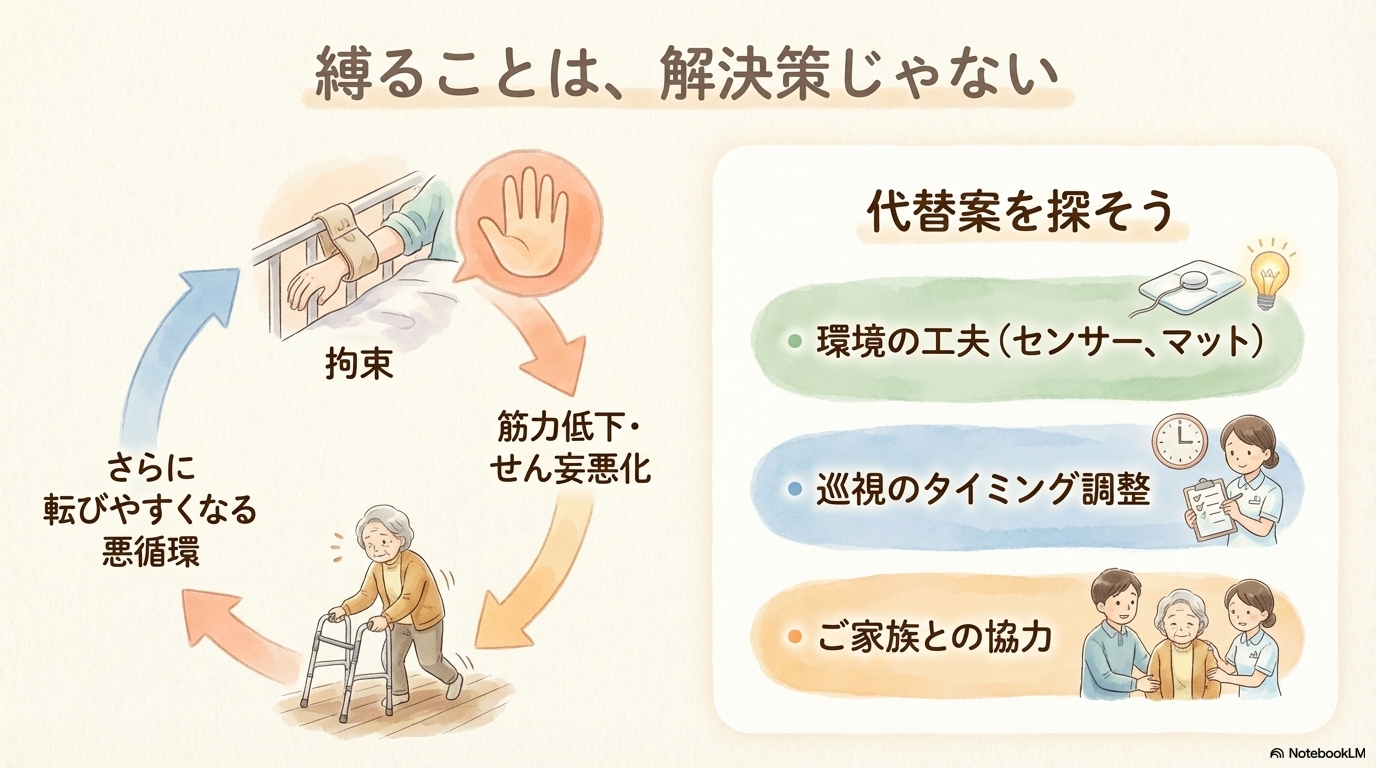
代替として、
- 環境調整
- 見守り強化
- 家族の協力
などで対応することが重要です。

誰が・いつ動くかを先に考えておくと、転倒はかなり防げますよ😊
転倒後の対応と再発予防の看護
どれだけ予防していても、転倒は起こることがあります。
大切なのは、「起きた後にどう対応するか」です。
ここでの対応が、患者さんの予後や次の転倒リスクに大きく関わります🩺
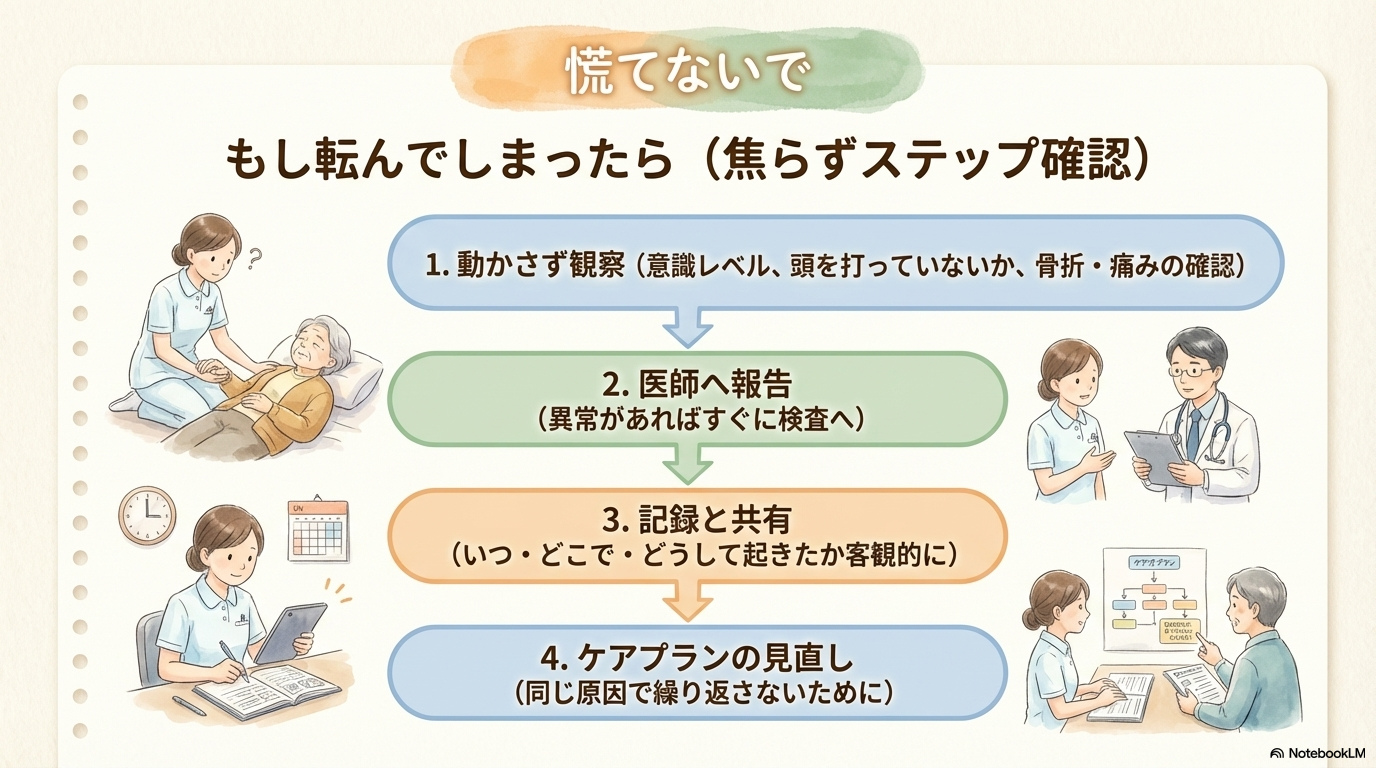
転倒直後の観察と初期対応
転倒を発見したら、まずは安全確認と状態評価を行います。
特に重要なのは、
- 意識レベルの変化
- 頭部打撲の有無
- 骨折の疑い(疼痛・変形・動かせない)
です。
安易に起こしたり移動させたりせず、まずは全身状態をしっかり評価することが大切です。
異常が疑われる場合は、速やかに医師へ報告し、必要な検査につなげます。
記録・報告のポイント
転倒後は、正確な記録と報告がとても重要です。
記録する内容は、
- いつ・どこで起きたか
- 何をしていて転倒したか
- 発見時の状態(体位・意識・外傷)
- 実施した対応
などです。
ここで大切なのは、主観ではなく客観的に書くことです。
また、インシデント報告も忘れずに行い、チーム全体で情報共有しましょう。
原因分析とケアプランの見直し
転倒は「原因を分析すること」が次につながります。
例えば、
- トイレを我慢できなかった
- コールを使えなかった
- 立ち上がり時にふらついた
など、直接的な原因を整理します。
さらに、
- 薬剤の影響
- 環境の問題
- 認知機能の変化
といった背景要因も含めて考えることが大切です。
そして、必ずケアプランを更新するようにしましょう。
「転んだから見守り強化」だけではなく、原因に応じた具体策に変えることが重要です。
本人・家族への説明と心理的ケア
転倒後は、患者さんや家族への対応も重要です。
転倒すると、
- 「また転ぶかも」という不安
- 活動量の低下
が起こりやすくなります。
そのため、
- 現在の状態
- 今後の対応
- 再発予防策
を丁寧に説明し、安心感につなげることが大切です。
また、「絶対に転ばせない」といった過度な約束ではなく、リスクと対策を共有する姿勢が求められます。

次につなげられるかどうかで、看護の質が変わりますよ😊
転倒後の対応と再発予防の看護
どれだけ予防していても、転倒が起きてしまうことはあります。
そのときに大切なのは、慌てず適切に対応することと、次に活かすことです🩺
転倒直後の観察と初期対応
まず最優先は、患者さんの安全確認です。
転倒後はすぐに起こさず、
- 意識レベルの確認
- 頭部打撲の有無
- 疼痛や変形(骨折疑い)
を観察します。
特に頭部打撲と骨折の見逃しは重大なリスクになるため注意が必要です。
異常が疑われる場合は、すぐに医師へ報告し、検査や処置につなげます。
記録・報告のポイント
転倒はインシデントとして、正確な記録が求められます。
記録では、
- いつ(時間)
- どこで(場所)
- 何をしていて(行動)
- どのように転倒したか
を具体的に記載します。
また、
- バイタルサイン
- 外傷の有無
- 実施した対応
も忘れずに記録しましょう。
「誰が見ても再現できる記録」がポイントです。
原因分析とケアプランの見直し
転倒は「起きた原因」を分析することで、次の予防につながります。
例えば、
- トイレに間に合わず急いだ
- ナースコールが届かなかった
- 立ちくらみがあった
など、直接的な原因を整理します。
さらに、
- 薬剤の影響
- 環境の問題
- 見守り体制
といった背景要因も含めて考えることが大切です。
その上で、ケアプランを必ず更新することが重要です。
本人・家族への説明と心理的ケア
転倒後は、患者さんも不安を感じています。
「また転ぶかもしれない」という恐怖から、動けなくなることもあります。
そのため、
- 現在の状態
- 転倒の原因
- 今後の対策
をわかりやすく説明することが大切です。
ただし、
「絶対に転ばせません」といった過度な約束はしないことも重要です。
現実的なリスクと対策を共有しながら、安心感を持ってもらうことが看護の役割です😊

原因をしっかり振り返ることが大切ですよ😊
✅まとめ👉この記事で学べる高齢者の転倒予防看護
この記事での再重要部位👉
- 転倒は老年症候群であり完全に防ぐことは難しい
- 多面的なアセスメントと個別対応が転倒予防のカギ
- 転倒後の対応と再発予防までが看護の役割
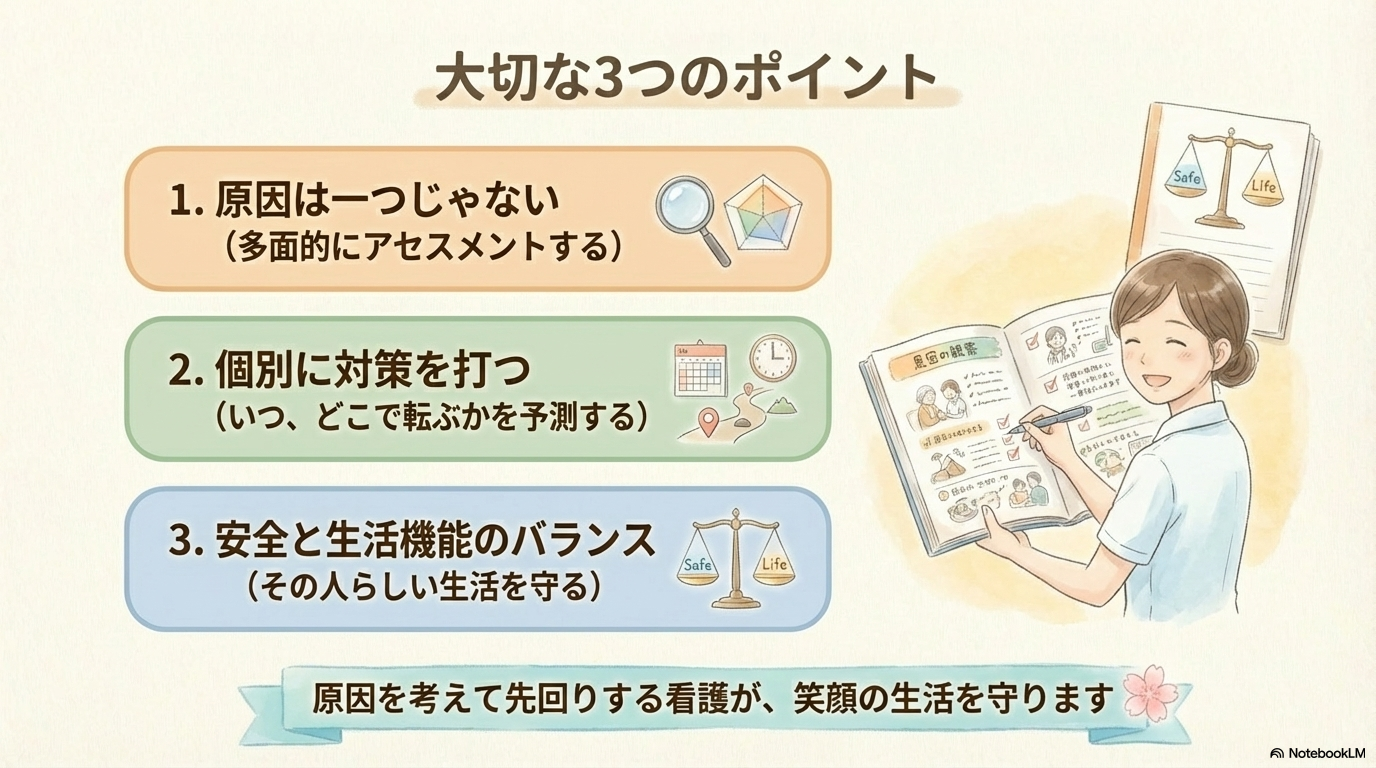
記事のまとめ
高齢者の転倒予防は、「見守るだけ」ではなく、原因を考えて先回りする看護がとても大切です。
筋力低下や認知機能、薬剤、環境など、さまざまな要因が重なって転倒は起こります。
そのため、一人ひとりに合わせた多面的なアプローチが必要になります。
また、転倒を恐れて過度に行動を制限してしまうと、かえって状態が悪化することもあります。
安全を守りながら、その人らしい生活を支えることが、看護師の大切な役割です😊
最初は難しく感じるかもしれませんが、
- 原因を考える
- リスクを具体策に変える
- チームで共有する
この流れを意識するだけで、転倒予防の質はぐっと高まります。
日々の看護の中で少しずつ実践していきましょう🌸
引用・参考
引用
- 日本老年医学会
「介護施設内での転倒に関するステートメント」 - 日本老年医学会
「介護施設内での転倒に関するステートメント(詳細PDF)」 - 全国老人保健施設協会
「高齢者の転倒予防(特集解説)」 - WHO(世界保健機関)
「高齢者の転倒予防:公衆衛生の視点(日本語版)」 - 順天堂大学 医療看護研究
「高齢者の転倒予防に関する研究」
参考
- 日本理学療法士協会
「理学療法ハンドブック 高齢者の転倒予防」 - 国立長寿医療研究センター
「高齢者の転倒予防について」 - 日本地域看護学会
「転倒予防に関する地域看護の取り組み」 - 日本転倒予防学会誌(J-STAGE)
「高齢者の転倒リスクと予防に関する研究」 - 厚生労働省
「事故予防及び事故発生時の対応に関するガイドライン」






