
「患者さんが眠れないって言ってるけど、どう対応すればいいんだろう…」
「とりあえず睡眠薬でいいの?それとも看護でできることってあるのかな?」
この記事では
- 不眠の原因を看護視点で理解するポイント
- すぐ使える観察項目とアセスメント方法
- 睡眠薬に頼らない具体的な看護ケア
が分かりますよ♪
結論👉
不眠の看護は、「原因を多面的にアセスメントし、環境・生活リズム・心理面を整える非薬物ケア」が基本です。
特に入院患者や高齢者では、せん妄予防とセットで考えることが重要になります。
この記事では、不眠の原因から観察・看護ケア・せん妄との関係まで、現場ですぐ使える形でやさしく解説します😊
不眠とは 看護で押さえる基本と特徴
不眠は「眠れない」という一言で表現されますが、実際にはさまざまなタイプがあり、原因も一つではありません。
看護では、単に「眠れていない」という事実だけでなく、どのタイプの不眠なのかを見極めることがとても重要です。
ここではまず、不眠の基本的な種類と、看護でなぜ重要なのかを整理していきます😊
不眠の種類と特徴を理解する
不眠は大きく分けて、以下の4つのタイプに分類されます。
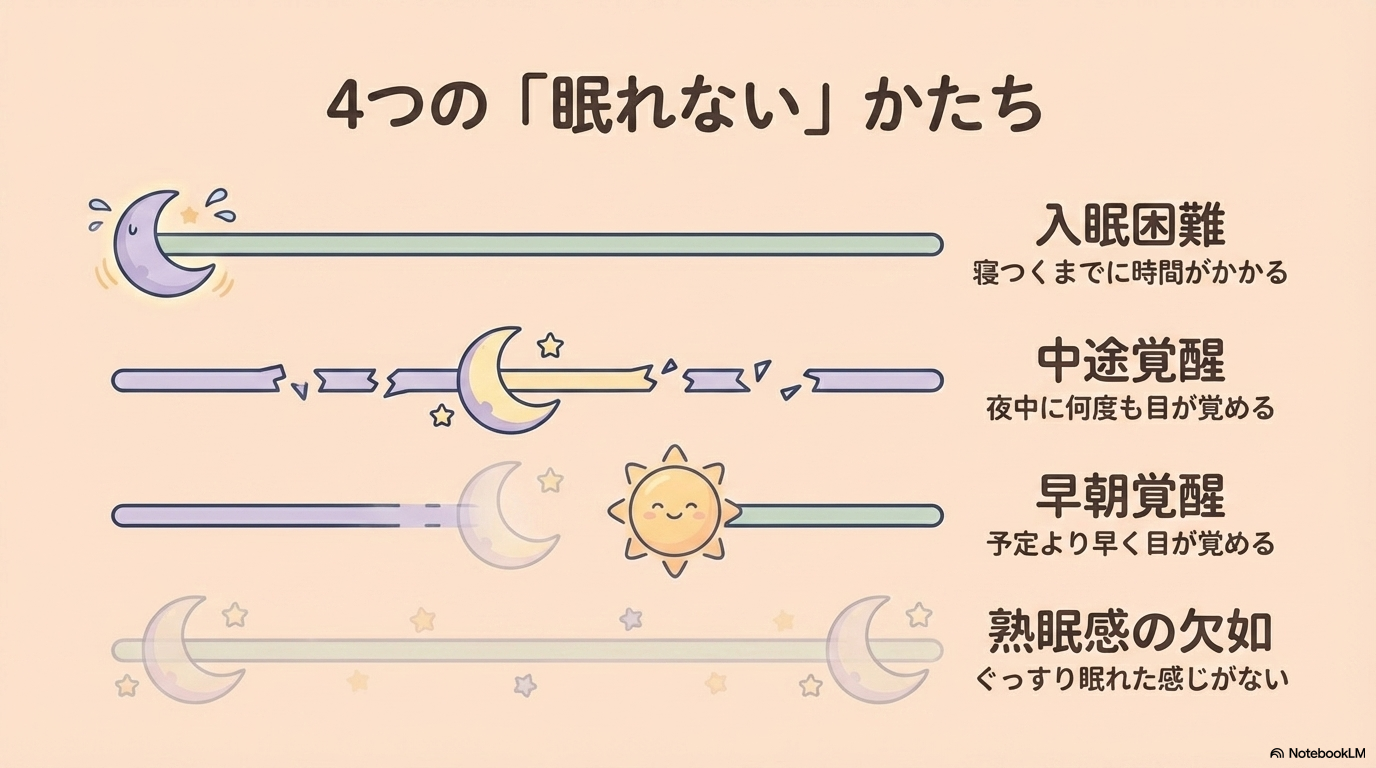
- 入眠困難:寝つくまでに時間がかかる状態
- 中途覚醒:夜中に何度も目が覚めてしまう状態
- 早朝覚醒:予定より早く目が覚めてしまい、その後眠れない状態
- 熟眠感の欠如:眠っても「ぐっすり眠れた感じ」がない状態
たとえば、入眠困難であれば不安や環境の影響を考えやすく、中途覚醒であれば夜間のケアや頻尿などが関係している可能性があります。このように、不眠のタイプによって原因の当たりがつくのがポイントです。
そのため、「眠れない」と言われたときは、まず「どのタイプの不眠なのか?」を意識して情報を集めることが大切ですよ🌸
看護で不眠が重要な理由
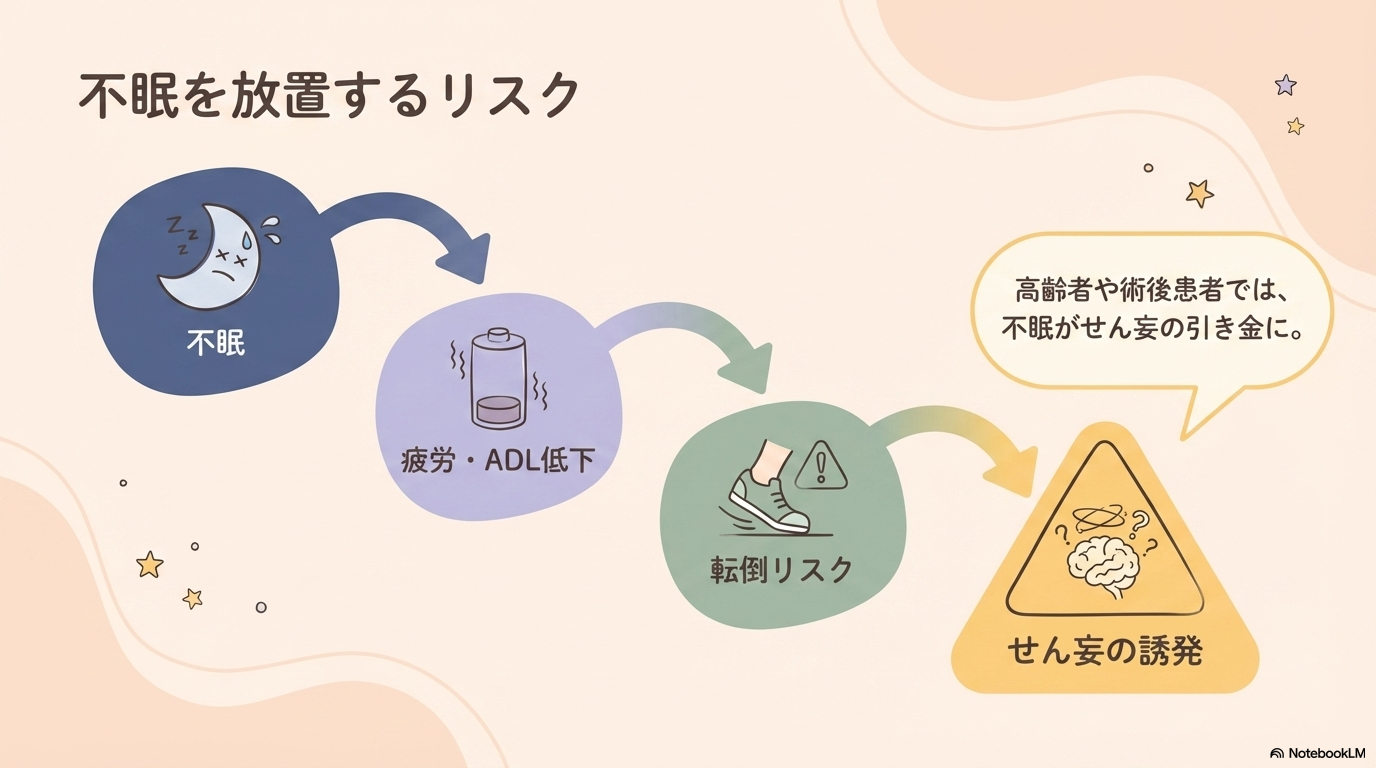
不眠は単なる不快症状ではなく、患者さんの回復や安全に大きく関わります。
まず、睡眠が十分にとれないと、身体の回復が遅れたり、疲労が蓄積してADLの低下につながることがあります。
また、日中の眠気や集中力低下により、転倒リスクが高まることもあります。
さらに重要なのが、不眠はせん妄のリスク因子になるという点です。
特に高齢者や術後患者では、睡眠・覚醒リズムが乱れることで、見当識障害や興奮、幻覚といったせん妄症状につながることがあります。
だからこそ看護では、「眠れていない=様子を見る」ではなく、早い段階で原因を考え、ケアにつなげることがとても大切になります。
次の章では、不眠の原因を看護視点で具体的に整理していきますね😊
不眠の原因を看護視点で整理する
不眠はひとつの原因で起こることは少なく、さまざまな要因が重なって起こります。
だからこそ看護では、原因を多面的にとらえることがとても大切です。
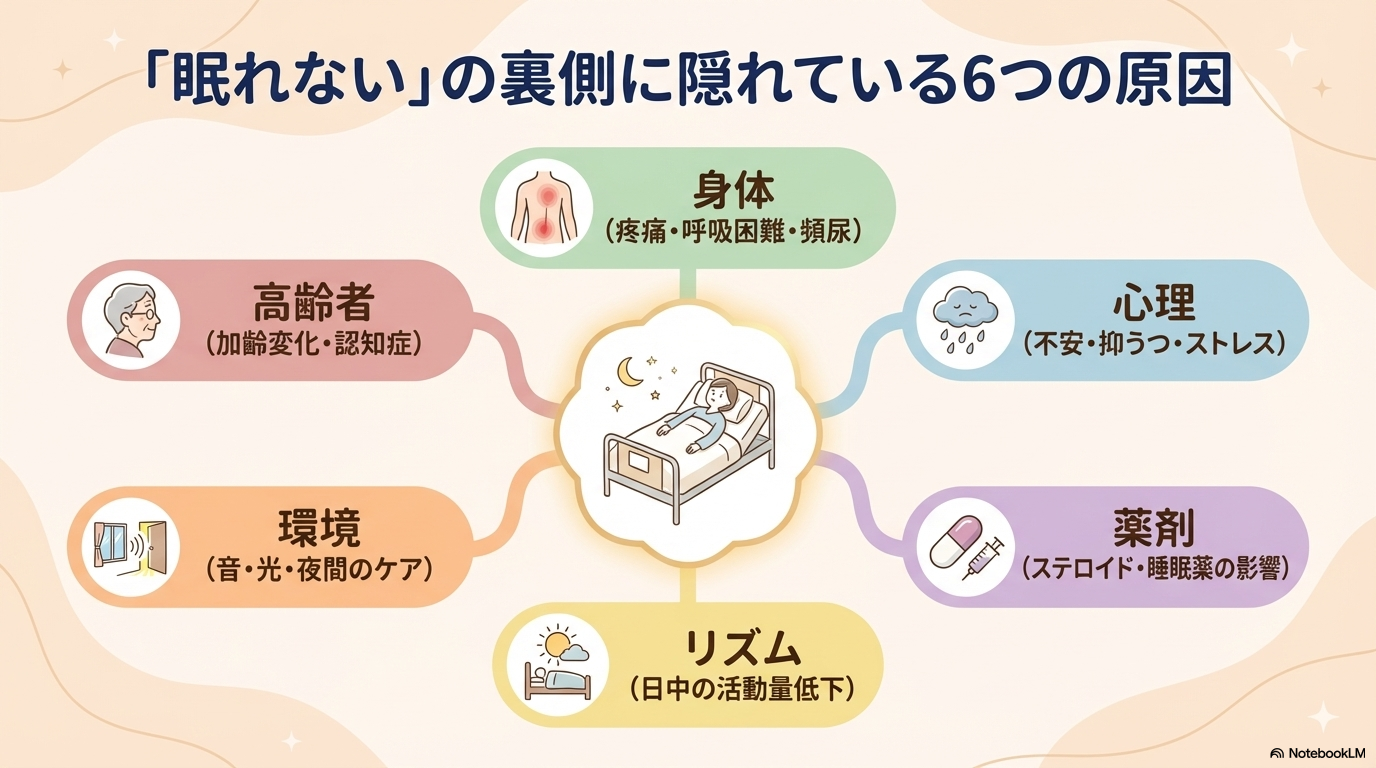
ここでは、臨床でよく出会う不眠の原因を「身体・心理・薬剤・生活リズム・環境・高齢者」の視点から整理していきます😊
身体要因による不眠
身体症状は、不眠の原因としてとても多いです。
たとえば、疼痛があると楽な体勢がとれず、入眠しづらくなります。
また、呼吸困難があると横になること自体が苦しくなり、睡眠が浅くなることもあります。
- 疼痛(術後・慢性痛など)
- 呼吸困難(心不全・呼吸器疾患など)
- 頻尿(夜間トイレで覚醒)
- 掻痒感・せき・発熱
- 体位制限やドレーン・カテーテルの違和感
このような場合は、「眠れないこと」だけでなく、その背景にある身体症状のコントロールが重要になります。
心理的要因による不眠
入院中の患者さんは、見えない不安を多く抱えています。
「この先どうなるのか」「手術は大丈夫か」「痛みは続くのか」など、さまざまな不安や恐怖が入眠を妨げる原因になります。
- 不安・恐怖
- 抑うつ状態
- 入院や病状へのストレス
とくに入院直後や手術前後は心理的負担が強くなりやすく、声かけや説明の質が睡眠に影響することも少なくありません。
薬剤や生活リズムの影響
薬剤や生活習慣も、不眠に大きく関わります。
たとえばステロイドは覚醒を促す作用があり、不眠の原因になることがあります。
また、睡眠薬を長期間使用している場合、中止後に逆に眠れなくなる「リバウンド不眠」が起こることもあります。
- ステロイド
- カフェイン含有薬
- 一部の抗うつ薬
- 睡眠薬の長期使用・中断
さらに、日中の活動量が少ないと夜の眠気が弱くなり、昼夜逆転の原因にもなります。生活リズムの乱れも重要な視点です。
環境要因と入院中の不眠
入院中は、環境の変化そのものが不眠の大きな原因になります。
- 病室の照明や騒音
- ナースコールやスタッフの動き
- 同室者の物音
- 夜間の採血・検温・ケア介入
特に中途覚醒が多い患者さんでは、夜間のケアや環境刺激が影響しているケースがよくあります。
「なぜ眠れないのか?」を考えるときは、環境の影響を見落とさないことが大切ですよ🌙
高齢者に多い不眠の特徴
高齢者では、加齢に伴う変化によって不眠が起こりやすくなります。
- 概日リズムの変化(早寝早起き傾向)
- 認知症の影響
- 視力・聴力低下による環境認識の低下
- 多剤服用(ポリファーマシー)
- 夜間頻尿
特に注意したいのが、不眠がせん妄の引き金になることです。
高齢患者さんでは、不眠を「年齢のせい」と片付けず、リスクとしてしっかり捉えることが重要になります。
次の章では、「じゃあ何を観察すればいいの?」という疑問に答えていきますね😊
不眠の観察項目とアセスメントのポイント
患者さんから「眠れない」と言われたとき、何を見て・どう考えればよいか迷いますよね。
不眠の看護では、主観的評価と客観的評価を組み合わせてアセスメントすることが基本になります。
ここでは、新人看護師さんでもすぐ実践できる観察のポイントを具体的に解説します😊
主観的評価のポイント
まず大切なのは、患者さん本人の「眠れていない感覚」をしっかり聞き取ることです。
同じ「眠れない」でも、内容は人によって大きく異なります。
- 寝つくまでにどれくらい時間がかかるか(入眠困難)
- 夜中に何回目が覚めるか(中途覚醒)
- 朝早く目が覚めてしまうか(早朝覚醒)
- ぐっすり眠れた感じがあるか(熟眠感)
- 日中の眠気やだるさの有無
ここでのポイントは、「眠れていない=時間が短い」と決めつけないことです。
たとえ睡眠時間が確保されていても、「眠れた感じがしない」という場合も不眠として捉える必要があります。
客観的評価のポイント
次に、看護師の視点で観察できる客観的な情報を集めていきます。
夜間の様子は、不眠のタイプや原因を考えるヒントになります。
- 入眠している時間帯
- 覚醒回数や覚醒時間
- 離床やトイレ回数
- ナースコールの頻度
- 落ち着きのなさ(そわそわ、独語など)
また、日中の状態も重要です。
- 離床時間や歩行量
- リハビリや活動への参加状況
- 居眠りやうたた寝の頻度
日中の活動量が少ないと、夜の睡眠に影響するため、昼と夜をセットで見る視点が大切ですよ🌸
不眠のタイプを見分ける視点
集めた情報をもとに、「どのタイプの不眠か」を整理していきます。
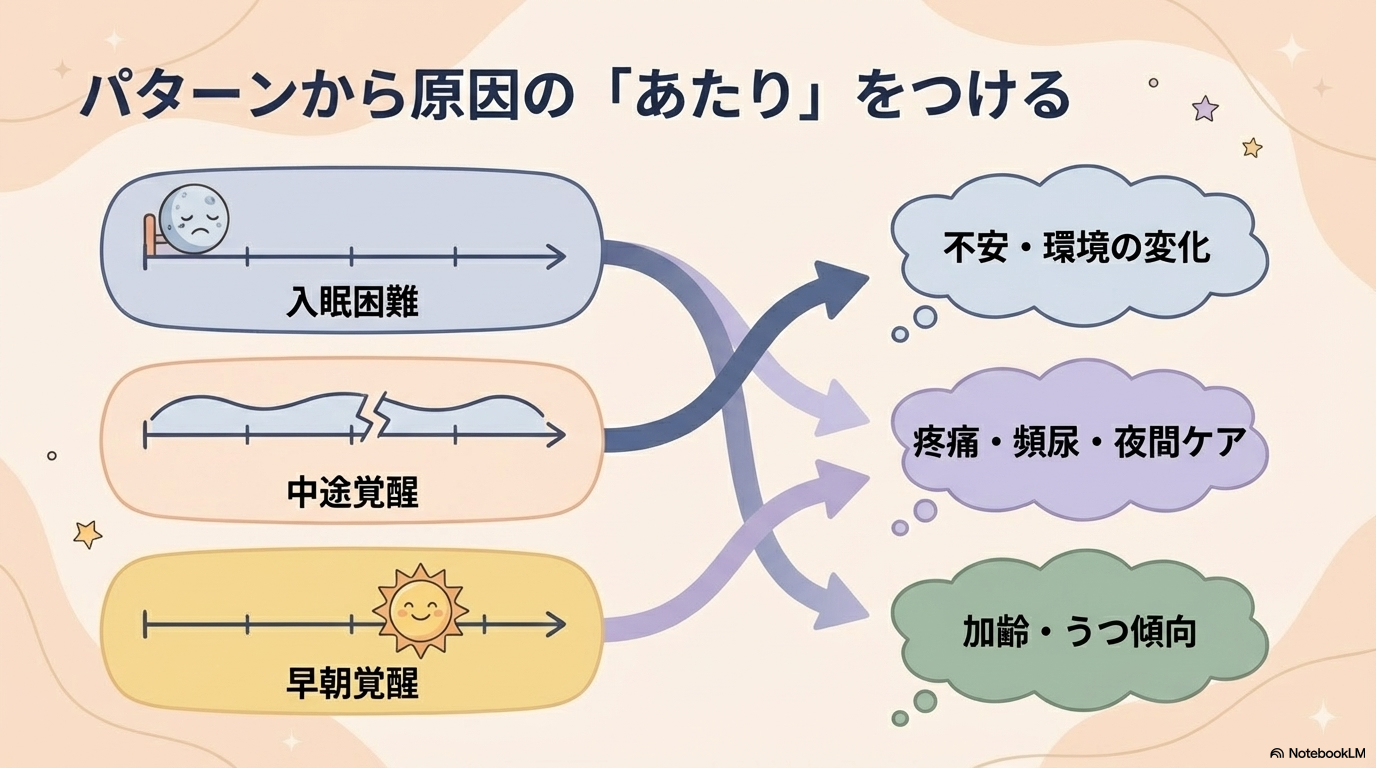
例えば、
- 入眠困難 → 不安・環境・心理的要因を疑う
- 中途覚醒 → 夜間ケア・頻尿・疼痛を疑う
- 早朝覚醒 → 高齢者・うつ傾向などを考える
このように、タイプごとに原因のあたりをつけることで、的確な看護介入につながるようになります。
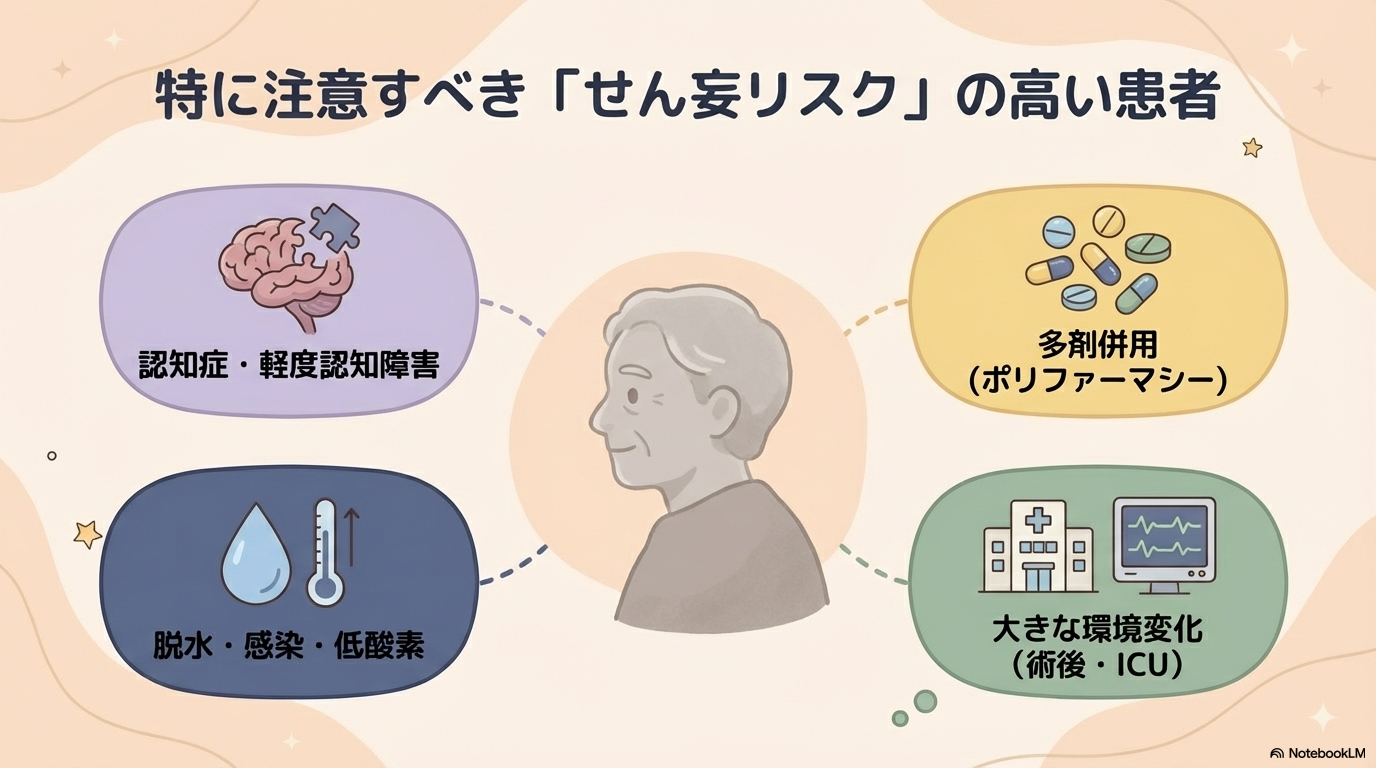
せん妄リスクとセットで評価する
不眠を評価するときに、忘れてはいけないのが「せん妄リスク」です。
特に次のような患者さんは注意が必要です。
- 高齢者
- 認知症や軽度認知障害がある
- 感染や脱水がある
- 低酸素状態
- 多剤併用(ポリファーマシー)
- ICUや術後などの環境変化が大きい
これらの条件がある場合、不眠はせん妄の前兆として現れることがあります。
そのため、「眠れていない」という情報を単独で見るのではなく、全身状態や認知機能と合わせて評価することが重要です。
次の章では、実際にどんなケアができるのかを具体的に解説していきますね😊
不眠に対する看護ケアと具体的な対応
不眠への対応というと、すぐに「睡眠薬」が思い浮かぶかもしれません。
しかし看護では、非薬物的ケアを基本にして睡眠環境を整えることがとても重要です。
ここでは、現場ですぐに実践できるケアを具体的に解説していきます😊
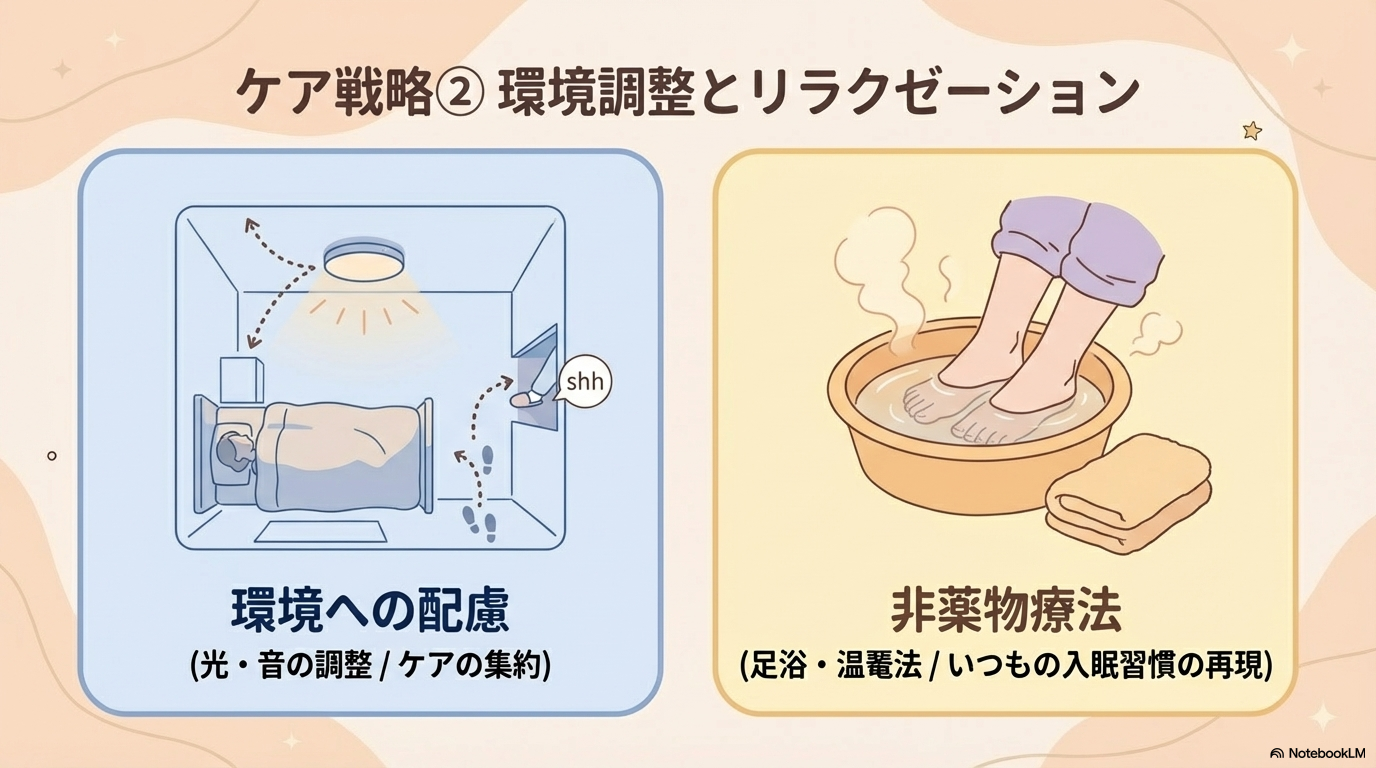
環境調整でできる不眠対策
まず最優先で考えたいのが環境です。
病棟はどうしても音や光の刺激が多く、患者さんにとっては眠りにくい環境になりやすいですよね。
- 消灯後は照明をできるだけ落とす
- ナースステーションの音や会話を最小限にする
- ドアの開閉音に配慮する
- 同室者の影響を確認する
また、夜間のケアもポイントです。
採血や検温、点滴交換などは可能な範囲でまとめて行うことで、覚醒回数を減らすことができます。
「いかに夜間に起こさないか」という視点がとても大切ですよ🌙
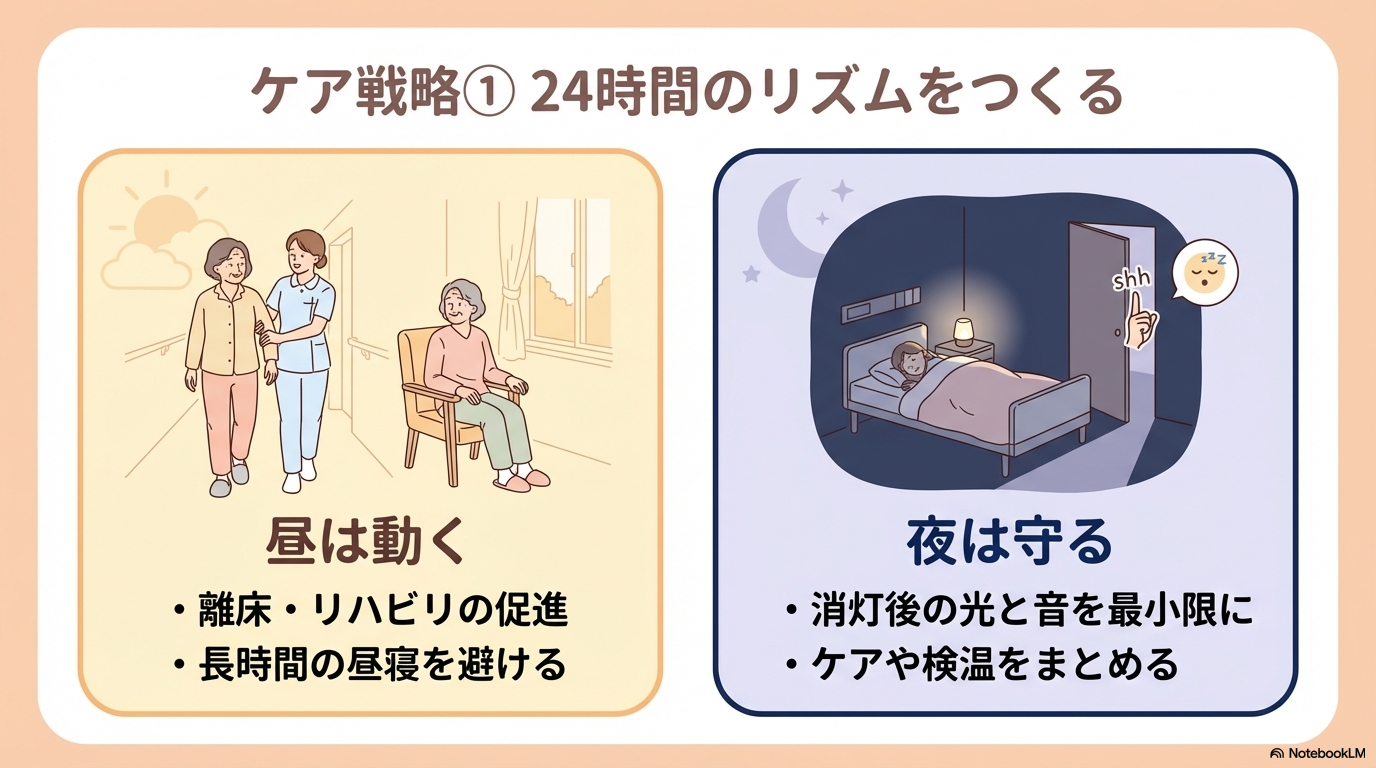
生活リズムと日中活動の調整
夜の睡眠を整えるには、日中の過ごし方が大きく影響します。
- 日中の離床・歩行を促す
- リハビリや活動に参加してもらう
- 長時間の昼寝を避ける
- 起床・就寝時間をできるだけ一定にする
日中にしっかり活動することで、自然な眠気が生まれます。
逆に、日中ずっとベッド上で過ごしていると、夜に眠れなくなる悪循環に陥りやすいです。
心理的サポートと関わり方
不眠の背景には、不安やストレスが隠れていることも多いです。
「眠れない」という訴えの裏には、患者さんなりの思いがあります。
- 不安や悩みを傾聴する
- 検査や治療の見通しを説明する
- 安心できる声かけを行う
ちょっとした関わりでも、「安心して眠れるかどうか」は大きく変わります。
信頼関係そのものが睡眠ケアになるという意識も大切にしたいですね🌸
リラクゼーションと非薬物療法
入眠前にリラックスできる状態を作ることも有効です。
- 足浴や温罨法
- 軽いマッサージ
- 音楽を聴く
- 就寝前のルーティンを整える
特に高齢者では、「いつもの習慣」を再現することが安心につながることもあります。
無理のない範囲で、その人らしい睡眠環境を整えていきましょう。
🌱 ワンポイント
「眠れない患者さんへの対応に自信がない…」と感じる方も多いですよね。
そんなときは、サポート体制が整っている職場を選ぶことも大切です。
LINE登録であなたにピッタリな看護師求人を探してみませんか?
医師と連携した薬剤調整
非薬物的ケアを行っても改善しない場合は、医師と連携して薬剤調整を検討します。
- 疼痛コントロールの見直し
- 不眠を悪化させる薬剤の確認
- 睡眠薬の種類や量の調整
ただし、安易な睡眠薬の使用はせん妄リスクを高めることもあるため、慎重な判断が必要です。
看護師は「薬に頼る前にできること」をしっかり実践し、その上で適切に医師へつなぐ役割が求められます。
次の章では、不眠とせん妄の関係について深掘りしていきますね😊
不眠とせん妄の関係と予防の看護
不眠はそれ自体もつらい症状ですが、看護の現場ではさらに注意すべきポイントがあります。
それが、不眠がせん妄の引き金になる可能性があるということです。
特に高齢者や術後患者では、不眠を見逃さず早期に対応することがとても重要になります。
不眠がせん妄につながる理由
せん妄は、「意識の変動」や「注意力の低下」、「見当識障害」などを特徴とする急性の脳機能障害です。
その発症には、睡眠・覚醒リズムの乱れが深く関係しています。
夜間に眠れず、昼夜逆転が起こることで、脳のリズムが崩れ、せん妄を引き起こしやすくなります。
また、不眠による疲労やストレスの蓄積も、発症の一因となります。
そのため、不眠は単なる症状としてではなく、せん妄の前段階として捉える視点が大切です。
せん妄予防としての睡眠ケア
せん妄予防では、睡眠をしっかり確保することが基本になります。
具体的には、次のようなケアが有効です。
- 夜間は静かな環境を整える(光・音の調整)
- 昼間はしっかり覚醒を促す(離床・活動)
- 時計やカレンダーで見当識を保つ
- 眼鏡や補聴器を使用し、感覚入力を保つ
これらはすべて、睡眠と覚醒のリズムを整えるケアです。
一つひとつはシンプルですが、積み重ねることでせん妄予防につながります。
高齢者で特に注意すべきポイント
高齢者では、もともとせん妄のリスクが高いため、より丁寧な対応が必要です。
- 認知症や軽度認知障害の有無を確認する
- 脱水・感染・低酸素などの身体状態を把握する
- 多剤併用(特にベンゾ系・抗コリン薬)に注意する
また、環境の変化にも敏感です。
急な病室移動や夜間の強い光などは、せん妄を誘発する可能性があります。
そのため、安心して過ごせる環境を維持することがとても重要です。
さらに、関わり方もポイントです。
ゆっくり・はっきり・短い言葉で説明し、同じスタッフが関わることで安心感を高めることができます。
不眠とせん妄は切り離せない関係にあります。
「眠れていない」というサインを見逃さず、早めに介入することが、安全な看護につながりますよ😊
次の章では、実際に現場で使える看護計画の立て方を解説していきますね🌸
不眠の看護計画の立て方と実践例
ここまで、不眠の原因や観察、ケアについて整理してきました。
この章では、それらを実際の現場で使えるように、看護計画としてどう落とし込むかを解説していきます😊
新人看護師さんでも使いやすいように、「目標・観察・ケア」に分けて整理していきますね。
看護目標の立て方
不眠の看護目標は、「患者さんがどのような睡眠状態になればよいか」を具体的に設定することがポイントです。
- 夜間に○時間以上の睡眠がとれたと話す
- 入眠までの時間が短縮したと話す
- 中途覚醒の回数が減少したと話す
- 日中の眠気や倦怠感が軽減する
大切なのは、「客観的な数値」だけでなく、患者さんの主観的な満足感も含めて評価することです。
観察項目(O)
観察では、これまで学んだ内容をもとに、継続的に情報を集めていきます。
- 睡眠の訴え(入眠困難・中途覚醒・早朝覚醒・熟眠感)
- 夜間の行動(離床回数・覚醒時間・ナースコール)
- 日中の活動量(離床時間・歩行・居眠り)
- 身体症状(疼痛・呼吸状態・排尿・掻痒など)
- せん妄徴候(見当識障害・興奮・幻覚など)
- 薬剤内容(睡眠薬・ステロイドなど)
ポイントは、夜間だけでなく日中も含めて全体像を見ることです。
ケアと援助(P/E)
ケアでは、原因に応じて個別性のある対応を行います。
- 環境調整(光・音・夜間ケアの工夫)
- 生活リズムの調整(日中活動・昼寝のコントロール)
- 心理的サポート(不安の傾聴・説明)
- リラクゼーション(足浴・温罨法など)
- せん妄予防ケア(見当識・感覚補助・早期離床)
また、必要に応じて医師と連携し、疼痛コントロールや薬剤調整を行うことも重要です。
ここで意識したいのは、「原因に対してケアを当てる」ことです。
たとえば、疼痛が原因なら鎮痛の調整、環境が原因なら環境調整というように、原因とケアを結びつけて考えることで、効果的な介入につながります。
不眠の看護は、「とりあえず対応する」ではなく、アセスメント→ケア→評価の流れを回すことが大切です。
この流れが身につくと、どんな患者さんにも応用できるようになりますよ😊
次はいよいよまとめです🌸
まとめ👉この記事で学べる不眠看護のポイント
この記事での再重要部位👉
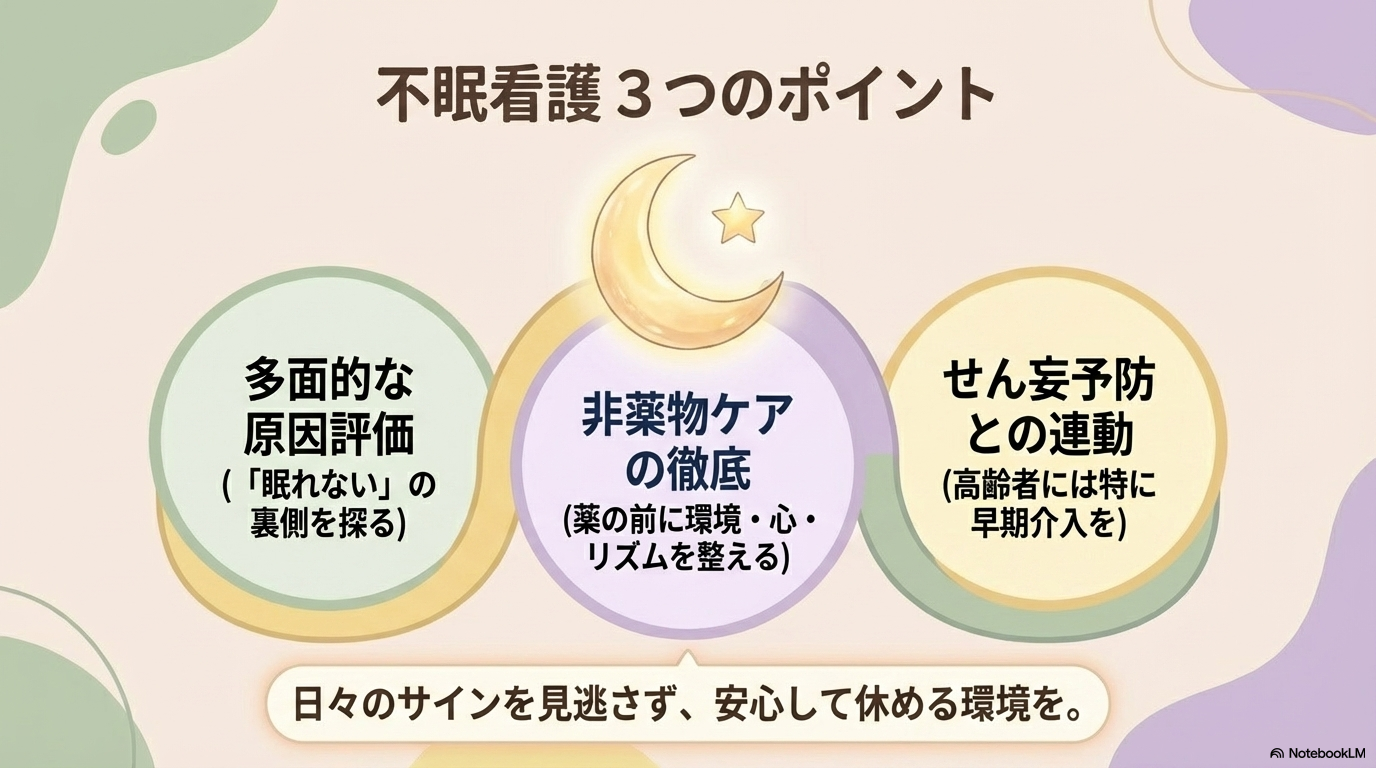
- 不眠は原因を多面的にアセスメントすることが重要
- 非薬物ケアを基本に環境・生活・心理面を整える
- 不眠はせん妄予防とセットで考える必要がある
記事のまとめ
不眠の看護では、「眠れていない」という表面的な情報だけで判断せず、その背景にある原因をしっかり考えることが大切です。
身体症状や環境、心理面、生活リズムなど、さまざまな要因が重なって不眠は起こります。
そのため、観察とアセスメントを丁寧に行い、患者さんに合ったケアを選択していくことが求められます。
また、特に高齢者や入院患者では、不眠がせん妄につながるリスクもあるため、早めの対応が重要です。
最初は難しく感じるかもしれませんが、「原因を考える→ケアする→評価する」という流れを意識すれば、少しずつ実践できるようになりますよ😊
日々の看護の中で、不眠というサインを見逃さず、患者さんが安心して休める環境を整えていきましょう🌸
引用・参考
📚引用
- 日本緩和医療学会:せん妄の治療・ケア






