
肺生検って種類がいくつかあって、正直よく分からない…
気胸とか出血が怖いけど、看護師として何を見ればいいの?と不安になりますよね。
この記事では
- 肺生検の種類と違い
- 起こりやすい合併症とその理由
- 新人看護師が押さえるべき観察ポイント
が分かりますよ♪
結論👉
肺生検は「どの方法か」でリスクと観察ポイントが変わるため、気胸・出血・呼吸状態の変化をセットで捉えることが安全管理のカギになります。
この記事では、肺生検の基本から看護観察のコツまでをやさしく解説します😊
肺生検とは何かと検査の目的
肺生検は、肺にできた病変の性質(良性か悪性かなど)を正確に診断するために行われる重要な検査です。
画像検査だけでは確定できない場合に、実際に組織を採取して調べることで、治療方針の決定につながります。
新人看護師さんにとっては、「どんな検査なのか」だけでなく、「なぜ必要なのか」を理解しておくことがとても大切です。
ここが分かると、観察の意味もグッと理解しやすくなりますよ😊
肺生検とは何か(定義と役割)
肺生検とは、肺の一部の組織を採取し、顕微鏡で詳しく調べる検査のことです。
主に肺がんや間質性肺炎などの診断に用いられます。
CTやレントゲンなどの画像検査では、「影がある」ことまでは分かっても、それが何なのかまでは判断できないことがあります。
そこで、実際の組織を採取して調べることで、確定診断につなげていきます。
つまり肺生検は、診断を確定するための最終ステップになることが多い検査なんですね。
どんなときに肺生検が必要になるのか(適応)
肺生検が行われるのは、主に以下のような場面です。
- 肺に腫瘤(しこり)や結節が見つかったとき
- 肺がんが疑われるとき
- 原因不明のびまん性肺疾患(間質性肺炎など)があるとき
- 感染症か腫瘍かの判断がつかないとき
このように、「治療方針を決めるために診断を確定させる必要があるとき」に行われます。
看護師としては、「この検査の結果で今後の治療が大きく変わる」という背景を理解しておくと、患者さんへの声かけや不安への対応も変わってきますよね。
また、検査自体にリスク(気胸や出血など)があるため、単なる検査ではなく侵襲的な処置として安全管理が求められる点も重要です。
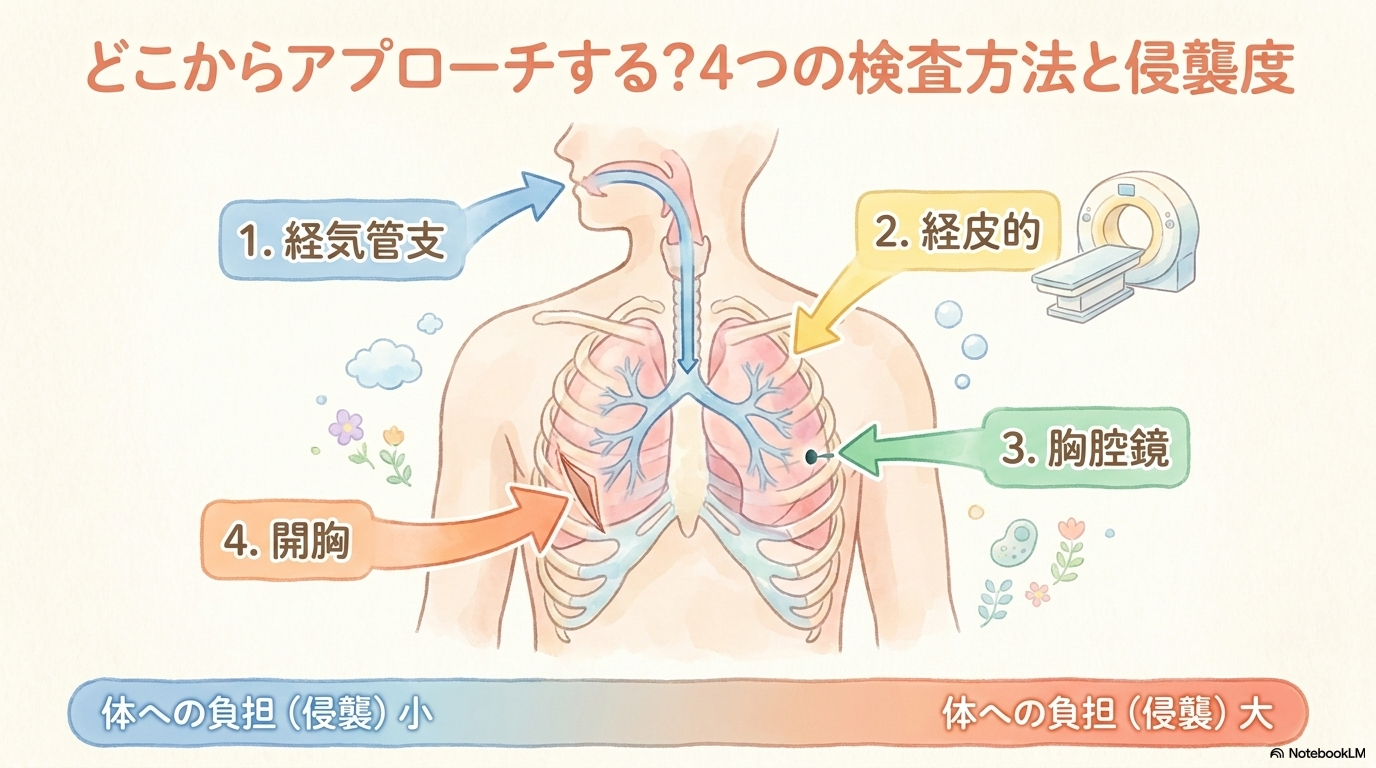
肺生検の種類とそれぞれの違い
肺生検にはいくつかの方法があり、病変の場所や大きさ、患者さんの状態によって選択されます。
ここをあいまいにしたままだと、「なんでこの患者さんは安静なの?」「なんでこんなに気胸に注意するの?」といった疑問が出てきますよね。
まずは代表的な4つの方法を整理して、方法ごとの違い=看護の違いとして理解していきましょう😊
肺生検の主な種類の比較
| 種類 | 方法 | 麻酔・痛み | 主な合併症 |
|---|---|---|---|
| 経気管支肺生検 | 気管支鏡で肺の内部から採取 | 局所+鎮静、咳や苦しさあり | 出血、血痰、気胸 |
| 経皮的肺生検 | 皮膚から針を刺して採取(CTガイド) | 局所麻酔、刺入時の痛み | 気胸(頻度高)、出血 |
| 胸腔鏡下肺生検 | 小さな切開からカメラで観察し採取 | 全身麻酔、術後痛あり | 出血、肺炎、エアリーク |
| 開胸肺生検 | 開胸して直接採取 | 全身麻酔、最も侵襲が大きい | 出血、無気肺、感染 |
このように、「どこからアプローチするか」で侵襲やリスクが大きく変わります。
経気管支肺生検の特徴と看護のポイント
経気管支肺生検は、気管支鏡を使って体の内側から肺にアプローチする方法です。
痛みは強くありませんが、咳反射や息苦しさが出やすいのが特徴です。
看護のポイントとしては、
- 検査中の呼吸状態の変化
- 検査後の血痰・出血の有無
- 遅れて出てくる気胸症状
などを観察していきます。
特に、鎮静がかかっている場合は呼吸抑制にも注意が必要です。
経皮的肺生検の特徴と看護のポイント
経皮的肺生検は、皮膚から針を刺して肺に直接アプローチする方法で、気胸リスクが最も高いのが特徴です。
そのため、検査後は安静が指示されることが多く、体動や咳で状態が悪化することがあります。
看護のポイントは、
- 呼吸苦・SpO2低下などの気胸サイン
- 穿刺部位の出血や疼痛
- 安静保持が守れているか
などです。
「ちょっと息苦しいかも」という訴えが、実は気胸の初期サインということもあるので、軽く流さないことが大切です。
胸腔鏡下肺生検と開胸肺生検の違い
この2つは「検査」というより手術に近い侵襲的な方法です。
胸腔鏡下肺生検は比較的低侵襲ですが、それでも全身麻酔で行われ、術後管理が重要になります。
一方、開胸肺生検はより侵襲が大きく、術後の呼吸管理や疼痛管理がより重要になります。
看護のポイントとしては、
- 術後の呼吸状態(無気肺・肺炎予防)
- 疼痛コントロール(深呼吸・咳嗽ができるか)
- ドレーン管理(胸腔ドレーンがある場合)
などが中心になります。
このように、同じ「肺生検」でも方法によって観察の重点が大きく変わるので、必ずどの方法かを把握しておきましょう😊
肺生検で起こりやすい合併症とリスク
肺生検では、組織を採取するという特性上、いくつかの合併症が起こる可能性があります。
特に重要なのは、「どの合併症が・いつ起こりやすいか」をセットで理解することです。ここが分かると、観察の優先順位がはっきりしますよ😊
中でも新人看護師さんが必ず押さえておきたいのは、気胸・出血・空気塞栓の3つです。
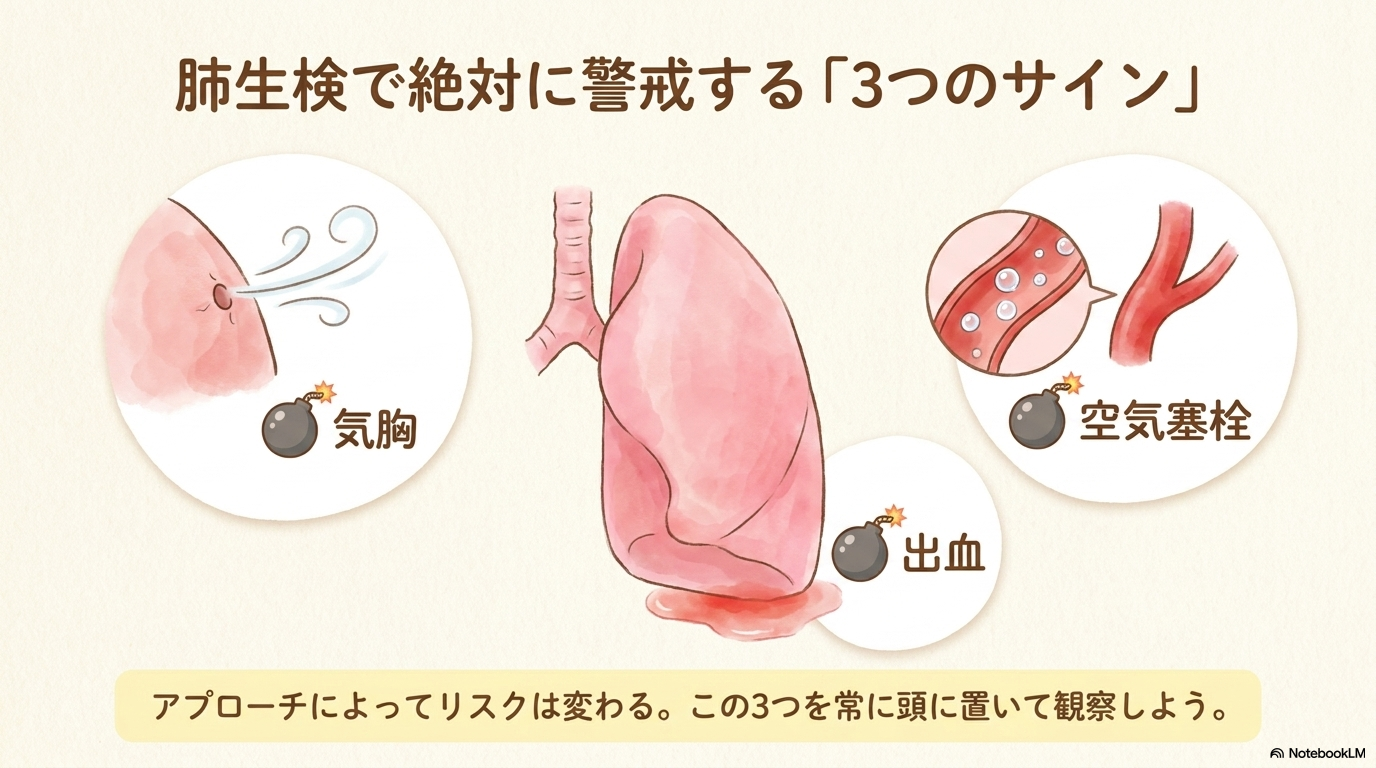
気胸のリスクと発生しやすいタイミング
気胸とは、肺に穴があいて空気が胸腔内に漏れ、肺がしぼんでしまう状態です。
特に経皮的肺生検では頻度が高く、軽度のものも含めると一定の割合で起こるとされています。
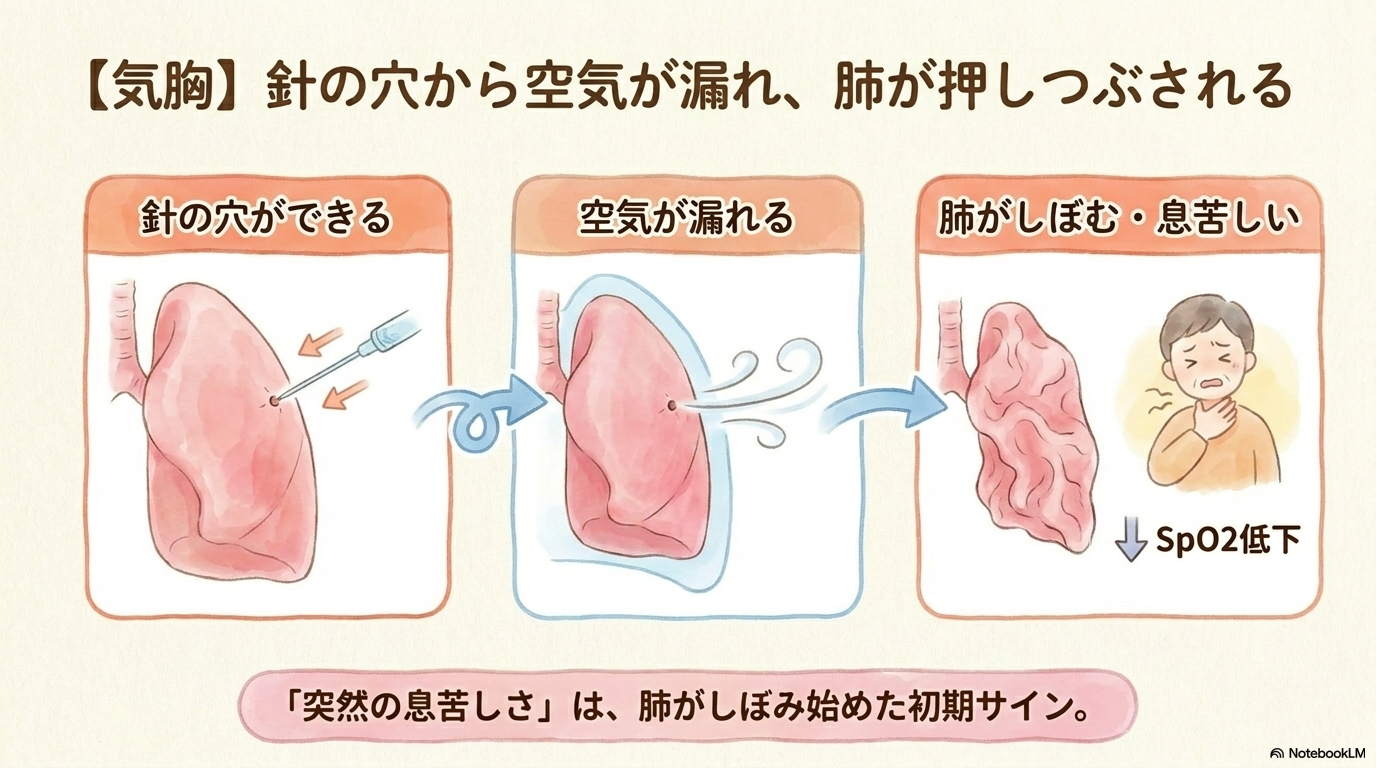
気胸は以下のタイミングで起こりやすいです。
- 穿刺直後
- 検査後の体動や歩行開始時
- 咳をしたとき
観察すべきサインは、
- 突然の呼吸苦
- SpO2低下
- 呼吸数増加
- 患側の呼吸音減弱
「ちょっと息苦しい」という軽い訴えでも、気胸の初期サインの可能性があるため注意が必要です。
出血と血痰の見極め方
肺は血流が豊富な臓器なので、生検では出血も起こりやすい合併症のひとつです。
少量の血痰はよく見られますが、問題なのは増えていく出血や大量喀血です 。
観察のポイントは、
- 血痰の量(増えていないか)
- 色(鮮紅色か、暗赤色か)
- 咳込みの強さ
- バイタル変化(頻脈・血圧低下)
特に、鮮紅色の血液が増えている場合は活動性出血の可能性があります。
また、大量出血が疑われる場合は患側を下にした体位をとることで、健側肺を守ることが重要になります。
見逃してはいけない重篤な合併症(空気塞栓など)
頻度は低いですが、絶対に見逃してはいけないのが空気塞栓です。
これは、血管内に空気が入り込み、脳や心臓の血流を障害する危険な状態です。
特にCTガイド下肺生検で起こる可能性があります。
注意すべき症状は、
- 突然の意識障害
- 片麻痺や失語などの神経症状
- 胸痛
- 急激なSpO2低下
このような症状が出た場合は、迷わず緊急対応が必要な状態と判断します。
また、検査中の咳や深呼吸のコントロール不良が誘因になることもあるため、検査中の声かけや観察も重要です。
このように、肺生検では「起こりやすい合併症」と「見逃してはいけない合併症」を区別して理解することが大切です。
そして看護では、症状の変化をいち早くキャッチすることが患者さんの安全を守るカギになります。
肺生検前後の看護観察ポイント
肺生検では、合併症を早期に発見するためにタイミングごとの観察がとても重要です。
「何を見るか」だけでなく、「いつ見るか」をセットで理解しておくことで、急変の見逃しを防ぐことができます。

ここでは、検査前・直後・その後の3つに分けて整理していきますね😊
検査前に確認すべき項目
検査前は「合併症を起こしやすい患者かどうか」を見極めるフェーズです。
- 抗凝固薬・抗血小板薬の内服状況
- 血液データ(血小板、PT-INRなど)
- 呼吸状態(SpO2、呼吸数、呼吸音)
- 既往歴(COPD、肺気腫など)
特に、出血傾向や肺の脆弱性がある患者さんはリスクが高くなります。
また、ベースラインの呼吸状態を把握しておくことで、検査後の変化に気づきやすくなります。
検査直後に優先して観察すること
検査直後(特に30〜60分)は、最も急変が起こりやすい時間帯です。
ここでの観察が命を守るポイントになります。
- 呼吸状態(SpO2・呼吸数・呼吸苦)
- 呼吸音(左右差の有無)
- バイタルサイン(HR・BP)
- 血痰や出血の有無
特に注意したいのは、
「いつもと違う」という違和感です。
例えば、
- 少し息苦しそう
- SpO2がじわっと下がっている
- 呼吸音が弱い気がする
こうした小さな変化が、気胸や出血の初期サインであることがあります。
迷ったときは「様子を見る」ではなく、早めに報告することが大切です。
💡ポイント
「なんか変」は大事なサインです。数値だけでなく、患者さんの表情や訴えも含めて評価しましょう。
検査後数時間から翌日の観察ポイント
肺生検では、検査直後だけでなく時間が経ってから出る合併症にも注意が必要です。
- 遅発性気胸(安静解除後に出現することあり)
- 発熱や咳嗽増悪(感染の可能性)
- 疼痛による呼吸抑制
特に、痛みが強いと深呼吸や咳ができず、無気肺や肺炎のリスクが高まります。
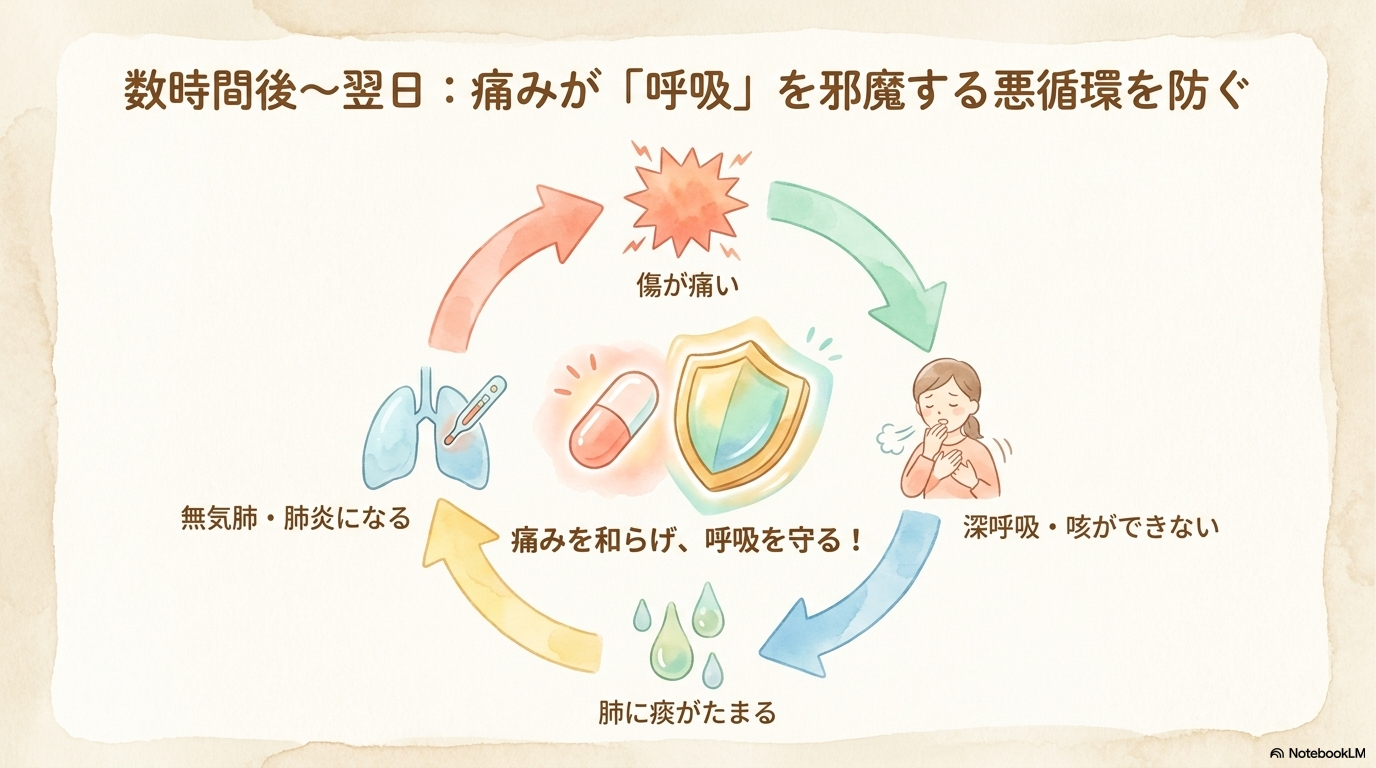
そのため、
- 痛みの評価(NRSなど)
- 呼吸状態との関連
をセットで観察することが重要です。
💡ポイント
「呼吸が悪い=病態」だけでなく、「痛みで呼吸できていない」可能性も考えましょう。
🌸転職や働き方に悩んでいませんか?
急変対応や観察に不安があると、「このままで大丈夫かな…」と感じることもありますよね。
そんなときは、環境を変えるのもひとつの選択です。
LINE登録であなたに合った働き方を探してみませんか?
このように、肺生検の看護では「時間軸での観察」がとても大切です。
検査前→直後→その後と流れで考えることで、見落としを防ぐことができますよ😊
肺生検後の患者指導と注意点
肺生検は検査が終わったあとも、合併症のリスクが完全になくなるわけではありません。
そのため看護師は、患者さんが安全に過ごせるように具体的な指導を行うことが大切です。
特に重要なのは、「どんな症状が出たらすぐに相談すべきか」を分かりやすく伝えることです😊
患者に伝えるべき危険サイン
まずは、見逃してはいけない症状をしっかり伝えます。
- 突然の息苦しさや胸の痛み
- 呼吸がしづらい、息切れが強くなる
- 血痰が増える、鮮紅色の出血が出る
- 発熱や悪寒、咳が強くなる
これらは、気胸・出血・感染などのサインである可能性があります。
患者さんには、「様子を見る」のではなく、すぐにナースコールや受診をすることを具体的に説明しましょう。

安静・生活上の注意点
肺生検後は、身体への負担を減らすことが重要です。
- 当日は安静に過ごす
- 激しい運動は控える
- 入浴や飲酒は控える(指示に従う)
特に経皮的肺生検では、体動や咳で気胸が悪化する可能性があります。
患者さんには「なぜ安静が必要か」を伝えることで、指示を守りやすくなりますよ。
痛みと呼吸管理のポイント
検査後は、穿刺部や創部の痛みが出ることがあります。
痛みがあると、
- 深呼吸ができない
- 咳を我慢してしまう
といった状態になり、無気肺や肺炎のリスクが高まります。
そのため、
- 痛みは我慢せず伝えること
- 必要に応じて鎮痛薬を使うこと
をしっかり説明することが大切です。
また、可能であれば
- 軽い深呼吸
- 無理のない範囲での咳嗽
を促し、呼吸機能の低下を防ぐ関わりも重要になります。

このように、肺生検後の看護では患者さん自身が異常に気づけるようにすることも大切な役割です。
しっかりとした説明が、急変の早期発見につながりますよ😊
✅まとめ|この記事で学べる肺生検の看護
この記事での再重要部位👉
- 肺生検は種類によってリスクと看護が大きく変わる
- 気胸・出血・空気塞栓を優先して観察する
- 検査前・直後・その後で観察ポイントを整理する
記事のまとめ
肺生検は、診断を確定するために欠かせない重要な検査ですが、その分リスクも伴う処置です。
だからこそ看護師には、「どの方法か」「どんな合併症が起こるか」「今の状態が何を示しているか」を結びつけて考える力が求められます。
最初は「何を見ればいいのか分からない…」と感じるかもしれませんが、
- 呼吸状態
- 出血の有無
- 患者さんの訴え
この3つを軸に観察していくことで、少しずつ判断できるようになっていきます。
焦らずひとつずつ経験を積みながら、「いつもと違う」に気づける看護師を目指していきましょう😊
引用・参考
引用
・看護roo!(肺生検の種類・合併症・看護ポイント)
・国立がん研究センター がん情報サービス(肺がん診断における肺生検)
・日本インターベンショナルラジオロジー学会(CTガイド下肺生検ガイドライン)
・教えてがん.com(肺生検の方法と患者説明)
参考
・慶應義塾大学病院 KOMPAS(肺生検の検査説明)
・J-DEPO(胸腔鏡手術 VATS解説)






