「看護師って訴えられることってあるの…?」と不安に感じたことはありませんか?
インシデントを経験したあと、「もしあの時…」と怖くなりますよね。
この記事では
- 看護師が訴えられた実際の事例
- どんな場面で過失が認定されるのか
- 訴えられないための具体的な対策
が分かりますよ♪
結論👉
看護師が訴えられるケースの多くは「予測できたリスクに対して、適切な観察・対応ができていなかった場合」です。
この記事では、実際の訴訟事例をもとに「なぜ起きたのか」と「どう防げるのか」をやさしく解説します😊
看護師が訴えられた事例とは?まず全体像を理解しよう
「看護師が訴えられる」と聞くと、とても怖く感じますよね。
ですが実際の裁判では、単なるミスだけでなく、そのミスが“予測できたか・防げたか”が重要な判断ポイントになります。
まずは、どんなケースで訴訟になるのか、基本の考え方を整理していきましょう🩺
看護師が訴えられるケースの共通点
看護師が関わる医療訴訟では、いくつかの共通した判断基準があります。
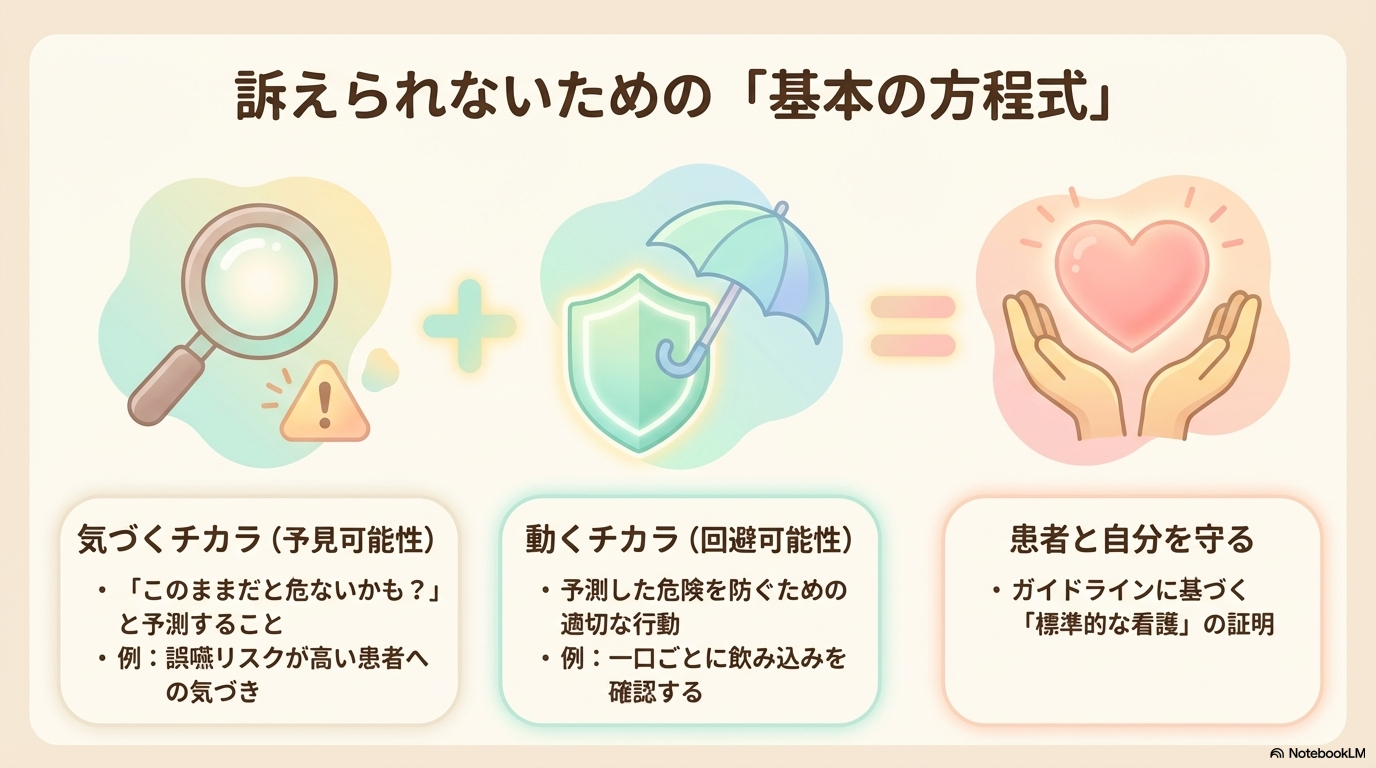
特に重要なのが、以下の2つです。
- 予見可能性(その事故を予測できたか)
- 回避可能性(適切な対応で防げたか)
たとえば、誤嚥リスクが高い患者さんに対して見守りが不十分だった場合、「誤嚥する可能性は予測できたのでは?」と判断されます。
さらに、「一口ごとに確認する」「食形態を調整する」などの対応で防げた場合は、回避可能だった事故とされやすいです。
つまり、裁判では「結果」だけでなく、その時の看護が“標準的だったか”が問われるんです。
この「標準的」というのは、ガイドラインや一般的な看護水準を基準に判断されます。
看護師個人と病院の責任の違い
もう一つ大切なのが、「誰が責任を負うのか」という点です。
多くの場合、訴訟では看護師個人ではなく、病院が責任を負うケースが中心です。
これは使用者責任と呼ばれ、スタッフの行為について病院が責任を持つという考え方です。
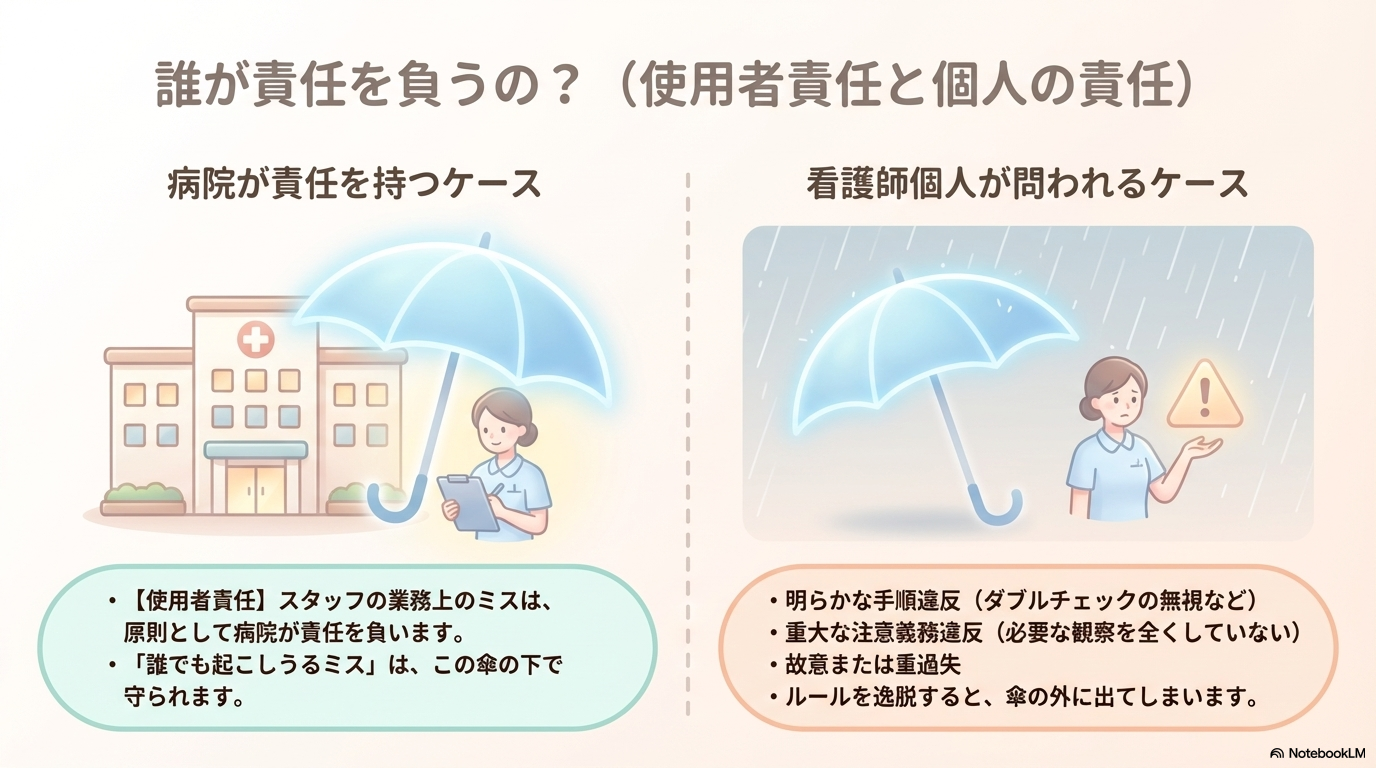
ただし、すべてが守られるわけではありません。
たとえば以下のようなケースでは、看護師個人の責任が問われる可能性もあります。
- 明らかな手順違反(ダブルチェックをしていないなど)
- 重大な注意義務違反(観察を怠るなど)
- 故意または重過失がある場合
このように、「誰でも起こしうるミス」と「明らかな注意義務違反」は分けて考えられています。
大切なのは、日頃から“根拠のある看護”を行い、記録に残すことです。
これが、いざというときに自分を守ることにもつながります。
投薬・輸液ミスで訴えられた事例
投薬や輸液に関するミスは、看護師が関わる医療事故の中でも特に重大な結果につながりやすい領域です。
実際の裁判でも、「基本的な確認をしていれば防げたのではないか」という点が厳しく判断される傾向があります。
ここでは、実際に過失が認められた代表的な事例をもとに、何が問題とされたのかを見ていきましょう🩺
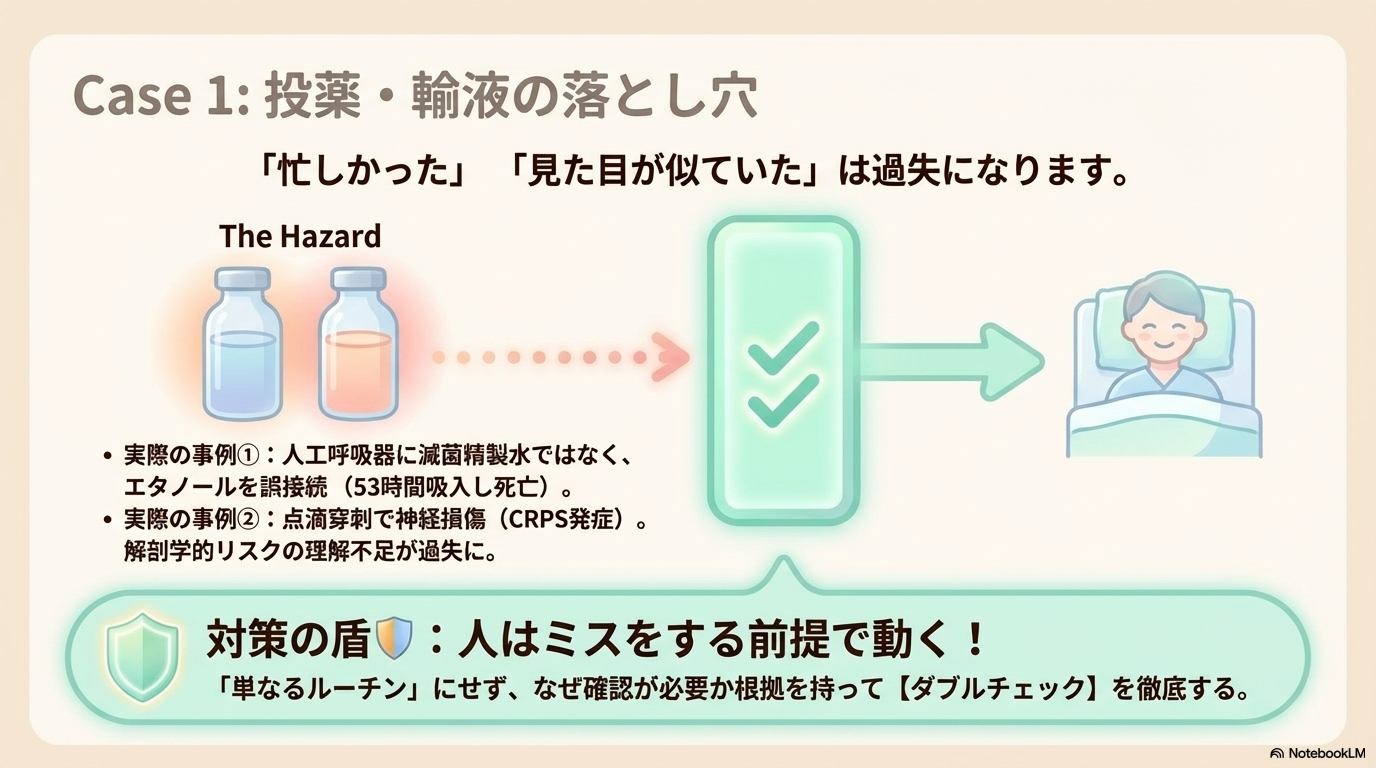
エタノール誤接続による死亡事例
人工呼吸器に接続する加湿器のタンクに、本来使用すべき滅菌精製水ではなく、消毒用エタノールを誤って接続してしまった事例です。
その結果、患者は約53時間エタノールを吸入し続け、最終的に死亡する重大事故となりました。
このケースでは、
- 内容物の確認をしていなかった
- 表示や管理方法が不十分だった
などが問題とされ、看護師と病院双方の過失が認定されています。
特に、「見た目が似ている」「忙しかった」という理由だけでは、過失は否定されません。
基本的な確認行動(ラベル確認・ダブルチェック)が重視される典型例です。
点滴手技による神経損傷(CRPS)事例
点滴ルート確保の際に、橈骨神経浅枝を損傷し、患者がCRPS(複合性局所疼痛症候群)を発症した事例もあります。
CRPSとは、神経損傷をきっかけに慢性的な強い痛みや感覚異常が続く状態です。
この裁判では、
- 穿刺部位の選択が適切だったか
- 解剖学的リスクの理解があったか
が争点となり、結果として病院側の責任(看護師の過失を含む)が認められました。
つまり、「技術的に難しかった」ではなく、リスクを理解した上で適切な判断をしていたかが重要視されています。
投薬ミスで責任が問われるポイント
これらの事例から見えてくるのは、投薬・輸液ミスで特に問われやすいポイントです。
- ダブルチェックの有無
- ラベル・薬剤の確認不足
- 手順遵守(マニュアル逸脱)
- 知識不足による判断ミス
ただし、単に「チェックしましょう」では不十分です。
重要なのは、なぜその確認が必要なのかを理解していることです。
たとえば、似た容器や薬剤が存在する環境では、取り違えは「起こりうる前提」で対策する必要がありますよね。
そのため、“人はミスをする”ことを前提にした安全行動が求められます。
日々のルーチンこそ丁寧に行うことが、重大事故を防ぐ一番のポイントです。
食事介助・誤嚥で訴えられた事例
「食事介助は日常業務だから大丈夫」と思っていませんか?
実は、食事介助や誤嚥に関する事故は、医療訴訟につながりやすい領域のひとつです。
なぜなら、リスクが予測しやすく、対策も明確なケアだからです。
ここでは実際の事例をもとに、何が問題とされたのかを見ていきましょう🩺
パンを詰まらせた誤嚥事故の事例
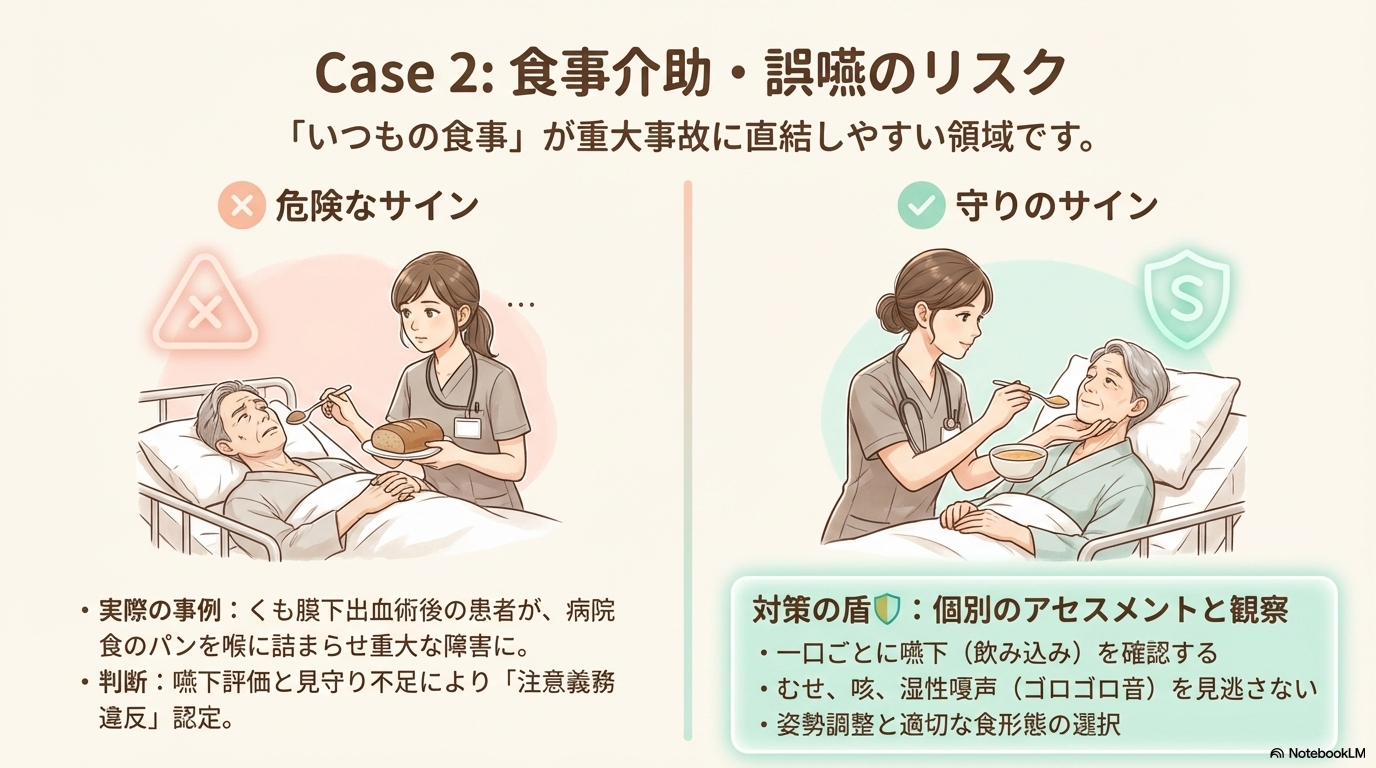
くも膜下出血術後の患者が、病院食のパンを喉に詰まらせ、重い後遺障害を負った事例があります。
このケースでは、
- 嚥下機能の評価が不十分だった
- 食形態の選択が適切ではなかった
- 食事中の見守りが不足していた
といった点が問題とされ、看護師の注意義務違反が認定されました。
和解金が数千万円規模となったケースもあり、日常ケアでも重大な責任が問われることがわかります。
誤嚥リスク患者の観察義務とは
誤嚥リスクが高い患者に対しては、通常よりも厳しい観察と介助が求められます。
裁判では、次のような点が「やるべきだった行為」として判断されています。
- 一口ごとに嚥下を確認する
- 食事中は目を離さない
- むせ・咳・湿性嗄声の観察
つまり、「普通の食事介助」ではなく、その患者に合わせた個別対応が求められるということです。
特に高齢者や脳血管障害後の患者では、誤嚥リスクが高いことは予測可能と判断されやすいです。
そのため、“リスクを知っていたのに対策しなかった”と評価されると、過失が認められる可能性が高くなります。
食事介助で看護師が注意すべきポイント
では、現場ではどんな点に注意すればよいのでしょうか。
- 嚥下機能の事前評価(ST評価・看護アセスメント)
- 適切な食形態の選択
- 姿勢調整(顎引き・座位保持)
- 食事中の継続的な観察
ただし、これらは「チェックリスト的にやる」のではなく、意味を理解して実践することが大切です。
たとえば、「むせていないから大丈夫」ではなく、声の変化や疲労も含めて判断する必要がありますよね。
食事介助はシンプルに見えますが、実は高度なアセスメントが求められるケアです。
だからこそ、“観察しながら介助する”意識を持つことが、事故防止につながります😊
転倒・転落で訴えられた事例
転倒・転落は、看護現場で最も頻度が高いインシデントのひとつです。
その一方で、「予測できた事故」と判断されやすく、訴訟に発展するケースも少なくありません。
ここでは、実際に過失が認められた事例から、何が問題とされたのかを整理していきましょう🩺
転落事故で過失が認定された事例
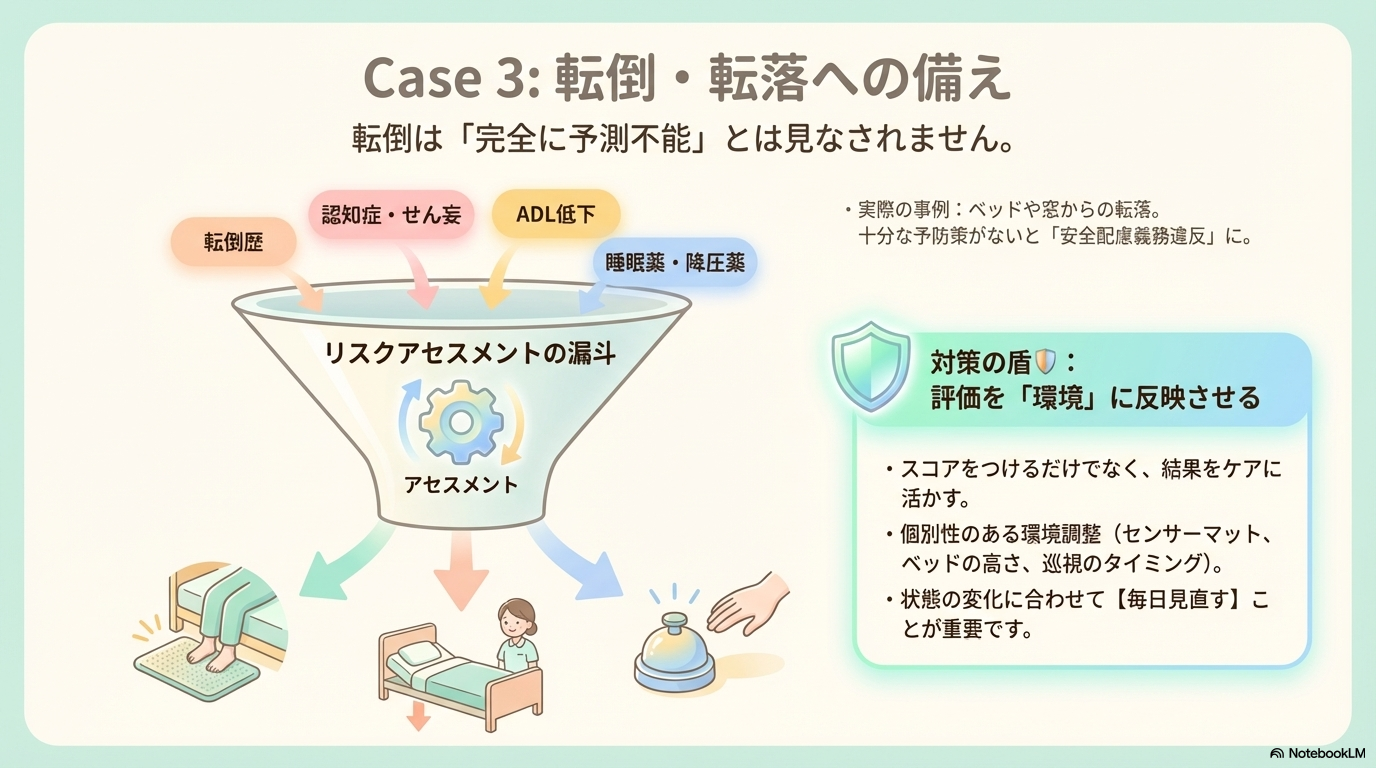
入院中の患者がベッドや窓から転落し、重篤な障害を負った事例では、
- 転倒・転落リスクの評価が適切だったか
- 必要な予防策が取られていたか
が大きな争点になります。
例えば、
- 認知機能低下がある患者
- 夜間に頻回離床する患者
などは、転倒リスクが高いと予測できますよね。
このような場合に、十分な対策(センサーマット・見守り・環境調整など)が取られていなければ、
安全配慮義務違反と判断される可能性があります。
リスクアセスメント不足が問題になる理由
転倒事故の裁判で特に重要視されるのが、リスクアセスメントです。
なぜなら、転倒は「完全に予測不能な事故」とは考えられていないからです。
つまり、
- 既往歴(転倒歴など)
- ADL低下
- 認知症・せん妄
- 薬剤(睡眠薬・降圧薬など)
といった情報から、ある程度予測できると判断されます。
そのため、「評価していなかった」または「評価を活かしていなかった」場合に過失が認められやすいのです。
単にスコアをつけるだけでなく、その結果をケアに反映できているかが重要になります。
転倒を防ぐための具体的な看護実践
現場でできる対策は多くありますが、重要なのは「個別性」と「継続性」です。
- ベッド周囲の環境調整(高さ・柵・ナースコール位置)
- 離床センサーや見守り体制の活用
- トイレ誘導のタイミング調整
- 患者・家族への説明と協力依頼
ただし、これらを一度行えば終わりではありません。
患者の状態は日々変化するため、その都度見直しが必要です。
大切なのは、「今の状態ならどんなリスクがあるか」を考え続けることです。
転倒は完全には防げないこともありますが、「やるべきことをやっていたか」は必ず問われます。
だからこそ、日々のアセスメントと記録が、自分を守る大きな武器になりますよ😊
急変対応・観察不足で訴えられた事例
「ちゃんと観察していたつもりだったのに…」
そんな場面でも、急変対応の遅れや観察不足は、医療訴訟に発展することがあります。
特に急変領域では、“変化に気づけたか・すぐ動けたか”が重要な判断ポイントになります。
ここでは実際の事例をもとに、何が問題とされたのかを見ていきましょう🩺
呼吸不全で救命対応が遅れた事例
呼吸状態が悪化していた患者に対して、適切な対応が遅れたことで重篤な結果となった事例があります。
このケースでは、
- 呼吸状態の悪化に気づくのが遅れた
- 医師への報告が遅れた
- 初期対応(酸素投与など)が遅れた
といった点が問題とされました。
急変は突然起こるように見えても、多くの場合は前兆となる変化があります。
その変化を見逃した場合、「気づけたはずの異常を見逃した」と判断される可能性があります。
バイタル変化の見逃しがなぜ問題になるのか
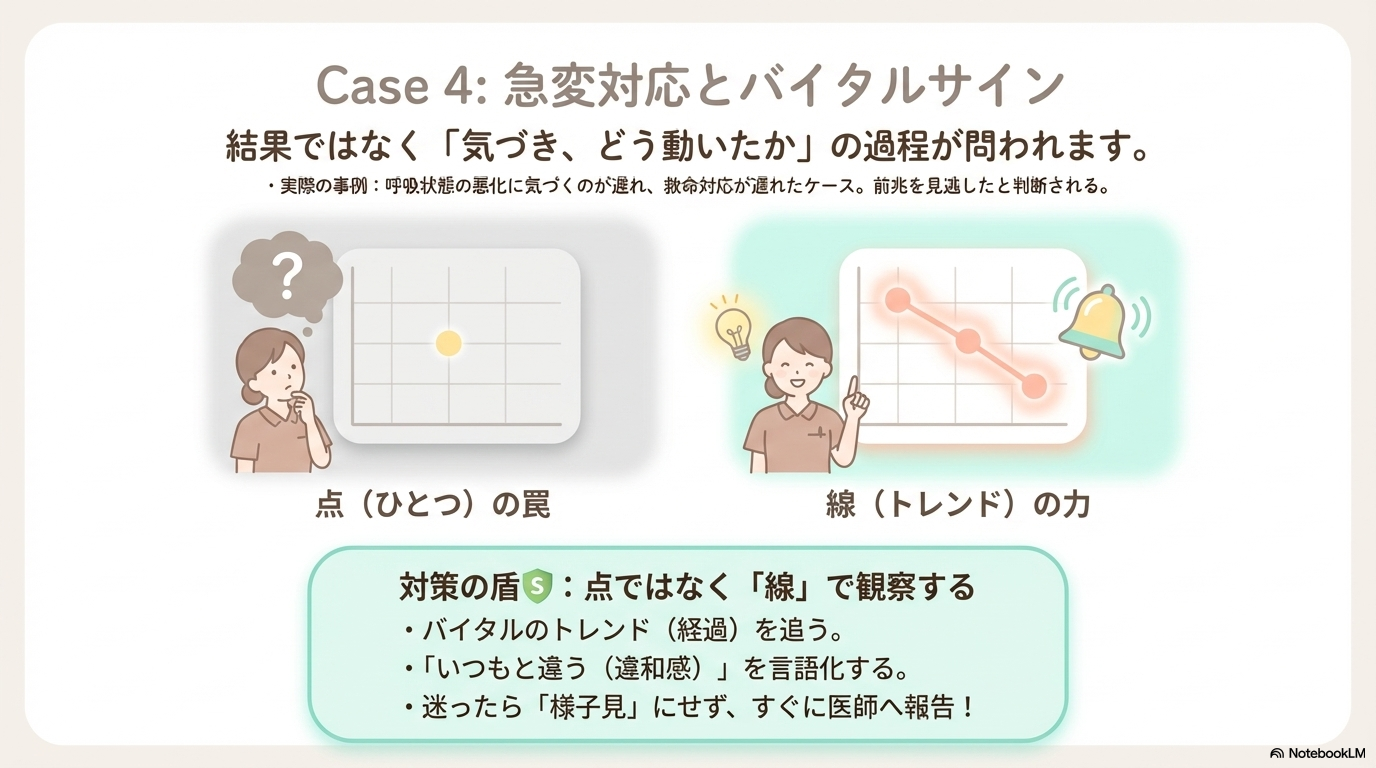
裁判では、「結果」よりも「過程」が重視されます。
つまり、
- バイタルサインの変化に気づいていたか
- その変化をどう評価したか
- 必要な報告・対応を行ったか
といったプロセスが細かく見られます。
例えば、
- 呼吸数の増加
- SpO₂低下
- 意識レベルの変化
これらはすべて急変のサインです。
しかし、「いつもと違うけど様子見でいいかな」と判断してしまうと、対応が遅れる原因になります。
その結果、「適切なタイミングで介入しなかった」と評価されてしまうのです。
急変を防ぐための観察ポイント
急変を防ぐためには、「異常に気づく力」と「行動する力」の両方が必要です。
- バイタルサインのトレンドを見る(単発ではなく経過)
- いつもとの違い(違和感)を言語化する
- 迷ったら早めに報告・相談する
- 急変時の初期対応を日頃からイメージしておく
特に大切なのは、「まだ大丈夫」と思い込まないことです。
少しの変化でも、「なぜ?」と考える習慣が、急変の早期発見につながります。
そしてもう一つ重要なのが記録です。
観察した内容・判断・報告を記録に残すことで、適切な対応をしていた証明になります。
急変対応はプレッシャーの大きい場面ですが、「気づく→動く→残す」を意識することが、自分と患者さんを守ることにつながりますよ😊
看護師が訴えられないために重要な3つのポイント
ここまで事例を見てきて、「自分も同じ状況になったら…」と不安に感じた方もいるかもしれません。
ですが大丈夫です😊
実際の裁判から見えてくるのは、守るべきポイントはある程度共通しているということです。
ここでは、現場で実践できる「訴えられないための3つのポイント」を整理していきます🩺
リスク評価と観察の具体性
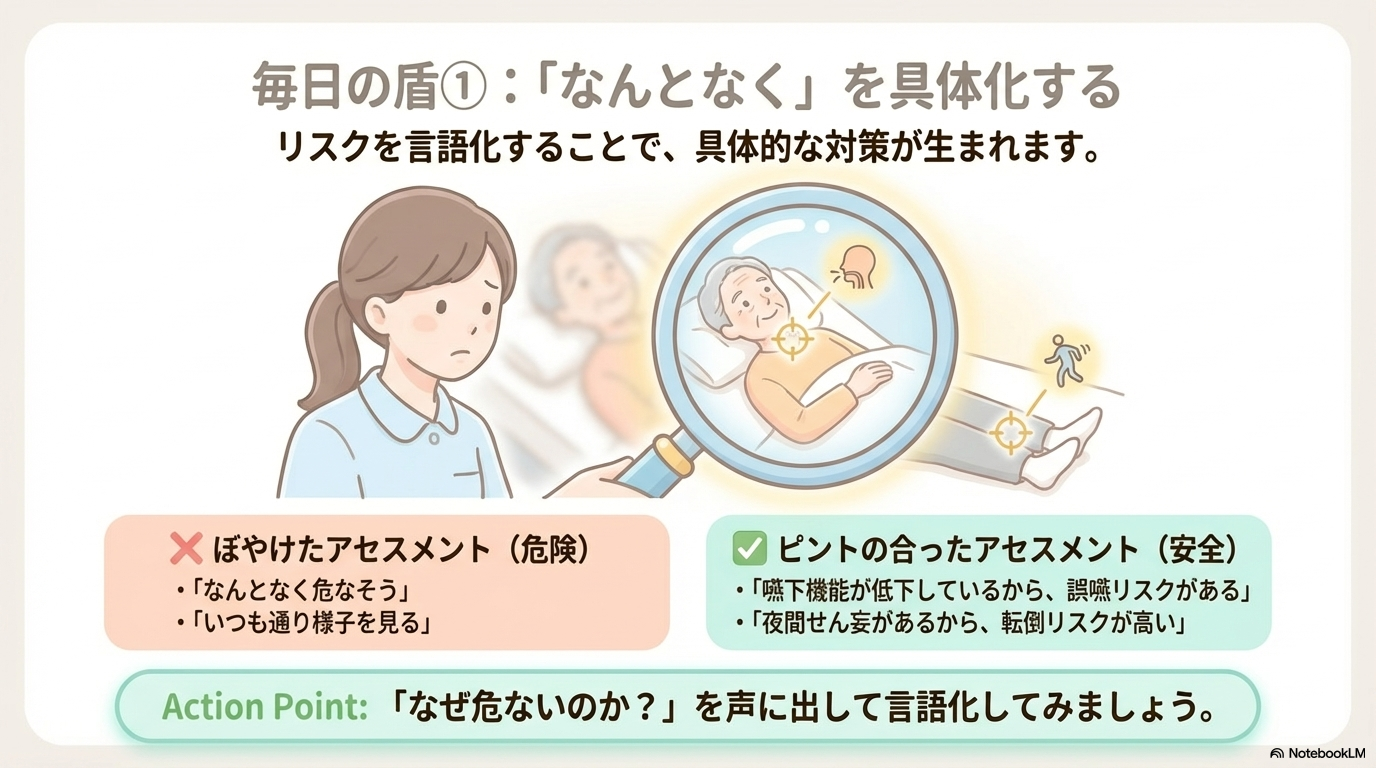
まず最も重要なのが、リスクを具体的に捉えることです。
「なんとなく危なそう」ではなく、
- なぜ危ないのか
- どんな事故が起きる可能性があるのか
を言語化できることが大切です。
たとえば、
- 嚥下機能低下 → 誤嚥リスク
- 夜間せん妄 → 転倒リスク
このように考えることで、具体的な対策につながります。
そして観察では、単なる数値だけでなく変化を見ることが重要です。
「いつもと違う」に気づけるかが、安全な看護のカギになります。
記録と報告の重要性(裁判でどう見られるか)
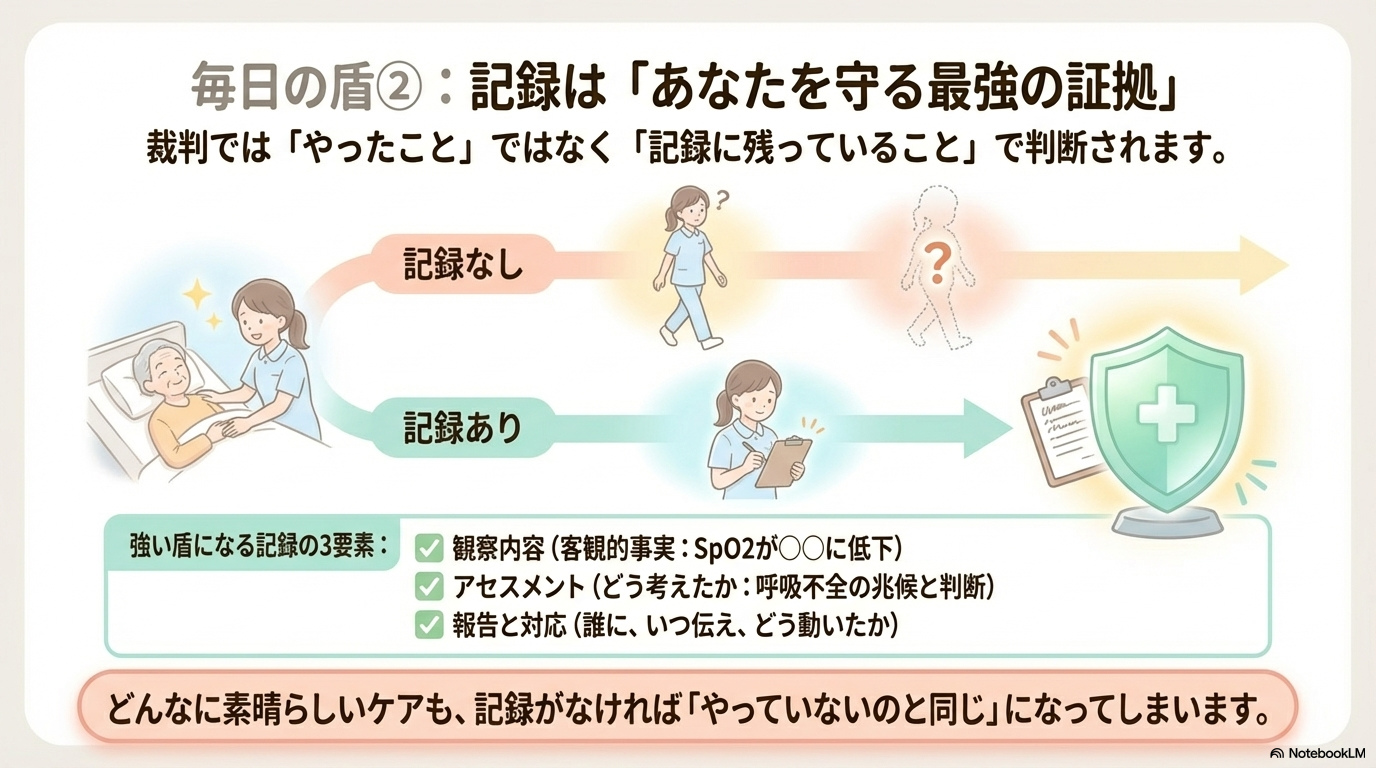
次に重要なのが、記録と報告です。
裁判では、「実際にやったこと」ではなく、記録に残っていることで判断されます。
つまり、どれだけ適切なケアをしていても、記録がなければ評価されない可能性があります。
特に重要なのは、
- 観察内容(客観的事実)
- アセスメント(なぜそう考えたか)
- 報告内容とタイミング
です。
「考えて動いた過程」を残すことが、自分を守る証拠になります。
忙しいと省略しがちですが、ここは本当に大切なポイントです。
チームで守る医療安全
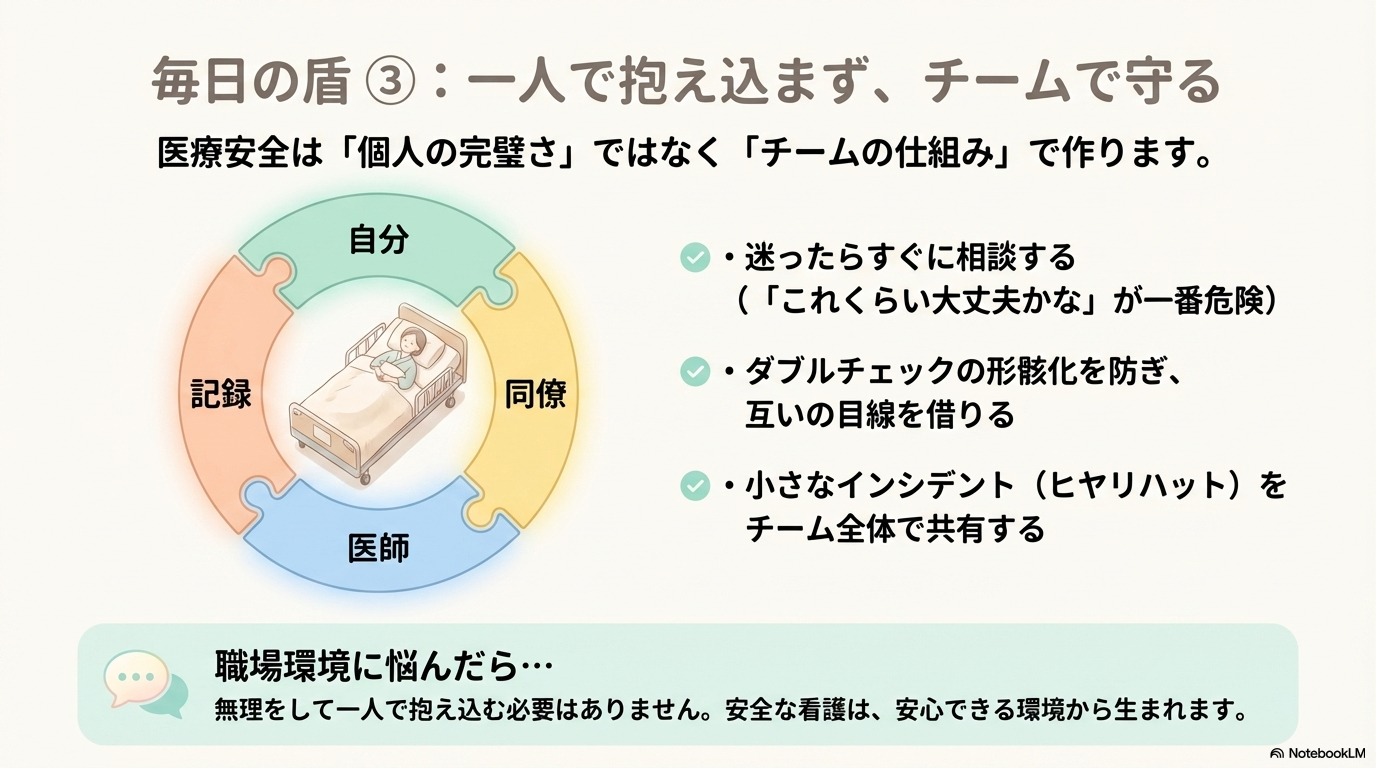
最後に、医療安全は「個人」ではなく「チーム」で守るものです。
一人で抱え込まず、
- 迷ったら相談する
- ダブルチェックを徹底する
- インシデントを共有する
といった行動が、事故を防ぐことにつながります。
「これくらい大丈夫かな」と思ったときほど、誰かに確認することが大切です。
それが結果的に、自分を守ることにもつながります。
💡キャリアに不安を感じていませんか?
医療事故や責任のプレッシャーで「今の職場で大丈夫かな…」と悩む方も多いです。
無理に一人で抱え込まず、環境を見直すことも大切な選択肢です。
LINE登録であなたに合った働きやすい職場を探してみませんか?
完璧を目指す必要はありませんが、基本を丁寧に積み重ねることが、安心して働き続けるための土台になりますよ😊
✅まとめ|この記事で学べる看護師が訴えられた事例と対策
この記事での再重要部位👉
- 訴訟は「予測できたか・防げたか」で判断される
- 日常ケア(食事・転倒・観察)でも過失は問われる
- リスク評価・観察・記録が自分を守る鍵になる
記事のまとめ
看護師が訴えられた事例を見ると、「特別なミス」ではなく、日常業務の中で起きていることが多いと感じませんか?
だからこそ怖い反面、防ぐことができる事故でもあります。
今回ご紹介したように、裁判で問われるのは結果だけではなく、
その時に“適切な判断と行動ができていたか”です。
・リスクを具体的に考える
・変化に気づく
・記録に残す
この積み重ねが、患者さんの安全を守るだけでなく、自分自身を守ることにもつながります。
最初は不安も多いと思いますが、少しずつ経験を重ねていけば大丈夫です😊
「ちゃんと考えて看護している」という自信を持てるように、一つひとつ丁寧に積み上げていきましょう🩺
引用・参考
■引用
- 看護師と医療過誤|医療ミス、医療事故
- 医療訴訟で看護師に問う法的責任とは?
- 医療判決紹介アーカイブ|医療安全推進者ネットワーク
- 実際の医療事故の賠償裁判判例
- 看護職者の過失が認定された医療過誤判例における結果予見義務の検討
- 看護師役割論の観点からみた看護過誤をめぐる裁判例の検討
■参考
- 看護roo! 医療訴訟連載
- 看護師に起きた医療事故の事例とは?
- 医療過誤・医療事故の裁判事例
- 医療過誤裁判の判例集
- ナースのための法律相談|日本看護連盟