「点滴の刺入部、毎回見ているけど…正直“何を基準に”判断すればいいのか自信がありません💦」
「赤い気もするけど、これって抜くレベル?様子見?」と迷うこと、ありませんか?
この記事では
- 末梢点滴刺入部の観察“基準”
- 発赤・腫脹・疼痛の判断の考え方
- 留置時間とセットで見る理由
が分かりますよ♪
結論👉
「発赤・腫脹・疼痛」のいずれかがあれば抜去を基本に判断し、留置時間(特に48〜96時間)とセットで評価するのが日本の基準に沿った観察です🩺
この記事では、一般病棟で働く新人看護師さん向けに、末梢点滴の刺入部観察をやさしく整理します😊
なぜ刺入部観察に“基準”が必要なの?
点滴は日常業務。でも、トラブルは“静かに”始まります。
「少し赤いだけ」「ちょっと痛いだけ」が、静脈炎や血管外漏出の初期サインかもしれません。
だからこそ大切なのは、感覚ではなく基準で判断することです。
- 見た目の変化
- 患者の訴え
- 留置時間
この3つを毎回セットで確認します。
刺入部の必須観察項目
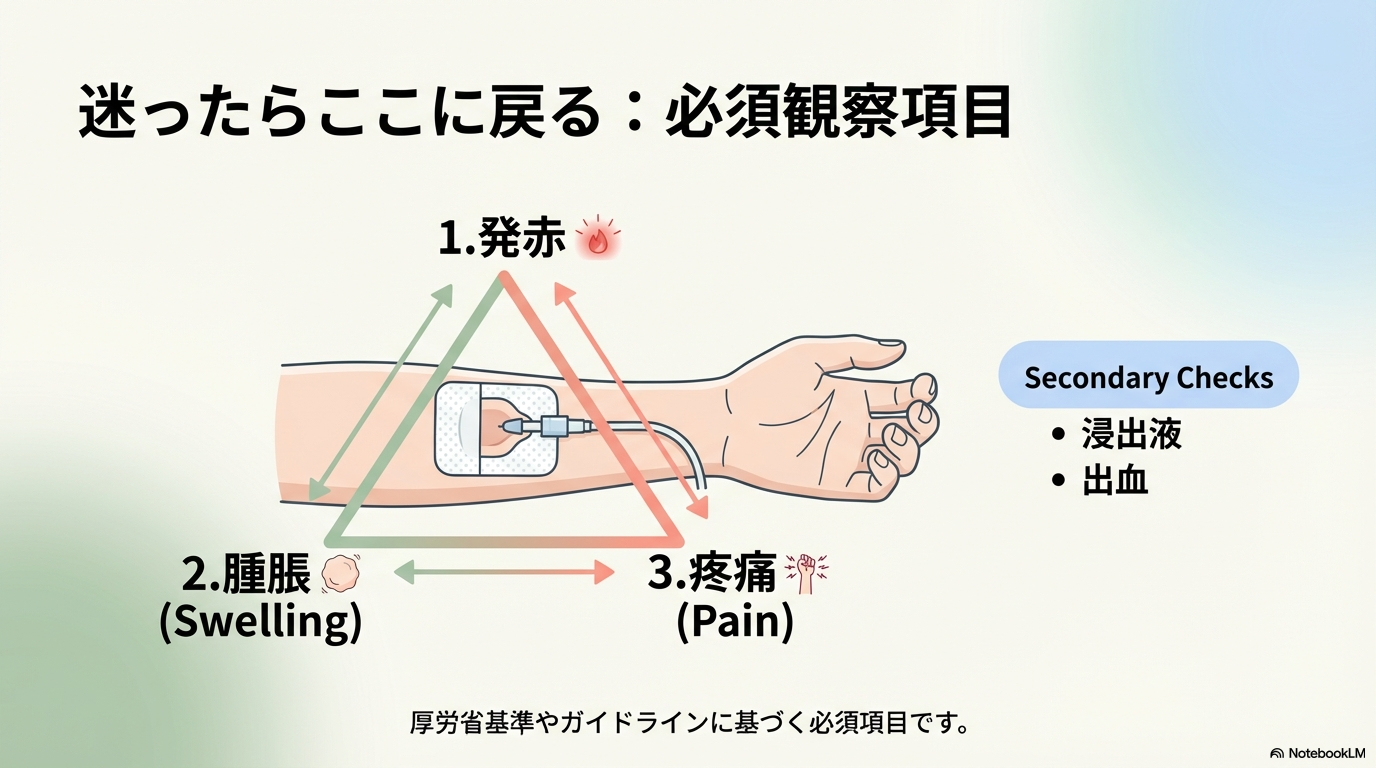
| 観察項目 | 見るポイント | 判断の考え方 |
|---|---|---|
| 発赤 | 血管に沿って赤くないか | あれば抜去を基本に |
| 腫脹 | 左右差・皮膚の張り | 漏出も疑う |
| 疼痛 | 安静時?滴下時? | 疼痛あり=炎症サイン |
| 浸出液 | フィルム内の湿り | 感染リスク上昇 |
3徴候(発赤・腫脹・疼痛)のどれかがあれば抜去を基本と、厚生労働省の「末梢静脈カテーテルの衛生管理」でも示されています。
48〜96時間を意識する理由

国内の全国規模研究では、末梢静脈カテーテル関連静脈炎は約9%に発生し、48〜96時間でリスクが高まると報告されています。
何時間目か?を毎回意識するだけで、観察の質は大きく変わります。
- 48時間を超えたら要注意
- 72時間以降は特に丁寧に確認
- 多剤投与・高齢患者は重点観察
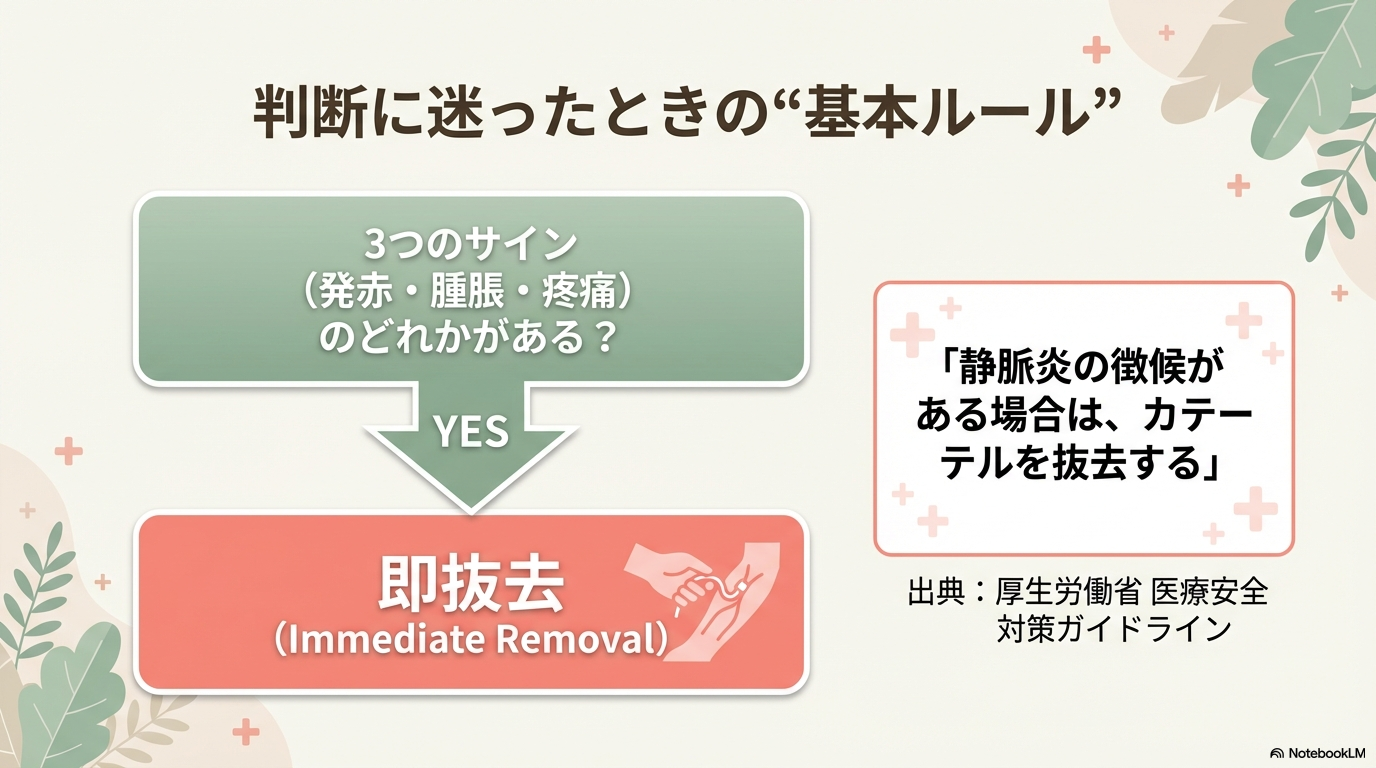
迷ったときの判断フレーム
迷ったら、この順番で考えてみてください。
- 血管に沿っている?
- 疼痛はある?
- 腫れていない?
- 何時間目?
それでも迷うなら、“血管を守る側”で判断します。
静脈炎の詳しい病態やグレードはこちら👇
記録で差がつく|新人でもできる残し方
記録は“証拠”であり、“次の勤務者へのヒント”でもあります。
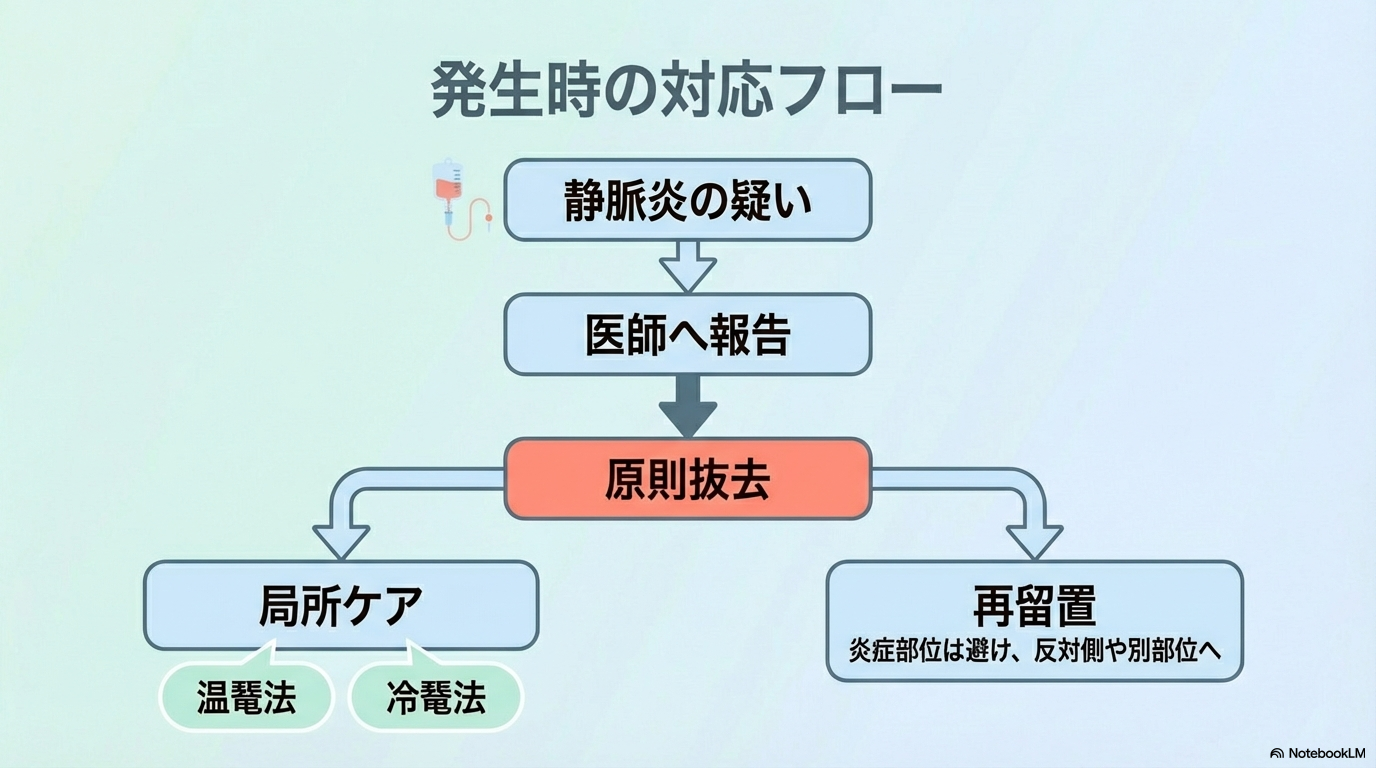
- 刺入部位(具体的に)
- 留置時間(何時間目か)
- 症状(発赤◯cm、疼痛NRSなど)
- 判断と対応(抜去・温罨法など)
例:
「右前腕PIV、留置72時間。血管走行に沿って発赤約3cm、滴下時疼痛あり。静脈炎疑いで報告後抜去。温罨法実施。左前腕へ再留置。」
こう残せると、とても強いです🩺
✅まとめ|この記事で学べる刺入部観察
この記事での再重要部位👉
- 発赤・腫脹・疼痛は抜去を基本
- 48〜96時間を意識する
- 迷ったら血管を守る判断
記事のまとめ
刺入部観察は“ルーチン”ではなく、“安全確認”です。
基準を持って見ることが、患者さんの血管を守ることにつながります🩺🌸
参考・引用
引用
- 厚生労働省「末梢静脈カテーテルの衛生管理」(PDF)
- Q98(血管内留置カテーテル)末梢静脈カテーテルの管理について(日本感染症学会関連資料)(PDF)
- 重症患者における末梢静脈カテーテルによる静脈炎の発生頻度とリスク因子(日本集中治療医学会関連)(PDF)
参考
- 在宅医療関連テキスト「輸液管理」(PDF)
- 看護roo「静脈内注射の各種ライン(CV、末梢静脈)のポイント」
- 血管内留置カテーテルのガイドライン解説(看護roo)
- 全国規模コホート研究解説(PIVC関連静脈炎)