
皮弁チェックって、「色と温度を見る」って言われるけど…正直それだけで判断していいのか不安になりますよね。
「なんか色が悪い気がするけど、これって異常?報告した方がいいの?」と迷った経験、ありませんか?
この記事では
- 皮弁チェックで見るべき観察項目
- 虚血・うっ血など異常サインの見分け方
- 新人でもできる判断と報告のポイント
が分かりますよ♪
結論👉
皮弁チェックは「色・温度・CRT・痛み・腫脹」をセットで見て、血流が保たれているかを判断することが最重要です。
1つの所見だけでなく「変化」と「組み合わせ」で評価することが、壊死を防ぐポイントになります。
この記事では、皮弁チェックの基本から実際の看護で使える判断ポイントまで、やさしく解説します😊
皮弁チェックとは何かと看護で重要な理由
皮弁チェックは、術後の皮弁が「きちんと血流を保って生着できているか」を確認するためのとても重要な観察です🩺
とくに術後早期は、ちょっとした血流の変化が皮弁壊死につながることもあります。
そのため看護師の観察が、皮弁の予後を大きく左右する場面も少なくありません。
ここではまず、「そもそも皮弁とは何か」「なぜチェックが重要なのか」を整理していきましょう。
皮弁とは何かを簡単に理解する
皮弁(フラップ)とは、血流を保ったまま移動させる皮膚や組織のことです。
大きく分けると、以下の2つがあります。
| 種類 | 特徴 |
|---|---|
| 有茎皮弁 | 元の血管とつながったまま移動する |
| 遊離皮弁 | 血管を切って別の血管に縫合(再建)する |
特に遊離皮弁は、血管をつなぎ直しているため非常にデリケートです。
そのため、血流が少しでも悪くなると短時間で壊死に進行するリスクがあるという特徴があります。
皮弁チェックの目的は血流評価
皮弁チェックの目的はシンプルで、血流が保たれているかどうかを評価することです。
ただし、ここで大事なのは「血流=1つの要素ではない」という点です。
実際には、
- 動脈から血液が届いているか(流入)
- 静脈で血液が戻れているか(流出)
この両方がうまくいって、初めて正常な状態が保たれます。
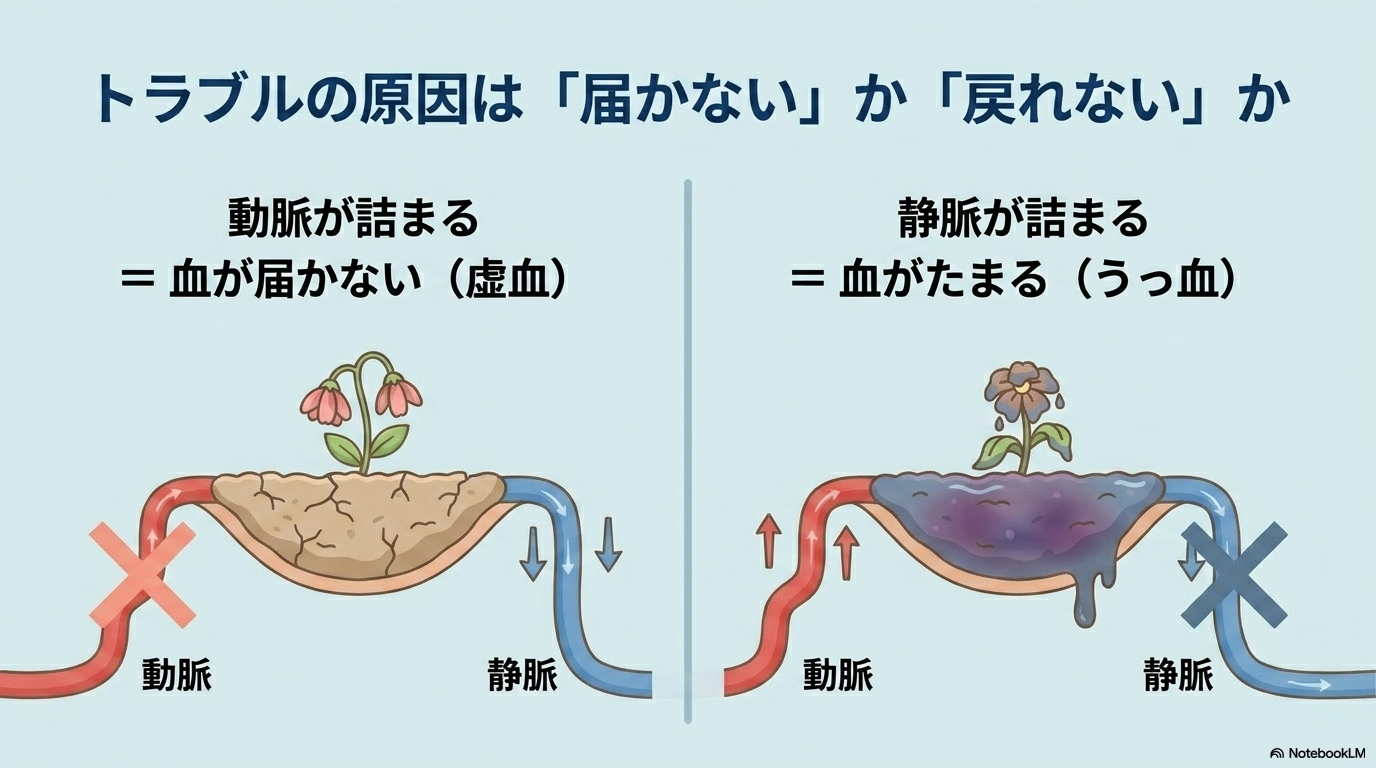
例えば、
- 動脈が詰まる → 血が届かない(虚血)
- 静脈が詰まる → 血がたまる(うっ血)
どちらも最終的には壊死につながるため、早期発見がとても重要です。
だからこそ皮弁チェックでは、
「色・温度・CRT・痛み・腫脹」などを組み合わせて、多角的に血流を評価する
ことが求められます。

必ずセットで見るクセをつけることが大切よ。
皮弁チェックは「なんとなく見る観察」ではなく、壊死を防ぐための重要な判断です。
次の章では、実際に何をどう見るのかを具体的に解説していきますね😊
皮弁チェックの観察項目と具体的な見方
皮弁チェックでは、「どこを見ればいいのか」を具体的に理解しておくことがとても大切です🩺
なんとなく色を見るだけでは不十分で、複数の観察項目を組み合わせて血流を評価することがポイントになります。
ここでは、新人看護師でもそのまま使えるように、実際の見方をセットで解説していきますね😊
色調の見方と異常の判断ポイント
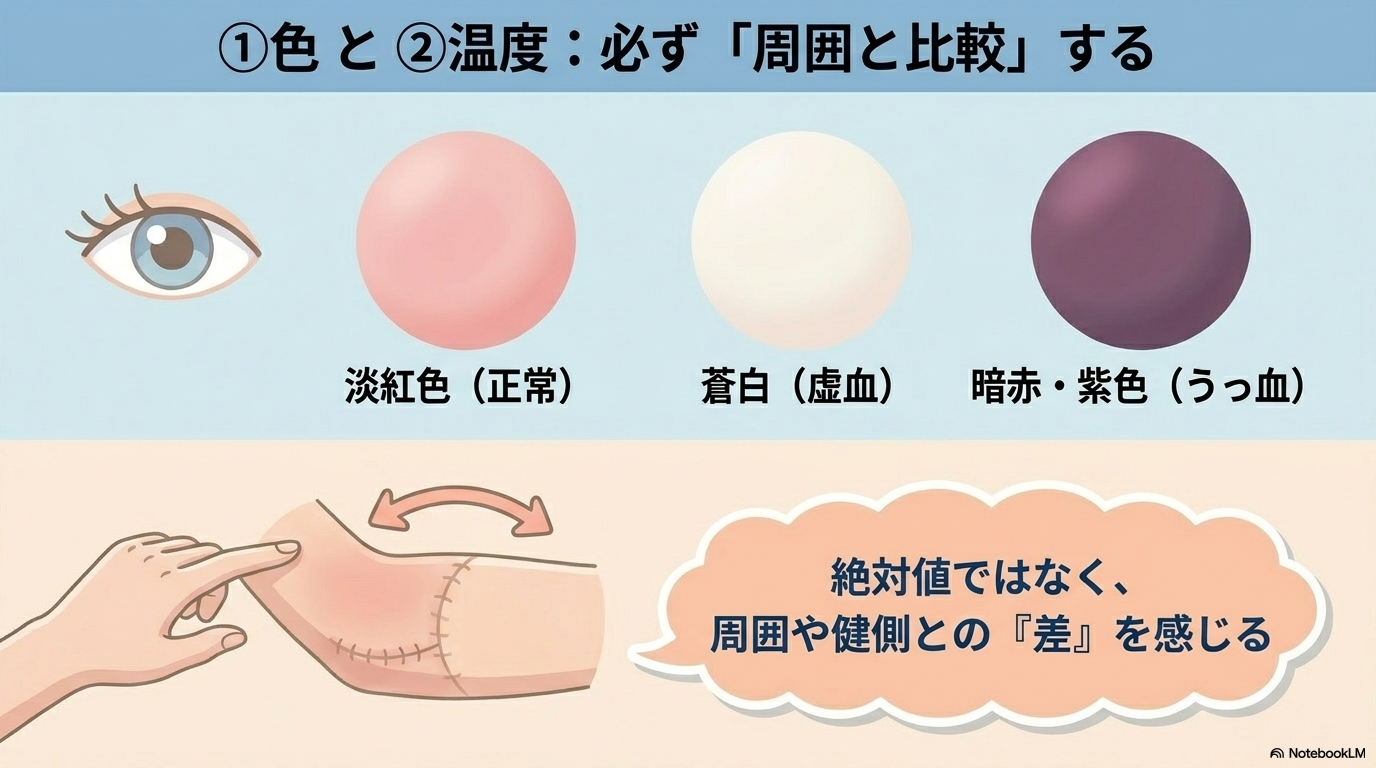
皮弁チェックで最もわかりやすいのが「色」です。
正常な皮弁は、ピンク〜淡紅色で均一に見えます。
一方で、以下のような変化があれば注意が必要です。
| 色の変化 | 考えられる状態 |
|---|---|
| 蒼白・白っぽい | 動脈血流低下(虚血) |
| 暗赤・紫色 | 静脈うっ血 |
| 黒っぽい・まだら | 壊死の進行 |
ただし、色だけで判断しないことが重要です。
「いつもと違う」と感じたら、必ず次の項目もセットで確認しましょう。
温度と触診でわかる血流状態
皮膚温は血流を反映する重要なサインです。
正常では、周囲の皮膚と同じか、やや温かい程度です。
- 冷たい → 虚血(血が来ていない)
- 温かい+腫れている → うっ血の可能性
触るときは、反対側や周囲と比較することがポイントです。
絶対値ではなく「差」を見る意識が大切ですよ。
毛細血管再充満時間(CRT)の評価方法
CRT(キャピラリリフィルタイム)は、末梢循環を評価する基本的な指標です。
方法はシンプルで、皮弁を軽く圧迫して色が戻るまでの時間を確認します。
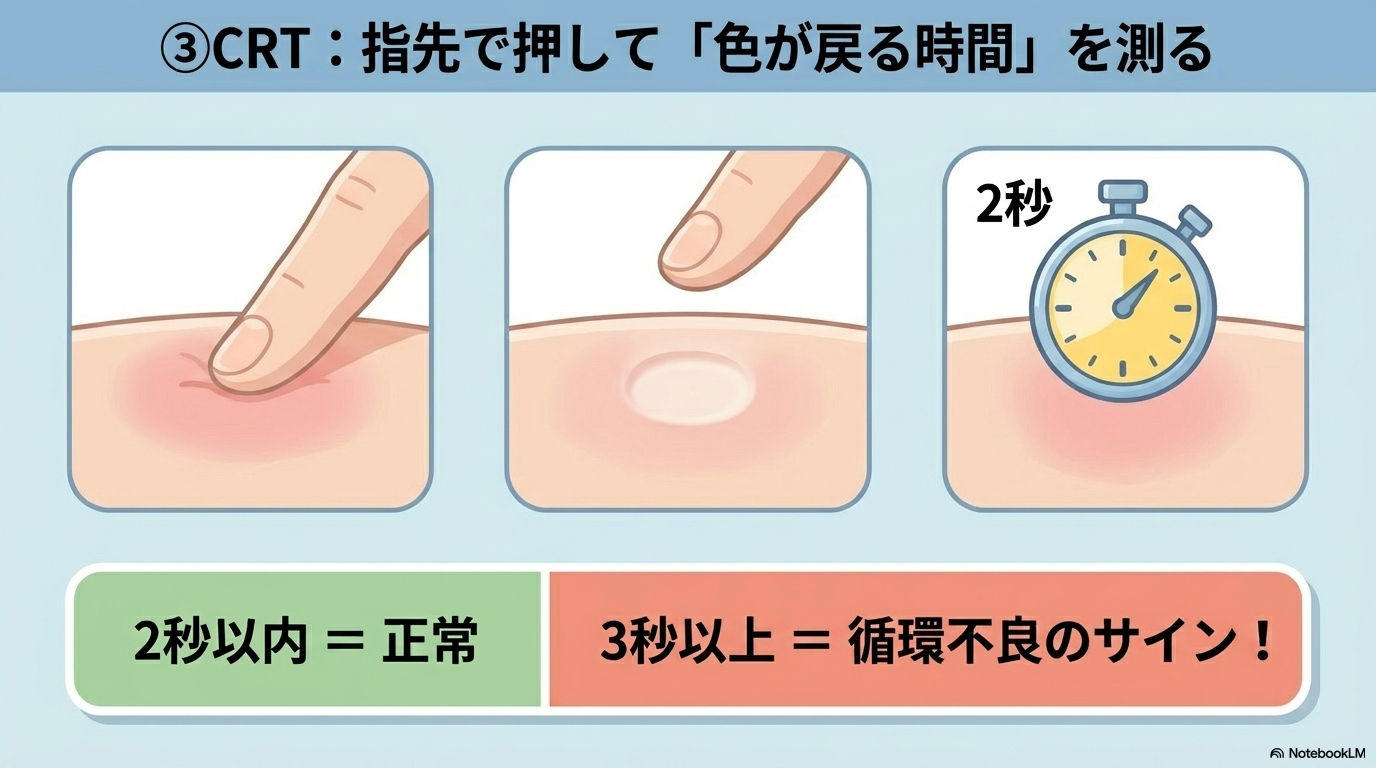
- 2秒以内 → 正常
- 3秒以上 → 循環不良を疑う
「昨日は2秒以内だったのに今日は遅い」などの変化がとても重要です。
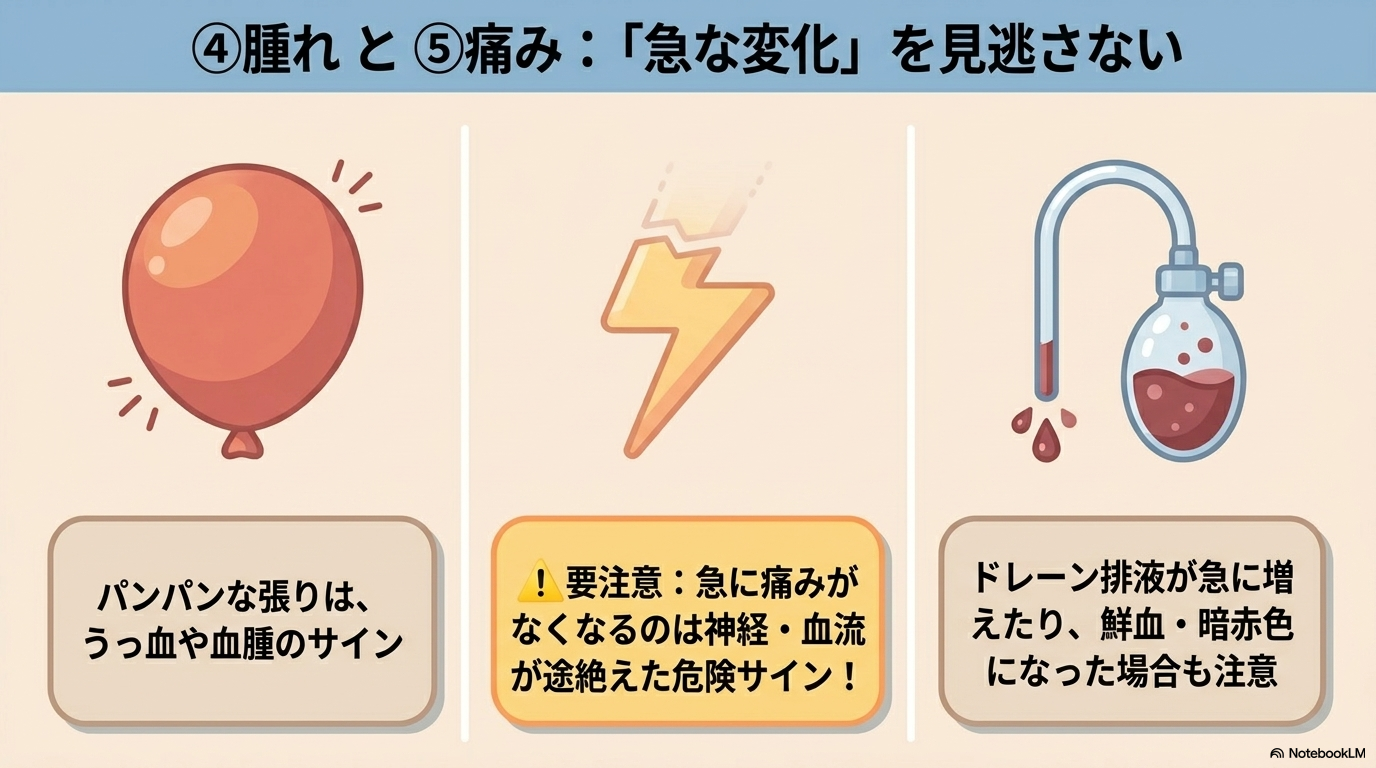
腫脹・緊張・疼痛の観察ポイント
皮弁の張りや痛みも、血流トラブルのヒントになります。
- 急な腫脹・パンパンな張り → 血腫・うっ血
- 痛みの増強 → 圧迫や循環障害
そして見逃しやすいのが、
「急に痛みがなくなる」変化です。
これは神経や血流が途絶えたサインで、虚血・壊死の可能性があります。
「痛みがない=良い」ではない点、注意してくださいね。
ドレーン排液から読み取る異常
ドレーンの排液も重要な観察ポイントです。
| 排液の変化 | 考えられる状態 |
|---|---|
| 鮮血が続く・急に増える | 出血・血腫形成 |
| 暗赤色で増加 | うっ血や血腫 |
| 混濁・悪臭 | 感染 |
皮弁だけでなく、ドレーンも含めて全体で評価することが大切です。
💡ワンポイント
皮弁チェックは「単発の観察」ではなく、「前回との変化を見る観察」です。
記録とセットで考えるクセをつけると、一気に判断しやすくなりますよ😊
次の章では、血流をより直接的に評価できるピンプリックテストについて詳しく解説していきます🩺
ピンプリックテストの方法と評価
ピンプリックテストは、皮弁の血流状態を直接確認できる重要な評価方法です🩺
見た目だけでは判断が難しいときに、とても役立つチェックになります。ただし侵襲を伴うため、正しい方法と評価を理解して行うことが大切です。
ピンプリックテストの目的と適応
ピンプリックテストの目的は、
皮弁にしっかり血液が流れているか(生着しているか)を確認することです。
具体的には、
- 血流が届いているか
- 静脈で血液が戻れているか
- 神経反応(痛み)があるか
を同時に評価できます。
特に、
- 色や温度だけでは判断に迷うとき
- 「なんとなく怪しい」と感じたとき
に実施されることが多いです。
正しい実施方法と注意点
ピンプリックテストは、感染や組織損傷を防ぐために清潔操作が必須です。
- 手指衛生を行い、清潔手袋を着用する
- 滅菌針を使用する(使い回しはしない)
- 皮弁の辺縁部(血流が届きにくい場所)を選ぶ
- ごく浅く刺入する
また、
- 同じ部位に何度も刺さない
- 必要最小限の回数にする
といった配慮も重要です。
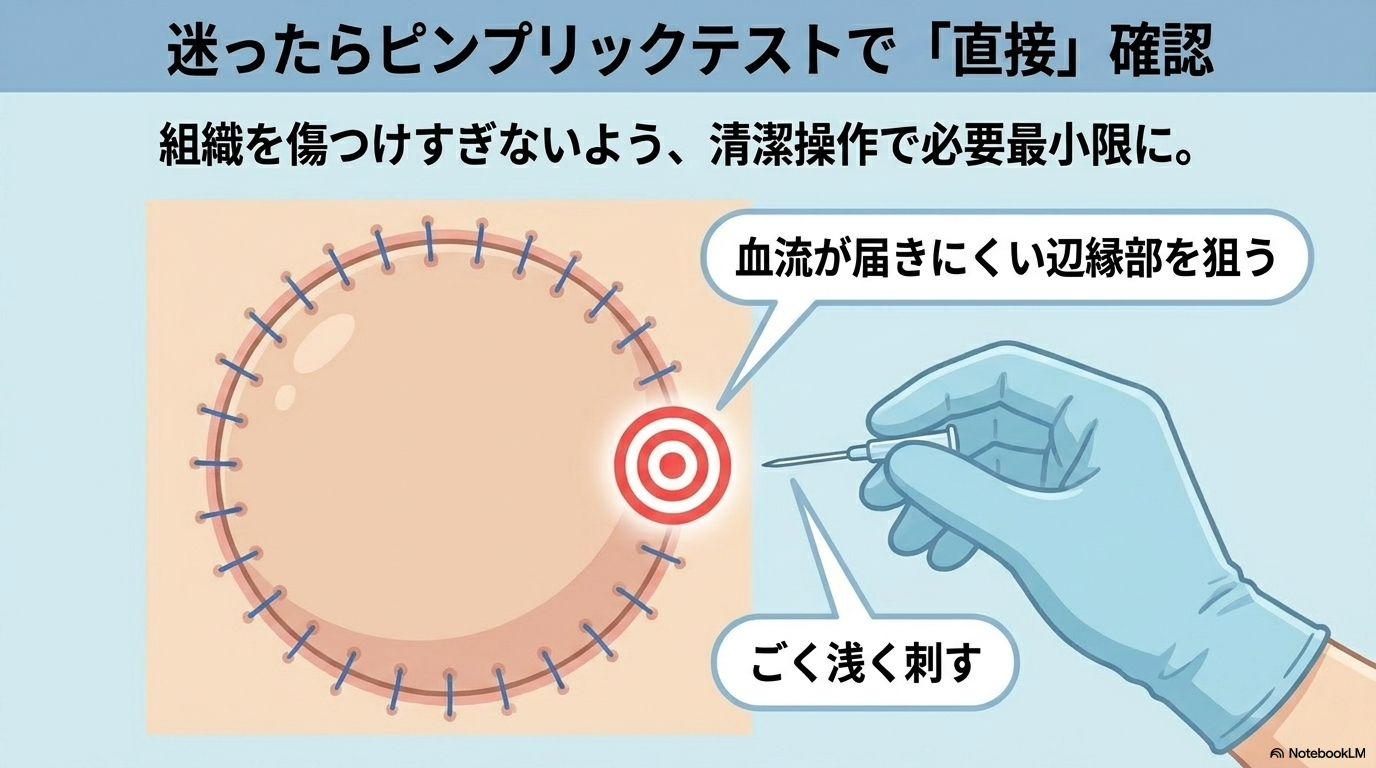
「評価のために組織を傷つけすぎる」ことがないよう注意しましょう。
結果の見方と異常サイン
ピンプリックテストでは、「痛み」と「出血の状態」をセットで評価します。
| 結果 | 評価 |
|---|---|
| 痛みあり+鮮紅色の出血 | 血流良好(正常) |
| 痛みあり+暗赤色の出血 | 静脈うっ血の可能性 |
| 無痛+出血なし(またはごく少量) | 虚血・壊死の危険サイン |
特に注意したいのは、
「無痛+出血なし」の組み合わせです。
これは血流が途絶えている可能性が高く、緊急性の高い状態と考えます。
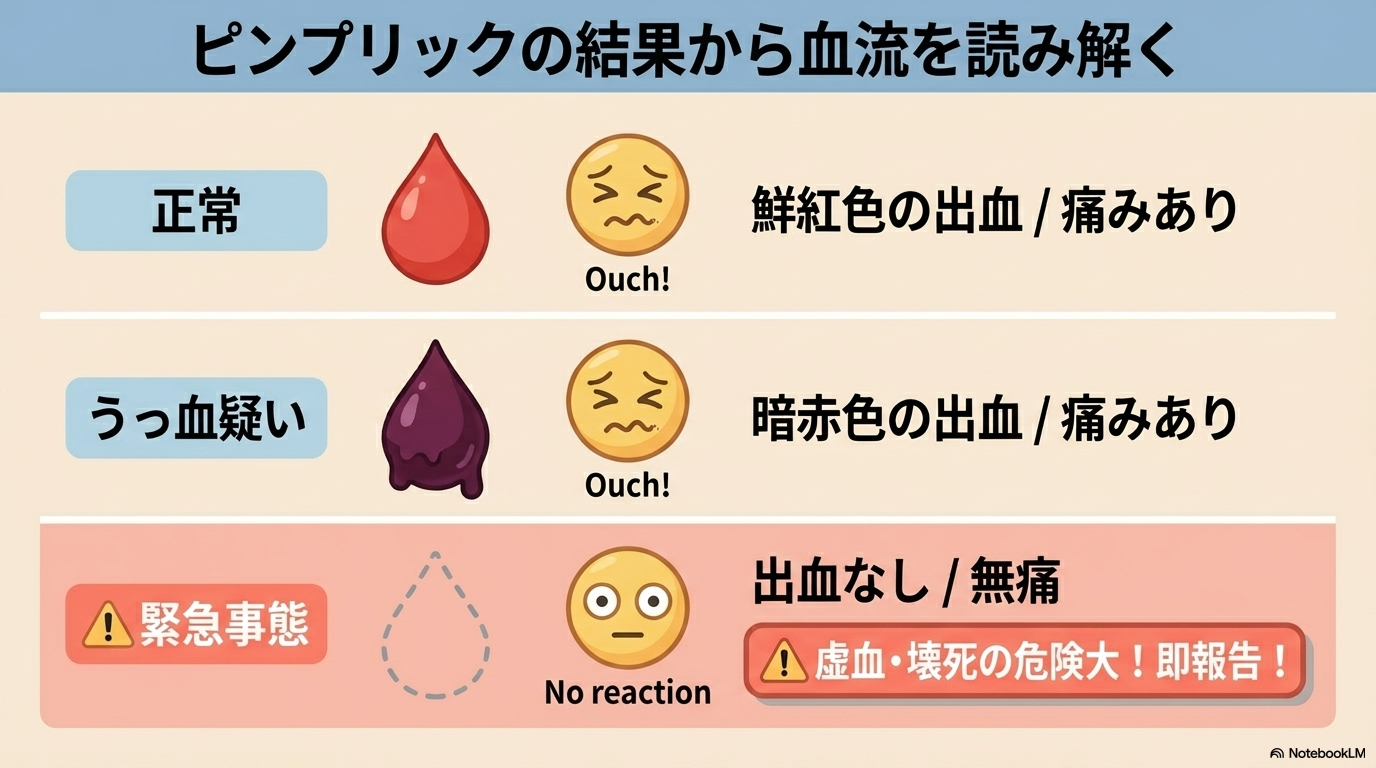
このような結果が出た場合は、迷わずすぐに医師へ報告しましょう。

迷ったら早めに確認する意識が大切ね。
次の章では、皮弁チェックの観察頻度とタイミングについて解説していきます😊
皮弁チェックの頻度と術後の観察スケジュール
皮弁チェックは「何を見るか」だけでなく、「どれくらいの頻度で見るか」もとても重要です🩺
特に術後早期は、わずかな変化が短時間で悪化することもあるため、高頻度での観察が求められます。
ここでは、実際の現場での観察頻度の考え方を整理していきましょう。
術後24時間と48時間の重要性
皮弁は、術後すぐが最も不安定な状態です。
とくに術後24時間は、血管吻合部のトラブル(血栓・閉塞など)が起こりやすく、最も注意が必要な時期です。
さらに術後48時間までは、
- 血流の不安定さ
- 腫脹や血腫の影響
- 圧迫による循環障害
などが起こりやすく、継続的な観察が欠かせません。
この時期に異常を見逃すと、短時間で壊死に進行する可能性があるため注意が必要です。
観察頻度の目安と実践
一般的な観察頻度の目安は以下の通りです。
| 術後期間 | 観察頻度の目安 |
|---|---|
| 〜24時間 | 1〜2時間ごと |
| 〜48時間 | 2〜3時間ごと |
| 48時間以降 | 4時間ごとなどへ移行 |
ただし重要なのは、「時間で区切る」だけでなく、
少しでも異常を感じたら、その時点で観察頻度を上げること
です。
「さっきより色が悪い気がする」
「なんとなく冷たい気がする」
こうした違和感は、初期サインであることも多いです。
迷ったら次の観察を待たず、すぐ再チェックする意識が大切ですよ😊
施設ごとのプロトコールの違い
皮弁チェックの頻度は、施設や術式によって異なることがあります。
- 遊離皮弁 → より厳密な頻度で管理されることが多い
- 有茎皮弁 → 比較的安定している場合もある
また、病院ごとにクリニカルパスや術後指示が決まっているため、
必ず自施設のプロトコールに従うことが大前提です。
そのうえで、
- 異常時は自己判断で間隔を詰める
- 変化を記録して共有する
といった対応ができると、より安全な看護につながります。
💡ワンポイント
皮弁チェックは「決まった時間にやる作業」ではなく、「状態に合わせて柔軟に見る観察」です。
違和感を大切にすることが、壊死予防につながります😊
次の章では、皮弁トラブルの判断で重要な虚血とうっ血の違いについて整理していきます🩺
異常所見から考える虚血とうっ血の違い
皮弁チェックで特に重要なのが、「虚血」と「うっ血」の見分けです🩺
どちらも最終的には壊死につながる可能性がありますが、原因と対応が異なるため、正しく判断することがとても大切です。
ここでは、現場で判断しやすいようにイメージで整理していきますね😊
虚血の特徴と緊急性
虚血とは、動脈側の血流が不足している状態です。
つまり、「血液が届いていない」状態ですね。
主な特徴は以下の通りです。
- 色:蒼白・白っぽい
- 温度:冷たい
- CRT:延長または消失
- ピンプリック:出血が少ない・痛みが弱い〜ない
虚血は壊死に直結するため、最も緊急性が高い状態です。
この状態を疑った場合は、すぐに医師へ報告し対応が必要になります。
うっ血の特徴と原因
うっ血とは、静脈側の血流がうまく戻れず、血液がたまっている状態です。
つまり、「出口が詰まっている」イメージです。
主な特徴は以下の通りです。
- 色:暗赤色・紫色
- 温度:やや温かいこともある
- 腫脹:むくみやパンパンな張り
- ピンプリック:暗赤色の血がじわっと出る
原因としては、
- 包帯や体位による圧迫
- 血腫形成
- 静脈吻合のトラブル
などが考えられます。
うっ血も放置すると、最終的には虚血と同様に壊死へ進行するため注意が必要です。
虚血とうっ血の違いを比較表で理解
両者の違いを一目で整理すると、次のようになります。
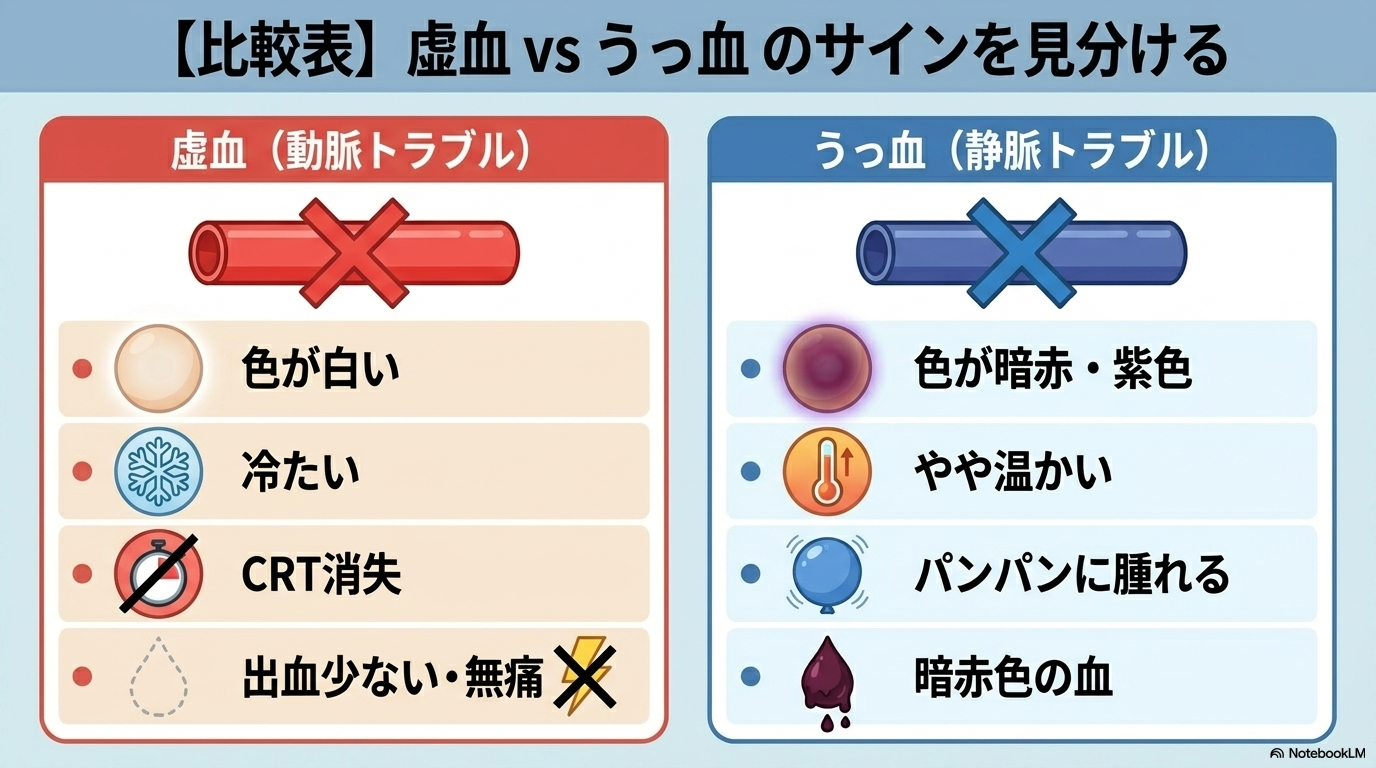
| 項目 | 虚血(動脈トラブル) | うっ血(静脈トラブル) |
|---|---|---|
| 色調 | 蒼白・白っぽい | 暗赤・紫色 |
| 温度 | 冷たい | やや温かいことも |
| CRT | 延長〜消失 | やや延長 |
| ピンプリック | 出血少ない・無痛 | 暗赤色の血がにじむ |
| 緊急度 | 非常に高い | 高い(進行すると危険) |
ポイントは、
「色+温度+CRT+腫脹+痛み」を組み合わせて判断することです。
どれか1つだけで決めつけるのではなく、「全体像」で判断するクセをつけましょう。

次の章では、実際の現場で重要になる看護師の行動と報告のポイントについて解説していきます😊
皮弁チェックで看護師が最優先にすべき行動
皮弁チェックは「観察して終わり」ではありません🩺
大切なのは、異常をどう捉えて、どう動くかです。
ここでは、現場で本当に重要な看護師の行動を整理していきますね😊
変化を見逃さない観察のコツ
皮弁チェックで最も大事なのは、「今の状態」ではなく変化を見ることです。
例えば、
- さっきより色が少し暗い
- 昨日より冷たい気がする
- 痛みの訴えが変わった
こうした小さな変化が、血流障害の初期サインであることもあります。
「前回と比べてどうか」を必ずセットで考えることがポイントです。
報告のタイミングと判断基準
新人看護師さんが迷いやすいのが「どの時点で報告するか」ですよね。
結論としては、
「迷った時点で報告」でOKです
具体的には、
- 色・温度・CRTに明らかな変化がある
- ピンプリックで異常(無痛・出血なしなど)
- 腫脹や緊満が急に強くなった
- 自分の中で「なんかおかしい」と感じる
このどれかがあれば、早めに医師や先輩に相談しましょう。
皮弁は時間との勝負なので、「様子を見る」はリスクになることもあります。
記録とチーム共有のポイント
皮弁チェックでは、記録もとても重要です。
なぜなら、経時的な変化をチームで共有することが壊死予防につながるからです。
記録する際は、
- 観察した時刻
- 色調(例:淡紅色→やや暗赤)
- 温度(左右差あり・なし)
- CRT(◯秒)
- ピンプリックの反応
- ドレーン排液の量・性状
などを具体的に残すようにしましょう。
特に、
「前回との違い」を言語化して記録する
ことで、次に見るスタッフも判断しやすくなります。
📢キャリアのヒント
「観察しても自信がない…」「報告のタイミングが難しい」と感じること、ありますよね。
そんなときは、教育体制が整った職場にいるかどうかも大切なポイントです。
LINE登録であなたに合った職場を探してみませんか?
無料で相談できるので、今の環境に不安がある方はチェックしてみてください😊
皮弁チェックは、早期発見+早期対応がすべてです。
「違和感を大切にして、すぐ動く」ことを意識していきましょう🩺
次の章では、新人看護師さんがつまずきやすい疑問を整理していきます😊
よくある疑問と新人がつまずくポイント
皮弁チェックはシンプルに見えて、実際の現場では「これでいいのかな?」と迷う場面が多いですよね🩺
ここでは、新人看護師さんが特につまずきやすいポイントを整理していきます😊
色だけで判断していいのか?
結論から言うと、色だけで判断するのは危険です。
たしかに色調はわかりやすい指標ですが、
- 照明の影響
- 皮膚の個人差
- 一時的な変化
などで見え方が変わることもあります。
そのため、
「色+温度+CRT+痛み+腫脹」をセットで判断すること
が基本になります。
「色がちょっと変かも」と思ったら、それをきっかけに他の項目も必ず確認しましょう。
痛みがないのは良いこと?
これは誤解されやすいポイントです。
一般的には「痛みが少ない=良い」と思いがちですが、皮弁では必ずしもそうではありません。
特に注意したいのが、
「急に痛みがなくなった」場合です。
これは神経や血流が途絶えている可能性があり、虚血や壊死のサインになることがあります。
「痛みの変化」にも必ず注目するようにしましょう。
どの時点で医師に報告すべき?
これも多くの新人さんが悩むポイントですよね。
基本的な考え方は、
「いつもと違う」と感じた時点で報告
で大丈夫です。
具体的には、
- 色が明らかに変化している
- 冷感がある、温度差が大きい
- CRTが延長している
- ピンプリックで異常所見
などはもちろんですが、
「なんとなく違和感がある」
「前回と比べて変だと思う」
という直感もとても大切です。
皮弁トラブルは進行が早いため、早めの報告が患者さんを守ることにつながります。

でも皮弁はスピードが大事だから、“早すぎる報告”の方が安全なのよ。
ここまで理解できれば、皮弁チェックの基本はしっかり押さえられています😊
次は、この記事の内容を振り返るまとめに進みましょう!
✅まとめ👉この記事で学べる皮弁チェック看護
この記事での再重要部位👉
- 皮弁チェックは血流が保たれているかを多角的に評価することが重要
- 色・温度・CRT・痛み・腫脹をセットで観察し変化を捉える
- 異常を感じたら迷わず早期報告することが壊死予防につながる
記事のまとめ
皮弁チェックは、「なんとなく見る観察」ではなく、患者さんの予後を左右する大切な看護です🩺
特に術後早期は、わずかな変化が短時間で悪化することもあるため、変化に気づけるかどうかがとても重要になります。
最初は「これでいいのかな?」と不安になるかもしれませんが、
色だけでなく複数の項目を組み合わせて判断すること
そして、
違和感を感じたらすぐに行動すること
この2つを意識するだけで、確実にレベルアップできます😊
皮弁チェックは経験とともにどんどん精度が上がる看護技術です。
焦らず、ひとつずつ積み重ねていきましょう🌸
📚引用・参考
引用
- 日本頭頸部外科学会「皮弁モニタリングに関する報告」






