
「僧帽弁閉鎖不全症って、心電図で何が変わるの?」と迷ったことはありませんか?
心電図を見ても異常は分かるけど、それが病態とどうつながるのか分からない…と感じること、ありますよね。
この記事では
- 僧帽弁閉鎖不全症の心電図変化の基本
- 左房負荷や心房細動の見方
- 看護師が現場で見るべき観察ポイント
が分かりますよ♪
結論👉
僧帽弁閉鎖不全症の心電図は、「左房負荷(P mitrale)+左室の容量負荷」、そして心房細動の出現が重要なポイントになります。
この記事では、僧帽弁閉鎖不全症の心電図変化を、病態と結びつけながらやさしく解説します😊
僧帽弁閉鎖不全症の心電図変化とは何か
まずは、「なぜ僧帽弁閉鎖不全症(MR)で心電図が変化するのか」を全体像から整理していきましょう🩺
結論からいうと、MRの心電図は左房負荷と左室の容量負荷を反映した変化として現れます。
この2つをセットで理解できると、丸暗記ではなく「理由が分かる心電図」になりますよ😊
MRの病態と心電図変化の関係
僧帽弁閉鎖不全症では、収縮期に左室から左房へ血液が逆流します。
この逆流によって、心臓には次のような負担がかかります。
- 左房:逆流血が戻ってくることで容量負荷(拡大)
- 左室:次の拍動で多くの血液を送り出す必要があり容量負荷
この結果として、左房と左室の両方に変化が起こり、それが心電図に反映されます。
特に重要なのは、「左房が先に影響を受ける」という点です。
そのため、初期の段階では左房負荷のサイン(P波の変化)が目立ちやすいのが特徴です。
心電図で見える変化の全体像
MRの心電図は、以下の3つで整理すると分かりやすいです。
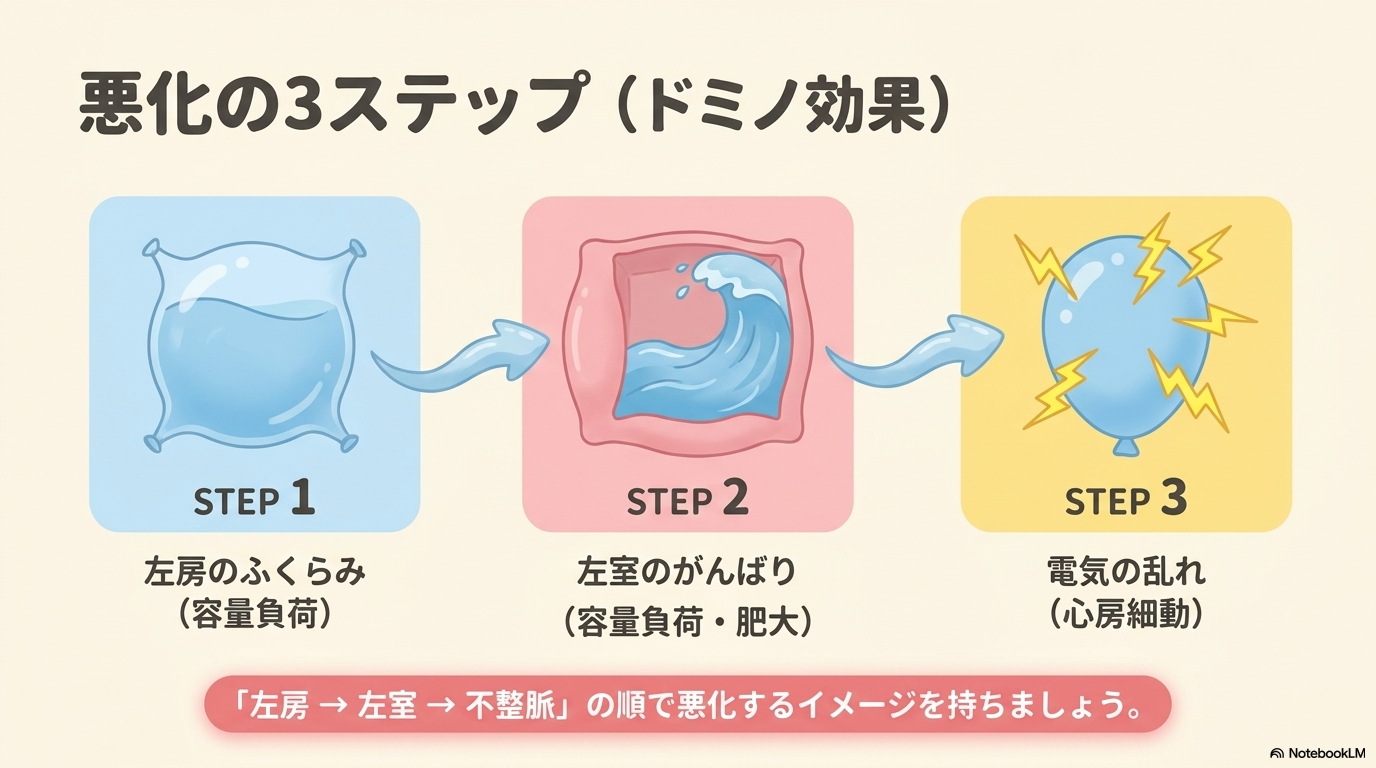
- 左房負荷(P mitraleなどのP波変化)
- 左室拡大〜左室肥大の所見
- 不整脈(特に心房細動)
なかでも臨床で一番インパクトが大きいのが、心房細動の出現です。
左房が拡大すると電気の流れが乱れやすくなり、不整脈が起こりやすくなります。
この変化は、単なる波形の異常ではなく「心不全の悪化」や「血栓リスク」にもつながる重要なサインなんですね。
つまり心電図は、
👉「弁が悪い」という情報ではなく、
👉「心臓にどれくらい負担がかかっているか」を教えてくれるツール
として捉えるのがポイントです。

左房負荷の心電図所見と見方
僧帽弁閉鎖不全症(MR)の心電図で、まず最初に押さえておきたいのが「左房負荷」です🩺
これは、左房が拡大しているサインであり、MRの進行を反映する重要なポイントになります。

心電図では主に「P波」に変化として現れるので、ここをしっかり見ていきましょう😊
左房性P波(P mitrale)の特徴
左房負荷の代表的な所見が、「P mitrale(左房性P波)」です。
これは、左房が拡大することで電気の伝わり方が遅くなり、P波の形が変化することで起こります。
- P波の幅が広くなる(0.10秒以上)
- P波が二峰性になる(山が2つ)
- Ⅱ誘導で特に分かりやすい
いわゆる「M字型のP波」と表現されることもあり、国家試験でもよく問われるポイントです。
ただし臨床では、きれいな二峰性にならないこともあるので、「なんか横に長いな」くらいの違和感でも拾えると◎です。

V1誘導での見方
左房負荷は、V1誘導でもチェックできます。
V1ではP波が「二相性(最初が上、後半が下)」になるのが特徴ですが、左房負荷があると後半の陰性部分が強くなります。
- P波が二相性になる
- 後半の陰性成分が深く・広くなる
この変化は、左房の電気的活動が遅れていることを示しています。
Ⅱ誘導とV1をセットで見ることで、より確実に左房負荷を判断できますよ。
看護師が見逃しやすいポイント
実際の臨床でよくあるのが、「P波をあまり見ていない」というケースです。
どうしてもQRSや不整脈に目がいきがちですが、MRではP波がとても重要なんですね。
- Ⅱ誘導だけで判断してしまう
- P波の幅を意識していない
- 前回心電図と比較していない
特に大事なのは、「経時的な変化」です。
前よりP波が広くなっている場合、左房負荷が進行している可能性があります。
これは、症状の悪化や心房細動の前段階としても重要なサインです。

左室負荷による心電図変化
僧帽弁閉鎖不全症(MR)では、左房だけでなく左室にも負担がかかります🩺
これは、逆流した血液を次の拍動で再び送り出さなければならないため、左室に容量負荷がかかるからです。
その結果、左室は徐々に拡大し、進行すると肥大へと変化していきます。

左室拡大と左室肥大の違い
まず大事なのは、「拡大」と「肥大」は同じではないという点です。
- 初期:左室拡大(内腔が広がる)
- 進行:左室肥大(壁が厚くなる)
MRでは、最初は容量負荷により左室が広がる「拡大」が起こります。
その状態が続くと、心筋が負担に耐えようとして厚くなり、「肥大」に移行します。
ただし心電図で捉えやすいのは、主に左室肥大の所見になります。
左室肥大の心電図所見
左室肥大では、心筋量が増えることで電気信号が強くなり、波形に変化が現れます。
- R波が高くなる(特にV5・V6)
- S波が深くなる(V1・V2)
- 左軸偏位を伴うことがある
いわゆる「高電位」と呼ばれる状態で、心臓が強く収縮しているというよりは、心筋が厚くなっているサインと考えます。
さらに進行すると、ST低下やT波の変化(ストレインパターン)が出ることもあり、心筋への負担が強い状態を示唆します。
看護での見方とポイント
臨床で重要なのは、「単発の異常」ではなく変化の流れで見ることです。
たとえば、
- 前回よりR波が高くなっている
- 新たにST-T変化が出ている
といった場合は、左室への負荷が進行している可能性があります。
これは、心不全の進行や症状悪化とつながるサインになることもあるため、見逃さないことが大切です。

心房細動が起こる理由と心電図の特徴
僧帽弁閉鎖不全症(MR)で最も注意すべき心電図変化が、「心房細動(Af)」です🩺
これは単なる不整脈ではなく、心不全の悪化や脳梗塞リスクに直結する重要なサインなので、しっかり理解しておきましょう。
なぜMRで心房細動が起こるのか
MRでは、収縮期ごとに血液が左房へ逆流します。
この状態が続くことで、左房は徐々に拡大していきます。
左房が拡大すると、次のような変化が起こります。
- 心房筋が引き伸ばされる
- 線維化が進む(心筋が硬くなる)
- 電気の伝わり方が不均一になる
その結果、洞結節以外の場所から異常な電気信号が発生しやすくなり、心房細動が起こります。
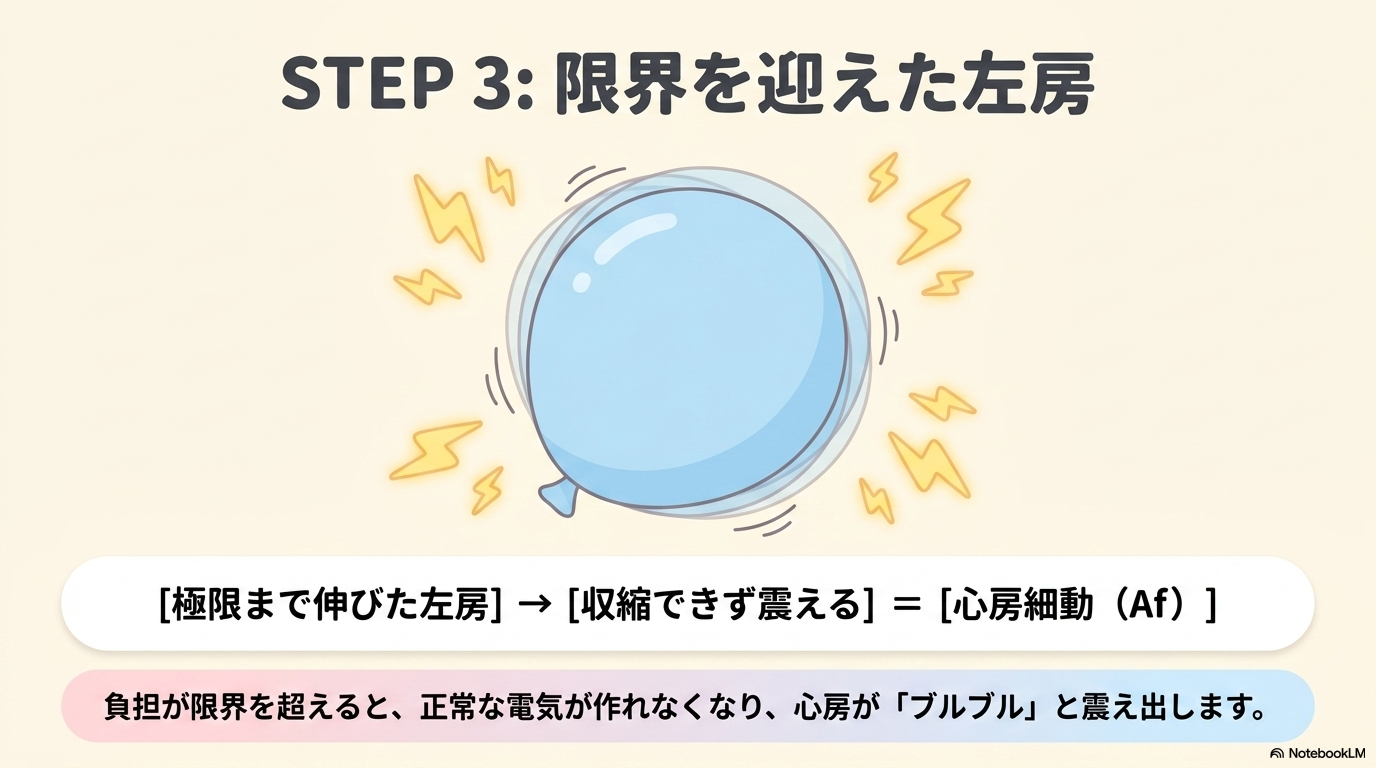
つまりMRにおけるAfは、「左房が限界に近づいているサイン」とも言えるんですね。
心房細動の心電図所見
心房細動の心電図は、特徴的なパターンがあります。
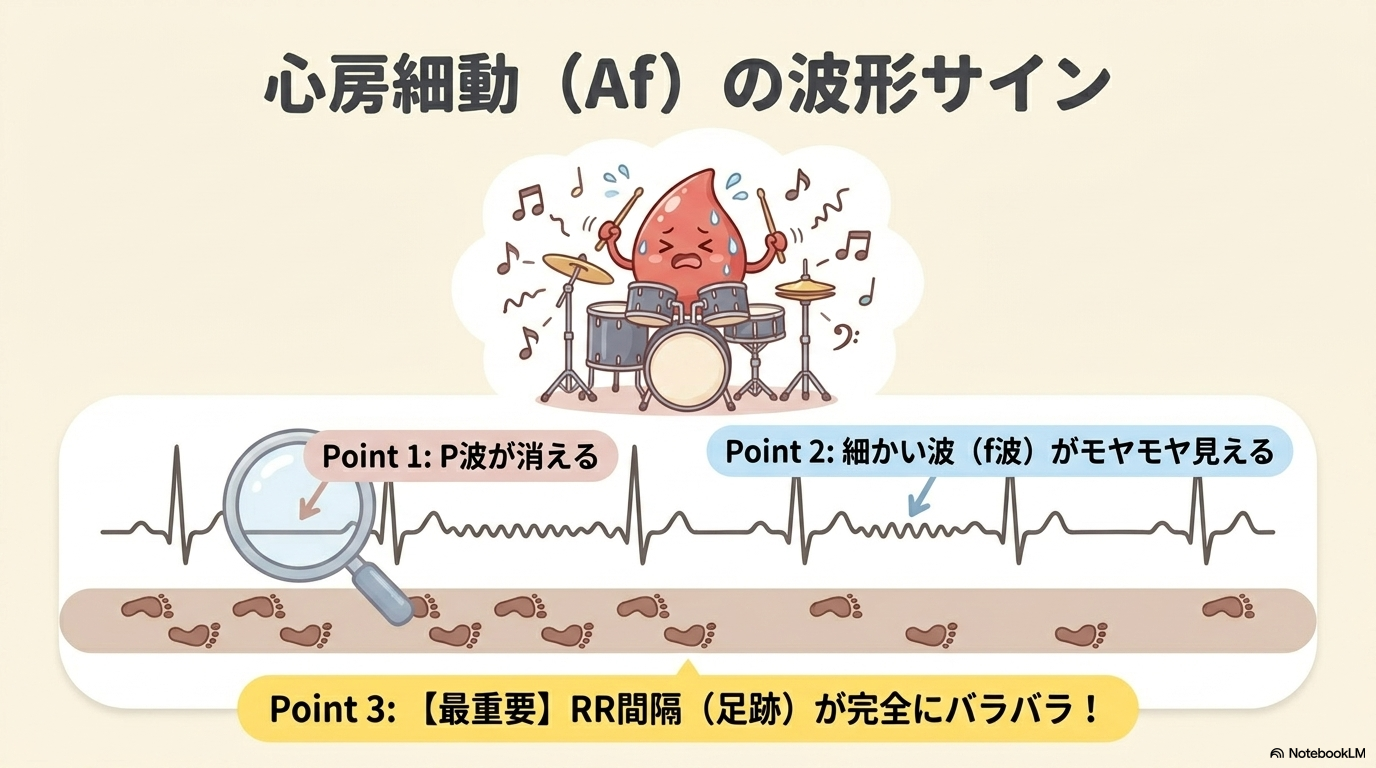
- P波が消失する
- 細かい揺れ(f波)が見える
- RR間隔が完全に不規則になる
特に重要なのは、「RR間隔がバラバラ」という点です。
モニターでもすぐ気づけるポイントなので、日常観察でも意識しておくと役立ちます。
また、頻脈を伴うAf(rapid Af)では、心拍出量が低下しやすく、症状が急激に悪化することもあります。
看護で重要な理由
心房細動は、単に波形が変わるだけではありません。
臨床では次のようなリスクにつながります。
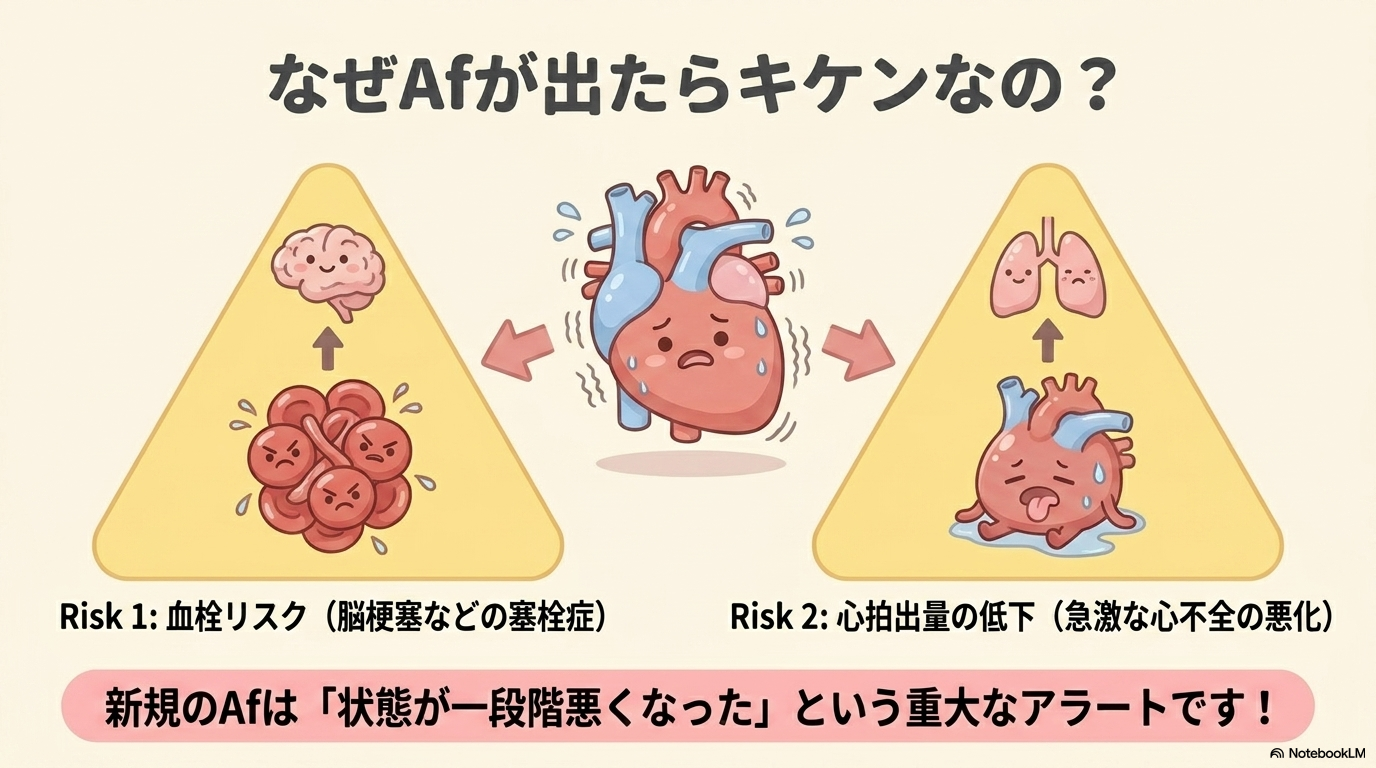
- 心拍出量低下による息切れ・倦怠感
- 心不全の増悪
- 血栓形成→脳梗塞(塞栓症)
特に「新規発症のAf」は要注意です。
以下のような変化があれば、すぐに報告が必要です。
- 突然の動悸や息切れ
- 脈が不規則になった
- 血圧低下やめまい
これらは、循環動態が崩れ始めているサインの可能性があります。
| 心房細動について詳しく知りたい方はこちらの記事もチェック✅ 【心電図 心房細動】新人看護師が5分で理解できる3つのポイント |

心電図で重症度はわかるのか
ここでよくある疑問が、「心電図だけで僧帽弁閉鎖不全症(MR)の重症度は分かるの?」という点です🩺
結論からいうと、心電図だけで重症度を正確に評価することはできません。
ただし、全く役に立たないわけではなく、「ヒント」はしっかり得られます。
心電図でわかること
心電図で読み取れるのは、主に「心臓にどれくらい負担がかかっているか」です。
- 左房負荷の有無・進行(P波の変化)
- 左室肥大の所見(高電位など)
- 心房細動や期外収縮などの不整脈
これらを総合すると、「負荷が強そうかどうか」はある程度推測できます。
例えば、左房負荷+左室肥大+Afがそろっている場合、ある程度進行している可能性を考えます。
心電図でわからないこと
一方で、MRの重症度を決めるうえで重要な情報は、心電図では分かりません。
- 逆流量(どれくらい血液が戻っているか)
- 逆流の範囲(ジェットの広がり)
- 左室の収縮機能(EFなど)
つまり心電図は、「結果として起きている変化」は分かるけど、原因の強さまでは評価できないという位置づけになります。
心エコーとの役割分担
MRの評価では、心エコー(超音波検査)が中心になります。
- 心電図:負荷や不整脈をみる(スクリーニング)
- 心エコー:重症度を評価する(確定評価)
このように役割を分けて考えるのがポイントです。
看護師としては、心電図で異常をキャッチしたときに、
👉「エコーで再評価が必要かも」
👉「状態が進行しているかもしれない」
と考えられることが大切です。
特に、新規の心房細動や明らかな変化があった場合は、重要なサインとして扱いましょう。
看護師が押さえるべき観察ポイント
ここからは、実際の現場で「何を見ればいいのか」を整理していきます🩺
僧帽弁閉鎖不全症(MR)の心電図は、ただ読むだけではなく、症状や経過と結びつけて判断することがとても大切です。
新人さんがまず押さえておきたい観察ポイントを、優先度順に解説しますね😊
リズムの観察(最重要)
まず最優先で確認するのが「リズム」です。
- 心房細動の有無(P波消失・RR不整)
- 頻脈・徐脈の有無
- 期外収縮の頻度
特に重要なのが、新規の心房細動です。
これは、心不全の悪化や血栓リスクの上昇を示す可能性があります。
動悸・息切れ・血圧低下などの症状とセットで観察し、変化があればすぐに報告しましょう。
P波の変化(左房負荷)
次に見るのが、P波の変化です。
- P波が横に広がっていないか
- 二峰性になっていないか(P mitrale)
- 前回と比較して変化していないか
左房負荷は徐々に進行するため、単発では気づきにくいです。
だからこそ、「前と比べてどうか?」という視点がとても大切になります。
左室負荷のサイン
左室の変化は、QRSやST-Tで確認します。
- R波が高くなっていないか
- ST低下・T波変化がないか
- 左室肥大パターンの出現
これらの変化は、左室への負荷増大や心筋ストレスを示唆します。
症状(息切れ・浮腫・体重増加など)と合わせて評価することが重要です。
経時的評価の重要性
心電図は「1枚だけ」では意味が薄いことも多いです。
むしろ大切なのは、変化の流れを見ることです。
- 入院時と比べてどうか
- 症状が出たときにどう変わったか
- 治療後に改善しているか
このように時系列で見ることで、病態の進行や改善を判断できるようになります。
💡ここがポイント
心電図は「読むもの」ではなく「比較して判断するもの」です。
前回との違いに気づけると、急変の予兆をキャッチしやすくなりますよ。

ベッドサイドでのアセスメントにつなげる
ここまで心電図の見方を整理してきましたが、実際の看護では「症状とつなげて考えること」がとても大切です🩺
僧帽弁閉鎖不全症(MR)では、心電図の変化がそのまま患者さんの状態変化に反映されることも多いです。
つまり、波形だけでなく“患者さんの様子とセットで評価する”ことが重要になります。
症状と心電図を結びつける
MRでは、以下のように症状と心電図を関連づけて考えます。
- 息切れ+Af → 心拍出量低下や心不全増悪の可能性
- 動悸+不整脈 → リズム異常による循環変動
- 倦怠感+頻脈 → 心負荷増大のサイン
例えば、「ちょっと息苦しいです」と患者さんが言ったときに、
👉心電図を見るとAfになっている
このように結びつけて考えられると、アセスメントの質が一気に上がります。
報告・対応のタイミング
次に重要なのが、「いつ報告するか」です。
以下のような変化があれば、早めの報告を意識しましょう。
- 新規の心房細動が出現したとき
- 急な頻脈・徐脈が出たとき
- 血圧低下やめまいを伴うとき
これらは、循環動態が不安定になっているサインの可能性があります。
特にMRでは、Afの出現がそのまま状態悪化の引き金になることもあるため注意が必要です。
看護記録にどう残すか
観察した内容は、記録にもきちんと残すことが重要です。
ポイントは、「波形+症状+経過」をセットで書くことです。
- いつ(時間)
- どんな心電図変化があったか
- どんな症状があったか
- その後どうなったか
例えば、
「14:30頃より動悸訴えあり。モニター上Af出現、HR120前後。血圧110/70mmHg。医師報告し指示受ける」
このように具体的に書くことで、誰が見ても状況が再現できる記録になります。
💡ここがポイント
心電図は「異常を見つける」だけでなく、「患者の状態変化を説明する材料」として使うのが大切です。

✅まとめ👉この記事で学べる僧帽弁閉鎖不全症の心電図
この記事での再重要部位👉
- MRの心電図は「左房負荷+左室負荷+心房細動」で理解する
- P波の変化(P mitrale)が左房負荷の重要サイン
- 心房細動は心不全悪化・塞栓リスクにつながるため最重要
記事のまとめ
僧帽弁閉鎖不全症の心電図は、「なんとなく異常がある」だけではなく、心臓にどのくらい負担がかかっているかを教えてくれる大切な情報です。
特に、左房負荷や心房細動は、状態の進行を示す重要なサインになります。
最初は難しく感じるかもしれませんが、
👉リズムを見る
👉P波を見る
👉全体の変化を比較する
この流れを意識するだけで、心電図の見え方は大きく変わってきます😊
焦らず一つずつ、「波形」と「患者さんの状態」を結びつけながら、実践で使える力を身につけていきましょう🌸
📚引用・参考
引用
- MSDマニュアル プロフェッショナル版
「僧帽弁逆流症」 - 東京医科大学八王子医療センター
「心血管ニュースレター(僧帽弁閉鎖不全症)」
参考
- 看護roo!
「心電図の読み方(左房負荷・P mitrale)」 - 医学書院
「心電図における左房負荷の評価」 - 日本心臓財団
「不整脈・心房細動に関する解説」 - NewHeart.jp
「僧帽弁閉鎖不全症と心房細動」 - Mastomy
「僧帽弁閉鎖不全症の基礎知識」





