
摂食障害の患者さんって、どう関わればいいのか迷いますよね…。
「食べてほしいけど、強く言っていいの?」「何を観察すればいいのか分からない…」と悩む方も多いと思います。
この記事では
- 摂食障害の看護で大切な考え方
- 観察項目と身体管理のポイント
- 患者さんへの関わり方と看護計画
が分かりますよ♪
結論👉
摂食障害の看護で最も大切なのは、命を守る身体管理と、患者さんの気持ちを尊重した関わりを両立することです。
この記事では、摂食障害の看護について「観察」「関わり方」「看護計画」まで、現場で使える形でやさしく解説します😊
摂食障害の看護とは?基本と考え方をわかりやすく解説
摂食障害の看護では、「食べる・食べない」だけを見るのではなく、身体とこころの両面を理解して関わることがとても大切です。
特に新人看護師さんは、「とにかく食べてもらわないと…」と考えがちですが、それだけではうまくいかないことが多いんですよね。
この章では、まず摂食障害の基本と、看護で大切な考え方を整理していきましょう🩺
摂食障害の種類と特徴(拒食・過食)
摂食障害は主に、以下の2つに分けられます。
| 種類 | 特徴 |
|---|---|
| 神経性やせ症(拒食) | 食事制限により著しい体重減少があり、やせていても「太っている」と感じる |
| 神経性過食症 | 過食と嘔吐・下剤などの代償行動を繰り返す |
どちらも共通しているのは、体重や体型への強いこだわりと、ゆがんだボディイメージです。
そのため、単なる「食事の問題」ではなく、精神疾患として理解することが重要になります。
身体とこころの両面を見る理由
摂食障害では、身体とこころの両方に大きな影響が出ます。
例えば身体面では、低栄養や電解質異常により、不整脈や心不全など命に関わる状態になることもあります。
一方で心理面では、
- 自己評価の低さ
- 対人関係の困難
- 強い不安や抑うつ
などが背景にあり、「食べること」がその人なりの対処行動になっている場合も少なくありません。
つまり、身体だけ・こころだけではなく、両方をセットで見ることが看護では必須なんですね。
摂食障害の看護で最も重要なポイント
摂食障害の看護で最も大切なのは、身体の安全を守りながら、患者さんの気持ちと自己決定を尊重することです。

まず大前提として、低栄養や電解質異常などのリスクを管理し、命を守ることが最優先になります。
そのうえで、「食べなさい」「なんで食べないの?」といった関わりではなく、
- なぜ食べることが怖いのか
- どんな不安や苦しさがあるのか
を理解しようとする姿勢が大切です。
また、看護師ひとりで抱え込むのではなく、医師・心理士・栄養士などと連携しながら、チームで関わることも重要とされています。

だからこそ、無理に変えようとするより「理解しようとする姿勢」がすごく大事よ。
このように、摂食障害の看護は「身体管理」と「こころの支援」の両方をバランスよく行うことがポイントになります。
摂食障害の身体面の看護と観察項目
摂食障害の看護では、まず命に直結する身体リスクを見逃さないことがとても重要です。
見た目が元気そうでも、実は重度の低栄養や電解質異常が進行していることも少なくありません。
この章では、新人看護師さんが押さえておきたい「身体観察のポイント」を具体的に解説していきます🩺
バイタル・体重・検査値の観察ポイント
まず基本となるのが、身体状態の把握です。
摂食障害では、以下のような変化に注意します。
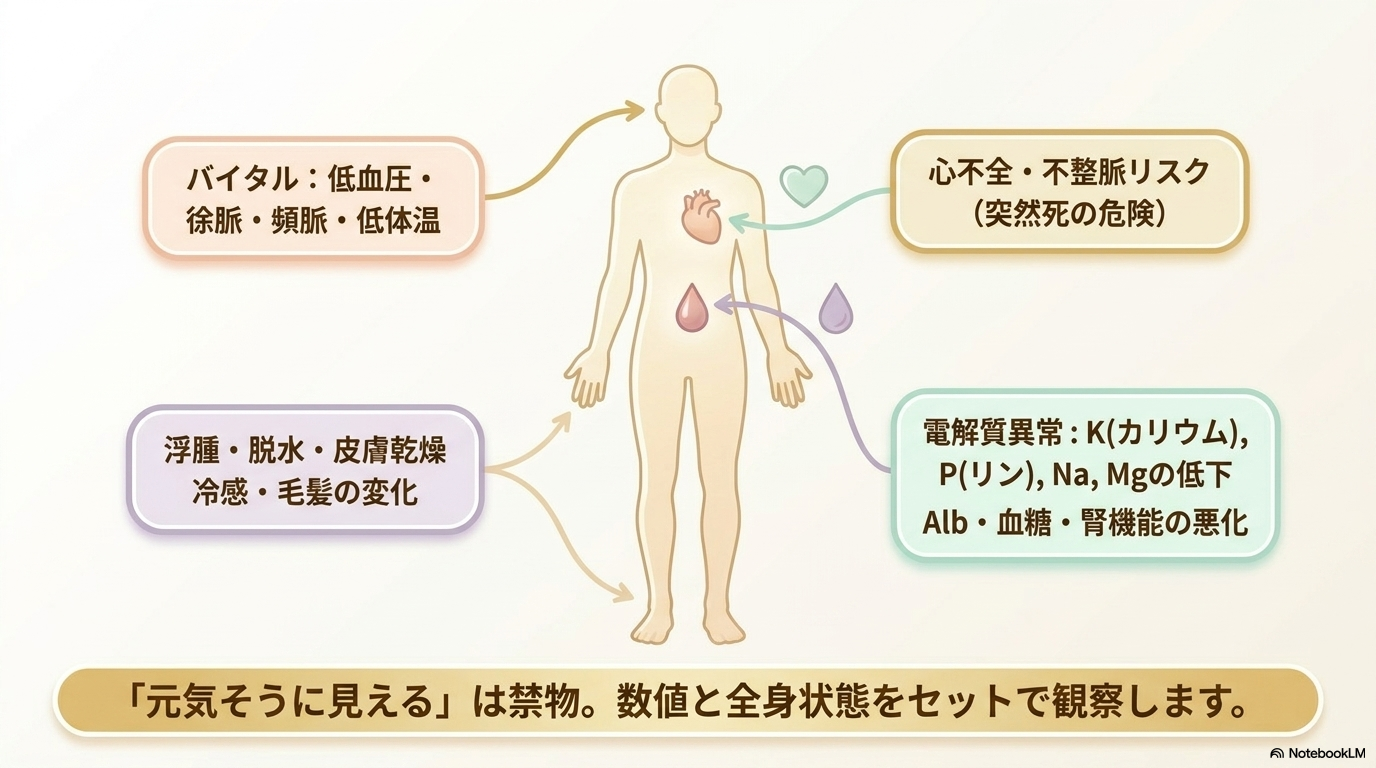
| 項目 | 観察ポイント |
|---|---|
| バイタルサイン | 低血圧、徐脈または頻脈、低体温など |
| 体重・BMI | 急激な減少・増加の有無 |
| 身体所見 | 浮腫、脱水、皮膚乾燥、冷感、毛髪の変化 |
| 検査データ | 電解質(K・Na・P・Mg)、Alb、血糖、腎機能など |
特に電解質異常(低カリウム・低リンなど)は不整脈や突然死のリスクがあるため、見逃さないことが重要です。
「ちょっと元気そうだから大丈夫」と判断せず、数値と全身状態をセットで評価する意識を持ちましょう。
食事・排泄・代償行動の観察
摂食障害では、「どれだけ食べたか」だけでなく、その後の行動も重要な観察ポイントです。
具体的には以下をチェックします。
- 食事摂取量・内容・食事中の様子
- 残食や隠れ食の有無
- 食後すぐのトイレ(嘔吐の可能性)
- 下剤・利尿剤の使用
- 過度な運動
例えば、食後すぐにトイレへ行く行動が続いている場合、嘔吐による排出行動が疑われます。
ただし、「やめてください」と強く制止するだけでは逆効果になることもあるため、治療方針に沿ってチームで対応を統一することが大切です。
リフィーディング症候群とは?注意点と看護
摂食障害の看護で特に注意したいのが、リフィーディング症候群です。
低栄養状態の人に急に栄養を入れることで、電解質バランスが崩れ、命に関わる状態になることがあります。
主なリスクとしては、
- 低リン血症
- 不整脈
- 心不全
- 呼吸不全
などが挙げられます。
そのため看護では、
- 少量からゆっくり栄養を開始する
- バイタル・体重・尿量を毎日確認する
- 電解質データの変化をチェックする
といった対応が必要になります。

特に栄養開始後1〜2週間は要注意期間なので、「いつもよりしっかり観察する」意識を持つことが大切です。

このように、摂食障害の身体管理では「変化を早く見つけること」が安全確保のカギになります。
摂食障害患者への関わり方とコミュニケーション
摂食障害の看護で多くの新人看護師さんが悩むのが、「どう関わればいいのか」という点です。
「食べてほしい」という気持ちが強いほど、つい声かけがズレてしまうこともありますよね。
この章では、実際の現場で役立つ関わり方を具体的に解説していきます🩺
やってはいけない関わり(NG対応)
まず大前提として、摂食障害では「正論で説得する関わり」は逆効果になることが多いです。
例えば、
- 「なんで食べないの?」
- 「そんなに痩せてるのに」
- 「食べないと点滴になるよ」
こういった言葉は、患者さんを追い詰めたり、防衛的にさせてしまう可能性があります。
なぜなら、患者さん自身も「食べられない自分」に苦しんでいるからです。
そのため、コントロールしようとする関わりは避けることがとても大切です。
信頼関係を築く関わり方(傾聴・共感)
摂食障害の患者さんに対しては、まず「理解しようとする姿勢」が何より重要です。
具体的には、
- 「どんなことが一番つらい?」
- 「食べることが不安なんだね」
といったように、「行動」ではなく感情に焦点をあてた関わりが有効です。
すぐに解決しようとせず、「この人は話を聞いてくれる」と感じてもらうことが、信頼関係の第一歩になります。
また、
- 一貫した態度で関わる
- ルールや約束を守る
といった関わりも、安心感につながります。
食べない患者への対応方法
「食べない患者さんにどう対応するか」は、現場で本当に悩むポイントですよね。
大切なのは、無理に食べさせようとしないことです。
まずは、
- なぜ食べられないのか
- 何が怖いのか
を丁寧に聴くことから始めます。
そのうえで、
- 食事環境を整える(静かな場所など)
- 少しでも食べられたことを評価する
といった関わりが効果的です。
また、生命の危険がある場合は、経管栄養や点滴などの対応が必要になりますが、その際も
「なぜ必要なのか」「どんな目的があるのか」を丁寧に説明することが大切です。
体重の話はどう扱うべきか
体重は重要な指標ですが、患者さんにとっては非常に敏感なテーマでもあります。
そのため、
- 「○kg増えたね」
- 「まだ痩せてるよ」
といった発言は、症状の悪化や不信感につながることがあります。
多くの現場では、体重の扱いはチームで方針を統一しており、
看護師個人の判断で軽く話題にしないことが基本です。
もし体重に関する不安や発言があった場合は、否定せずに
- 「そう感じているんだね」
- 「そのことが気になっているんだね」
と受け止める姿勢を大切にしましょう。

焦らず関係づくりを大切にしてね。
このように、摂食障害の看護では「正しいことを言う」よりも、「どう関わるか」がとても重要になります。
💡看護師としての関わりに不安はありませんか?
摂食障害のように関わりが難しい分野では、環境や教育体制によって学びやすさが大きく変わります。
「もう少しサポートが手厚い職場で働きたい」と感じた方は、LINE登録であなたに合った職場を探してみるのも一つの方法です😊
摂食障害の看護計画の立て方と例
摂食障害の看護では、「何を問題として、どう関わるか」を整理することがとても重要です。
ただし、身体・心理・社会面が複雑に絡むため、「何から考えればいいのか分からない…」と迷いやすいですよね。
この章では、看護計画の立て方をわかりやすく整理し、具体例も紹介します🩺
看護計画の4つの軸(身体・摂食・心理・社会)
摂食障害の看護計画は、以下の4つの軸で考えると整理しやすくなります。
| 軸 | 内容 |
|---|---|
| 身体 | 低栄養・電解質異常・循環状態など命に関わるリスク |
| 摂食 | 食事摂取量、食行動、代償行動 |
| 心理 | 自己評価、ボディイメージ、不安・抑うつ |
| 社会 | 家族関係、対人関係、生活環境 |
このように整理することで、「身体だけ」「食事だけ」に偏らない看護ができるようになります。
観察計画(O-P)の具体例
観察では、「身体・行動・心理」をセットで見ることがポイントです。
- 体重・BMI、バイタルサイン、浮腫・脱水の有無
- 電解質(K・Na・Pなど)、Alb、血糖などの検査値
- 食事摂取量・残食・食事中の様子
- 嘔吐・下剤・過度な運動の有無
- 体重や食事に関する発言、抑うつ・不安の程度
単発で見るのではなく、「変化」と「傾向」を追うことが大切です。
実施計画(T-P)の具体例
実施では、安全を確保しながら、無理のない範囲での回復を支援します。
- 医師・栄養士と連携し、安全な範囲で栄養補給を行う
- 食事環境を整える(静かな環境・一定の時間など)
- 食後の見守りなど、排出行動を防ぐ環境づくり
- 患者の不安や思いを傾聴し、安心できる関係を築く
ここで大切なのは、無理に変えようとせず、患者のペースに合わせることです。
急ぎすぎると、かえって症状が悪化することもあります。
教育計画(E-P)の具体例
教育では、「正しい知識を押し付ける」のではなく、理解を一緒に深める姿勢が重要です。
- 低栄養が身体に与える影響をわかりやすく説明する
- リフィーディング症候群のリスクを伝える
- 「少しずつ回復していくこと」の大切さを共有する
- 家族へ病気の理解と関わり方を説明する
また、患者さんに対しては、
- 「全部できるようになる」ではなく
- 「小さな一歩を積み重ねる」
という目標設定がとても大切です。

安全を守りながら、その人のペースで進めることが一番大切なの。
このように、摂食障害の看護計画は「安全」と「その人らしさ」の両方を大切にしながら立てていきます。
多職種連携と家族支援のポイント
摂食障害の看護は、看護師だけで完結するものではありません。
身体・こころ・生活のすべてに関わるため、チームで支えることがとても重要になります。
この章では、多職種連携と家族支援のポイントを整理していきます🩺
治療構造(ルール)の統一とは
摂食障害の入院治療では、「治療構造」と呼ばれるルールがとても重要です。
例えば、
- 食事の時間・量
- 食後の行動制限(すぐトイレに行かないなど)
- 体重測定の方法
といったものが含まれます。
これらは患者さんを縛るためではなく、安心して治療に向き合える環境をつくるために必要です。
そして大切なのは、スタッフ間で対応を統一することです。
看護師によって対応がバラバラだと、患者さんは混乱したり、不信感を抱いてしまいます。
「誰が対応しても同じ」であることが、安心感につながります。
多職種連携の役割とポイント
摂食障害の治療には、さまざまな専門職が関わります。

| 職種 | 役割 |
|---|---|
| 医師 | 診断・治療方針の決定、身体管理 |
| 看護師 | 日常の観察・関わり・安全管理 |
| 臨床心理士 | 心理療法・カウンセリング |
| 栄養士 | 栄養管理・食事指導 |
| ソーシャルワーカー | 社会資源の調整・退院支援 |
それぞれの専門性を活かしながら、情報共有を行うことが重要です。
特に看護師は、患者さんと関わる時間が長いため、
- 日々の変化
- 発言や感情の揺れ
をチームに伝える役割があります。
こうした情報が、治療方針の調整につながっていきます。
家族への関わりと支援方法
摂食障害では、家族の関わりも回復に大きく影響します。
しかし家族も、
- どう接していいか分からない
- 責めてしまう
- 疲れ切っている
といった状況にあることが少なくありません。
そのため看護では、家族に対しても支援が必要です。
具体的には、
- 病気の理解を促す
- 責めない関わり方を伝える
- できたことを認める視点を共有する
といった関わりが重要です。
また、家族だけで抱え込まないよう、必要に応じて支援機関につなぐことも大切です。

患者さんだけじゃなく、家族も支える視点を持てると看護の幅がぐっと広がるわよ。
このように、摂食障害の看護では「チーム」と「家族」を含めた支援がとても重要になります。
在宅・地域における摂食障害の看護
摂食障害は入院だけで完結するものではなく、退院後や在宅での支援もとても重要です。
むしろ、日常生活に戻ってからが本当のスタートといえる場面も多いですよね。
この章では、在宅や地域での看護のポイントを解説していきます🩺
在宅での観察ポイント
在宅では、病院のように常時モニタリングができないため、変化に早く気づくことが重要です。
主な観察ポイントは以下の通りです。
- 体重や食事量の変化
- バイタルサイン(特に脈拍・血圧)
- 浮腫・脱水などの身体所見
- 服薬状況(アドヒアランス)
また、家族からの情報も重要な手がかりになります。
「最近食べなくなった」「様子が違う」といった変化は、小さく見えても大切なサインです。
再燃サインの見つけ方
摂食障害は再燃しやすい疾患でもあります。
そのため、早期に気づくことがとても大切です。
注意したいサインとしては、
- 急な食事量の減少・制限
- 体重へのこだわりの強まり
- 過度な運動の増加
- イライラや抑うつの悪化
などがあります。
これらの変化が見られた場合は、早めに医療機関へつなぐことが重要です。
「まだ大丈夫かな」と様子を見すぎないことが、悪化予防につながります。
生活支援と家族調整
在宅では、「生活そのもの」を支える視点が必要になります。
例えば、
- 生活リズムを整える(睡眠・活動)
- 無理のない食事習慣を一緒に考える
- 対人関係のストレスを軽減する
といった支援が大切です。
また、家族との関係調整も重要な役割になります。
家族が過度に干渉したり、逆に無関心になったりしないよう、
ちょうどよい距離感で関われるよう支援することが求められます。

このように、在宅・地域における看護では「日常生活に寄り添う支援」が中心になります。
✅まとめ|この記事で学べる摂食障害の看護
この記事での再重要部位👉
- 身体の安全確保とこころの支援を両立することが最重要
- 観察は「身体・行動・心理」をセットで見る
- 関わりはコントロールではなく信頼関係がカギ
記事のまとめ
摂食障害の看護は、「食べさせること」だけではなく、その人の背景や気持ちを理解しながら関わることがとても大切です。
特に新人看護師さんは、「何を言えばいいのか分からない」と悩むことも多いと思いますが、まずは相手を理解しようとする姿勢を大切にしてみてください。
身体の安全を守りながら、焦らず、その人のペースに寄り添うことが回復への第一歩になります😊
引用・参考
引用
- 日本精神神経学会雑誌「摂食障害の看護」
- 城西国際大学 看護学部資料
- 国立精神・神経医療研究センター 摂食障害情報ポータル
参考
- 訪問看護くるみ 摂食障害解説
- 高知大学リポジトリ 摂食障害看護研究
- 日本看護協会関連資料
- 厚生労働省 こころの健康






