「観察項目って多すぎて覚えられない…」
「バイタル以外に何を見ればいいのか分からない…」
この記事では
- 看護で必要な観察項目一覧
- 新人看護師がまず覚えたい観察ポイント
- 急変を見逃さないための視点
が分かりますよ♪
結論👉
看護の観察は「数値を見ること」ではなく、患者さんの変化に気づき、異常を早期発見するための大切なスキルです。
バイタルサインだけでなく、表情・呼吸・排泄・皮膚・言動などを総合的に見ることが重要ですよ😊
この記事では、看護の観察項目を一覧で整理しながら、「なぜ観察するのか」「何に注意するのか」まで新人看護師さん向けにやさしく解説します🩺
看護の観察項目とは何を見ることなのか
看護師の「観察」は、ただ患者さんを見るだけではありません。
患者さんの状態変化を早く見つけ、必要なケアや報告につなげるために行う、とても重要な看護技術です🩺
新人看護師さんは、「何を見ればいいの?」「どこまで観察すればいいの?」と悩みますよね。
まずは、観察の基本的な考え方を整理していきましょう😊
看護における観察の目的
看護における観察の目的は、患者さんの異常や変化を早期発見することです。
例えば、同じ「呼吸数20回/分」という数値でも、普段12回/分だった患者さんなら「少し呼吸が速いかもしれない」と考える必要があります。
このように、観察では単に数値を確認するだけではなく、「いつもと比べてどうか」を見ることが大切です。
また、観察で得た情報は、その後の看護ケアにもつながります。
- 異常の早期発見につながる
- 急変予防につながる
- 適切な看護ケアを考える材料になる
- 医師への報告内容の根拠になる
つまり観察は、すべての看護実践のスタート地点なんです🌸
観察とアセスメントの違い
新人看護師さんが混乱しやすいのが、「観察」と「アセスメント」の違いです。
| 項目 | 内容 |
|---|---|
| 観察 | 患者さんの状態を見て情報を集めること |
| アセスメント | 集めた情報から意味を考え、状態を判断すること |
例えば、
- 体温38.5℃
- 脈拍120回/分
- SpO2 91%
これらは「観察」で得た情報です。
そして、
「感染によって状態が悪化している可能性がある」と考えるのがアセスメントです。
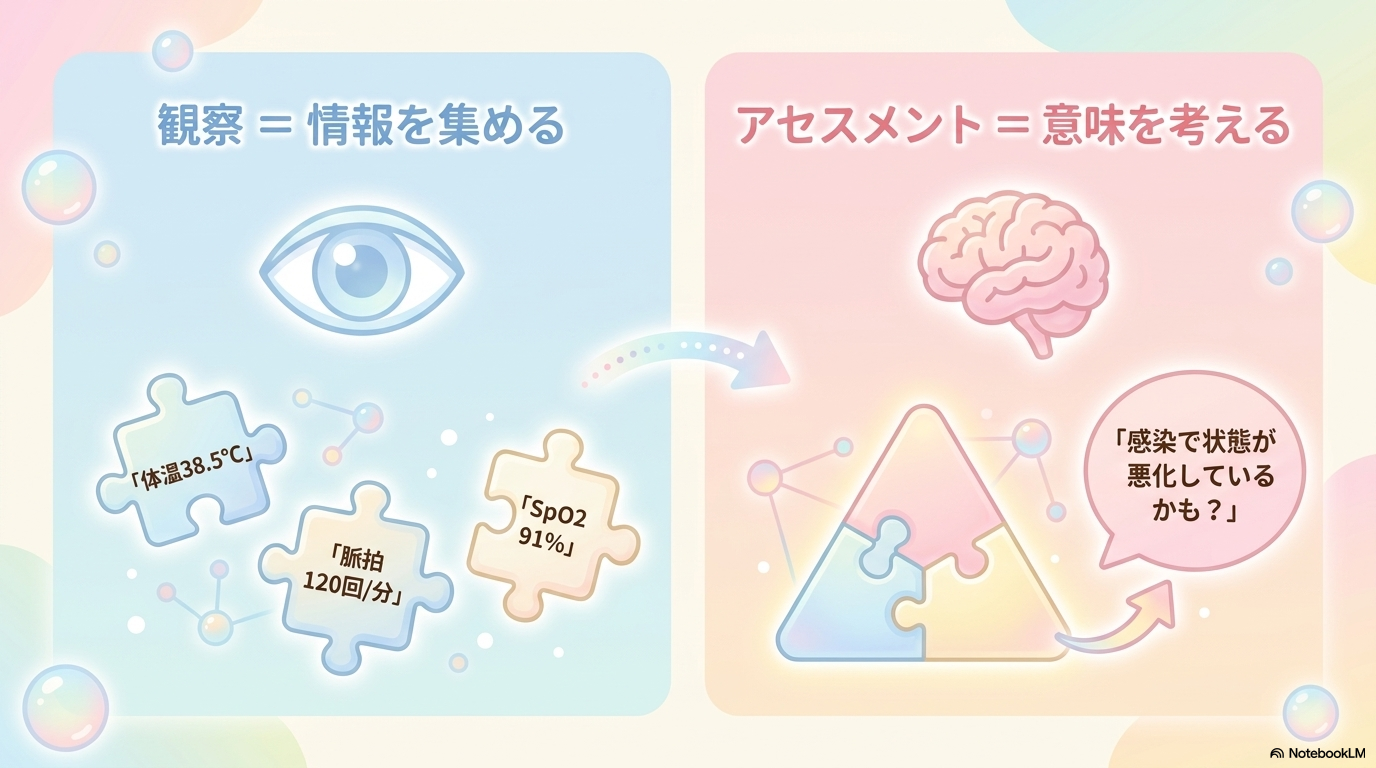
観察=情報収集、アセスメント=意味づけと覚えると分かりやすいですよ😊

その違和感を言葉にできるようになると、観察力がどんどん伸びますよ🌸
新人看護師が観察で意識したいポイント
新人看護師さんは、まず「全部見よう」としすぎなくて大丈夫です。
最初は、生命に関わる変化を優先して確認することが重要です。
特に優先したいのは、次の3つです。
- 呼吸状態
- 循環状態
- 意識レベル
この3つは急変と深く関係するため、毎回のラウンドで意識して見る習慣をつけましょう🩺
また、観察では「患者さんの訴え」もとても重要です。
「なんとなく苦しい」「いつもよりだるい」など、数値に出ない変化が急変前のサインになることもあります。
そのため、バイタルサインだけでなく、
- 表情
- 顔色
- 会話の様子
- 動き方
なども一緒に観察することが大切です😊
🌟看護師求人を探している方へ
「今の職場だと、ゆっくり学べない…」と感じることはありませんか?
教育体制が整った職場を探すことで、観察力やアセスメント力も身につきやすくなります😊
自分に合った働き方を探したい方は、こちらからチェックしてみてくださいね🌸
看護の観察項目一覧
看護の観察項目はとても多く、最初は「何を見ればいいの?」と混乱しやすいですよね。
ですが、観察項目は大きく分けると、
- 生命に関わる情報
- 身体状態に関する情報
- 生活に関する情報
の3つに整理できます😊
ここでは、臨床でよく使う観察項目を一覧で分かりやすくまとめていきます🩺
バイタルサインの観察項目
バイタルサインは、患者さんの生命状態を把握するための基本情報です。
数値だけを見るのではなく、「普段と比べてどうか」を考えながら観察することが重要ですよ😊
| 観察項目 | 見るポイント |
|---|---|
| 体温 | 発熱・低体温・熱型 |
| 脈拍 | 回数・リズム・強さ |
| 呼吸 | 回数・深さ・努力呼吸 |
| 血圧 | 高血圧・低血圧・変動 |
| SpO2 | 酸素化の状態 |
| 意識レベル | 反応・覚醒状態 |
特に呼吸数は急変前に変化しやすいため、しっかり測定する習慣をつけましょう🌸
呼吸状態の観察項目
呼吸状態は、酸素を体に取り込めているかを確認する重要な観察です。
SpO2だけではなく、患者さんの「見た目」も合わせて確認します。
| 観察項目 | 見るポイント |
|---|---|
| 呼吸数 | 頻呼吸・徐呼吸 |
| 呼吸の深さ | 浅い・深い |
| 呼吸リズム | 規則性・無呼吸 |
| 努力呼吸 | 肩呼吸・起座呼吸 |
| 呼吸音 | 喘鳴・湿性ラ音 |
| 痰 | 量・色・粘稠度 |
「なんとなく息苦しそう」という印象も大切な観察情報ですよ🩺
循環状態の観察項目
循環状態では、全身に血液がしっかり巡っているかを確認します。
ショックや脱水の早期発見にもつながる重要な観察です。
| 観察項目 | 見るポイント |
|---|---|
| 血圧 | 低下・上昇・変動 |
| 脈拍 | 頻脈・徐脈・不整脈 |
| 顔色 | 蒼白・チアノーゼ |
| 皮膚温 | 冷感・熱感 |
| 浮腫 | 部位・程度 |
| 尿量 | 乏尿・無尿 |
末梢冷感や冷汗は、循環不全のサインになることがあります。
「手足が冷たい」「顔色が悪い」などの小さな変化も見逃さないことが大切です😊
意識レベルと神経症状の観察項目
意識レベルの変化は、急変の前兆になることがあります。
「眠そう」だけで終わらせず、普段との違いを確認しましょう。
| 観察項目 | 見るポイント |
|---|---|
| 意識レベル | JCS・GCS |
| 反応 | 呼びかけへの反応 |
| 瞳孔 | 左右差・対光反射 |
| 麻痺 | 左右差・筋力低下 |
| 言動 | 不穏・見当識障害 |
「いつもより会話が噛み合わない」なども大切な観察ポイントですよ🌸
皮膚や浮腫の観察項目
皮膚は全身状態を反映しやすい場所です。
脱水や循環不全、感染などに気づくヒントになることがあります。
| 観察項目 | 見るポイント |
|---|---|
| 皮膚色 | 発赤・蒼白・黄疸 |
| 乾燥 | 脱水の有無 |
| 湿潤 | 発汗・冷汗 |
| 浮腫 | 圧痕・左右差 |
| 創部 | 出血・浸出液 |
| 褥瘡 | 発赤・びらん |
食事や水分摂取の観察項目
食事や水分摂取量は、患者さんの回復状態や全身状態に大きく関わります。
| 観察項目 | 見るポイント |
|---|---|
| 食事摂取量 | 何割食べられたか |
| 水分摂取量 | 脱水予防できているか |
| 嚥下状態 | むせ込み・誤嚥 |
| 食欲 | 食べたい意欲 |
| 嘔気 | 吐き気・嘔吐の有無 |
「食べられない理由は何か?」まで考えることがアセスメントにつながります😊
排泄の観察項目
排泄は、循環・腎機能・消化器状態を把握するための大切な情報源です。
| 観察項目 | 見るポイント |
|---|---|
| 尿量 | 乏尿・無尿 |
| 尿性状 | 色・混濁・血尿 |
| 排便 | 回数・性状 |
| 便の色 | 黒色便・血便 |
| 失禁 | 頻度・皮膚トラブル |
疼痛や苦痛の観察項目
患者さんの「つらさ」を把握することも、看護師の大切な役割です。
| 観察項目 | 見るポイント |
|---|---|
| 疼痛部位 | どこが痛いか |
| 疼痛の強さ | NRSなどで評価 |
| 疼痛の性質 | ズキズキ・締め付けなど |
| 持続時間 | いつから続いているか |
| 増悪因子 | 動作・呼吸・食事など |
痛みは患者さん本人にしか分からないため、訴えを丁寧に聞くことが大切ですよ🌸
ADLや転倒リスクの観察項目
安全に入院生活を送れるかを確認するために、ADLや転倒リスクも観察します。
| 観察項目 | 見るポイント |
|---|---|
| 歩行状態 | ふらつき・介助量 |
| 移乗動作 | 立ち上がりの安定性 |
| 筋力 | 低下の有無 |
| 認知機能 | 理解力・見当識 |
| せん妄 | 夜間不穏・興奮 |
転倒は大きな事故につながるため、「危なそう」と感じる視点を持つことが重要です🩺
バイタルサインで見るべき観察項目
バイタルサインは、患者さんの生命状態を把握するための基本情報です。
ですが、単に数値を記録するだけでは十分ではありません。
「なぜこの数値なのか?」を考えることが、看護師にとってとても重要です😊
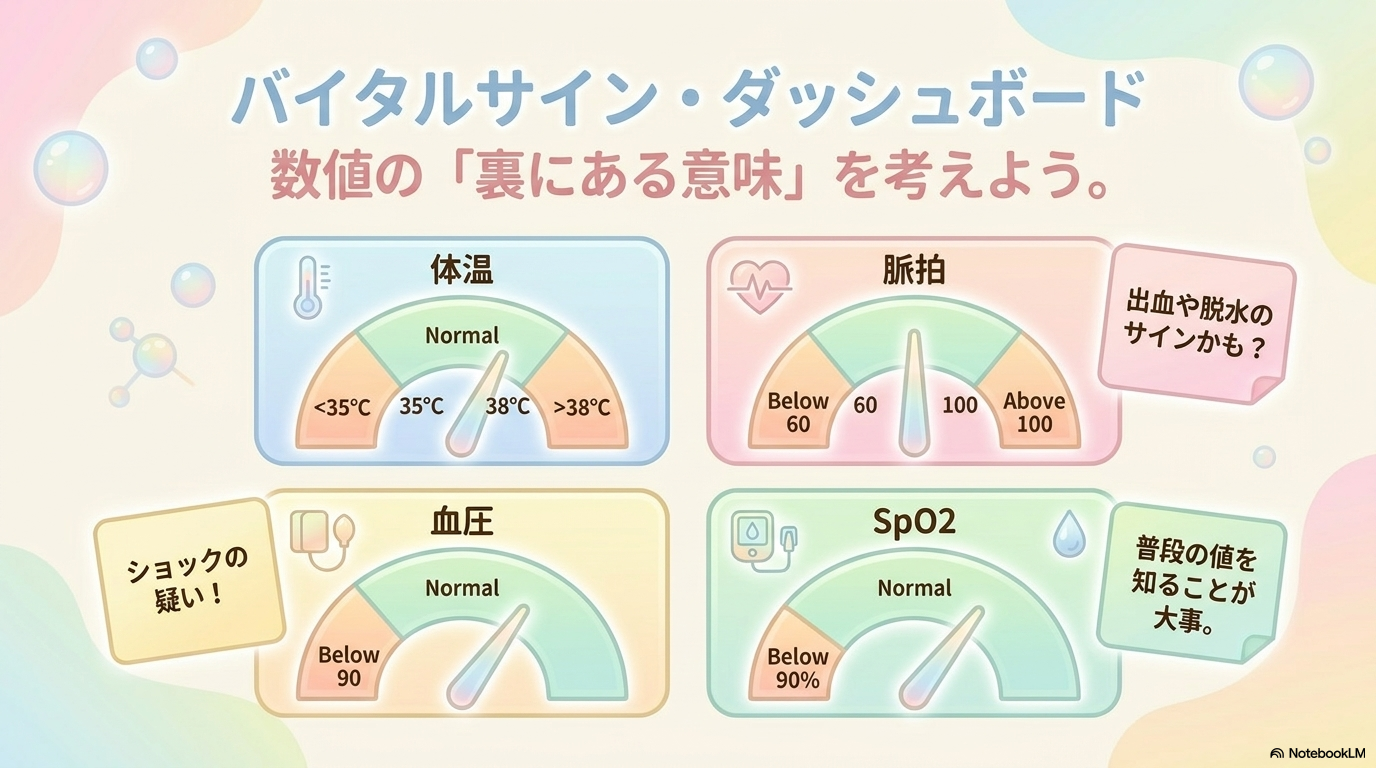
ここでは、バイタルサインごとに「見るべきポイント」と「考えられる異常」を整理していきます🩺
体温で見る感染や炎症のサイン
体温は、感染や炎症の有無を知るための大切な指標です。
発熱だけでなく、低体温にも注意が必要ですよ。
| 観察ポイント | 考えられる状態 |
|---|---|
| 38℃以上の発熱 | 感染・炎症 |
| 37℃台が続く | 微熱・術後反応 |
| 35℃以下 | 低体温・ショック |
| 悪寒・戦慄 | 菌血症の可能性 |
また、熱型を見ることも重要です。
例えば、解熱剤を使ってもすぐ熱が上がる場合は、感染が強く続いている可能性があります。
「熱がある」だけではなく、いつから・どのくらい・どう変化したかを確認しましょう🌸
脈拍で見る脱水や出血や不整脈のサイン
脈拍では、回数だけでなくリズムや強さも確認します。
特に頻脈は、患者さんの異常を早く知らせてくれるサインです。
| 脈拍の変化 | 考えられる状態 |
|---|---|
| 頻脈(100回/分以上) | 発熱・脱水・出血・疼痛 |
| 徐脈(60回/分未満) | 薬剤・心疾患 |
| 不整脈 | 心房細動など |
| 脈が弱い | 循環血液量低下 |
例えば、術後患者さんで脈拍がどんどん速くなる場合は、出血や疼痛の悪化が隠れていることがあります。
「脈が速い理由」を考えることが大切ですよ😊
呼吸で見る努力呼吸や低酸素のサイン
呼吸は、急変前に最も変化しやすいバイタルサインです。
そのため、新人看護師さんが特に意識したい観察項目でもあります。
| 観察ポイント | 見る内容 |
|---|---|
| 呼吸数 | 頻呼吸・徐呼吸 |
| 呼吸の深さ | 浅い・深い |
| 努力呼吸 | 肩呼吸・鼻翼呼吸 |
| 呼吸音 | 喘鳴・湿性ラ音 |
| 会話 | 息切れの有無 |
特に、呼吸数25回/分以上は急変の前兆になることがあります。
SpO2だけ正常でも、努力呼吸が強い場合は注意が必要です。

血圧で見るショックや循環不全のサイン
血圧は、全身に血液を送れているかを確認する重要な指標です。
低血圧はもちろんですが、急な変化にも注意しましょう。
| 血圧変化 | 考えられる状態 |
|---|---|
| 血圧低下 | 脱水・出血・ショック |
| 血圧上昇 | 疼痛・ストレス・高血圧 |
| 起立時低下 | 脱水・自律神経障害 |
| 急激な変動 | 循環不安定 |
特に収縮期血圧90mmHg未満は、ショック状態を疑う重要なサインです。
また、患者さんの普段の血圧を知っておくことも大切ですよ🩺
SpO2で見る酸素化の変化
SpO2は、血液中にどれくらい酸素が含まれているかを示す数値です。
呼吸状態を客観的に確認できるため、とても重要な観察項目です。
| SpO2の状態 | 考えられること |
|---|---|
| 95%以上 | 一般的には正常範囲 |
| 90〜94% | 軽度低酸素 |
| 90%未満 | 重度低酸素 |
ただし、COPD患者さんなどでは普段から低めのこともあります。
そのため、「その人の普段の値」を知ることがとても重要です😊
また、手足が冷たい場合は正しく測定できないこともあるため、末梢循環の状態も確認しましょう。
意識レベルで見る急変の前兆
意識レベルの変化は、急変の重要なサインです。
「少し眠そう」だけで済ませず、普段との違いを確認することが大切ですよ。
| 観察ポイント | 注意したい変化 |
|---|---|
| 呼びかけへの反応 | 反応が鈍い |
| 会話 | 受け答えがおかしい |
| 表情 | ぼーっとしている |
| 行動 | 不穏・興奮 |
| JCS・GCS | 点数変化 |
特に、
- 急に元気がなくなる
- 反応が遅くなる
- ぼーっとしている
などは、低酸素や脳血流低下のサインになることがあります。
「いつもと違う」という感覚を大切にしてくださいね🌸
フィジカルアセスメントで見る観察項目
フィジカルアセスメントとは、患者さんの身体状態を五感を使って観察する技術です。
看護師は、ただ数値を見るだけではなく、
- 見て確認する
- 触って確認する
- 聴いて確認する
という方法で、患者さんの異常や変化を見つけていきます🩺
フィジカルアセスメントができるようになると、「なんとなく変」を具体的に説明しやすくなりますよ😊
視診で見る顔色や表情や呼吸の様子
視診とは、「目で見て観察すること」です。
患者さんを見た瞬間の第一印象には、たくさんの情報が含まれています。
| 観察項目 | 見るポイント |
|---|---|
| 顔色 | 蒼白・発赤・チアノーゼ |
| 表情 | 苦悶・不安・ぼんやり感 |
| 呼吸状態 | 肩呼吸・努力呼吸 |
| 姿勢 | 起座呼吸・前かがみ姿勢 |
| 動き | ふらつき・活動性低下 |
例えば、呼吸困難がある患者さんは、自然と前かがみ姿勢になることがあります。
「見た目の変化」は急変のサインになることも多いため、病室に入った瞬間の印象を大切にしましょう🌸
触診で見る冷感や浮腫や圧痛
触診では、実際に触れて状態を確認します。
視診だけでは分からない異常に気づけることがありますよ😊
| 観察項目 | 確認する内容 |
|---|---|
| 皮膚温 | 冷感・熱感 |
| 浮腫 | 圧痕の有無 |
| 脈拍 | 強さ・左右差 |
| 腹部 | 硬さ・膨満感 |
| 圧痛 | 痛みの場所 |
例えば、足の冷感が強い場合は、循環不全やショックの可能性があります。
また、浮腫がある場合は、
- 心不全
- 腎機能低下
- 低栄養
なども考えられます🩺
聴診で見る呼吸音や腸蠕動音
聴診では、聴診器を使って体の音を確認します。
異常音の有無は、病状悪化のヒントになることがあります。
| 聴診部位 | 観察ポイント |
|---|---|
| 肺音 | 喘鳴・湿性ラ音 |
| 心音 | 不整・雑音 |
| 腸蠕動音 | 減弱・亢進 |
例えば、湿性ラ音がある場合は、肺炎や心不全による肺うっ血の可能性があります。
また、腸蠕動音が弱い場合は、術後イレウスなどに注意が必要ですよ😊

普段の音を知ると異常にも気づきやすくなりますよ😊
頭頸部の観察項目
頭頸部には、意識状態や循環状態を判断するヒントが多くあります。
| 観察項目 | 見るポイント |
|---|---|
| 瞳孔 | 左右差・対光反射 |
| 眼瞼結膜 | 貧血 |
| 眼球結膜 | 黄疸 |
| 口腔内 | 乾燥・汚染 |
| 頸静脈 | 怒張の有無 |
頸静脈怒張がある場合は、右心不全などで静脈圧が上がっている可能性があります。
また、口腔内の乾燥は脱水のサインになることがあります🩺
胸部と腹部の観察項目
胸部と腹部は、呼吸・循環・消化器状態を確認するために重要な部位です。
| 部位 | 観察ポイント |
|---|---|
| 胸部 | 胸郭の動き・左右差 |
| 呼吸音 | 左右差・副雑音 |
| 腹部膨満 | ガス・便貯留 |
| 圧痛 | 炎症・腹膜刺激症状 |
| 腸蠕動音 | イレウス兆候 |
腹部では、「視診→聴診→打診→触診」の順番で行うのが基本です😊
先に触ってしまうと、腸の動きが変わって正しく評価できなくなることがあります。
四肢と皮膚の観察項目
四肢や皮膚は、循環・栄養・活動状態を反映しやすい場所です。
| 観察項目 | 見るポイント |
|---|---|
| 浮腫 | 左右差・圧痕 |
| チアノーゼ | 低酸素の有無 |
| 筋力 | 低下・麻痺 |
| 皮膚状態 | 発赤・びらん・褥瘡 |
| 創部 | 出血・感染兆候 |
褥瘡は、発赤の段階で早く気づくことがとても重要です。
また、創部の熱感や浸出液増加は感染のサインになることがあります。
「皮膚は全身状態を映す鏡」と言われるほど、たくさんの情報が隠れているんですよ🌸
生活面から見る看護の観察項目
患者さんを理解するためには、病気だけを見るのでは不十分です。
看護では、「その人がどんな生活を送れているか」を見ることも、とても重要なんです😊
例えば、同じ肺炎の患者さんでも、
- 食事が食べられない
- 夜に苦しくて眠れない
- トイレまで歩けない
など、生活への影響は人それぞれ違います。

ここでは、生活面から見る観察項目を整理していきます🩺
食事と水分摂取の観察
食事や水分摂取は、体力や回復状態に大きく関係します。
「食べた・食べていない」だけでなく、なぜ食べられないのかを考えることが大切です。
| 観察項目 | 見るポイント |
|---|---|
| 食事摂取量 | 何割摂取できたか |
| 水分摂取量 | 脱水リスク |
| 嚥下状態 | むせ込み・誤嚥 |
| 食欲 | 食べたい意欲 |
| 嘔気・嘔吐 | 回数・タイミング |
例えば、呼吸苦が強い患者さんは、息切れで食事が進まないことがあります。
また、術後患者さんでは、疼痛や吐き気によって摂取量が低下することもあります。
「食べられない原因は何か?」を考えることが、看護につながります🌸
排泄の観察
排泄は、腎機能や循環状態、消化器機能を知るための大切な情報です。
尿量や便の性状には、全身状態の変化が表れやすいですよ😊
| 観察項目 | 注意したいポイント |
|---|---|
| 尿量 | 乏尿・無尿 |
| 尿性状 | 血尿・混濁・濃縮尿 |
| 排便回数 | 便秘・下痢 |
| 便性状 | 黒色便・血便 |
| 失禁 | 皮膚トラブル |
特に、尿量減少は循環不全や脱水のサインになることがあります。
また、黒色便は消化管出血を疑う重要な所見です🩺

色や量の変化には大事なヒントが隠れていることが多いですよ🌸
睡眠と休息の観察
睡眠状態は、回復力や精神状態に大きく影響します。
入院環境では睡眠が乱れやすいため、しっかり観察することが大切です。
| 観察項目 | 見るポイント |
|---|---|
| 睡眠時間 | 眠れているか |
| 中途覚醒 | 何回起きたか |
| 日中の眠気 | 傾眠の有無 |
| 睡眠の質 | 熟睡感 |
| 不眠の原因 | 疼痛・不安・環境 |
夜間の呼吸苦や頻尿で睡眠が妨げられている場合もあります。
「眠れていない理由」を考えることが大切ですよ😊
清潔と皮膚トラブルの観察
清潔状態や皮膚状態は、ADLや全身状態を知るヒントになります。
| 観察項目 | 見るポイント |
|---|---|
| 入浴・清拭状況 | セルフケア能力 |
| 口腔内 | 乾燥・汚染 |
| 皮膚状態 | 発赤・びらん |
| 褥瘡 | 発赤・皮膚損傷 |
| 発汗 | 冷汗・湿潤 |
特に褥瘡は、早期発見がとても重要です。
発赤の段階で気づけると、重症化を防ぎやすくなります🌸
コミュニケーションや心理状態の観察
患者さんの不安やストレスも、看護では大切な観察対象です。
表情や言葉の変化から、気持ちの変化に気づけることがあります。
| 観察項目 | 見るポイント |
|---|---|
| 表情 | 不安・抑うつ |
| 会話 | 反応・理解力 |
| 意欲 | リハビリ参加状況 |
| 不穏 | 興奮・せん妄 |
| 家族関係 | 支援状況 |
例えば、急に会話量が減った場合は、痛みや不安、抑うつが隠れていることもあります。
「いつもと違う様子」に気づくことが大切です🩺
ADLと安全面の観察
ADL(日常生活動作)の観察では、「どこまで自分でできるか」を確認します。
転倒予防にもつながる重要な観察ですよ😊
| 観察項目 | 見るポイント |
|---|---|
| 歩行 | ふらつき・介助量 |
| 移乗 | 立ち上がりの安定性 |
| 更衣 | 自立度 |
| 食事動作 | 食具操作 |
| 転倒リスク | 認知機能・筋力低下 |
高齢患者さんでは、夜間トイレ時の転倒リスクにも注意が必要です。
「危なそう」という感覚を持ちながら観察することが、安全な看護につながります🌸
急変を見逃さないための観察項目
患者さんの急変は、突然起こるように見えて、実はその前に小さなサインが出ていることが多いです。
そのため看護師は、「いつもと違う変化」に気づく力がとても大切になります🩺
特に急変前は、
- 呼吸
- 循環
- 意識
の3つに異常が出やすいと言われています。
ここでは、急変前に見られやすい観察項目を整理していきましょう😊
呼吸で注意したい急変サイン
呼吸状態の悪化は、急変の前兆として非常に多いサインです。
SpO2だけでなく、「呼吸の仕方」まで観察することが重要ですよ。
| 観察項目 | 注意したい変化 |
|---|---|
| 呼吸数 | 25回/分以上の頻呼吸 |
| SpO2 | 急激な低下 |
| 努力呼吸 | 肩呼吸・鼻翼呼吸 |
| 会話 | 息切れで話しにくい |
| 呼吸音 | 喘鳴・湿性ラ音 |
特に呼吸数の増加は、SpO2低下より先に現れることがあります。
そのため、呼吸数をしっかり測ることがとても大切なんです🌸
また、
- 肩で息をしている
- 横になると苦しそう
- 会話が途切れる
なども、呼吸状態悪化のサインになります。
循環で注意したい急変サイン
循環状態が悪化すると、全身に十分な血液が送れなくなります。
ショック状態へ進行する前に、早く変化へ気づくことが重要です。
| 観察項目 | 注意したい変化 |
|---|---|
| 脈拍 | 120回/分以上の頻脈 |
| 血圧 | 収縮期90mmHg未満 |
| 皮膚 | 冷汗・蒼白 |
| 四肢 | 末梢冷感 |
| 尿量 | 乏尿 |
例えば、出血や敗血症では、最初に頻脈が出ることがあります。
その後、血圧低下や意識障害につながる場合もあるため注意が必要です🩺

意識レベルで注意したい急変サイン
意識レベルの変化は、脳への酸素不足や循環不全のサインになることがあります。
急な変化だけでなく、小さな変化にも注意しましょう。
| 観察項目 | 注意したい変化 |
|---|---|
| 反応 | 呼びかけへの反応低下 |
| 会話 | 受け答えが遅い |
| 様子 | ぼーっとしている |
| 行動 | 不穏・興奮 |
| JCS・GCS | スコア変化 |
高齢患者さんでは、急変前に「急に落ち着きがなくなる」こともあります。
「いつもと違う話し方」も大切な観察ポイントですよ🌸
尿量や皮膚の変化で気づく異常
尿量や皮膚状態にも、急変前のサインが隠れていることがあります。
特に循環不全では、末梢の変化が早く出やすいです。
| 観察項目 | 注意したい変化 |
|---|---|
| 尿量 | 急な減少 |
| 皮膚色 | 蒼白・チアノーゼ |
| 発汗 | 冷汗 |
| 皮膚温 | 末梢冷感 |
| 浮腫 | 急激な増悪 |
例えば、尿量低下は腎血流低下のサインになることがあります。
「トイレの回数が減った」「尿が少ない」なども見逃さないようにしましょう🩺
報告が必要な観察結果
急変を防ぐためには、「異常に気づくこと」だけでなく、早く報告することも大切です。
特に次のような変化がある場合は、すぐに先輩看護師や医師へ相談しましょう。
- 呼吸数25回/分以上
- SpO2低下
- 収縮期血圧90mmHg未満
- 意識レベル低下
- 急な頻脈や徐脈
- 「なんとなく変」という違和感
新人看護師さんは、「こんなことで報告していいのかな…」と悩むこともありますよね。
ですが、早めの相談で患者さんを守れることは本当に多いです😊
迷ったら相談するを大切にしてくださいね🌸
観察した内容を看護記録や報告につなげるコツ
せっかく観察しても、記録や報告でうまく伝えられなければ、患者さんの異常に気づいてもらえないことがあります。
そのため看護師は、「観察した内容を整理して伝える力」もとても重要です🩺
ここでは、観察結果を看護記録や報告につなげるポイントを解説していきます😊
主観的情報と客観的情報を分けて書く
看護記録では、患者さんの訴えと、看護師が確認した事実を分けて整理することが大切です。
| 情報の種類 | 内容 |
|---|---|
| 主観的情報(S情報) | 患者さんの訴え |
| 客観的情報(O情報) | 測定値や観察した事実 |
例えば、
- 「息苦しい」→ S情報
- SpO2 90%、呼吸数28回/分 → O情報
になります。
これを整理して記録できると、その後のアセスメントにつながりやすくなります😊

いつもと違う変化を時系列で伝える
患者さんの状態は、時間とともに変化します。
そのため、「今だけの情報」ではなく、どう変化してきたかを伝えることが重要です。
| 悪い例 | 良い例 |
|---|---|
| 「SpO2が低いです」 | 「1時間前96%→現在90%に低下しています」 |
| 「元気がありません」 | 「朝は会話可能だったが、現在は反応が鈍いです」 |
時系列で伝えることで、状態悪化のスピードや重症度が分かりやすくなります🩺

SBARで報告すると整理しやすい
報告が苦手な新人看護師さんは、SBARを使うと整理しやすくなります。
| SBAR | 内容 |
|---|---|
| S(Situation) | 今どうなっているか |
| B(Background) | 背景情報 |
| A(Assessment) | 自分の考え |
| R(Recommendation) | どうしてほしいか |
例えば、
S:「○○さんのSpO2が90%に低下しています」
B:「肺炎で入院中、朝は96%でした」
A:「呼吸状態が悪化している可能性があります」
R:「診察をお願いしたいです」
このように整理すると、相手に状況が伝わりやすくなります🌸
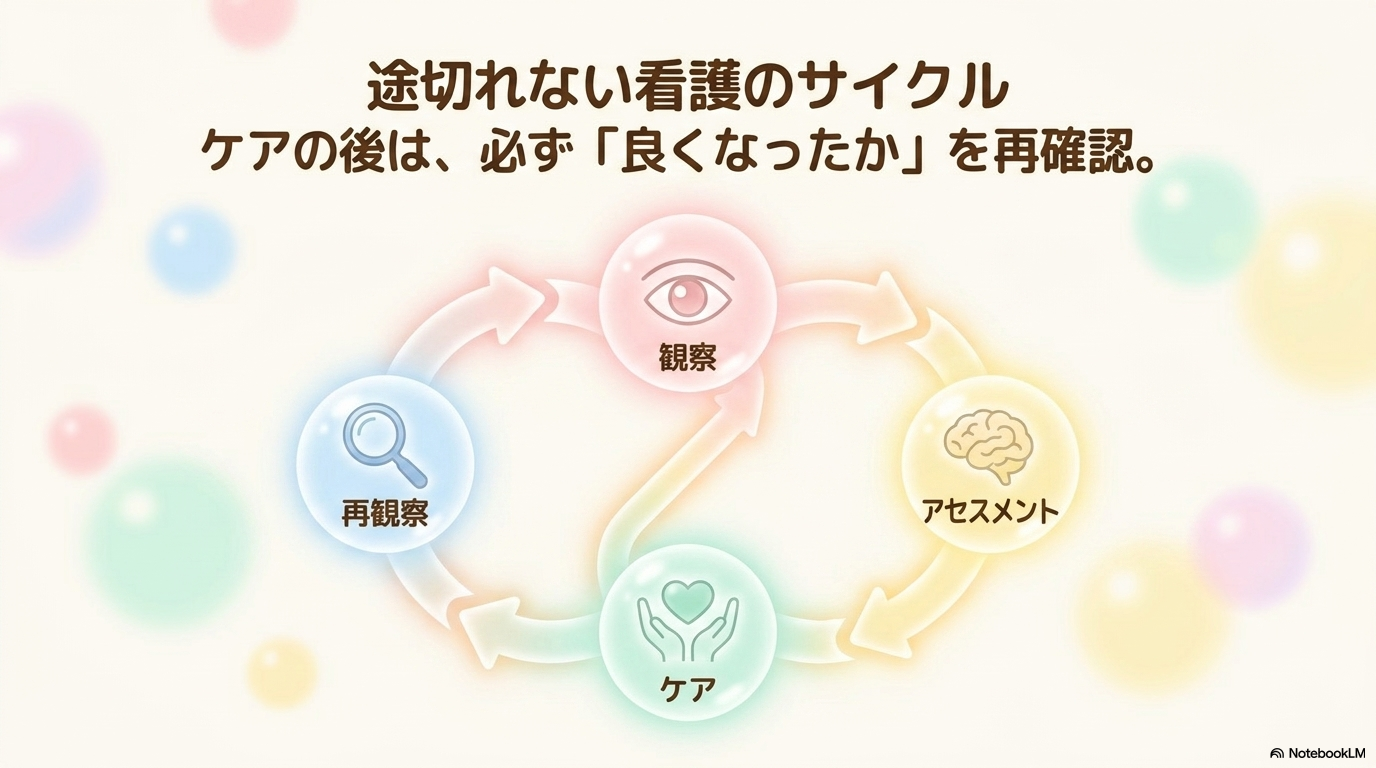
観察から看護ケアにつなげる考え方
観察は、「見ること」がゴールではありません。
観察した情報をもとに、患者さんに必要なケアを考えることが大切です。
例えば、
- 呼吸苦がある → 上体を起こす
- 脱水傾向 → 水分摂取状況を確認する
- 転倒リスクあり → 環境調整する
など、観察結果から看護ケアにつなげていきます。
また、ケア後には「状態が改善したか」を再度観察することも重要です😊
観察 → アセスメント → ケア → 再観察
この流れを意識できるようになると、看護実践がどんどん深まっていきますよ🩺
看護の観察項目でよくある質問
看護の観察は、新人看護師さんが特に悩みやすいポイントですよね。
ここでは、臨床でよくある疑問をQ&A形式で分かりやすく整理していきます😊
観察項目はどこまで見ればいいですか?
基本は、「その患者さんに必要な情報を優先して見る」ことが大切です。
ただ、新人看護師さんは最初から全部を完璧に見るのは難しいですよね。
まずは、生命に関わる次の3つを優先しましょう🩺
- 呼吸
- 循環
- 意識レベル
そのうえで、疾患や治療内容に合わせて観察項目を追加していきます。
例えば、
- 心不全 → 浮腫・呼吸状態
- 糖尿病 → 血糖値・足病変
- 術後 → 創部・疼痛・出血
のように、「病気によって重点的に見る場所が違う」と考えると整理しやすいですよ🌸
新人看護師がまず覚える観察項目は何ですか?
まずは、患者さんの安全に直結する基本項目から覚えることが大切です。
特に重要なのは次の項目です😊
| 優先度 | 観察項目 |
|---|---|
| 高 | 呼吸状態 |
| 高 | 意識レベル |
| 高 | 血圧・脈拍 |
| 中 | 尿量・排泄 |
| 中 | 食事摂取量 |
| 中 | 疼痛 |
また、数値だけでなく、
- 表情
- 顔色
- 話し方
- 動き方
なども大切な観察項目です🩺
「いつもと違う」に気づけるようになると、観察力がどんどん伸びますよ🌸
バイタルサイン以外に何を見ればいいですか?
バイタルサインはとても重要ですが、それだけでは患者さんの全体像は分かりません。
そのため、生活面や心理面も含めて観察することが大切です😊
例えば、
- 食事が食べられているか
- 眠れているか
- 排泄できているか
- 不安が強くないか
- 歩行が不安定ではないか
なども大切な観察です。
特に高齢患者さんでは、せん妄や転倒リスクにも注意が必要ですよ🩺

観察とアセスメントの違いは何ですか?
これは新人看護師さんがよく悩むポイントです。
簡単に言うと、
| 項目 | 意味 |
|---|---|
| 観察 | 情報を集めること |
| アセスメント | 情報の意味を考えること |
になります😊
例えば、
- SpO2 89%
- 呼吸数30回/分
- 肩呼吸あり
これは観察結果です。
そして、
「呼吸状態が悪化している可能性がある」
と考えるのがアセスメントです。
観察だけでは看護は完結せず、その情報をどう考えるかが重要なんですよ🌸
✅まとめ☆この記事で学べる看護の観察項目
看護の観察は、単に数値を測るだけではありません。
患者さんの「いつもと違う変化」に気づき、急変予防や適切な看護ケアにつなげる大切な役割があります🩺
この記事のまとめポイント
この記事での再重要部位👉
- 観察では「いつもと違う変化」を見ることが大切
- 呼吸・循環・意識レベルは急変と深く関係する
- 観察した情報はアセスメントや看護ケアにつなげる
記事のまとめ
新人看護師さんは、「何を見ればいいのか分からない…」と不安になることも多いですよね。
ですが、最初から完璧に観察できる人はいません😊
まずは、
- 呼吸
- 循環
- 意識レベル
を意識して、「いつもと違う」に気づく練習をしていきましょう🌸
観察 → アセスメント → 看護ケア
この流れを意識できるようになると、患者さんの変化に自信を持って対応しやすくなりますよ🩺
焦らず、一つずつ経験を積み重ねていってくださいね😊
引用・参考
引用
- ナース専科「バイタルサインとは|目的と測定の仕方、基準値について」
- マイナビ看護師「フィジカルアセスメントとは?看護師が実践する意義やその手順」
- 看護roo!「急変対応は『何か変』と気づくことからはじまる。」
- ナース専科「急変に結びつく危険な徴候とは?」