
「ペースメーカー手帳って、どこを見ればいいの…?」
「DDDとかVVIとか略語が多くて、正直いつも焦ってしまいますよね💦」
この記事では
- ペースメーカー手帳で最初に見るポイント
- DDD・VVIなどモードの意味
- 看護師が注意したい観察項目
が分かりますよ♪
結論👉
ペースメーカー手帳では、「ペーシングモード」「下限レート」「MRI対応の可否」を優先して確認することが重要です。
この記事では、ペースメーカー手帳の見方と、臨床でのアセスメントへの活かし方を新人看護師さん向けにやさしく解説します😊
ペースメーカー手帳とは?まず理解したい基本知識
ペースメーカー手帳は、患者さんに植込まれているデバイスの情報がまとめられた、とても大切な記録です。
「ただの説明書かな?」と思われやすいですが、実際には緊急時の安全確認や、日々のアセスメントに直結する重要な情報源なんです。
特に新人看護師さんは、「どこを見ればいいのか分からない…」と不安になりますよね。
まずは、ペースメーカー手帳の役割から整理していきましょう🌸
ペースメーカー手帳の役割
ペースメーカー手帳には、以下のような情報が記載されています。
| 記載内容 | 意味 |
|---|---|
| デバイス情報 | メーカーや機種名 |
| リード情報 | どこに電極が入っているか |
| ペーシングモード | ペースメーカーの動き方 |
| 設定レート | 最低保証される脈拍数 |
| 植込み日 | 電池寿命や経過確認に必要 |
これらの情報を理解することで、「この患者さんはどんな理由でペースメーカーが必要なのか」が見えてきます。
なぜ看護師が確認する必要があるの?
ペースメーカー患者さんでは、脈拍や症状の変化がデバイス異常のサインになっていることがあります。
たとえば、下限レート60回/分に設定されている患者さんの脈拍が50回/分だった場合、正常とは言い切れません。
このとき看護師が、
- ペーシング不全
- センシング不全
- リードトラブル
などを疑えるかどうかで、対応のスピードが変わります。
つまり、ペースメーカー手帳を読む力は、患者さんの異常を早期発見する力につながるんですね🩺

手帳を確認するタイミング
特に以下の場面では、必ず手帳を確認する習慣をつけましょう。
- 入院時・転入時
- めまいや失神など症状出現時
- MRIや手術前
- 救急受診時
また、MRI対応かどうかは非常に重要です。
最近は条件付きMRI対応ペースメーカーも増えていますが、古い機種では非対応の場合があります。
「ペースメーカーが入っている=MRI可能」ではないので注意してくださいね。
🌟転職や職場の悩みを感じていませんか?
循環器や急性期は、覚えることが多くて不安になりますよね💦
「もっと教育体制が整った職場で働きたい…」と感じる方も少なくありません。
そんな時は、看護師向け転職サポートを活用して、自分に合った職場を探してみるのもおすすめです😊
ペースメーカー手帳の見方で最初に確認するポイント
ペースメーカー手帳にはたくさんの情報が載っていますが、最初から全部を完璧に読む必要はありません😊
新人看護師さんはまず、「患者さんの安全に直結する項目」を優先して確認できればOKです。
この章では、病棟で特に重要になる4つの確認ポイントを解説します🩺
ペースメーカーの機種とメーカー
まず確認したいのが、デバイスのメーカーと機種名です。
手帳には、以下のような内容が記載されています。
| 項目 | 確認する理由 |
|---|---|
| メーカー名 | MRI対応条件や問い合わせ時に必要 |
| モデル名 | 機種ごとの特徴を確認できる |
| シリアル番号 | 個別識別に使用される |
特に重要なのは、MRI対応かどうかです。
最近は「条件付きMRI対応ペースメーカー」が増えていますが、古い機種ではMRIが禁忌の場合もあります。
MRI検査前に確認を怠ると重大事故につながる可能性があるため、必ずチェックしましょう。
ペースメーカーのモードを見る
次に重要なのが、DDDやVVIなどのペーシングモードです。
これは、「ペースメーカーがどのように作動するか」を示しています。
たとえばDDDモードでは、心房と心室の両方を監視しながら必要時にペーシングします。
一方でVVIモードでは、心室だけを監視・刺激します。
モードを見ることで、
- なぜこの患者さんにペースメーカーが必要なのか
- どんな波形が正常なのか
- どんな異常が起こりやすいのか
が分かるようになります。
循環器が苦手な方でも、「どこを刺激しているのか?」だけでも理解できると、一気に見やすくなりますよ😊
設定レートの見方
バイタルサイン測定で最も重要なのが、下限レート(Lower Rate)です。
たとえば、
LR 60 bpm
と書かれていた場合、これは
「脈拍が60回/分を下回ったら、ペースメーカーが作動する」
という意味になります。
つまり、脈拍測定時はこの数字を基準に考える必要があります。
| 脈拍 | 考えられること |
|---|---|
| 65回/分 | 正常範囲の可能性 |
| 60回/分前後 | ペーシングされている可能性 |
| 50回/分 | ペーシング不全の可能性あり |
もちろん症状の有無も大切です。
脈拍低下に加えて、
- めまい
- ふらつき
- 失神
- 倦怠感
がある場合は、速やかに報告できるようにしましょう。

植込み日と電池寿命の確認
ペースメーカーは永久に使えるわけではなく、電池寿命があります。
そのため、植込み日や最終チェック日も重要な情報です。
一般的に電池寿命は数年〜10年前後ですが、使用状況によって変わります。
もし患者さんが、
- 最近めまいが増えた
- 失神した
- 動悸がある
などを訴えていて、長期間チェックされていない場合は、デバイス異常や電池消耗も考慮する必要があります。
「ただの記録」と思わず、患者さんの状態と結びつけて見ることが大切ですね😊
DDDやVVIとは?ペースメーカーのモードをわかりやすく解説
ペースメーカー手帳を見ると、多くの新人看護師さんが最初につまずくのが、
「DDD」「VVI」「AAI」などのアルファベットです。
「暗号みたいで苦手…💦」と思いますよね。
でも安心してください😊
実は、“どこを見て、どこを刺激しているか”が分かれば、かなり理解しやすくなります。
まずは基本から整理していきましょう🌸
ペーシングモードの基本ルール
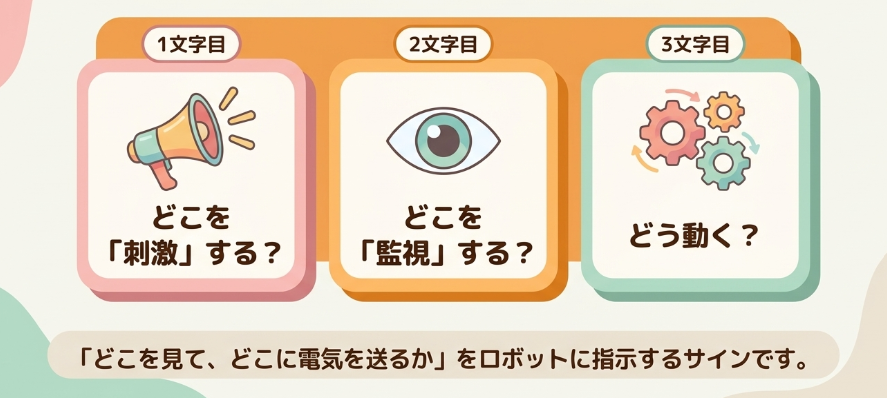
ペースメーカーのモードは、主に3文字で表されます。
| 文字 | 意味 |
|---|---|
| 1文字目 | どこを刺激するか(ペーシング) |
| 2文字目 | どこを感知するか(センシング) |
| 3文字目 | 感知した時どう動くか(応答様式) |
さらに、アルファベットには以下の意味があります。

| アルファベット | 意味 |
|---|---|
| A | 心房 |
| V | 心室 |
| D | 両方(Dual) |
| I | 抑制する |
つまり、「どこを見る・どこを刺激する」が分かれば、かなり読みやすくなるんです😊
DDDモードとは
DDDモードは、心房と心室の両方を監視し、必要時に両方を刺激するモードです。
現在もっとも多く使われている代表的なモードですね。

| 文字 | 意味 |
|---|---|
| D | 心房・心室を刺激 |
| D | 心房・心室を感知 |
| D | 抑制も同期も行う |
生理的な心臓の動きに近いため、効率よく心拍出量を保ちやすいのが特徴です。
主に、
- 洞不全症候群
- 房室ブロック
などで使用されます。
ただし、心房細動(Af)が起こると、速い心房の興奮に心室ペーシングが追従してしまい、頻脈になることがあります。
そのため、DDDモードの患者さんでは、頻脈や動悸にも注意が必要です。
VVIモードとは
VVIモードは、心室だけを監視・刺激するシンプルなモードです。

| 文字 | 意味 |
|---|---|
| V | 心室を刺激 |
| V | 心室を感知 |
| I | 自己脈があれば抑制 |
主に、持続性心房細動+徐脈の患者さんで使用されます。
心房の動きは見ず、心室だけを一定以上の脈拍で保つイメージですね。
ただし、心房と心室のタイミングが合わなくなるため、
- めまい
- 倦怠感
- 息切れ
などのペースメーカー症候群を起こすことがあります。
「最近ふらつく」という訴えがある時は、モードもアセスメント材料になります🩺
AAIモードとは
AAIモードは、心房のみを監視・刺激するモードです。
房室伝導が正常な患者さんで、洞機能だけが低下している場合などに使われます。
| 特徴 | 内容 |
|---|---|
| 刺激部位 | 心房のみ |
| 適応 | 洞不全症候群など |
| 注意点 | 房室ブロックには対応できない |
現在はDDDモードが主流になっているため、臨床ではDDDやVVIを見る機会が多いですね😊
モードの違いを比較表で整理
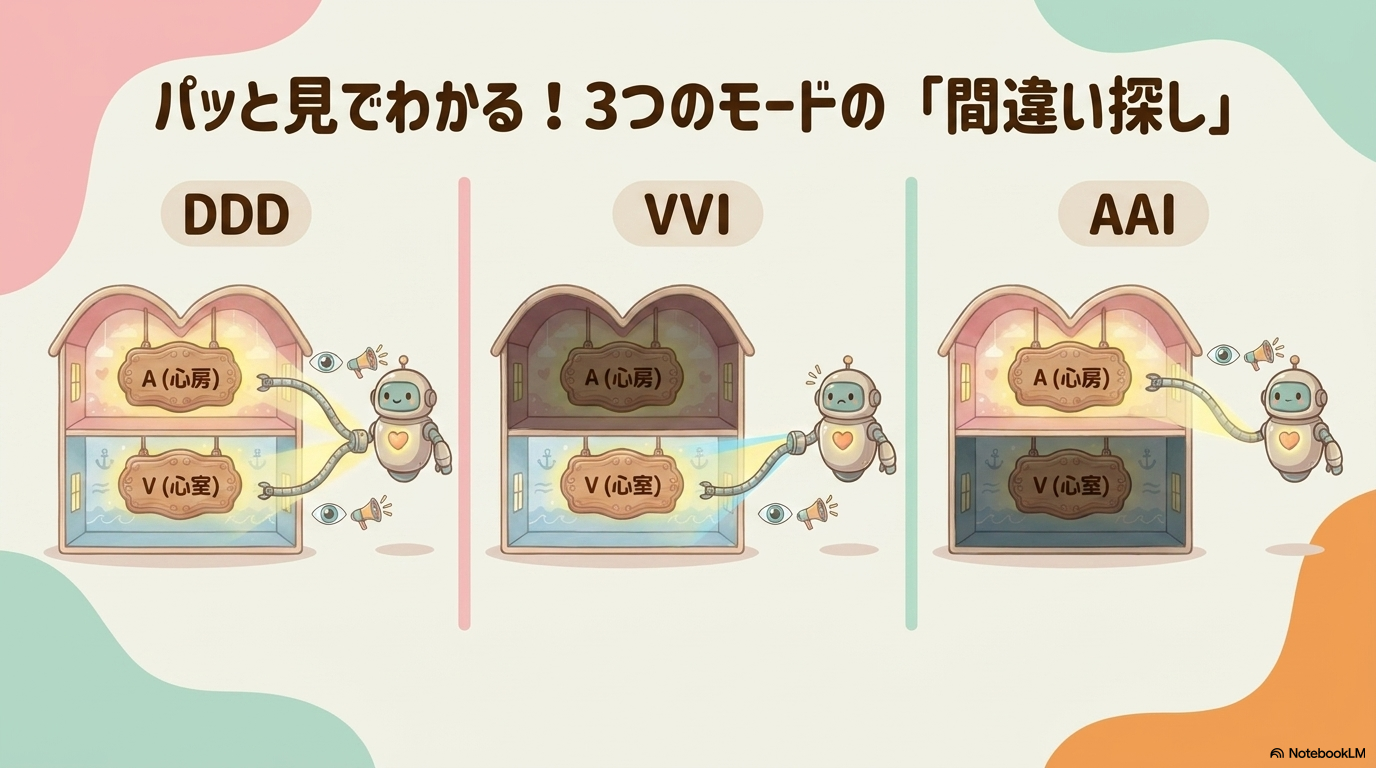
| モード | 刺激する場所 | 特徴 | 主な対象 |
|---|---|---|---|
| DDD | 心房+心室 | 生理的に近い | 房室ブロックなど |
| VVI | 心室のみ | シンプル | Af+徐脈 |
| AAI | 心房のみ | 洞機能を補助 | 洞不全症候群 |
最初は全部覚えようとしなくて大丈夫です🌸
まずは、
- DDD=両方見る
- VVI=心室だけ見る
このイメージから覚えていくと、臨床でかなり役立ちますよ😊
🌟循環器が苦手で悩んでいませんか?
ペースメーカーや不整脈は、最初につまずきやすい分野ですよね💦
「もっと教育サポートがある病院で学びたい」と感じる方も少なくありません。
自分に合った職場を探したい方は、看護師向け転職サービスを活用してみるのもおすすめです😊
ペースメーカー患者で看護師が観察するポイント
ペースメーカー患者さんでは、「手帳を読むだけ」で終わらず、患者さんの症状やバイタルと結びつけて考えることがとても大切です。
特に新人看護師さんは、「脈拍は正常だから大丈夫かな?」と思ってしまいやすいですが、実はその裏でペースメーカー異常が隠れていることもあります。
ここでは、臨床で特に重要な観察ポイントを整理していきましょう🩺
バイタルサインの観察
まず最重要なのが、脈拍と心電図です。
ペースメーカー患者さんでは、ただ脈を測るだけではなく、「設定レートと一致しているか」を確認する必要があります。
たとえば、下限レート60回/分に設定されている患者さんの場合、脈拍が50回/分であれば異常の可能性があります。
| 観察ポイント | 注意すること |
|---|---|
| 脈拍数 | 下限レートを下回っていないか |
| リズム | 結滞や不整がないか |
| 心電図 | ペーシングスパイクの有無 |
| 血圧 | 徐脈による低下がないか |
特に心電図モニターでは、ペーシングスパイクを確認できるかが重要です。
ペーシングスパイクがあるのにQRS波が続かない場合は、ペーシング不全の可能性があります。

徐脈やめまいに注意
ペースメーカー患者さんで、
- めまい
- ふらつき
- 失神
- 倦怠感
などがある場合は、デバイス異常を疑う必要があります。
特に注意したいのが、
- ペーシング不全
- センシング不全
です。
ペーシング不全とは?
ペースメーカーが刺激を出しているのに、心筋が反応できていない状態です。
心電図では、
ペーシングスパイクはあるのにQRS波が出ない
という波形になります。
センシング不全とは?
自己心拍をうまく感知できていない状態です。
本来ならペーシングを止める場面でも、スパイクが出続けることがあります。
症状と波形を合わせて観察できると、かなりアセスメント力が上がりますよ😊
ペースメーカー不全を疑う症状
以下の症状がある場合は、単なる体調不良ではなく、ペースメーカー関連の問題も考えましょう。
| 症状 | 考えられること |
|---|---|
| 失神 | 徐脈・ペーシング不全 |
| 息切れ | 心拍出量低下 |
| 動悸 | 頻脈・Af・設定不一致 |
| しゃっくり | リード位置異常 |
意外と見落とされやすいのが、しゃっくりです。
持続するしゃっくりは、横隔神経を刺激している可能性があります。
「ただの吃逆かな?」で終わらせず、リード位置異常も考えられると良いですね🩺
植込み部位の観察
植込み部の観察も重要です。
特に術後早期は感染リスクがあるため、以下を確認しましょう。
- 発赤
- 腫脹
- 熱感
- 疼痛
- 浸出液
ペースメーカー感染は重症化すると、デバイス抜去が必要になることもあります。
そのため、「少し赤いかも?」という段階で気づける観察力がとても大切です。
また、患者さんが「最近ぶつけた」「違和感がある」と話した場合は、リードトラブルや皮膚障害も疑って観察しましょう😊
新人看護師が困りやすいペースメーカー手帳Q&A
ペースメーカー患者さんを受け持つと、細かい疑問がたくさん出てきますよね💦
特に新人看護師さんは、「これって異常?正常?」の判断に迷いやすいと思います。
ここでは、病棟でよくある疑問をQ&A形式で分かりやすく整理していきます😊
レート60ってどういう意味?
「レート60」は、下限レート(Lower Rate)60回/分という意味です。
つまり、
「患者さんの脈拍が60回/分を下回ったら、ペースメーカーが作動する」
という設定になります。
逆に、自己脈が65回/分ある場合は、ペースメーカーは基本的に作動しません。
そのため、脈拍測定時は「設定レートと比べてどうか?」を必ず考えることが重要です。

ペースメーカーが入っていれば脈は必ず正常?
いいえ、必ず正常になるわけではありません。
ペースメーカーが入っていても、
- ペーシング不全
- センシング不全
- リード断線
- 電池消耗
などが起これば、徐脈や症状が出ることがあります。
また、ペースメーカーは「不整脈を全部治す機械」ではありません。
Af(心房細動)や頻脈性不整脈が起こることもあります。
そのため、
「ペースメーカーが入っているから安心」ではなく、症状・脈拍・心電図を総合的に見る
ことが大切です🩺
MRIは受けられる?
これは非常に重要なポイントです。
最近は「条件付きMRI対応ペースメーカー」が増えていますが、すべての患者さんがMRI可能とは限りません。
| 種類 | MRI対応 |
|---|---|
| 条件付きMRI対応 | 条件を満たせば可能 |
| 旧型・非対応機種 | 原則注意または禁止 |
そのため、MRI検査前には必ず、
- メーカー名
- 機種名
- MRI Conditionalの記載
を確認する必要があります。
MRIの可否は患者さんの安全に直結するため、必ず確認する習慣をつけましょう。
手帳を忘れた患者さんはどうする?
実際の臨床では、「今日は手帳を持ってきていないんです💦」という患者さんも少なくありません。
その場合は、
- 電子カルテの確認
- 循環器外来へ問い合わせ
- 植込み施設へ確認
などで情報収集を行います。
特に、MRIや手術前など安全確認が必要な場面では、自己申告だけで判断しないことが重要です。
また、患者さんには、
「ペースメーカー手帳は保険証と同じくらい大切」
と説明し、常時携帯してもらうよう指導しましょう😊
🌟今の職場、教育体制に不安はありませんか?
循環器や急性期では、「聞きづらい」「忙しくて教えてもらえない」と悩む看護師さんも多いですよね💦
もし今の環境に不安を感じているなら、教育サポートが整った職場を探してみるのも一つの方法です😊
✅まとめ☆この記事で学べるペースメーカー手帳の見方
この記事のまとめポイント
この記事での再重要部位👉
- ペースメーカー手帳では「モード」と「下限レート」を最優先で確認する
- DDDは心房+心室、VVIは心室のみを見るモード
- 症状・脈拍・心電図を合わせてアセスメントすることが重要
記事のまとめ
ペースメーカー手帳は、ただの記録帳ではありません。
そこには、患者さんの病態や安全管理に必要な情報がたくさん詰まっています。
特に新人看護師さんは、最初は難しく感じるかもしれません。
でも、
- モードを見る
- 下限レートを確認する
- 症状と結びつける
この3つを意識するだけでも、アセスメント力はかなり変わってきます😊
ぜひ、患者さんを受け持った時にはペースメーカー手帳を開いて、「この患者さんの心臓はどうサポートされているのかな?」と考える習慣をつけてみてくださいね🌸
引用
- 日本循環器学会 / 日本不整脈心電学会合同ガイドライン
参考
- 病気がみえる 循環器(メディックメディア)
- 各ペースメーカーメーカー医療従事者向け情報
- 日本不整脈心電学会






