「SSS患者の心電図波形、これで本当に合ってる?」「徐脈頻脈症候群発生時、まず何を優先すべき?」
そんな不安を抱える看護師さんへ。
洞不全症候群のアセスメントには、波形判読の3つの着眼点とタイムライン別対応フローが鍵となります。
本記事では、臨床現場で即活用できる「洞停止と洞房ブロックの見分け方」から、ペースメーカー適応判断の最新基準までを症例シナリオ付きで解説。
今日から変わる5つのポイント
✓ 緊急時に迷わないアダムス・ストークス発作対応チェックリスト
✓ 医師に伝えるべき観察データの抽出方法
✓ 2025年改訂ガイドライン反映の治療選択アルゴリズム
✓ 若年患者 vs 高齢患者で異なるアプローチ比較表
「心電図モニターのアラーム音にドキッとしない」確かな判断力を、この15分で手に入れましょう。
🧠 SSSの基礎知識|看護師が知っておくべき3つのポイント
「SSSって何?」「洞停止と洞房ブロックの違いがわからない…」そんな悩みを5分で解決します!💡
看護師さんが現場で役立つ「3つの黄金ルール」を伝授しますよ♪
まず心電図を確認しましょう!
心カテブートキャンプより引用
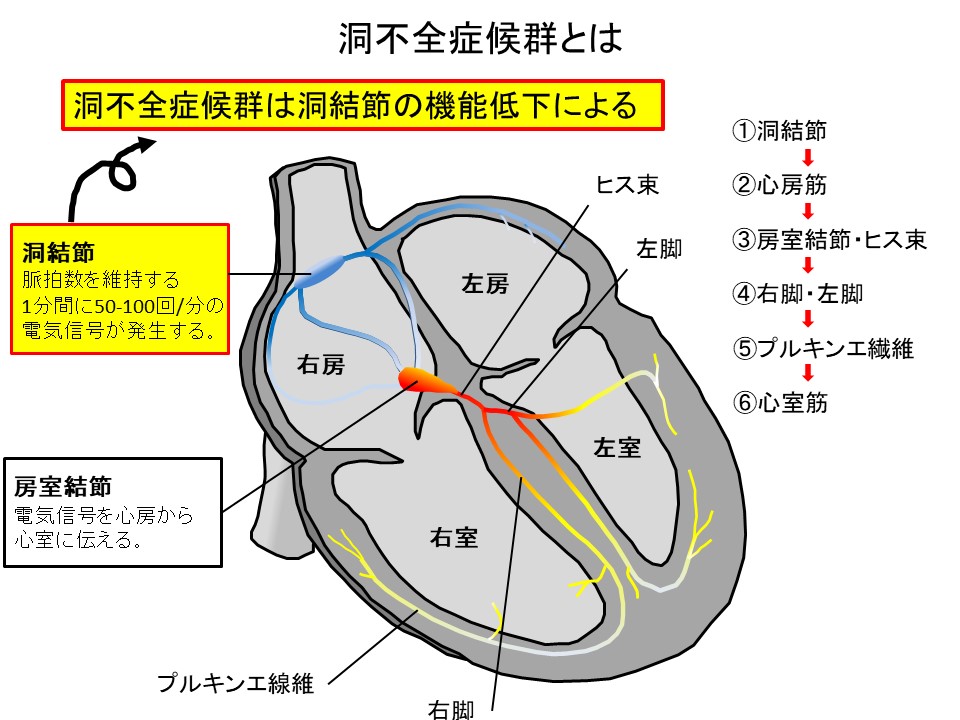
【超重要】SSSの定義と病態生理
SSSの正体は「心臓のペースメーカー機能障害」 🔋
「洞結節がうまく働かず、脈が遅くなったり止まったりする状態」と覚えましょう💡
大阪急性期・総合医療センターより引用
⚠️ 「洞停止」と「洞房ブロック」の決定的違い
| 洞停止 | 洞房ブロック | |
|---|---|---|
| 原因 | 洞結節の機能停止 | 信号伝達障害 |
| 心電図 | 不規則なP波消失 | P波間隔が規則的 |
| 危険度 | 突然の長い停止に注意 | 予測可能なパターン |
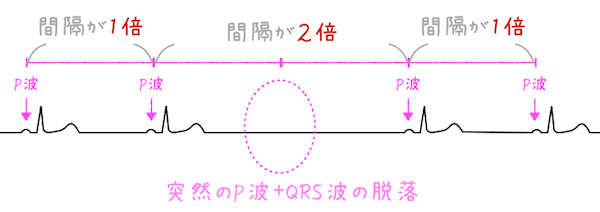
✅ 徐脈頻脈症候群のメカニズム図解
-
心房細動などの「頻脈発作」発生 🔥
-
発作終了後に「洞停止」が発生 ⏸️
-
脳血流低下で失神リスク 💢
⇒「ジェットコースター心拍」と覚えて!
💉 5分でわかる!代表的な検査方法
「この検査、本当に正しくできてる?」不安を解消 🩺
ホルター心電図の正しい装着テク
× NG例:電極が汗で剥がれる
○ 正しい手順:
-
皮膚をアルコールで脱脂 🧴
-
電極の位置を肋骨に沿って配置 📍
-
記録中は「症状日記」を併用 📝
⇒ 72時間連続記録が診断率UPの秘訣!
運動負荷試験の意外な落とし穴
「階段昇降テスト中に…」
× 見逃しがち:
・運動後の回復期の徐脈 🏃♀️→🐢
・血圧測定タイミングのズレ 💦
⇒ 測定は「運動直後+5分後」が必須!
⚡ 緊急対応マニュアル|アダムス・ストークス発作を見逃さない
「モニターのアラームが鳴った!この波形、まさか…?」
そんな緊急事態に迷わないための「5秒チェック術」をお届けします💨
看護師さんが現場で役立つ判断フローを完全解説!
🚨 発作予兆を見極める5秒チェック
「この症状、本当に前兆?」を見分ける3ステップ
-
視線チェック 👀:患者の目が虚ろになっていないか
-
皮膚チェック 🤲:冷や汗が出ていないか
-
呼吸チェック 🌬️:浅く速い呼吸になっていないか
ただし、自覚症状のない患者さんも多いので心電図チェックは必須!
モニター波形の危険サイン3パターン
| パターン | 特徴 | 対応 |
|---|---|---|
| 洞停止3秒↑ | P波が突然消失 | 酸素マスク準備 |
| 心室細動 | ギザギザ波形 | AED要請 |
| 完全房室ブロック | P波とQRSがバラバラ | アトロピン準備 |
血圧測定の意外な盲点
× NG例:運動直後に測定
○ 正しいタイミング:
① 安静時 ② 症状出現直後 ③ 5分後
⇒ 収縮期血圧<80mmHgは赤信号! 🚩
🏃♀️ 実践!優先順位決定フロー
「やるべきこと」が一目でわかる!
-
第一対応 💨:
→ 気道確保&酸素投与(5L/分) -
第二対応 📞:
→ 医師へ「心停止時間」を報告(例:洞停止4秒) -
第三対応 📋:
→ 家族へ「現在安定しています」と簡潔説明
医師連携の黄金タイムライン
| 時間 | 行動 |
|---|---|
| 0-30秒 | モニター記録開始 |
| 1分 | 12誘導心電図実施 |
| 3分 | 静脈ライン確保 |
| 5分 | 検査データ提示準備 |
家族対応のNGワードベスト3
-
「大丈夫です」→ 根拠を示す
-
「心臓が止まりました」→ 「一時的に脈が遅くなっています」
-
「原因不明です」→ 「精密検査が必要な状態です」
📈 最新治療トレンド|2025年ガイドライン完全解説
「ペースメーカー適応が変わったって聞いたけど…」「高齢者の禁忌って何?」
そんな疑問を2025年最新データで解決!💊
看護師さんが知るべき「5つの新常識」をピックアップします♪
🆕 ペースメーカー適応の新基準
「従来の基準とどこが変わった?」が3分でわかる!
🔍 2025年主要変更点:
・洞停止時間「3秒→2.5秒」に短縮
・無症候性でも「24時間心拍数<7万回」で適応
・若年層はMRI対応機器が第一選択に 🧲
若年患者の選択肢「MRI対応機器」
| メリット | デメリット |
|---|---|
| 生涯で平均3回のMRI可能 🏥 | 電池寿命が5年短い 🔋 |
| 電極トラブル減少率42% ↓ | 費用が2割高 💰 |
高齢者ケアの意外な禁忌
× 避けるべき処置:
・リードレス型(合併症リスク↑)
・DDDモード(心房細動誘発率38% 😱)
⇒「VVIモード+服薬管理」が鉄則!
💊 薬物療法の落とし穴

「この薬、本当に大丈夫?」を見極める3つの視点 👩⚕️
抗不整脈薬vsβ遮断薬の使い分け
| 抗不整脈薬 | β遮断薬 | |
|---|---|---|
| 適応 | 頻脈発作時 ⚡ | 徐脈予防 🛡️ |
| リスク | QT延長 ➕ | 気管支収縮 🌬️ |
| 検査値 | K>4.5必須 | HR>50確認 |
併用禁忌チェックリスト ✅
-
利尿剤 → 低K血症リスク ↑
-
抗凝固薬 → 出血しやすい部位の観察必須 🩸
-
SSRI → QT延長の相乗効果に注意 💊
⇒ 併用時は「心電図+血液検査」を週1で!
🔍 症例別アプローチ|若年vs高齢患者で変わる看護ケア
「20代と80代、同じSSSでも対応が全然違う!?」💡
患者さんの年代別に「ここだけは押さえて!」というポイントを症例付きで解説します♪
👩⚕️ 20代患者の意外なリスク
「若いから大丈夫」は危険! 🚨
20代SSS患者の3大リスク:
-
妊娠中の血流変化で失神率2倍↑ 🤰
-
スポーツ中の突然の洞停止リスク 🏃♀️
-
心理的ストレスによる不整脈悪化 💢
妊娠中のモニタリング重点ポイント
| 時期 | 対策 |
|---|---|
| 妊娠初期 | 週2回のホルター心電図 📆 |
| 中期 | 腹部超音波で胎児心拍確認 👶 |
| 後期 | 分娩時はテレメーター必須 🔄 |
スポーツ制限の判断基準
✅ 許可OK:ヨガ・ウォーキング 🧘♀️
❌ 禁止必須:
・水泳(溺水リスク↑)🏊♀️
・重量挙げ(バルサルバ効果)🏋️♀️
⇒「1分間心拍120以下」が安全基準!
👵 認知症併存ケースの対応術
「薬飲んだっけ?」を防ぐ5つの工夫 💊
-
時計型ピルケース(アラーム付き)⏰
-
服薬カレンダーにシール貼り 📅
-
介護者とLINEで報告システム 📱
-
お薬カラーチャート作成 🎨
-
飲み忘れ防止アプリ導入 📲
家族との連携フローチャート
発作発生
↓
① 安全確保(10秒以内)🛡️
↓
② 家族へ「現在の状態」を伝達 📞
(例:母の脈は現在50台で安定しています)
↓
③ 次回受診日を再確認 🔍💡 患者家族への説明術|信頼を築くコミュニケーション5原則
「専門用語がわからない…」「医師の説明をもっと噛み砕いて!」
家族のそんな声に応える「伝わる説明のコツ」をご紹介します✨
看護師さんが明日から使える実践テク満載です♪
🗣️ 専門用語を伝えない技術
「心電図波形を料理に例える」🍳
| 専門用語 | たとえ話 |
|---|---|
| 洞停止 | 「心臓のタイマーが一時停止」 |
| 徐脈頻脈 | 「心拍数のジェットコースター」 |
| PQ間隔 | 「心房から心室への宅配便の配達時間」 |
資料作成の3大ポイント 📌
-
ビジュアル優先:
→ 医療イラストより「天気予報マーク☀️☔」で説明 -
色分けルール:
→ 赤=緊急/青=観察/緑=安全 -
3行以内ルール:
→ 1項目=1画面で完結させる
例:「T波は心臓の休憩タイム☕」とイラスト付きで説明
🤝 チーム連携の極意
医師との情報共有フォーマット 📋
【患者ID】
■ 本日の異常波形 🚨:洞停止2回(最長3秒)
■ 家族の反応 👪:「脈が遅いとどうなりますか?」
■ 要確認事項 ❓:β遮断薬の継続可否
他職種連携チェックリスト ✅
| 職種 | 共有項目 |
|---|---|
| 介護士 | 服薬時間ズレ歴 📆 |
| リハビリ | 運動中の心拍上限 💓 |
| 栄養士 | カフェイン摂取量 ☕ |
🌟 SSSケアの未来へ|看護師が築く希望の橋

みなさん、ここまでお疲れさまでした! 🎉
SSSという複雑な不整脈の世界、一緒に旅してきましたね。
でも、これで終わりじゃありません。
むしろ、新たな看護の冒険の始まりです! 💪
🔑 押さえておきたい3つのポイント
-
患者さんの目線で考える 👀
心電図の波形よりも、患者さんの不安や希望に耳を傾けましょう。 -
チーム医療のハブになる 🤝
医師、薬剤師、リハビリスタッフ…みんなの架け橋になるのは、あなたです! -
最新知識をキャッチアップ 📚
SSSの治療法は日々進化中。学び続ける姿勢が、患者さんの未来を明るくします。
💡 明日からの行動プラン
-
患者さんの心電図を「電車のダイヤ」に例えて説明してみよう
-
チーム内で「SSS勉強会」を企画してみよう
-
患者さんの「できた!」を一緒に喜ぶ時間を作ろう
さぁ、明日からまた一緒に、SSSケアの新しいページを開いていきましょう! 🌈✨
「専門用語なしで、家族の不安を解消する技術」をマスターして、信頼される看護師を目指してくださいね💪