「労作時ってよく聞くけど、具体的に何を指しているのか分からない…」
「労作時に呼吸困難があるって言われたけど、どう観察すればいいの?」
この記事では
- 労作の意味と看護での使い方
- 労作時に起こる身体の変化と異常サイン
- 労作を踏まえた看護観察とケアのポイント
が分かりますよ♪
結論👉
労作とは「体を動かすことによる負荷」のことで、看護では患者の状態変化を見極める重要な指標として使われます。
この記事では、労作の基本から看護での観察・ケアまでをやさしく解説します😊
労作とは何かを看護視点でわかりやすく解説
まずは「労作」という言葉の基本から整理していきましょう。
看護の現場では当たり前のように使われますが、実は患者の状態を評価する重要なキーワードなんです😊
労作の定義と具体例
労作とは、体を動かすことで身体にかかる負荷のことを指します。
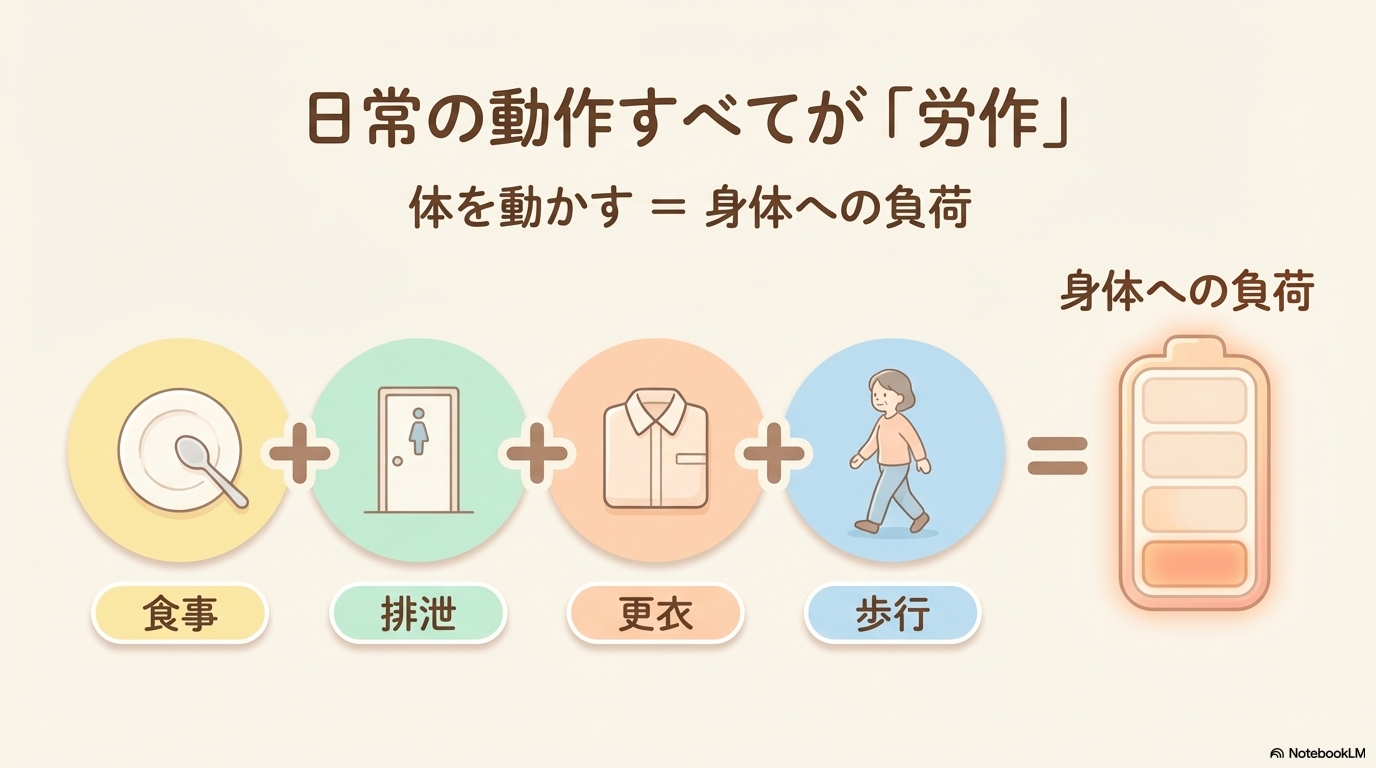
難しく感じるかもしれませんが、日常生活の動作(ADL)のほとんどが労作に含まれます。
- 歩行する
- トイレに行く
- 食事をする
- 着替える
- ベッドから起き上がる
つまり、「何か体を動かす=労作」と考えるとイメージしやすいですよ。
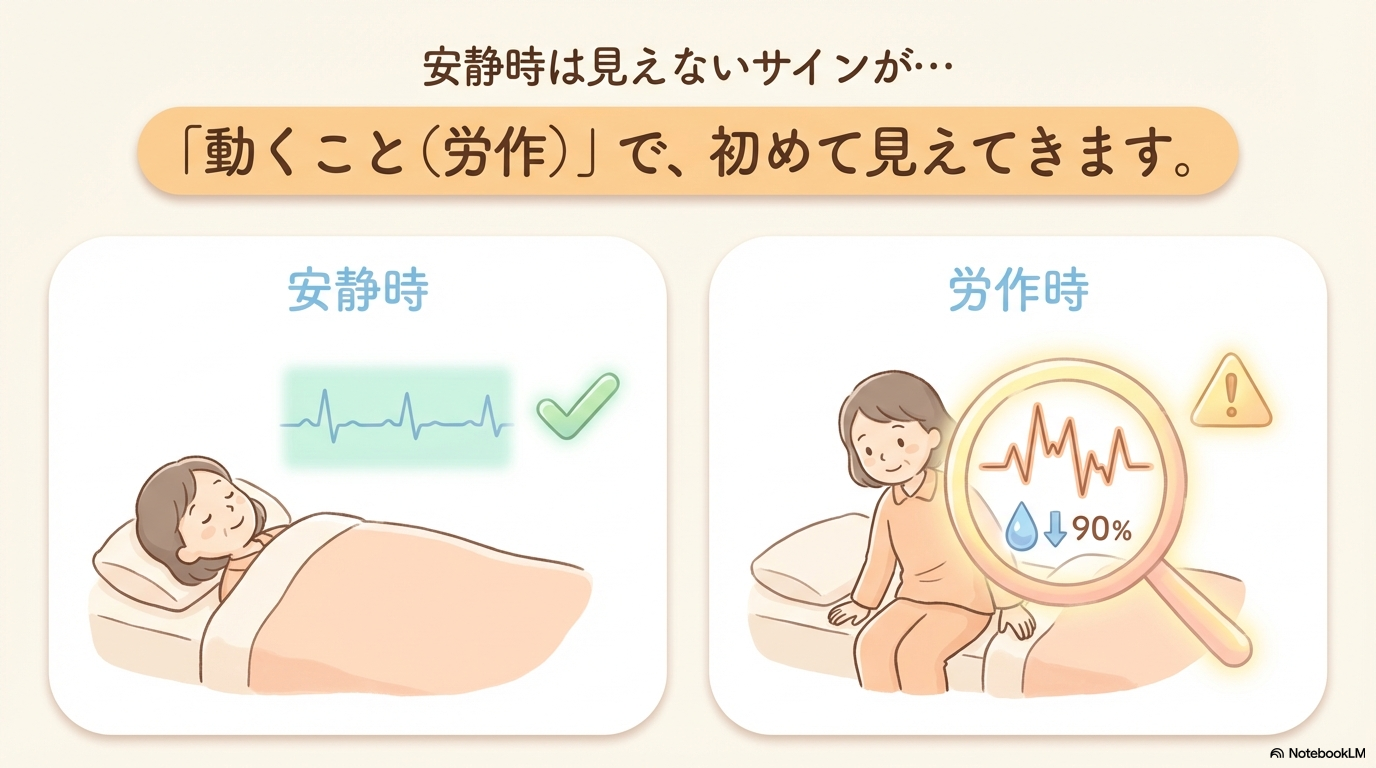
安静時と労作時の違い
看護では「安静時」と「労作時」を分けて考えることがとても重要です。
| 状態 | 特徴 |
|---|---|
| 安静時 | 体を動かしていない状態(ベッド上・座位など) |
| 労作時 | 体を動かして負荷がかかっている状態 |
例えば、安静時は問題なくても、労作時になると息切れやSpO2低下が出る患者さんは多いですよね。
この違いを見ることで、「隠れている異常」に気づくことができます。
看護で「労作」が重要になる理由
なぜここまで労作が大切かというと、患者の“本当の状態”は労作時に現れることが多いからです。
安静時は問題なく見えても、少し動いただけで状態が崩れるケースは少なくありません。
- 心不全 → 労作時に呼吸困難が出現
- COPD → 動くとSpO2低下
- 術後患者 → 疲労やバイタル変動
このように、「どの程度の労作で症状が出るか」を見ることで、重症度や回復状況の判断につながります。
また、記録や報告でもよく使われますよね。
- 「安静時は問題なし、労作時に呼吸困難あり」
- 「軽労作でSpO2低下あり」
このような表現ができると、患者の状態をより正確に伝えられるようになります✨

ここを意識できると、アセスメント力がぐっと上がるわよ😊
労作時に起こる身体の変化と症状
労作は単なる「動き」ではなく、身体にとっては大きな負荷です。
そのため、労作時にはさまざまな生理的変化が起こります。
ここでは、正常な変化と異常のサインをしっかり見分けられるように整理していきましょう😊
労作時の正常なバイタル変化
労作をすると、体は酸素を多く必要とするため、循環や呼吸が活発になります。
- 心拍数の増加
- 呼吸数の増加
- 血圧の軽度上昇
これらは正常な反応であり、身体が負荷に対応している証拠です。
ただし重要なのは、「回復できるかどうか」です。
労作後に安静に戻ったとき、数分でバイタルが元に戻る場合は問題ありませんが、戻らない場合は注意が必要です。
労作時に出現する異常症状
労作時に以下のような症状が見られた場合は、身体が負荷に耐えられていないサインです。
- 呼吸困難(息切れ)
- SpO2低下
- 強い疲労感
- 動悸
- チアノーゼ(唇や爪が紫色)
特に注意したいのは、安静時は問題ないのに、労作で初めて症状が出るケースです。
これは心不全や呼吸器疾患の初期サインであることもあり、見逃さない観察が大切になります。
労作時呼吸困難のメカニズム
労作時に呼吸困難が起こるのは、酸素の需要と供給のバランスが崩れるためです。

体を動かすと筋肉が多くの酸素を必要としますが、心臓や肺の機能が低下していると、それに応えられません。
- 心不全 → 心臓が血液を十分に送り出せない
- COPD → 酸素の取り込みが低下している
その結果、体は「苦しい」という形でサインを出します。
このとき看護師は、「どの程度の労作で症状が出たか」を具体的に把握することが重要です。
たとえば、
- ベッド上での体動で出るのか
- トイレ歩行で出るのか
- 長距離歩行で出るのか
これによって、重症度や悪化のサインを判断できるようになります✨
労作が制限される疾患とその特徴
労作はすべての患者さんに関係しますが、特に心臓や呼吸に関わる疾患では大きく影響を受けます。
ここでは、臨床でよく出てくる疾患と労作の関係を整理していきましょう😊
心不全と労作制限の関係
心不全では、心臓のポンプ機能が低下しているため、労作時に必要な血液を十分に送り出せません。
その結果、労作時呼吸困難や易疲労感が出現します。
- 軽い動作でも息切れが出る
- 階段や歩行で呼吸苦が悪化する
- 進行すると安静時にも症状が出る
このように、「どの程度の労作で症状が出るか」は、心不全の重症度を判断する重要な指標になります。
実際にNYHA分類でも、労作時の症状の有無で評価されていますよね。
COPDなど呼吸器疾患との関係
COPD(慢性閉塞性肺疾患)などでは、酸素を取り込む力が低下しているため、労作によってすぐに酸素不足になります。
特に特徴的なのが、労作時のSpO2低下です。
- 安静時はSpO2正常
- 歩行や動作でSpO2が低下
- 息切れが強くなる
このような患者さんでは、活動量の調整や酸素療法の検討が必要になります。
また、「どの動作で低下するか」を把握することが、安全な生活支援につながります。
高齢者や術後患者における労作の考え方
高齢者や術後患者でも、労作への耐性は低下しています。
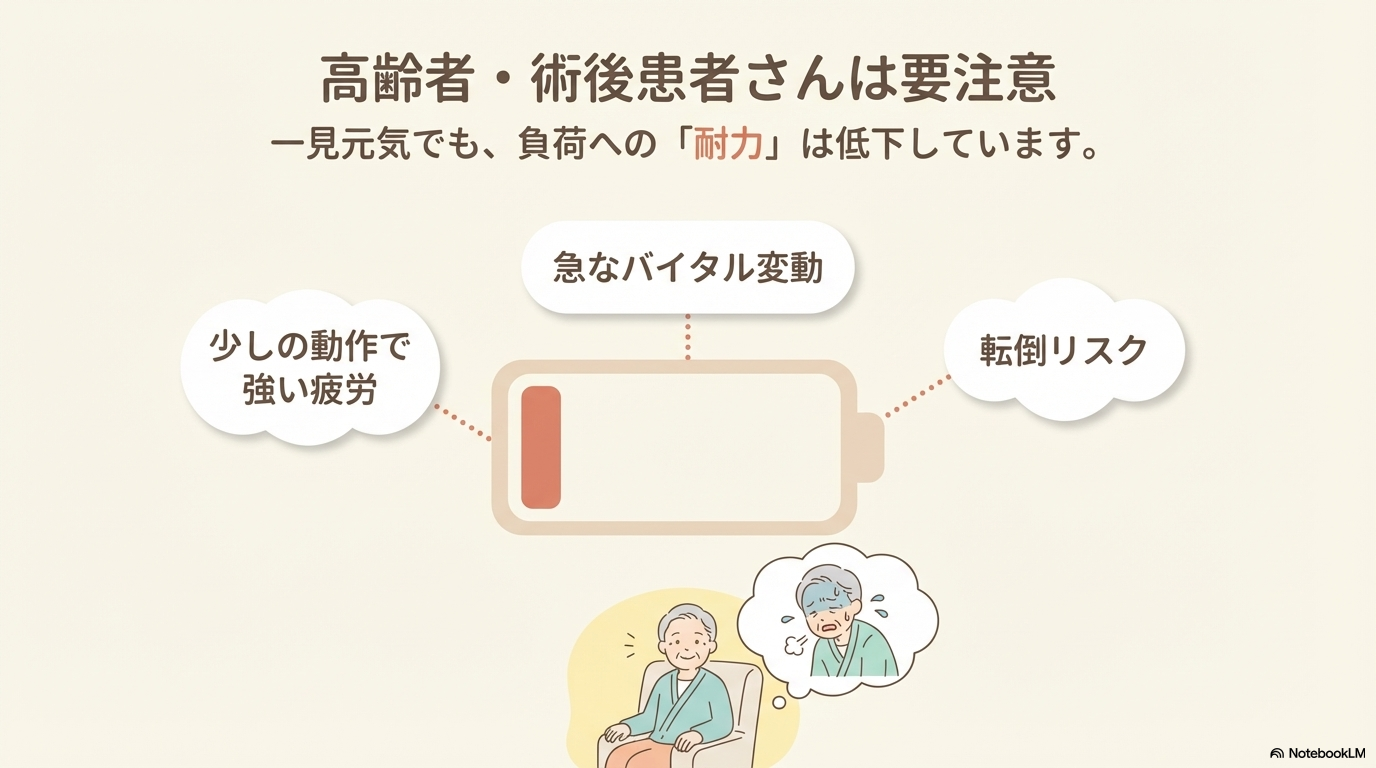
特に注意したいのは、一見元気そうでも、負荷に弱いケースです。
- 少しの動作で疲労が強い
- 離床後にバイタルが変動する
- 転倒リスクが高い
術後では、疼痛や麻酔の影響もあり、思っている以上に労作負荷がかかっています。
そのため看護では、「できるかどうか」だけでなく、安全にできるかという視点がとても大切です。
患者さんの状態に合わせて、無理のない活動レベルを調整していきましょう✨
労作時の看護観察ポイントとアセスメント
労作は「意味を知るだけ」では不十分で、実際の現場では観察→判断→行動につなげることが重要です。
ここでは、労作時に看護師が見るべきポイントとアセスメントのコツを具体的に解説します😊
労作前・中・後の観察ポイント
労作の評価は「タイミング」で分けて考えると整理しやすいです。
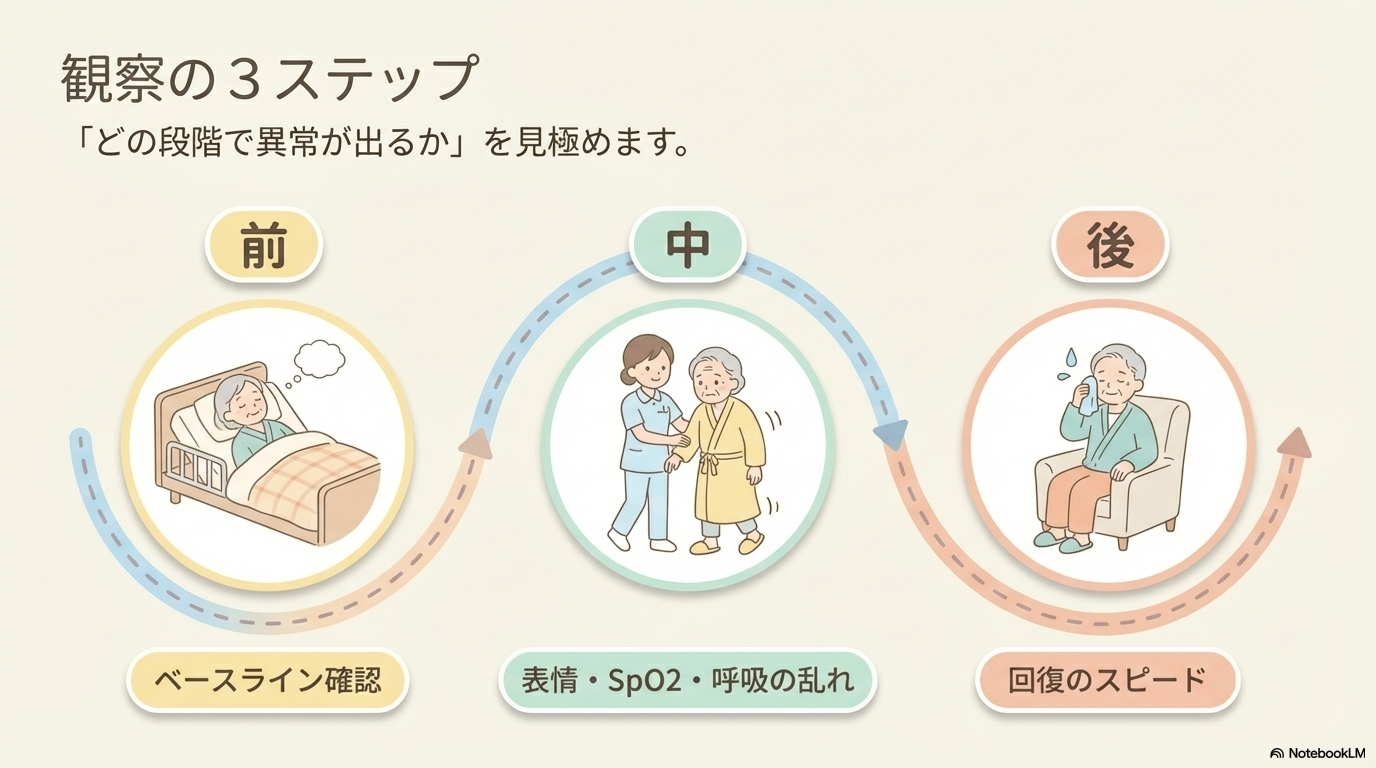
| タイミング | 観察ポイント |
|---|---|
| 労作前 | 安静時のバイタル、呼吸状態、倦怠感 |
| 労作中 | 呼吸状態、表情、SpO2、動作の様子 |
| 労作後 | 回復の速さ、バイタルの戻り、疲労の程度 |
特に重要なのは、「どの段階で異常が出るか」です。
労作中に出るのか、終わった後に出るのかで、原因や重症度の判断が変わってきます。
SpO2や呼吸状態の評価
労作時の観察で特に重要なのが呼吸状態です。
- SpO2の低下
- 呼吸数の増加
- 努力呼吸(肩で呼吸しているなど)
- 会話が続かない
中でも、労作でSpO2が低下するかどうかは非常に重要な指標です。
安静時が正常でも、労作で低下する場合は、呼吸機能の余裕がない状態と考えられます。
また、「どの動作で低下したか」まで具体的に把握することで、より正確な報告につながります。
労作耐容能のアセスメント方法
労作耐容能とは、「どの程度の活動に耐えられるか」という指標です。
評価のポイントは、症状が出る活動レベルを見ることです。
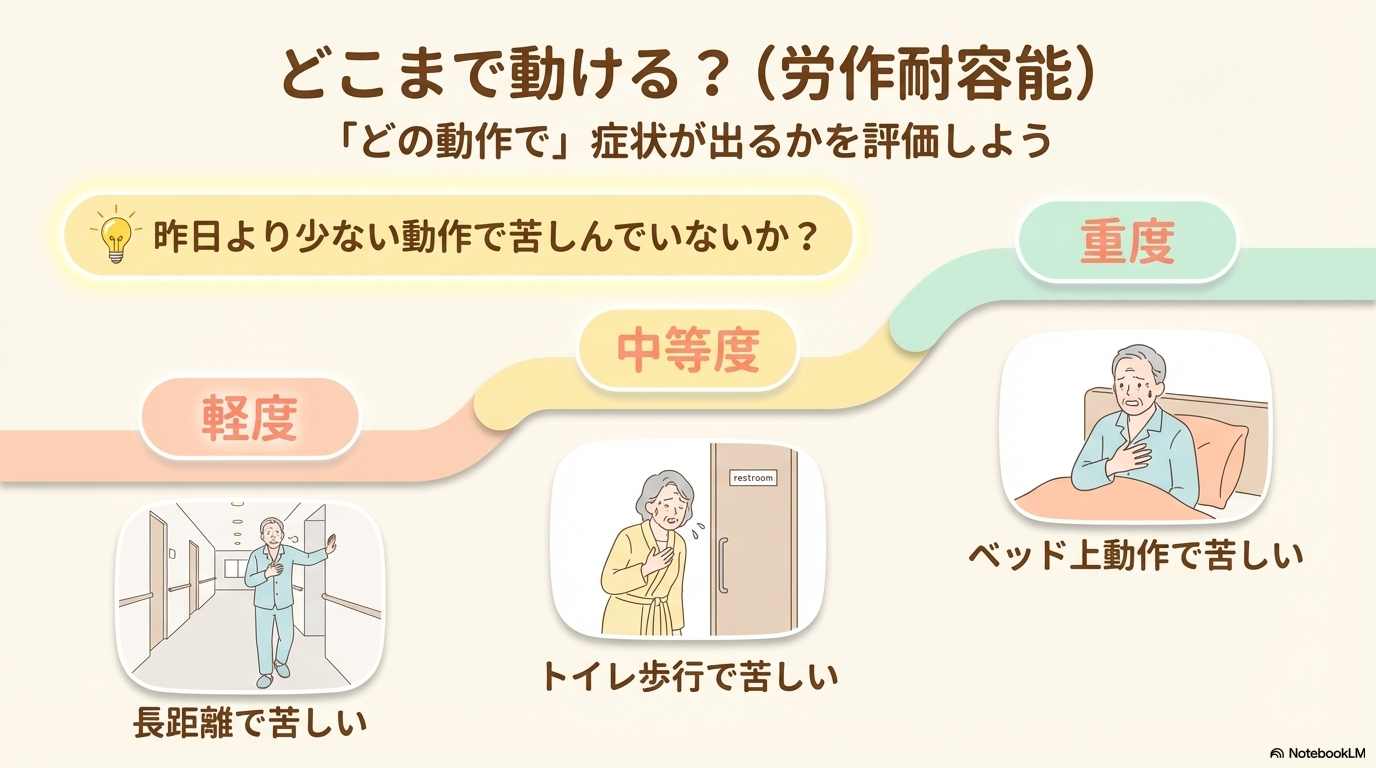
- ベッド上動作で症状あり → 重度
- トイレ歩行で症状あり → 中等度
- 長距離歩行で症状あり → 軽度
このように整理すると、状態の変化にも気づきやすくなります。
さらに、前日と比べてどうかという視点も大切です。
「昨日より少ない労作で息切れが出ている」場合は、悪化のサインかもしれません。
📩 ワンポイント
労作の評価って難しく感じますよね。
「自分のアセスメント合ってるのかな…」と不安になることもあると思います。
そんなときは、現場経験のある看護師に相談できる環境も大切です。
LINE登録であなたに合った職場を探してみませんか?
労作は“なんとなく”ではなく、しっかり評価できると看護の質が一気に上がりますよ✨
労作を考慮した看護ケアと安全な関わり方
労作の評価ができるようになったら、次は実際のケアにどう活かすかが大切です。
ここでは、患者さんの状態に応じた安全な関わり方を具体的に解説します😊
労作制限が必要な患者への対応
労作で症状が出る患者さんには、無理な活動を避けることが重要です。
ただし、「動かさない」ではなく、安全な範囲で調整することがポイントです。
- 動作を分割する(例:一度に全部やらない)
- 休憩をはさむ
- 動作前後でバイタル確認
過度な労作は悪化につながりますが、完全な安静も筋力低下や廃用症候群のリスクがあります。
「どこまでなら安全か」を見極めるのが看護師の役割です。
安全な離床・活動の進め方
離床や活動は段階的に進めることが大切です。
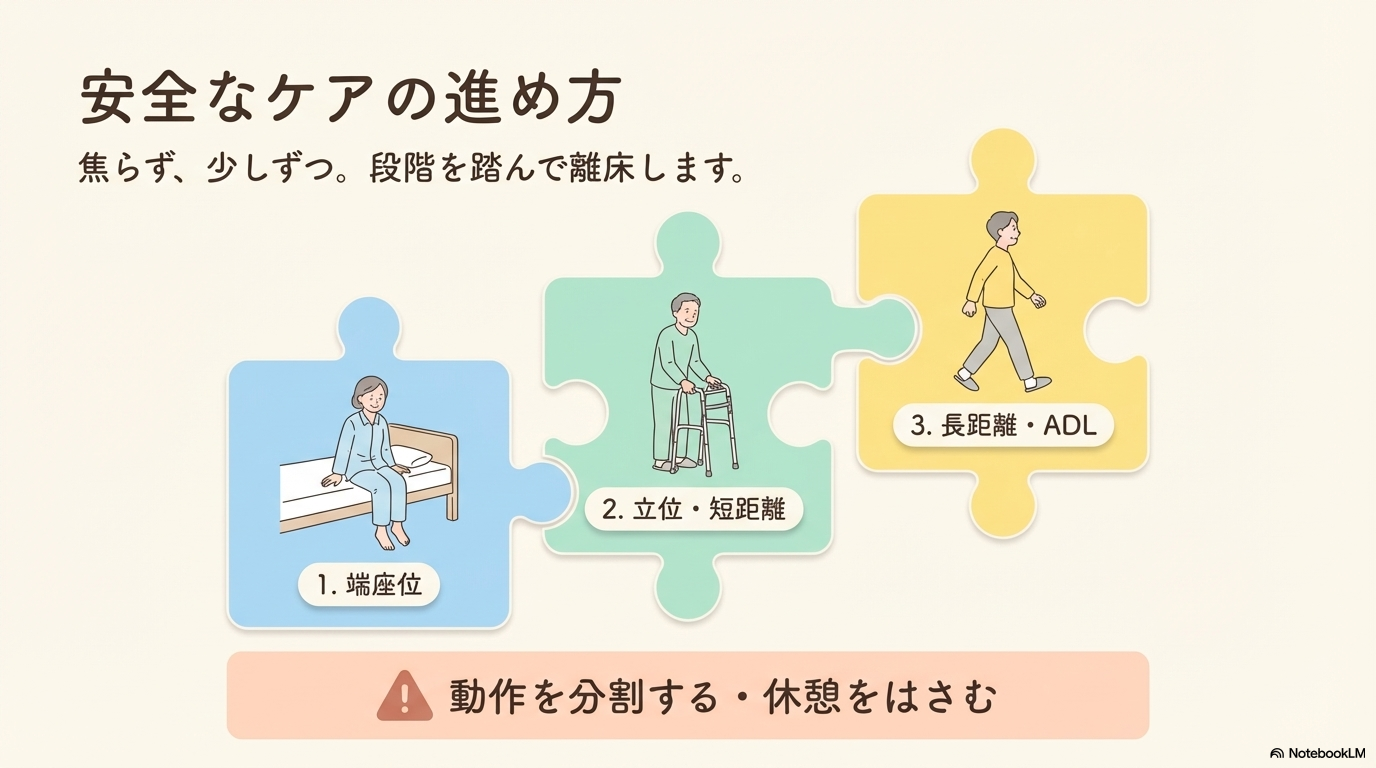
| 段階 | 内容 |
|---|---|
| 第1段階 | ベッド上での体動・座位 |
| 第2段階 | 立位・短距離歩行 |
| 第3段階 | 長距離歩行・日常生活動作 |
このように段階を踏むことで、急な負荷を避けることができます。
また、活動中は表情・呼吸・SpO2をしっかり観察し、異常があればすぐに中止する判断も重要です。
患者教育とセルフマネジメント支援
退院後も安全に生活するためには、患者さん自身が労作をコントロールできることが大切です。
- 「息切れが出たら休む」
- 「無理をしない」
- 「自分の限界を知る」
こうしたポイントを具体的に伝えることで、再入院の予防にもつながります。
特に心不全やCOPDの患者さんでは、労作のコントロール=症状コントロールになります。
日常生活の中で「どのくらい動いていいのか」を一緒に考えていくことが、看護の大切な役割です✨
✅まとめ|この記事で学べる労作の看護ポイント
この記事での再重要部位👉
- 労作とは体を動かすことで生じる負荷であり、状態評価の指標になる
- 労作時の症状やSpO2低下は異常のサインとして重要
- 労作耐容能を把握することで安全な看護ケアにつながる
記事のまとめ
労作は、ただの「動作」という意味ではなく、患者の状態変化を見抜くための大切な視点です。
安静時では問題がなくても、労作によって初めて現れる異常はとても多くあります。
そのため看護では、「どの程度の労作で、どんな症状が出るのか」を丁寧に観察し、アセスメントにつなげることが重要です。
最初は難しく感じるかもしれませんが、意識して見るだけで患者さんの見え方が変わってきますよ😊
ぜひ明日からの看護に活かしてみてくださいね✨
引用・参考
📚引用
📖参考
- ナース専科 労作の意味
- Medical Note 労作時呼吸困難