「甲状腺の患者さん、頻脈と発汗がすごい…これって“いつもの亢進”で様子見?それとも急変の入口?」
T3、T4、TSHは分かるけど、急性期で“いま危ないサイン”に結びつけるのが難しいんですよね…
この記事では
- 甲状腺ホルモン(T3/T4)の働きを急性期で使える形に整理
- 頻脈・発熱・意識変容が起きる理由を“作用”から逆算
- 観察の優先順位と報告の着眼点(中堅向け)
が分かりますよ♪
結論👉
甲状腺ホルモンは全身の代謝を上げる「生命活動のアクセル」です。
急性期では、頻脈・高体温・精神神経症状=アクセル踏み抜きの兆候として、循環・体温・意識の変化を最優先で追うのが要点です。
この記事では、甲状腺ホルモンの働きを「急変予測に使える形」でやさしく解説します😊
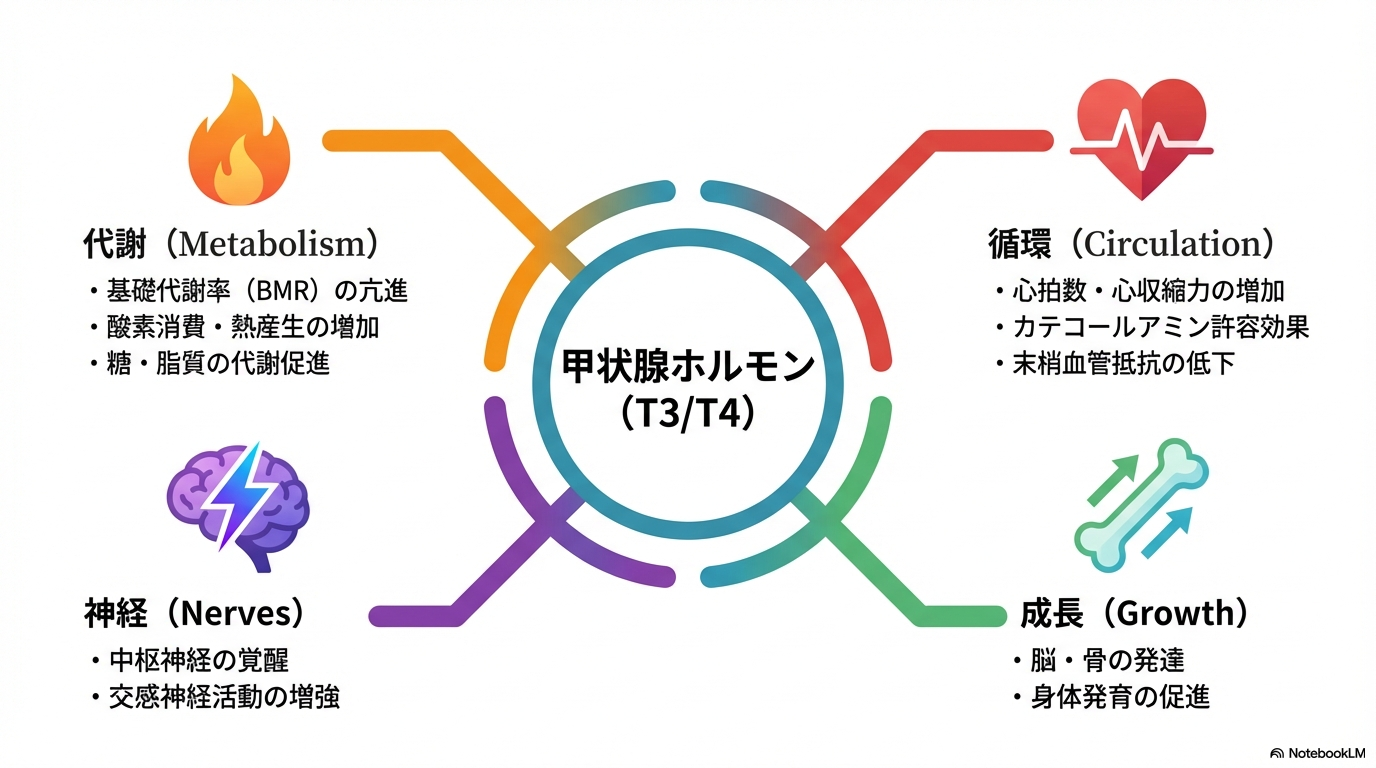
甲状腺ホルモンの働きは「全身の代謝を動かすアクセル」
甲状腺ホルモン(T3・T4)は、全身の代謝・体温・心機能・神経発達などを調節するホルモンです。
看護では「内分泌の知識」として覚えるだけでなく、バイタル変動や精神症状の“背景にある生理作用”として理解できるかが急性期では大きな差になります🩺
基礎代謝を上げる=酸素消費と熱産生を増やす
甲状腺ホルモンの代表的な作用は、基礎代謝率(BMR)の亢進です。
細胞の酸素消費量を増やし、ATP産生を高めることで、全身のエネルギー代謝を促進します。
その結果、熱産生が増え、体温維持に関与します。
急性期では、
- 発熱
- 多汗
- 暑がり・寒がり
といった変化を「感染」だけで考えず、代謝アクセルの入り具合として評価できることが重要です。
糖・脂質・タンパク代謝を一気に回す
| 代謝の種類 | 作用の方向性 | 具体的な現象 | 臨床的な結果 |
|---|---|---|---|
| 糖代謝 | 促進 | 糖をどんどんエネルギーに変え、足りなければ新しく糖を作る(糖新生)。 | エネルギー枯渇による疲労感。 |
| 脂質代謝 | 促進 | 脂肪を分解してエネルギーにする。 | 体重減少、低コレステロール血症。 |
| タンパク代謝 | 分解優位
(高値時) |
本来は合成もするが、ホルモン過剰時は筋肉などを壊してエネルギーにする作用が勝る。 | 筋消耗(筋肉が痩せる)、筋力低下。 |
甲状腺ホルモンは、炭水化物代謝・脂質代謝・タンパク代謝すべてに作用します。
- 糖代謝:糖利用や糖新生を促進
- 脂質代謝:脂肪分解を促進(亢進で低コレステロール、低下で高コレステロール)
- タンパク代謝:通常は合成促進だが、高値では分解優位となり筋消耗へ
つまり、急性期で見える
- 体重減少
- 筋力低下
- 強い倦怠感
これらは単なる「栄養不良」ではなく、ホルモンによる代謝暴走の結果かもしれません。
心血管系への作用=循環の回転数を上げる
甲状腺ホルモンは、心拍数・心収縮力・心拍出量を増加させます。
さらに、交感神経カテコールアミンの作用を増強(許容効果)します。
このため、過剰では
- 頻脈
- 不整脈
- 心不全リスク上昇
低下では
- 徐脈
- 心拍出量低下
が起こります。
急性期ではここが最重要です。
頻脈は“症状”ではなく、ホルモン作用が循環に波及しているサインと捉えられると、急変予測の精度が上がります。

中堅としての一段深いアセスメントになりますよ🩺
次章では、T3・T4・TSHの関係を急性期の検査値解釈に落とし込みます。
T3・T4・TSHの関係を“急性期の検査値解釈”に落とす
急性期では「症状+検査値」で判断する場面が多いですよね。
だからこそ、T3・T4・TSHを“暗記”ではなく“フィードバックの流れ”で理解することが大切です。
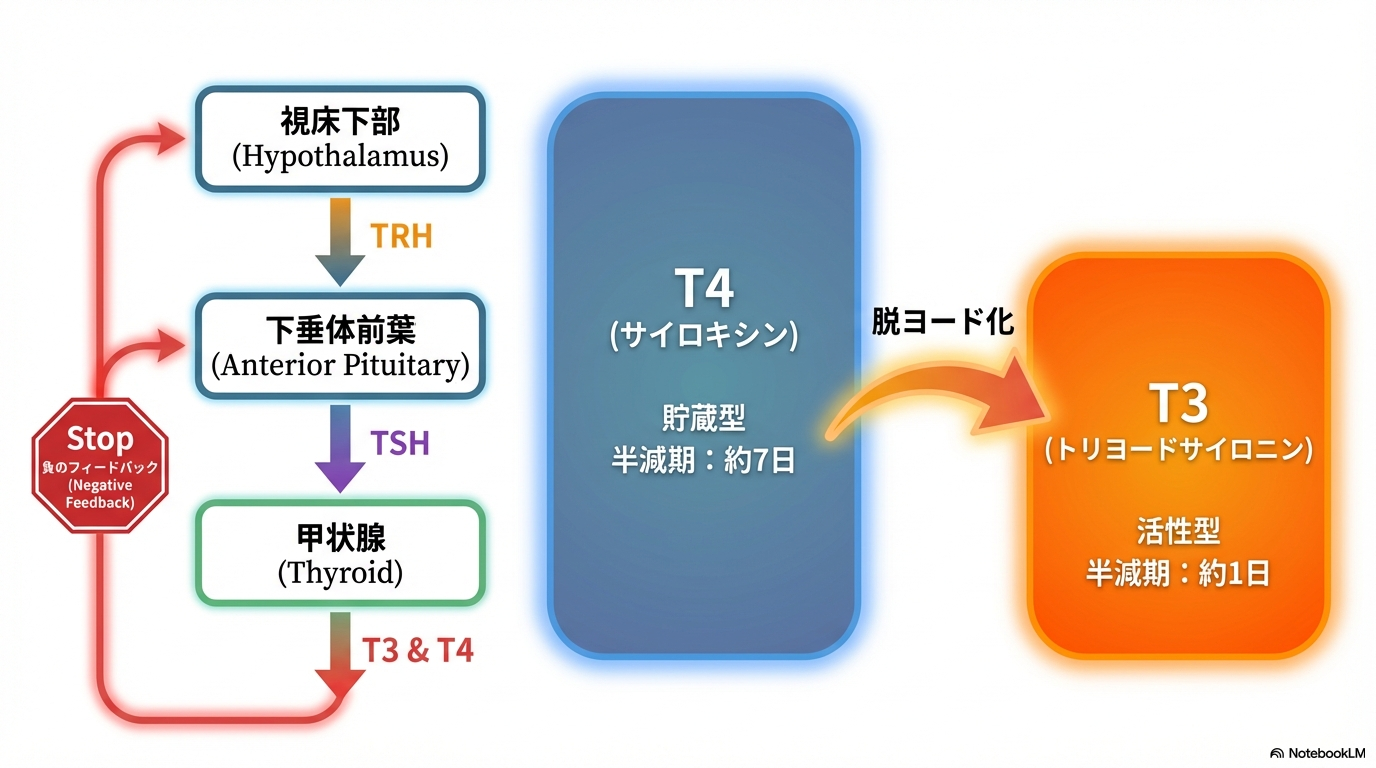
T4が約80%、T3が約20%分泌される
甲状腺ホルモンは主にT4(サイロキシン)とT3(トリヨードサイロニン)です。
分泌割合はT4が約80%、T3が約20%とされ、T4が大部分を占めます。
しかし実際に細胞に強く作用するのはT3です。
T4は多くが前駆ホルモン(プロホルモン)として存在し、肝臓などの末梢組織でT3へ変換されてから、標的細胞の核内受容体に結合して作用します。
- T4=ストック(運搬・貯蔵)
- T3=実働(アクセルを踏む成分)
急性期では、このイメージがあると「症状の強さ=T3作用の強さ」と結びつけやすくなります😊
HPT軸(視床下部-下垂体-甲状腺)と負のフィードバック
甲状腺ホルモンは、HPT軸で調節されています。
- 視床下部:TRH
- 下垂体:TSH
- 甲状腺:T3・T4
T3・T4が上昇すると、TRHとTSHは抑制されます。これが負のフィードバックです。
つまり、原発性(甲状腺そのものが原因)の場合は次のパターンが典型です。

| 状態 | T3/T4 | TSH | 急性期での意味 |
|---|---|---|---|
| 甲状腺機能亢進症 | ↑ | ↓ | 代謝アクセル過剰。頻脈・発汗・不安・下痢などと整合 |
| 甲状腺機能低下症 | ↓ | ↑ | 代謝低下。徐脈・低体温・傾眠・便秘などと整合 |
ヨウ素は“材料”であることも忘れない
ヨウ素はT3・T4合成に必須です。
不足するとホルモン合成が低下し、甲状腺機能低下症や甲状腺腫の原因になります。
急性期では直接扱うことは少ないですが、長期経過のある患者や栄養状態が気になるケースでは、背景理解として役立ちます。

次章では、甲状腺ホルモンが増えたときに急性期で何が危険かを、作用から逆算して整理します。
甲状腺ホルモン増加で何が危険?(急性期での見方)
甲状腺ホルモンが増えると、身体は常に“代謝アクセルが踏まれている”状態になります。
急性期で重要なのは、その影響が循環・体温・神経系に強く出ることです。
頻脈・不整脈は循環過敏のサイン
甲状腺ホルモンは心拍数・心収縮力・心拍出量を増加させます。
さらにカテコールアミン受容体を増やし、交感神経作用を増強します。
その結果、安静時でも頻脈や動悸、不整脈が起こります。
感染や脱水、手術侵襲が重なると、心不全へ傾くリスクも高まります。
急性期では「頻脈=症状」ではなく、「循環が過敏化している状態」と捉えることが最重要です。
高体温・多汗は代謝亢進の結果
基礎代謝が上がることで酸素消費と熱産生が増えます。
発汗や暑がり、微熱〜高熱が出現します。
発熱がある場合、感染だけでなく代謝亢進の可能性も評価する視点が必要です。
精神神経症状は中枢の過覚醒
甲状腺ホルモンは中枢神経の覚醒度を高めます。
イライラ、不安、不眠、振戦などが見られます。
せん妄様の変化があっても、頻脈や発熱を伴う場合は甲状腺の関与を疑います。
下痢・体重減少は代謝加速の反映
消化管運動が亢進し下痢傾向になります。
脂質・タンパク分解が進むため、食べていても体重が減少します。
脱水や電解質異常が重なると循環はさらに不安定になります。
甲状腺クリーゼは緊急事態
高熱、著明な頻脈、血圧変動、意識障害が急速に進行する状態です。
バイタル変動と意識レベルの変化が同時に出たら即報告レベルです。

次章では、甲状腺ホルモン低下で見逃してはいけないサインを整理します。
甲状腺ホルモン低下で何が危険?(見逃しやすい側)
甲状腺ホルモンが低下すると、身体は“代謝が落ちた状態”になります。
亢進症のように派手な症状は出にくいため、急性期では見逃されやすいのが特徴です。
しかし、循環・呼吸・意識に波及すると一気に重篤化します。
徐脈・心拍出量低下は「ポンプ機能の低下」
甲状腺ホルモンは心拍数・心収縮力を維持する方向に働きます。
不足すると徐脈となり、心拍出量が低下します。
「もともと脈が遅い人」で終わらせず、
- 血圧の低下
- 易疲労感
- 活動耐性の低下
と合わせて評価することが重要です。
徐脈+傾眠+低体温がそろう場合は危険信号です。
低体温は「熱を作れない」サイン
基礎代謝が低下するため、熱産生が落ちます。
寒がり、冷感、皮膚乾燥などが見られます。
急性期では「高齢だから冷えやすい」で片づけず、代謝低下の可能性も評価します。
傾眠・無気力は中枢機能低下の反映
甲状腺ホルモンは中枢神経の覚醒維持にも関与しています。
不足すると、
- 傾眠
- 抑うつ傾向
- 思考力低下
がみられます。
せん妄や薬剤性と混同されやすいため、バイタルとセットで考える視点が重要です。
便秘・浮腫・皮膚乾燥は代謝低下のサイン
消化管運動が低下するため便秘になります。
また、非圧痕性浮腫(粘液水腫)や皮膚乾燥が見られます。
忙しい急性期でも、外見変化は拾いやすいヒントになります。
粘液水腫性昏睡は緊急事態
重度の低下症では、
- 著明な低体温
- 徐脈
- 低換気
- 意識障害
が進行します。
低体温と意識レベル低下が同時にある場合は即報告レベルです。

バイタルの小さなズレを丁寧に拾うのが中堅の力です🩺
次章では、急性期で迷わないための「観察優先順位」を整理します。
急性期看護での観察項目と優先順位
ここまでで、甲状腺ホルモンが循環・体温・神経に強く影響することが整理できました。
では急性期で実際にどう見るのか。ポイントは「全部見る」ではなく、優先順位を固定することです。

① 最優先:脈・体温・血圧(循環の安定性)
- 頻脈または徐脈
- 血圧変動
- 発熱または低体温
甲状腺ホルモンは心拍出量と熱産生に直結します。
まず循環が安定しているかを確認する。これが最優先です。
特に、
- 頻脈+発熱
- 徐脈+低体温
の組み合わせは重症化の入り口になり得ます。
② 次に意識レベル・精神状態
甲状腺ホルモンは中枢神経の覚醒にも関与します。
- 落ち着きのなさ・焦燥
- 傾眠・反応低下
せん妄・薬剤・感染と鑑別しつつ、バイタルとセットで評価します。
③ 消化器・体重・外見変化
下痢・便秘、体重変動、浮腫、皮膚乾燥などは“ヒント”になります。
循環が安定していることを確認したうえで、全身像を組み立てていきます。
中堅として求められるのは「背景から判断できること」
急性期は忙しく、常に人手が足りないことも多いですよね。
本当は丁寧にアセスメントしたいのに、業務に追われて余裕がない…そんなことはありませんか?
急性期では、
- 脈
- 体温
- 意識
この3つを固定で見る習慣が、判断のブレを減らします。
そこから消化器症状や体重変化を重ねると、ホルモン作用が立体的に見えてきます🩺
次はまとめ章です。
✅まとめ|この記事で学べる甲状腺ホルモンの急性期理解
この記事での再重要部位👉
- 甲状腺ホルモンは全身代謝を動かす“アクセル”である
- 亢進では頻脈・発熱・精神過覚醒、低下では徐脈・低体温・傾眠が軸になる
- 急性期では「脈・体温・意識」を最優先で評価する
記事のまとめ
甲状腺ホルモンは、代謝・循環・体温・神経系を広くコントロールするホルモンです。
急性期で本当に大切なのは、症状を“個別に見る”のではなく、ホルモン作用から逆算して全身像を組み立てることです。
頻脈があれば循環過敏を、低体温があれば代謝低下を、意識変化があれば中枢への影響を疑う。
「脈・体温・意識」を軸に評価するだけで、急変の見逃しは確実に減ります。
中堅として求められるのは、“知識を覚えていること”ではなく、背景から判断できること。
今日の患者さんで、ぜひ一度「このバイタル変化は、どのホルモン作用とつながるだろう?」と考えてみてください🩺
それだけで、あなたのアセスメントは一段深くなります😊
参考・引用文献
引用文献
- 日本甲状腺学会.甲状腺疾患診療ガイドライン.
- 日本内分泌学会.内分泌代謝疾患診療ガイドライン.
- MSDマニュアル家庭版(日本語版).甲状腺の病気の概要.
- 今日の治療指針.医学書院.(オンライン版:医書.jp)
- 南山堂.内分泌疾患の病態生理.