
「TAVI術後の患者さんをICUで受け持つことになったけど…何を一番優先して観察すればいいの?」
「ペースメーカーが入るかもって聞いたけど、どういう仕組みで起きるのか自信がない…」
この記事では
- TAVI術後ICUでの最優先観察ポイント
- 伝導障害・出血・脳梗塞の早期発見のコツ
- 早期離床と高齢者ケアの実践ポイント
が分かりますよ♪
結論👉
TAVI術後看護の中核は「循環動態の安定化」と「伝導障害・血管合併症の早期発見」です。
さらに、高齢重症弁膜症患者であることを前提に、脳梗塞予防と安全な早期離床を並行して進めることがICU看護のポイントになります。
この記事では、TAVI術後ICU管理の実践ポイントを、ガイドラインと臨床エビデンスを踏まえてやさしく整理します🩺😊
TAVIとは?ICU看護で押さえるべき前提
TAVI(経カテーテル大動脈弁植込み術)は、胸を開けずにカテーテルで人工弁を留置する低侵襲治療です。
ただし受ける患者さんは「高齢・重症大動脈弁狭窄症・心不全予備軍」が多く、術後は“低侵襲=軽症”ではないのがポイントなんですよね🩺
ICUで見るべきは「周術期リスク管理」+「カテ治療特有の合併症」
TAVI術後看護の軸は大きく2つです。
- 重症弁膜症患者としての周術期リスク管理(循環変動・心不全・腎機能・せん妄など)
- カテーテル治療特有の合併症の予防と早期発見(伝導障害、穿刺部出血/血管合併症、脳卒中など)
この2本を“同時並行”で見ていくのが、ICU/CCUの強みでもあり難しさでもあります😊
術後の流れ(ざっくり)を先にイメージしよう
多くの施設では、術後はICU/CCUで一晩(または短期間)管理し、問題がなければ一般病棟へ移行します。
ICUでは「急変の芽を早期に拾う」、病棟では「合併症の遅発を拾いながら早期離床と退院準備」が中心になります。
ICUで最初に立てたい“看護の目標”
受け持ち開始時に、頭の中でこの3つを目標として置くと、観察の優先順位がブレにくいです🌸
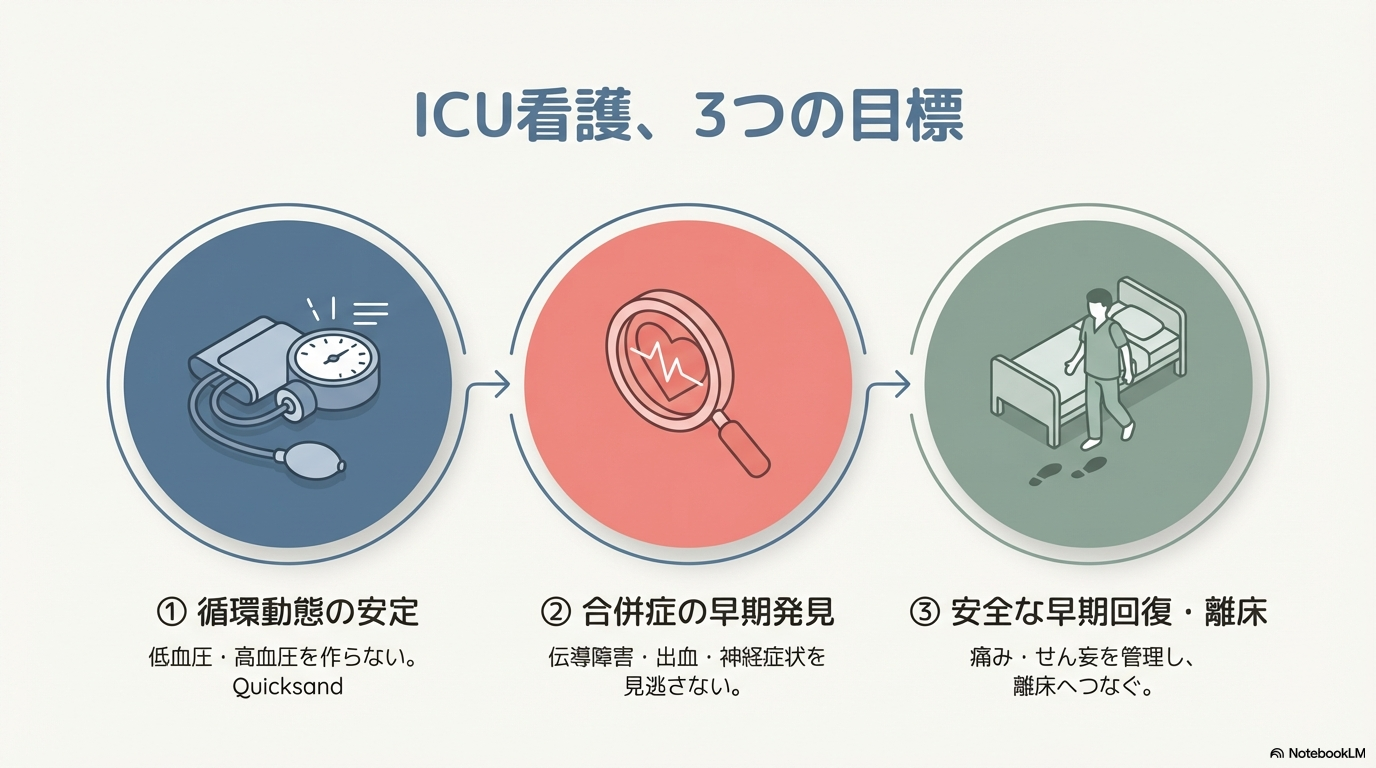
- ① 循環動態を安定させる(低血圧/高血圧を作らない)
- ② 伝導障害・出血・神経症状を早期発見する
- ③ 安全に“早期回復”へつなぐ(痛み・呼吸・せん妄・離床)
図で整理したい!ICUでの観察優先度(チェック表)
「結局、どれを先に見るの?」となりやすいので、まずはICUの観察を“優先度”で整理しておきます。
現場ではこの表を申し送りの軸にすると使いやすいです😊
| 優先度 | 観察テーマ | 見るポイント | “危ないサイン”の例 |
|---|---|---|---|
| 最優先 | 循環(血圧・脈・尿量) | BP/HRの推移、末梢冷感、尿量、皮膚灌流 | 持続する低血圧、急な高血圧、尿量低下、冷汗・意識変化 |
| 最優先 | 心電図(伝導障害) | 徐脈、LBBB、新規AVブロック、ペーシング依存 | 突然の徐脈、ブロック進行、めまい/失神前駆、血圧低下とセット |
| 高 | 穿刺部・血管合併症 | 出血/血腫、圧痛、下肢色調・冷感、足背動脈 | 増大する血腫、出血止まらない、下肢の蒼白/冷感、脈触れにくい |
| 高 | 神経(脳卒中) | 意識、構音、麻痺、視野、訴えの変化 | ろれつ不良、片側の脱力、急な不穏/傾眠、「いつもと違う」 |
| 中 | 呼吸・疼痛 | SpO₂、呼吸パターン、無気肺兆候、NRS | 努力呼吸、SpO₂低下、痛みで深呼吸できない、痰が出せない |
| 中 | せん妄・転倒リスク | 見当識、睡眠、環境、ライン自己抜去リスク | 夜間不穏、点滴/シース部を触る、急な興奮・幻視 |

の順に“崩れてないか”を見にいくと立て直しやすいですよ😊
術直後(ICU/CCU)の看護|観察項目と“即報告サイン”
TAVI術後のICU看護は、「急変の芽をどれだけ早く拾えるか」が勝負です。
術後数時間はとくに循環・伝導系の変化が出やすく、「なんとなく変」から急変に進むこともあります。
ここでは、ICUでの観察を即報告レベルまで具体化して整理します🩺
① 循環動態の観察(血圧・尿量・末梢循環)
TAVI後は、弁狭窄が解除されることで急激に後負荷が変化し、血圧が不安定になることがあります。
低血圧も高血圧もリスクです。
| 観察項目 | 見るポイント | 即報告サイン |
|---|---|---|
| 血圧 | トレンド変化、MAP、昇圧薬/降圧薬の効果 | 持続する低血圧、急な血圧低下、コントロール困難な高血圧 |
| 脈拍 | 徐脈・頻脈、リズム変化 | HR40台以下、突然の頻脈+血圧低下 |
| 尿量 | 0.5mL/kg/hr以上あるか | 急な尿量減少、無尿 |
「血圧が少し低いかな?」で終わらせず、意識・尿量・皮膚色とセットで見ることが大切です。
② 心電図モニタ(伝導障害の早期発見)
TAVIでは人工弁が刺激伝導系の近くに留置されるため、房室ブロックや新規左脚ブロックが起こりやすくなります。
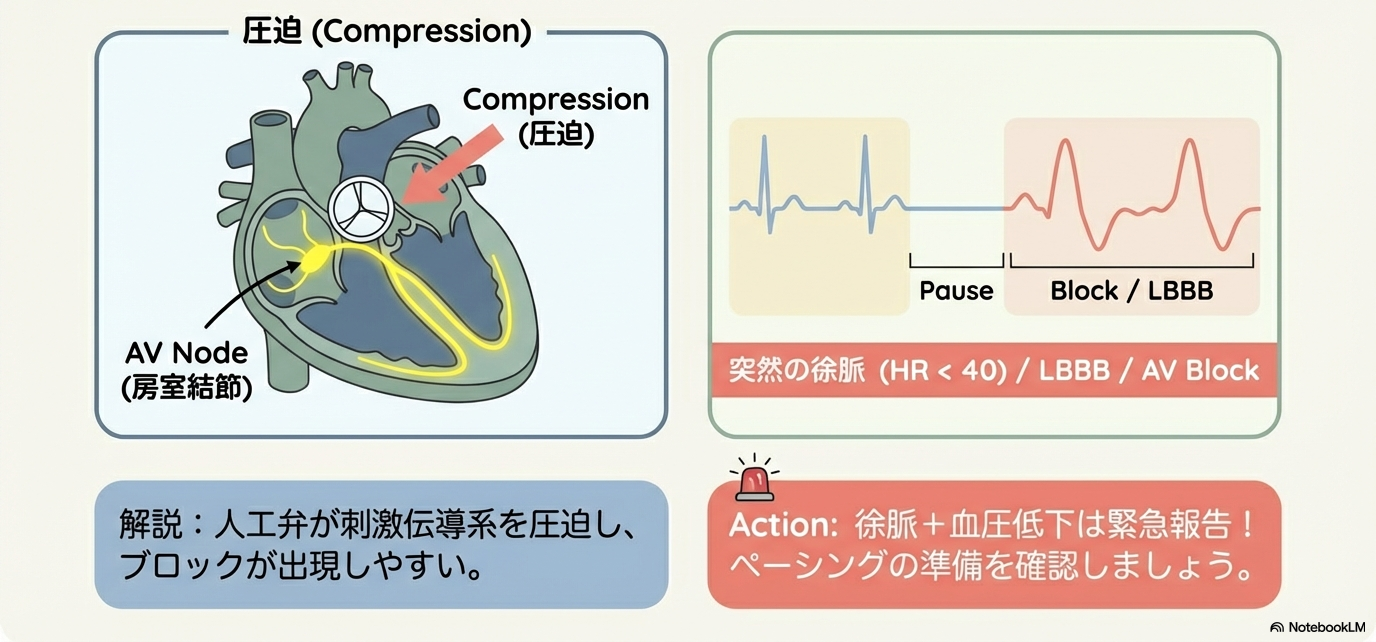
突然の徐脈=まず伝導障害を疑うのが基本です。
- 新規LBBBの出現
- PR延長の進行
- Ⅱ度→Ⅲ度AVブロックへの進展
- ペーシング依存状態
めまい・血圧低下・意識レベル低下を伴えば即報告です。
「波形が少し変?」という違和感を流さないことがICUでは重要です。
③ 穿刺部・血管合併症の観察
経大腿アプローチが主流のため、穿刺部トラブルは頻度が高い合併症です。
- 出血・血腫の拡大
- 圧痛・緊満感
- 下肢の冷感・蒼白
- 足背動脈の触知低下
「血腫が大きくなっていないか」は必ず左右比較で確認しましょう。
下肢虚血兆候は緊急対応レベルです。
④ 神経学的観察(脳梗塞の早期発見)
TAVI周術期の重篤合併症として脳卒中があります。
脳保護デバイス使用例でもゼロではありません。
- ろれつが回らない
- 片側の脱力・しびれ
- 急な傾眠・不穏
- 視野異常の訴え
「いつから症状が出たか」を正確に記録することが予後を左右します。
⑤ 呼吸・疼痛・せん妄
TAVIは低侵襲ですが、高齢者であることに変わりはありません。
- SpO₂低下や努力呼吸
- 疼痛で深呼吸できない
- 夜間の見当識障害
疼痛コントロールと環境調整は、せん妄予防にも直結します。

TAVIは急に崩れることがあるので、“迷ったら報告”が基本ですよ🩺
よくある合併症と初期対応|ICUで“見逃さない”ために
TAVI術後は低侵襲とはいえ、重症弁膜症患者の周術期であることに変わりはありません。
合併症は「頻度が高いもの」と「頻度は低いが致命的なもの」に分けて整理すると、頭の中がスッキリします😊
ここではICUでとくに意識したい4つを、“兆候→今やること”の流れで解説します。
① 房室ブロック・高度伝導障害
人工弁が刺激伝導系の近くに留置されるため、TAVI後は新規左脚ブロックや房室ブロックが出現することがあります。
| 兆候 | 観察ポイント | 初期対応 |
|---|---|---|
| 徐脈(HR40台以下) | 血圧低下・意識変化の有無 | 医師へ即報告、ペーシング準備確認 |
| PR延長・新規LBBB | 進行していないかトレンド確認 | モニタ強化、症状出現時は即共有 |
| 完全房室ブロック | 血圧・ショック兆候 | 一時ペーシング/恒久的PM検討 |
徐脈+血圧低下=緊急度高です。
「様子見」は危険なケースもあるため、早めの報告が鉄則です。
② 心タンポナーデ(心嚢液貯留)
弁留置時の操作や穿孔により、心嚢液が急速に貯留することがあります。
- 急な血圧低下
- 頻脈
- 頸静脈怒張
- 尿量低下
ショック様の循環不全が進行するため、「原因不明の低血圧」ではなくタンポナーデを疑う視点が重要です。
心エコー評価へつなげられるよう即報告しましょう。
③ 弁周囲逆流(パラバルブリーク)
人工弁と弁輪の隙間から逆流が起こる状態です。軽度であれば経過観察ですが、中等度以上では心不全悪化の原因になります。
- 息切れの再燃
- 肺うっ血兆候
- BNP上昇
術後「楽になったはずなのに苦しい」という訴えは軽視しないこと。
症状とエコー所見を結びつけて理解できるようにしておきましょう。
④ 急性腎障害(AKI)
造影剤使用や循環変動により、術後に腎機能悪化をきたすことがあります。
| 観察項目 | 見るポイント | 注意サイン |
|---|---|---|
| 尿量 | 0.5mL/kg/hr以上あるか | 持続的な減少 |
| Cr・BUN | 術前との差 | 急激な上昇 |
| 浮腫・体重 | 水分貯留兆候 | 急な増加 |
TAVI患者はもともと高齢・腎機能低下例も多いです。
循環を守ることが腎臓を守ることにもつながります。

血圧・脈・意識・尿量が同時に崩れていないか、必ず全体像で見てくださいね。
安静管理と早期離床|ICUから病棟への橋渡し
TAVIは「早く動ける」のが強みですが、その前提には穿刺部の安全と循環・伝導系が安定していることがあります。
ICUでは、“安静で守る時間”と“動いて回復を進める時間”の切り替えをチームでそろえるのが大事です🩺
まずは安静の目的をそろえる(穿刺部・血管合併症の予防)
経大腿アプローチ後は、シース抜去後に圧迫止血を行い、一定時間は下肢屈曲禁止・ベッド上安静になることが多いです。
この時間を守る目的は、出血・血腫・仮性動脈瘤などの血管合併症を防ぐことにあります。
- 安静中は「穿刺部」+「末梢循環(足背動脈・冷感・色調)」をセットで観察
- 痛みや不穏で脚を動かしそうなときは、先に原因(疼痛・尿意・せん妄)をつぶす
- 解除前に“出血していないか”を確認してから、段階的に起こす
離床の前にチェックしたい3点(これが崩れてたら一旦ストップ)
「動かしていい?」で迷ったときは、次の3点で判断すると安全です😊
| チェック | 見る内容 | 崩れていたら |
|---|---|---|
| 循環 | 血圧が安定している/昇圧薬の増量が不要 | 医師・PTと相談し、離床を段階化 |
| 心電図 | 徐脈・ブロック進行がない/症状がない | モニタ強化、離床は慎重に(めまい要注意) |
| 穿刺部 | 出血・血腫の拡大なし/下肢虚血サインなし | まず局所評価・報告(離床は中止) |
離床を“安全に進める”声かけと手順のコツ
TAVIの患者さんは高齢の方が多く、ふらつき・せん妄・恐怖感が離床の壁になりやすいです。
なので「歩けるかどうか」以前に、安心して動ける条件を整えてあげるのが看護の腕の見せどころです🌸
- 痛み:穿刺部痛が強いと踏ん張れず転倒しやすい → NRSで評価し、鎮痛のタイミングを調整
- 呼吸:浅い呼吸・痰がらみがある → 体位調整・深呼吸の促し・必要時吸引や加湿
- せん妄:夜間不穏がある → 昼夜リズム、メガネ/補聴器、見当識(時計・カレンダー)を整える
離床は「立てたらOK」ではなく、立位→その場足踏み→数歩→病棟内歩行のように、段階を刻むほど安全です。
ちょっとだけ📌転職の話
ICUや循環器は、学びが多い反面「合わないと消耗が大きい」領域でもあります。
もし今、働き方や配属で迷っているなら、くんくん求人調査(看護師向け)みたいな“職場の中身”まで確認できるサービスで、
「教育体制」「夜勤負担」「循環器の受け入れ体制」を一度整理しておくのもアリですよ😊
病棟へ引き継ぐときの“申し送りの芯”
ICUから一般病棟へ移るタイミングは、情報が散らばると事故が起きやすいです。
申し送りはこの3点を“芯”にするとブレません🩺
- ① 伝導障害:新規LBBB/PR延長/ペーシング状況(いつから・どの程度)
- ② 穿刺部:出血・血腫の推移、安静解除の条件、下肢末梢循環
- ③ 離床:どこまでできたか/ふらつき・息切れ・痛み・せん妄の有無
一般病棟移行後の看護|遅発性合併症と抗血栓療法・退院準備
ICUを乗り切っても、TAVI看護はここで終わりではありません。
一般病棟では、「遅れて出てくる変化を拾う」ことと「退院後を見据えた支援」が中心になります。
① 遅発性の伝導障害に注意
TAVI後の伝導障害は、術直後だけでなく数日経ってから進行することもあります。
とくに新規左脚ブロックやPR延長があった患者さんは要注意です。
- 動悸・めまい・ふらつき
- 突然の倦怠感
- 失神前駆症状
「歩行中にふらついた」は重要なサインです。
モニタが外れている時間帯こそ、症状の聴取がカギになります。
② 抗血栓療法の管理と出血観察
TAVI後は抗血小板薬を中心とした抗血栓療法が行われます。
高齢者では血栓予防と出血リスクのバランスが難しいポイントです。
| 観察項目 | 具体例 | 注意サイン |
|---|---|---|
| 皮膚 | 皮下出血・紫斑 | 急に増える/広がる |
| 尿・便 | 血尿・黒色便 | 色調変化 |
| 歯肉 | 歯磨き時出血 | 止まりにくい |
退院前には、自己中断しないことと出血時の受診目安を具体的に説明しておきましょう。
③ 心エコー評価と症状のリンク
術後は人工弁の開閉や逆流の有無を心エコーで評価します。
看護師は「検査の意味」を患者さんに説明できる存在でありたいですね。
- 息切れは改善しているか
- 労作時症状の変化
- 体重増加や浮腫の有無
検査結果と症状を結びつけて理解できるよう支援することが、再入院予防にもつながります。
④ 高齢・フレイル患者への支援
TAVI対象は高齢者が多く、フレイル(虚弱)や認知機能低下を伴うことも少なくありません。
- 食事摂取量・嚥下機能の確認
- 排泄の自立度・夜間転倒リスク
- 服薬管理が自分でできるか
「歩けるようになった」だけで退院を決めるのではなく、生活が回るかまで見ていく視点が大切です🌸
⑤ 退院指導の軸は“心不全指導+TAVI特有の注意”
TAVI後の退院指導は、心不全患者の指導に準じて行います。
- 体重測定の習慣化(毎朝同じ条件で)
- 血圧・脈拍の自己測定
- 息切れ・浮腫・体重増加時の受診目安
- 歯科受診時に人工弁留置を必ず伝える
退院はゴールではなく、再入院を防ぐスタートです。

退院後の生活までイメージできてこそ、本当の意味での回復なんですよ。
👉 ✅まとめ|この記事で学べるTAVI術後ICU看護
この記事での再重要部位👉
- TAVI術後の最優先は「循環安定」と「伝導障害の早期発見」
- 徐脈+血圧低下は緊急サイン(房室ブロックを疑う)
- ICUでは急変予防、病棟では再入院予防が看護の軸
記事のまとめ
TAVIは低侵襲治療ですが、対象は高齢・重症大動脈弁狭窄症患者です。
だからこそ、術後管理は決して“軽い”ものではありません。
ICUでは、循環動態・伝導障害・血管合併症・脳卒中の早期発見が最優先。
そして一般病棟では、抗血栓療法管理やフレイル支援を通して、退院後の生活を支える視点が重要になります。
「徐脈が出たら?」「血圧が揺れたら?」「歩行でふらついたら?」
こうした“もしも”をイメージできることが、TAVI看護の安心につながります🩺
TAVIは、患者さんにとって“人生を取り戻す治療”でもあります。
あなたの観察と判断が、その回復を支えているのだと思うと、とても大きな役割ですよね😊
今日の学びが、次の受け持ちのときに少しでも自信になりますように🌸
参考・引用
引用(ガイドライン・学術資料)
- 日本循環器学会.弁膜症治療のガイドライン(2020年改訂版)
- 日本循環器学会.非心臓手術における合併心疾患の評価と管理に関するガイドライン(2022年改訂版)
- J-Stage.TAVI周術期の合併症管理、中長期予後改善を目指して
- JAMA関連報告(CLEAN-TAVI試験)CareNet紹介記事
参考(医療機関・看護向け解説など)
- 国立循環器病研究センター.TAVI(経カテーテル大動脈弁植込み術)
- 看護roo!.経カテーテル大動脈弁植込み術(TAVI)
- 慶應義塾大学病院.大動脈弁狭窄症に対する経カテーテル大動脈弁留置術(TAVI)
- 名古屋大学医学部附属病院.TAVI後の伝導障害(房室ブロック/左脚ブロック)






