
「AF頻脈(Afタキ)」ってよく聞くけど、心電図の見方や急変時の対応、どんな薬を使うのか、正直まだ自信がない…😥
そんな疑問やお悩みはありませんか?
この記事では、
- AF頻脈(Afタキ)の基礎知識と心臓で何が起こっているのか
- 患者さんが示す症状や、見逃しちゃいけない危険なサイン
- AF頻脈の主な治療法と使われる薬剤の種類、それぞれの注意点
- 心電図からAF頻脈を読み解くポイント
- 緊急時のアセスメントや対応、そして患者さんへの具体的な指導方法
が分かりますよ♪
AF頻脈の患者さんをアセスメントし、適切なケアを行うためには、心電図の基本的な理解と、治療法、特に薬剤の知識が不可欠なんです。
この記事では、AF頻脈(Afタキ)の基礎から応用まで、看護師さんが現場で自信を持って対応できるよう、心電図の読み解き方、治療の選択肢、緊急時の対応、そして患者さんへの具体的な指導方法まで、役立つ情報をぎゅっと詰め込んでご紹介します。
一緒にAF頻脈マスターを目指しましょう!💪
AF頻脈って何?🤔 看護師が知っておくべき心房細動の基本のキ!
心房細動頻脈、通称「Afタキ」は、日々の看護ケアでも頻繁に耳にする用語ですよね。
「いざ!」という場面で慌てないためにも、このページでしっかり押さえていきましょう❤
「Afタキ」ってよく聞くけど、結局何?その正体を暴く!🕵️♀️
Afタキ(AF頻脈)とは、心房細動(Atrial Fibrillation:AF)に頻脈(タキ)が合わさった言葉です。
つまり、心房細動が起きており、かつ脈拍が速くなっている状態を指します。
タキ(タキカルディア)は「頻脈」を意味し、業界用語としてよく使われます。
心房細動(AF)ってそもそも何?心臓がブルブルする理由!
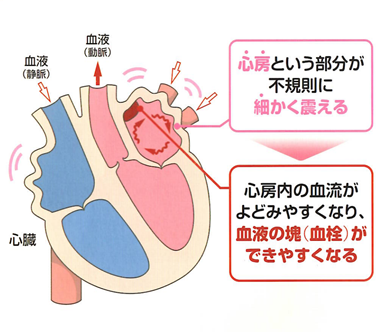
心房細動は、心房が無秩序に震えてしまい(小刻みにブルブルする)、心臓全体のリズムが乱れることが特徴です。
その結果、心室にも不規則な電気信号が伝わり、すべての拍動がバラバラになってしまいます。
血液の流れが悪くなり、血栓ができやすくなるのもこのためです。
なぜ「タキ」がつくの?頻脈ってどれくらいから?🔢
「タキ」はタキカルディア(tachycardia)の略で、一般的には脈拍が100回/分以上になると「頻脈」と呼ばれます。
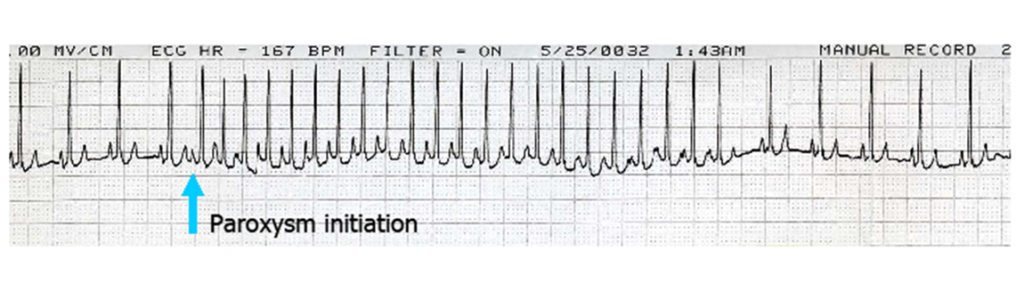
AF頻脈、見過ごしちゃダメ!心臓で何が起こってるの?🚨
患者さんの“ドキドキ”の奥で、心臓ではどんなことが起きているのでしょう?
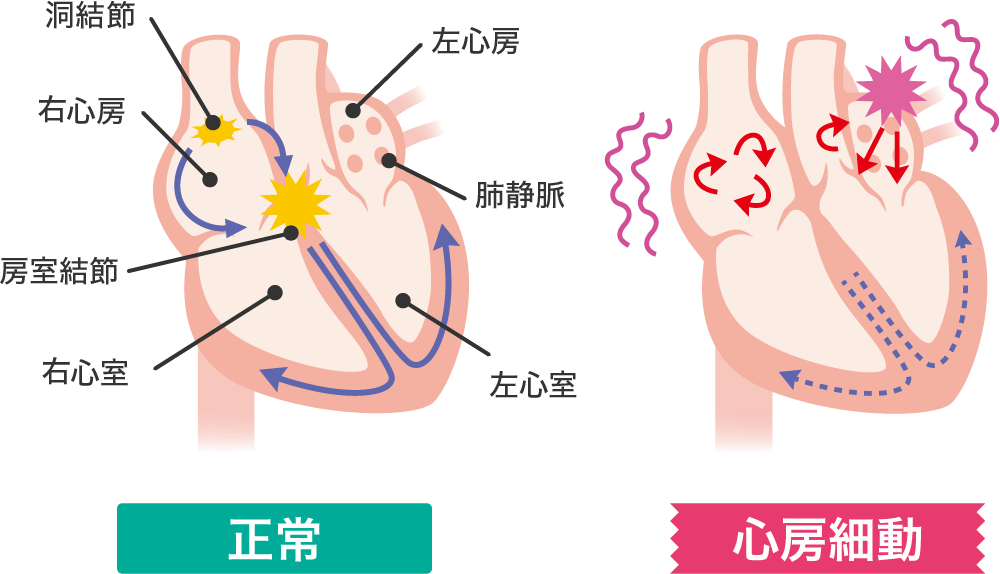
正常な心臓の動きとAF頻脈での大違い!図で見て納得!
-
正常:
心房から心室へと、規則正しい電気信号が流れます(P波→QRS波)。 -
AF頻脈:
心房がバラバラに興奮し、規則性のない信号が心室へ伝わります。
そのため、脈も「不規則」かつ「速い」のが特徴です。動悸やめまい、時に胸部不快感が現れます。
AF頻脈の種類って色々あるの?発作性・持続性・永続性って?
| 種類 | 説明 |
|---|---|
| 発作性(PAF) | 自然に正常リズムに戻る(発作的に発症し48時間以内に停止) |
| 持続性 | 7日以上持続し、医療的介入なしには正常に戻らない |
| 永続性 | 医療介入してもAFが続き、治療しても洞調律に戻らない状態 |
このように、持続時間や治療への反応によって呼び方が変わります。
「勉強会に積極的な職場で働きたい!」
「心電図を学べる環境で働きたい!」などなど!!
どんなお悩みもおまかせ🌟
lineであなたに合ったお仕事を探してきます😉

おしごと犬索とはline登録してもらったら状況や希望をヒアリングしてあなたに合ったお仕事を検索してお勧めするエージェントサービスです。
AF頻脈で患者さんに何が起こる?😱 症状から体への影響まで徹底解説!
AF頻脈が患者さんの体に及ぼす影響は実にさまざまです。
患者さんの訴えや変化を見逃さず、支えていきましょう。
AF頻脈、患者さんはどんなサインを出す?見逃せない症状をチェック!👀
ドキドキだけじゃない!息切れ、だるさ…実はこれもAF頻脈の症状?

- 動悸
- 息切れ
- 倦怠感(だるさ)
- 脈の乱れ・胸部不快感
- めまいや疲労感
- 無症状のことも(特に高齢患者さん)
AF頻脈で意識がなくなることも!?緊急性の高い症状の見極め方
- めまい・失神
- 意識消失
- 急激な血圧低下
こうした“危険サイン”がある場合、すぐに医師へ報告し、緊急対応が必要になることもあります。
AF頻脈が引き起こす最悪のシナリオ:合併症のリスクを知って備えよう!💥
脳梗塞はなぜ起こる?血栓ができやすいメカニズムを解明!
AF頻脈では心房が細かく震えるだけで収縮できず、血流が滞りがちに。
その結果、左心房内で血栓ができやすくなり、これが脳へ飛ぶと「脳梗塞」を起こします。
特に永続性や持続性になるほどリスクは高まります。
心不全の悪化も!?AF頻脈が全身に与える影響とは?
心拍数が上がりすぎたり、心室がリズムよく収縮できないことで、「心不全」症状が悪化したり、臓器への血流が不安定になることも。
慢性的なAFは全身状態にも大きく影響するため、注意深いモニタリングが大切です。
AF頻脈をどう止める?🚑 治療法と薬剤のギモンをスッキリ解決!
AF頻脈の患者さん対応では、看護師さんが薬や処置についてわかりやすくご説明・サポートできることがとても大切です。
心臓を落ち着かせるには?レートコントロールとリズムコントロールの使い分け💊
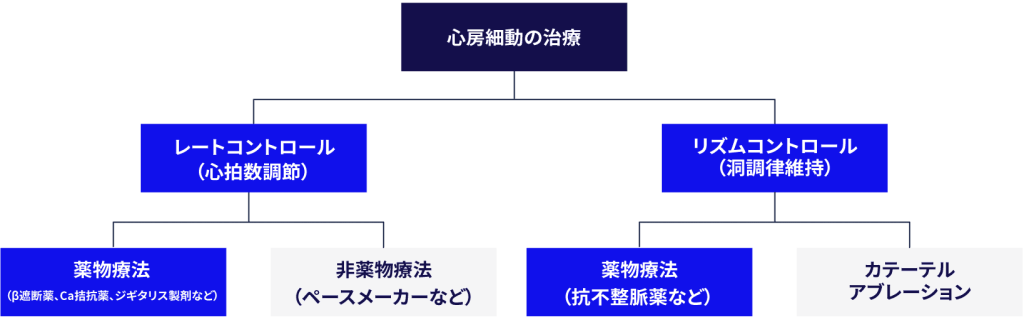
AF頻脈の治療は、患者さんの状態や希望によって方法が異なります。
-
レートコントロール:脈拍数だけコントロールし、無理にリズムを戻そうとしない方法(快適な生活を優先)
-
リズムコントロール:洞調律(正常リズム)への復帰を目指す治療
心拍数を抑える!ベータ遮断薬やカルシウム拮抗薬、それぞれの特徴と注意点
| 薬剤名 | 特徴・注意点 |
|---|---|
| ベータ遮断薬 | 心拍数を下げる・血圧低下の副作用に注意、喘息・徐脈に禁忌 |
| カルシウム拮抗薬 | 心拍数を抑制、血圧にも影響・ふらつきや浮腫に注意が必要 |
正常なリズムを取り戻す!抗不整脈薬の効果と、看護師がチェックすべき副作用
抗不整脈薬はリズムコントロール目的で使用され、副作用として“徐脈”“QT延長”“肝機能障害”なども起こりやすいため、モニタリングや定期的な血液検査が推奨されます。
電気ショックはどんな時?⚡️ 除細動の目的と看護師の役割
急性発症や症状が強い場合など、電気的除細動(同期下カーディオバージョン)が行われます。
これは脳梗塞リスクの高い持続性AFなどによく選択される治療です。
電気的除細動(DC)ってどんな時にするの?患者さんへの説明ポイント
-
薬物治療で反応がない場合や、症状が強い場合に適応。
-
一時的に軽い麻酔を使用することも多いです。
-
治療前後は必ず医師・看護師のもとでモニタリングが必要です。
除細動前後の看護ケア、見落としがちなチェック項目とは?
-
除細動前:抗凝固状態の確認、意識・バイタルサインのチェック、不安への声掛け
-
除細動後:心電図モニター、意識レベル、血圧変動、皮膚変化(パッド部位)の観察
血をサラサラにする薬、なぜ必要なの?抗凝固薬の選び方と看護の極意!🩸
AF頻脈では血栓による脳梗塞リスクが高いため、抗凝固薬の服用が推奨されます。
ワルファリン?DOAC?それぞれのメリット・デメリットを比較!
| 薬剤名 | メリット | デメリット |
|---|---|---|
| ワルファリン | 血中濃度の確認で調整可、適応範囲が広い | 食事・薬との相互作用が多い/定期採血必須 |
| DOAC(直接経口抗凝固薬) | 服薬管理が簡単、定期採血不要、食事制限が少ない | 重度腎障害・弁膜症性心房細動には不適用 |
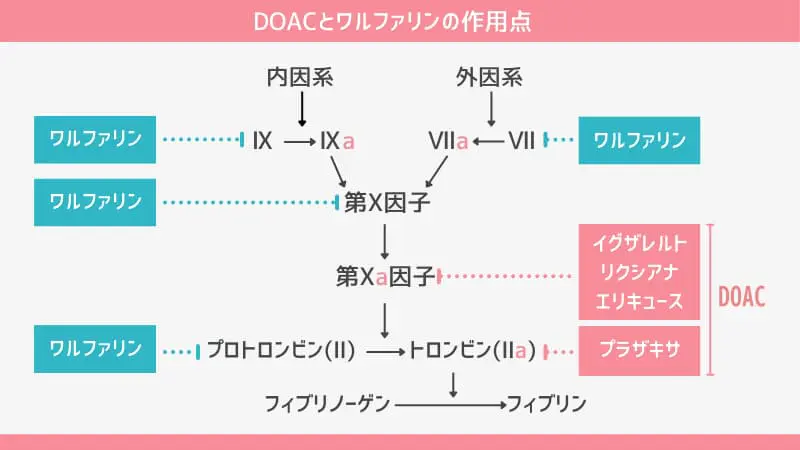
抗凝固薬の作用機序を理解するには、血液凝固カスケードを思い出しましょう。血液凝固には、さまざまな凝固因子の化学反応が複雑にかかわっています。
凝固因子のうちⅡ、Ⅶ、Ⅸ、Ⅹ因子が合成される過程では、ビタミンKが使われます。ワルファリンは、このビタミンKを阻害することで、フィブリン生成を抑制します。
これに対してDOACは、凝固因子の活性を直接阻害します。ダビガトランはトロンビンを、リバーロキサバン、アピキサバン、エドキサバンはⅩa因子を選択的に阻害することで、フィブリン生成を抑制します。
ワルファリンかDOACの選択は患者さんの基礎疾患や腎機能、他の薬との兼ね合いなどトータルで判断されます。
出血リスク、どう見極める?患者さんへの生活指導と服薬管理のコツ
出血傾向がないか、黒色便・血尿・皮下出血に注意して観察しましょう。
自己中断や飲み忘れは禁物ですから、服薬の重要性もその都度やさしく説明して、「一緒に」管理する気持ちで寄り添う姿勢が大事です❤

AF頻脈の患者さんを担当する際、「これで大丈夫かな?」と不安になることはもうありません。
このガイドが、皆さんの日々の看護実践に確かな自信と安心をもたらし、患者さんにより質の高いケアを提供するための一助となれば嬉しいです。
今日の学びを活かして、ぜひ自信を持ってAF頻脈の看護に取り組んでくださいね!💪





