「体循環ってどういう仕組みなんだろう?」
「肺循環との違いがいまいち分からない💦」
「実習で観察ポイントを聞かれても答えられなかった…」
そんな疑問やお悩みはありませんか?😊
この記事では、
- 体循環の基本的な流れと仕組み
- 肺循環との違いを図でわかりやすく解説
- 看護で役立つ観察ポイントと異常のサイン
が分かりますよ♪
結論👉
体循環とは、左心室から全身へと酸素を運び、二酸化炭素を回収して右心房へ戻る「血液の旅」です。
この流れを理解すると、循環の異常やショック時の変化を的確に観察・判断できるようになります✨
この記事では、
体循環の定義から流れの順序、肺循環との違い、さらに看護の現場で役立つ観察ポイントまで、図を交えてやさしく解説します🩺
| 📝関連記事を読む |
🩸 体循環とは?|看護で押さえたい「血液の旅」のスタート地点
「体循環ってなんとなく聞いたことはあるけど、実際どんな流れなんだろう?」
そんなふうに思う新人看護師さんも多いのではないでしょうか😊
体循環とは、心臓から送り出された血液が全身をめぐり、再び心臓へ戻るまでの“血液の旅”のこと。
この流れを理解することで、血圧変化やチアノーゼなどの患者さんの状態をより深く観察できるようになりますよ💡
ではまず、体循環の定義や働きを一緒に整理していきましょう。
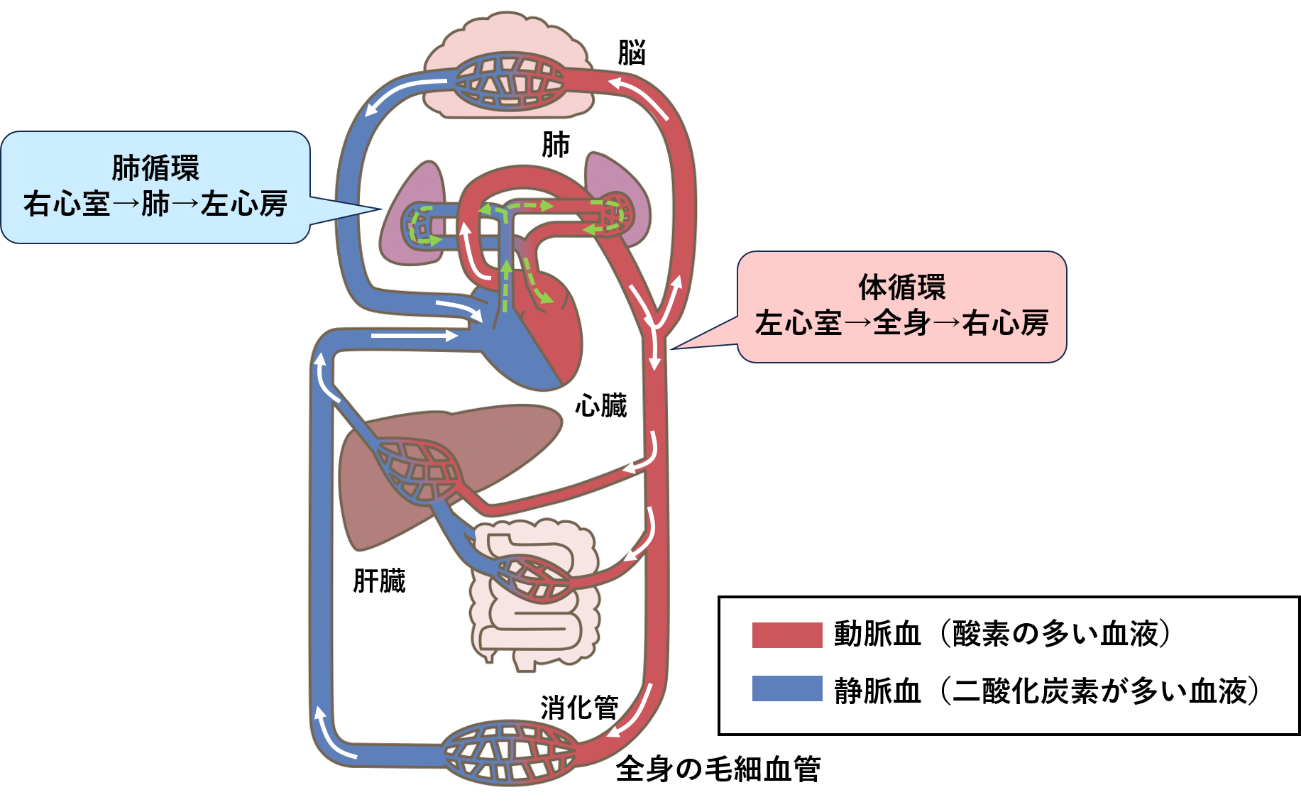
💠 体循環の定義と「大循環」との関係
体循環は、左心室から全身へ酸素を送って、二酸化炭素を回収しながら右心房へ戻る血液の流れのことです。
この経路を「大循環」とも呼びます。
肺を除いた全身の臓器をめぐるため、身体全体の代謝を支える重要なルートなんですよ。
| 経路名 | 主な流れ | 特徴 |
|---|---|---|
| 体循環(大循環) | 左心室 → 大動脈 → 全身 → 大静脈 → 右心房 | 酸素と栄養を全身へ届け、二酸化炭素を回収 |
| 肺循環(小循環) | 右心室 → 肺動脈 → 肺 → 肺静脈 → 左心房 | 二酸化炭素を排出し、酸素を取り込む |
このように、体循環と肺循環はお互いに連携しながら血液を循環させる仕組みです。
肺で酸素を受け取った血液が、体循環を通して全身へ運ばれる。
この流れがあるからこそ、私たちの身体は生きていけるんです🌿
🩺 体循環で運ばれる血液の役割とは?
体循環を流れる血液は、酸素を多く含んだ“動脈血”です。
この血液が全身をめぐることで、細胞にエネルギーを届けています。
主な働きは次の3つです👇
- ① 酸素と栄養を細胞へ届ける
- ② 二酸化炭素・老廃物を回収する
- ③ 体温や血圧を一定に保つ
これらの働きがスムーズに行われるのは、心臓のポンプ機能がしっかり保たれているからです。
もし左心室の収縮が弱まると、全身に血液が十分に送られず、末梢の冷えや血圧低下が起こることもあります。
体循環の理解は、こうした変化を早く気づくための“観察力の土台”になるんです✨
💡 看護師が体循環を学ぶべき理由
看護師にとって、体循環の理解は全身状態を「血液の流れ」として見立てる力につながります。
ショック・出血・脱水・心不全など、循環が関係する疾患はとても多いですよね。
体循環を知っておくことで、バイタルサインの変化を「数値」だけでなく「流れ」として読み取ることができます。
たとえば、「なぜ血圧が下がっているのか?」を考えるとき、体循環のどこで血流が滞っているのかをイメージできると、次の観察や報告につながります。
つまり、体循環を理解することは、“患者さんを守る判断力”を育てる第一歩なんです❤
「この病院、雰囲気いいけど実際どうなんだろう…🤔」
「求人票だけじゃ分からないリアルが知りたい!」
そんなときは【くんくん求人調査🐶】でチェックしてみませんか?
LINEで気になる病院の職場環境や評判を無料調査✨
応募する前に“本当の働きやすさ”を知って、後悔しない転職を💚
くんくん求人調査とはLINE登録であなたが気になる病院などの、職場環境や評判を徹底調査するサービスです。
🫀 肺循環との違いを図でスッキリ解説!
「体循環はなんとなくわかったけど、肺循環ってどう違うの?💭」
そんなふうに思ったことはありませんか?😊
実はこの2つの循環は、心臓を中心に交互に働き、酸素を受け取って全身へ届けるペアの関係なんです。
ここでは、図をイメージしながら体循環と肺循環の違いをやさしく整理していきましょう💡
💨 肺循環とは?体循環とのセットで理解しよう
肺循環(小循環)は、右心室から肺へ血液を送り出し、酸素を受け取って左心房へ戻るまでの経路のことをいいます。
この流れで血液中の二酸化炭素が排出され、新しい酸素が取り込まれるんです🌿
つまり、肺循環は血液をきれいにして体循環にバトンタッチするルートなんですよ。
| 項目 | 体循環(大循環) | 肺循環(小循環) |
|---|---|---|
| 血液の出発点 | 左心室 | 右心室 |
| 主な行き先 | 全身の臓器・組織 | 肺 |
| 目的 | 酸素と栄養を届け、二酸化炭素を回収する | 二酸化炭素を排出し、酸素を取り込む |
| 戻り先 | 右心房 | 左心房 |
このように、肺循環は血液を“きれいにする”、体循環はその血液を“届ける”役割を担っています。
どちらもバランスよく働くことで、全身にしっかり酸素が行き渡るんですね🌸
もしどちらかがうまく機能しないと、体はすぐに影響を受けてしまいます。
🔄 「酸素を運ぶ道」と「戻る道」のちがい
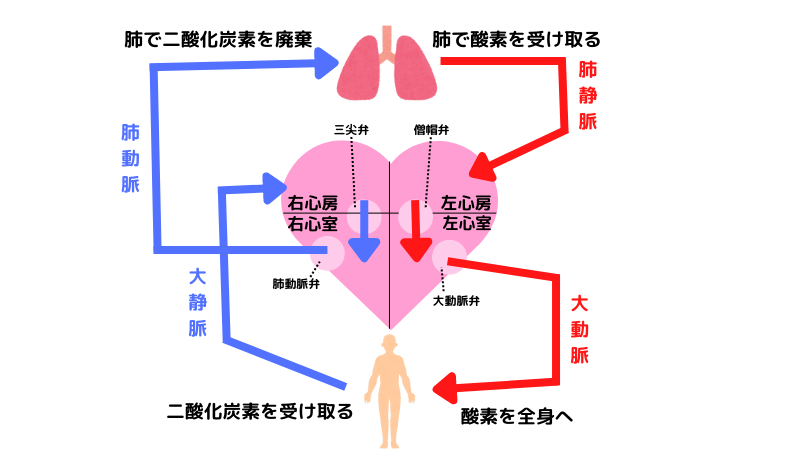
体循環では、動脈=酸素をたっぷり含む血液が全身へ流れ、静脈=二酸化炭素を多く含む血液が心臓に戻ります。
一方で肺循環では、この関係が反対になるのがポイントです👀
- 体循環:動脈血 → 酸素多い/静脈血 → 二酸化炭素多い
- 肺循環:動脈血 → 二酸化炭素多い/静脈血 → 酸素多い
この違いを覚えるときは、「血液がどこへ向かうか」を意識するのがコツです✨
肺へ向かうときは「ガス交換の前」、全身へ向かうときは「ガス交換の後」と覚えておくとスムーズですよ。
そう考えると、酸素量と血液の流れ方の関係がスッと頭に入ります。
🎨 血液の色で覚える!動脈血・静脈血のポイント
「動脈=赤、静脈=青」って学校で習いましたよね?
でも実際には、血液の色そのものが赤や青に変わるわけではありません😊
この色分けは、酸素の多さをわかりやすく示した図の表現なんです。
| 分類 | 酸素量 | 代表的な血管 | 図での色表現 |
|---|---|---|---|
| 動脈血 | 酸素が多い | 大動脈・肺静脈 | 赤色 |
| 静脈血 | 酸素が少ない(二酸化炭素多い) | 大静脈・肺動脈 | 青色 |
図を見ながら比べていくと、肺循環と体循環の違いがとても分かりやすいですよ🌈
看護の現場でも、「動脈血=酸素が多い」「静脈血=酸素が少ない」という基本を理解しておくことで、
血液ガス(ABG)や酸素療法のアセスメントにも自信が持てるようになります🩺
🧭 体循環の流れを順にたどろう|左心室から右心房までの経路
ここからは、血液がどのように全身をめぐっているのかを、流れに沿って見ていきましょう😊
体循環は、左心室から始まり、全身を通って右心房に戻るまでの経路を指します。
一見難しそうに見えますが、ポイントを押さえればスッと理解できますよ✨
① 左心室 → 大動脈:全身への血液スタート!
まず、心臓の左心室がギュッと収縮して、血液を大動脈に送り出します。
この血液は酸素をたっぷり含んだ“動脈血”で、体の隅々にエネルギーを届ける出発点となります🚀
看護の視点では、この部分が収縮期血圧(最高血圧)と深く関係しているんですよ。
もし左心室の収縮力が弱まると、全身に十分な血液が届かず、血圧低下やチアノーゼが見られることもあります。
そのため、心臓のポンプ機能を理解しておくことは、循環アセスメントの第一歩です💡
② 毛細血管でのガス・栄養交換をイメージしよう
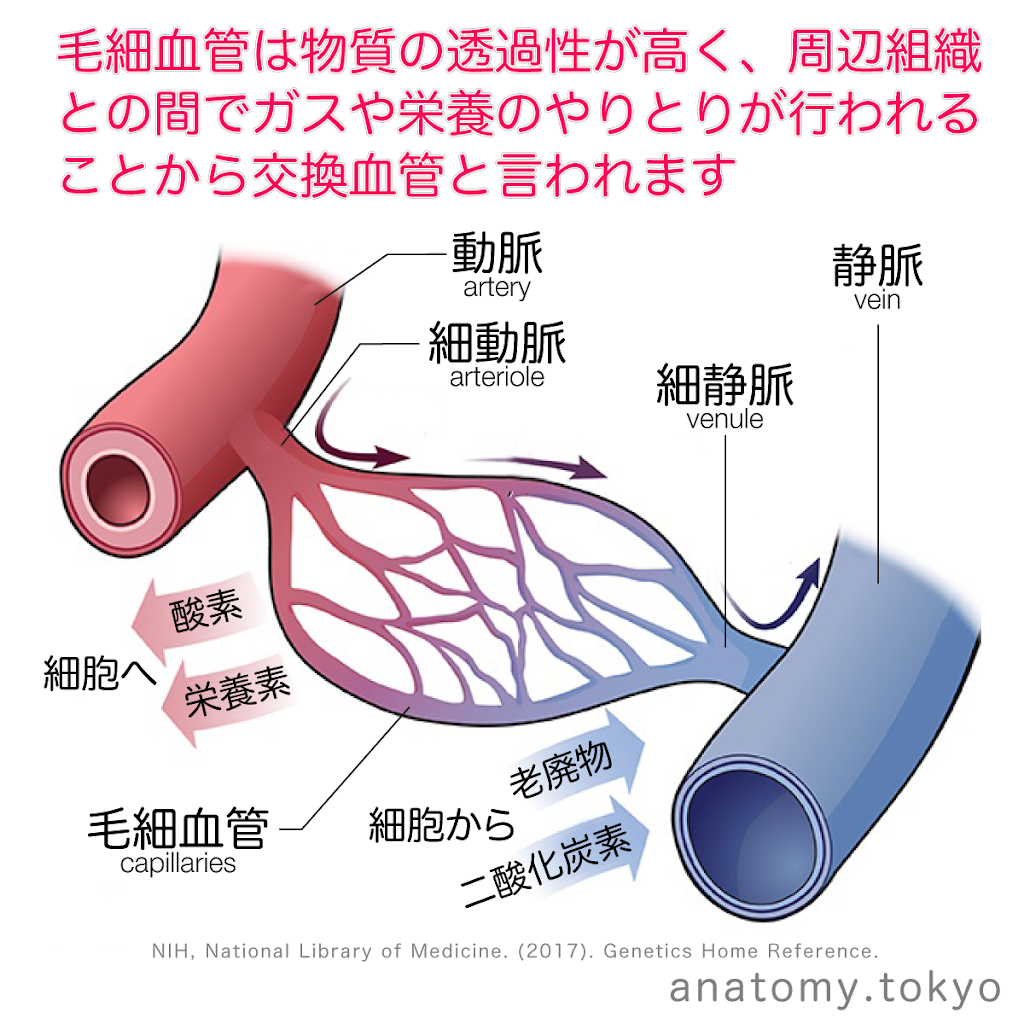
大動脈から分かれた血液は、動脈→細動脈→毛細血管と進みます。
ここで血液は細胞と“交換”を行う場所にたどり着きます。
つまり、酸素や栄養を細胞に届けて、二酸化炭素や老廃物を受け取るのです🌿
この交換がスムーズに行われているかどうかが、皮膚の色・体温・末梢の冷えなどに現れます。
- 酸素と栄養を組織に届ける
- 二酸化炭素や老廃物を回収する
- 体温・水分の調整にも関与
この毛細血管レベルの働きが弱まると、末梢循環不全につながることがあります。
たとえば、ショック時や低体温の患者さんでは毛細血管が収縮して、指先が冷たくなることがありますよね。
そうした変化を見逃さないことが、看護師さんにとってとても大切なんです✨
③ 静脈を通って右心房へ戻るまでの流れ
毛細血管での交換を終えた血液は、静脈血として心臓に戻るルートを通ります。
細静脈 → 中静脈 → 大静脈へと集まり、最終的に上大静脈・下大静脈を通って右心房へ戻ってきます。
この時、血液は酸素が少なく二酸化炭素を多く含んでいるため、再び肺循環へ送られて“リフレッシュ”されます🫁
また、静脈には逆流を防ぐ弁があり、血液が一方向に流れるようになっています。
立ちっぱなしの業務などで足がむくむのは、この静脈の働きが一時的に弱くなるためです。
看護の現場では、下肢挙上や弾性ストッキングなどのケアが重要になりますね🧦
⏱️ 体循環を「20秒で巡る血の旅」でイメージしよう
実は、体循環で血液が1周するのにかかる時間はおよそ20秒前後といわれています⏳
これほど短い時間で全身を巡っているなんて、驚きですよね!
それだけ、心臓の拍動が全身の生命維持に直結しているということなんです。
この流れをイメージでつかむと、血圧や脈拍の変化を“血の動き”として感じ取れるようになります。
たとえば、心拍出量が下がると全身に行き渡る酸素が減り、皮膚蒼白・冷感・尿量減少などの変化が見られることがあります。
体循環の流れを理解しておくことで、こうしたサインに早く気づけるようになりますよ🩺
💡 看護で役立つ!体循環を理解する3つのポイント
ここまでで体循環の流れはつかめてきましたね😊
次は、看護師として現場で活かすために大切な「体循環の見方」を整理していきましょう。
血流を“数字”ではなく“動き”として感じ取ることができるようになると、観察の精度がぐんと上がりますよ✨
① 血圧・心拍出量との関係を押さえよう
体循環の理解でまず大切なのが、血圧と心拍出量の関係です。
血圧は、心臓の拍出する力(心拍出量)と血管の抵抗(末梢血管抵抗)によって決まります。
つまり、どちらかが低下すると血圧も下がるということなんですね。
- 💓 心拍出量(CO)=心拍数 × 1回拍出量
- 🩸 末梢血管抵抗(TPR)=血管の太さや弾力の状態
- 💡 血圧(BP)= CO × TPR で決まる
たとえば、脱水や出血で循環血液量が減ると、心拍出量が下がり血圧も低下します。
反対に、末梢血管が収縮しすぎると血圧が上がり、組織への血流が減ることも。
このように、体循環のバランスが崩れると酸素が届かない“循環不全”が起こってしまうんです😢
② 各臓器への血流分配を理解しよう
体循環では、全身に同じように血液が流れているわけではありません。
臓器によって、必要な血流量は異なります。
どの臓器がどれだけの血流を受け取っているかを知ることは、異常時の判断に役立ちます。
| 臓器 | 全心拍出量に対する割合(目安) | 看護で注目すべきポイント |
|---|---|---|
| 脳 | 約15% | 意識レベルや瞳孔反応で循環状態を確認 |
| 心臓(冠循環) | 約5% | 胸痛・脈の乱れ・心電図変化などに注意 |
| 腎臓 | 約20% | 尿量・浮腫・電解質バランスに注目 |
| 肝臓・消化管 | 約25〜30% | ショック時に血流が減りやすい臓器 |
| 骨格筋・皮膚 | 約20% | 活動量・体温で変化が大きい |
この表を見てわかるように、腎臓や脳などは血流が減るとすぐに症状に出やすい臓器です。
だからこそ、尿量の変化や意識レベルの低下といったサインは、体循環の異常を早期に知らせる合図なんですね🔎
③ 体循環を理解すると観察力が上がる理由
患者さんの“血の流れ”をイメージできるようになると、観察する視点が自然と変わってきます。
たとえば、血圧・脈拍・皮膚の色・尿量などを見たときに、
「今、体のどの部分で血液が滞っているか」を考えられるようになるんです。
- 🩺 バイタルの変化を“血流の動き”としてとらえる
- 🌡️ 皮膚の冷え・色調・発汗なども循環のサイン
- 💧 尿量・意識変化は末梢への血流低下を示す
このような視点を持つことで、単に「数値を見る看護」ではなく、
“循環を感じ取る看護”ができるようになります。
これは、経験を重ねるほど重要になってくるスキルなんですよ🌼
つまり、体循環を理解するということは、
「患者さんの体の中で今、何が起こっているのか」を血流で読み取る力を育てることなんです✨
⚠️ 体循環の異常が起きたら?看護師が観察すべきサイン
体循環の流れがスムーズでなくなると、全身への酸素供給が不足してしまいます。
それはすぐに患者さんの状態に表れ、看護師が気づける“サイン”として現れるんです。
ここでは、循環異常が起きたときに見逃してはいけないポイントを整理していきましょう🩺
💥 循環障害の代表例(ショック・出血・低灌流)
体循環の異常といえば、代表的なのがショックや出血性低血圧です。
どちらも共通しているのは、全身に十分な血液が届かなくなる状態ということ。
つまり、「酸素を運ぶ道(体循環)」が滞ってしまうんですね。
- 🩸 出血性ショック:循環血液量そのものが減少
- 💧 脱水性ショック:水分喪失による血液濃縮
- ❤️ 心原性ショック:心臓のポンプ機能低下
- 🫀 血管性ショック:血管の拡張や抵抗低下
これらの状態では、体はなんとか重要臓器を守ろうとして、末梢血管を収縮させます。
その結果、皮膚が冷たくなったり、顔色が悪くなったりするんです。
このようなサインは、患者さんの「全身状態」を読み取る大切な手がかりになります。
📊 バイタルサインでわかる体循環の異常
体循環が乱れているときは、バイタルサインにも必ず変化が現れます。
看護師としては、数値を「単独で見る」のではなく、“流れの結果”として見ることが大切です。
| 観察項目 | 変化の例 | 考えられる原因・意味 |
|---|---|---|
| 血圧 | 低下(特に収縮期BP 90mmHg以下) | 循環血液量の不足、心拍出量の低下 |
| 脈拍 | 頻脈(100回/分以上)または微弱 | 体が血流不足を補おうとする代償反応 |
| 皮膚 | 蒼白・冷感・湿潤(冷や汗) | 末梢血管収縮による血流低下 |
| 尿量 | 0.5mL/kg/h未満の減少 | 腎血流の減少による腎前性腎不全のリスク |
| 意識レベル | ぼんやり・反応鈍化 | 脳への酸素供給不足 |
このように、体循環の異常は全身の「末端」にサインが現れます。
だからこそ、皮膚・尿量・意識などを意識して観察することが大切なんです。
🗣️ 看護師が行う観察と報告のコツ
異常を見つけたときは、焦らず「変化の経過」を整理して報告するのがポイントです。
単に「血圧が低い」だけでなく、「〇時に100mmHg→現在80mmHg」と、時間的な変化を含めて伝えると、医師にも状況が正確に伝わります。
- 🕒 経過を含めて報告する:「〇時→現在」など
- 💬 客観的な数値と観察をセットで伝える
- ⚕️ 冷感・尿量・意識など“末梢の変化”も忘れずに
報告を受けた医師は、これらの情報から「体循環のどこに問題があるのか」を判断します。
つまり、看護師の観察力と報告の仕方が、早期対応のカギになるということなんです🔑
異常を“見抜く目”は、日々の観察経験で育っていきます。
「この患者さん、いつもより手が冷たいな」「顔色が少し違うな」──そんな小さな気づきが、命を守る大きなサインになることもあるんですよ🌼
🌈 まとめ|体循環を理解すれば“循環”のケアがもっと見える!
ここまで、体循環の仕組みや流れ、そして看護での観察ポイントについて学んできましたね😊
少しずつイメージがつかめてきたのではないでしょうか?
体循環は単なる生理学の知識ではなく、患者さんの“いま”を読み取るための大切な視点なんです。
📘 本記事の要点まとめ
体循環を理解するうえで押さえておきたいポイントを、もう一度振り返ってみましょう👇
- 💓 体循環=左心室から右心房までの血液の旅
- 🫁 肺循環とペアで働き、酸素を受け取り全身へ届ける
- 🩺 血圧・心拍出量・臓器血流を理解すると観察が深まる
- ⚠️ 異常時は皮膚・尿量・意識など“末端のサイン”に注目
- 🗣️ 経過を含めた報告が、早期対応につながる
こうして見てみると、体循環は「全身を支える血液の道」であり、
看護師にとっては“患者さんの変化を読み解く鍵”でもありますね。
🩷 体循環の理解が臨床判断につながる理由
体循環をしっかり理解していると、観察データの意味づけが変わってきます。
たとえば、血圧低下を見ても「数字が下がった」ではなく、
「今、どの臓器への血流が減っているんだろう?」と考えられるようになるんです💭
この視点の違いが、看護判断力の大きな差につながります。
体循環は、“目に見えない情報”を感じ取る力を育ててくれる基礎知識です。
だからこそ、新人のうちから丁寧に理解しておくことが、今後の臨床で必ず役に立ちます✨
🌟 次に学ぶべきステップ:肺循環・血行動態へ
体循環の理解ができたら、次は「肺循環」や「血行動態」について学んでいくと、
心臓の動きと全身の血流をより立体的にイメージできるようになります。
特に、心拍出量・血管抵抗・循環血液量の関係を押さえると、急変時のアセスメントにも強くなれますよ🫀
体循環の知識は、毎日の観察や記録、患者さんへのケアの中でも生きる学びです。
これからも一緒に、“血液の流れを感じる看護”を深めていきましょう🌸
あなたの観察が、患者さんの安全を守る力になります🩺
<参考・引用>
黒澤一弘による解剖生理学国試対策講座
PTOT国試対策 ー西島ゼミー
看護学生.com
大石内科循環器科医院







