「スライディングスケールって危険って聞いたけど、本当なの…?」
「医師の指示通りに打っているけど、これで合っているのか正直不安…」そんな気持ちになったことはありませんか?
新人看護師さんほど、インスリン投与は緊張しますよね。
この記事では
- スライディングスケールが危険と言われる理由
- Basal-Bolus療法との決定的な違い
- 日本のガイドラインに基づく安全な運用方法
が分かりますよ♪
結論👉
スライディングスケールは“治療の基本”ではなく、“補正インスリン”として短期的に使う方法です。
単独で長期に使うことは日本のガイドラインでも推奨されていません。
この記事では、スライディングスケールの正しい位置づけと、なぜ「危険」と言われるのかをやさしく整理しながら、現場で迷わないための考え方を解説します😊
まず結論|スライディングスケールは“補正インスリン”である
スライディングスケールについて調べると、「危険」「やめた方がいい」といった強い言葉を目にすることがありますよね。
でも大切なのは、“使い方”を正しく理解することです。
日本糖尿病学会「糖尿病診療ガイドライン2024」では、入院患者の血糖管理において
スライディングスケール単独法は推奨されていません。
では、なぜでしょうか?
スライディングスケールの定義
スライディングスケール(sliding scale)とは、測定した血糖値に応じて、その都度インスリン投与量を増減させる方法です。
あらかじめ
- 血糖〇mg/dL → インスリン〇単位
という目安表を作成し、それに従って各食前や4〜8時間ごとに皮下注射を行います。
一見、合理的に見えますよね。
でもここに落とし穴があります。
なぜ「単独使用」が問題になるのか?
スライディングスケールは、“今この瞬間の血糖”に反応する方法です。
つまり、
- 基礎インスリンが足りていない
- 食後高血糖が続いている
といった“原因”にはアプローチしません。
その結果、
- 高血糖 → 多めに追加
- 次の測定で低血糖
- また調整…
というジグザクコントロールになりやすいのです。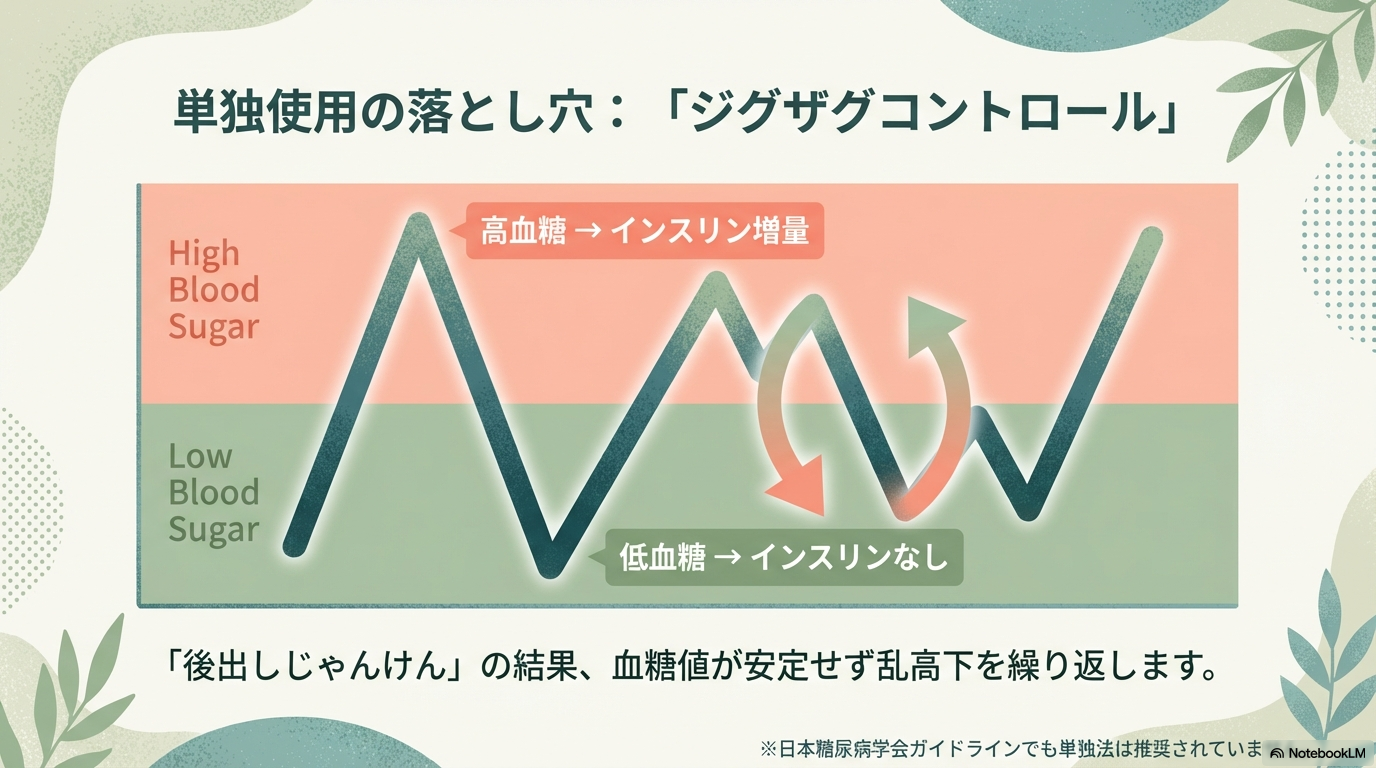
これが「危険」と言われる理由のひとつです。
日本での正しい位置づけ
現在の標準は、Basal-Bolus療法(基礎+追加インスリン療法)です。


その中でスライディングスケールは、
- 一時的な高血糖の補正
- 急性期の変動が大きい時期
などに補正インスリン(correction)として使用します。
スライディングスケールは“治療の中心”ではなく、“補助的な調整手段”なのです。

どうしても無理が出てしまうのよね。だから“補正”として使うのが基本なのよ🩺
スライディングスケールの仕組みと表の見方
「血糖200なら4単位」「250なら6単位」…。
表を見ながら投与しているけれど、正直“なぜこの単位数なのか”までは分からない、ということはありませんか?
ここでは、スライディングスケールの基本的な仕組みと、表を安全に読み取るポイントを整理します😊
スライディングスケールの基本構造
スライディングスケールは、血糖値の区分ごとにインスリン単位数を決めておく方法です。
施設ごとに「SSA」「SSB」など段階が分かれていることもありますね。
代表的なイメージを表で整理すると、次のようになります。
| 血糖値(mg/dL) | 投与単位(例) |
|---|---|
| 〜149 | 0単位 |
| 150〜199 | 2単位 |
| 200〜249 | 4単位 |
| 250〜299 | 6単位 |
| 300以上 | 8単位+医師報告 |
※これはあくまで一例です。実際の単位数は患者ごと・施設ごとに異なります。
4〜8時間ごとの「後追い調整」になる理由
スライディングスケールは、
測定した“その時点の血糖値”に応じて追加する方式です。
たとえば、
- 朝食前血糖が230 → 4単位投与
- 昼前血糖が90 → 低血糖リスク
ということが起こり得ます。
これは「朝の高血糖の原因(基礎不足など)」を調整しているわけではないからです。
新人看護師が間違えやすいポイント
実際のインシデント報告では、次のようなヒューマンエラーが多く見られます。
- 血糖値の行と単位の列を取り違えた
- 前回投与(責任インスリン)を考慮せず追加した
表は“機械的に打つもの”ではなく、必ず患者の状態とセットで確認するものです。
特に、
- 食事摂取量
- 腎機能
- 高齢かどうか
- 基礎インスリンの有無
これらを考えずに単位だけを見ると、低血糖リスクが高まります。

必ず「なぜこの血糖になっているのか?」を一緒に考えることが大事なの。
なぜ危険と言われるのか?3つの問題点
スライディングスケールは、決して「やってはいけない治療」ではありません。
ただし、単独で漫然と続けるとリスクが高まります。
ここでは、日本の報告やガイドラインでも指摘されている代表的な問題点を3つ整理します。
① 後出しじゃんけん投与で“ジグザグ血糖”になりやすい
スライディングスケールは、
高くなった血糖に対して後から追加する方法です。
つまり、血糖が上がった「原因」を調整しているわけではありません。
- 基礎インスリン不足
- ステロイド増量
- 感染症によるインスリン抵抗性
これらがあっても、表に従って追加するだけになります。
その結果、
- 高血糖 → 多めに追加
- 次回測定で低血糖
- また調整…
というジグザグコントロールが起こりやすいと報告されています。
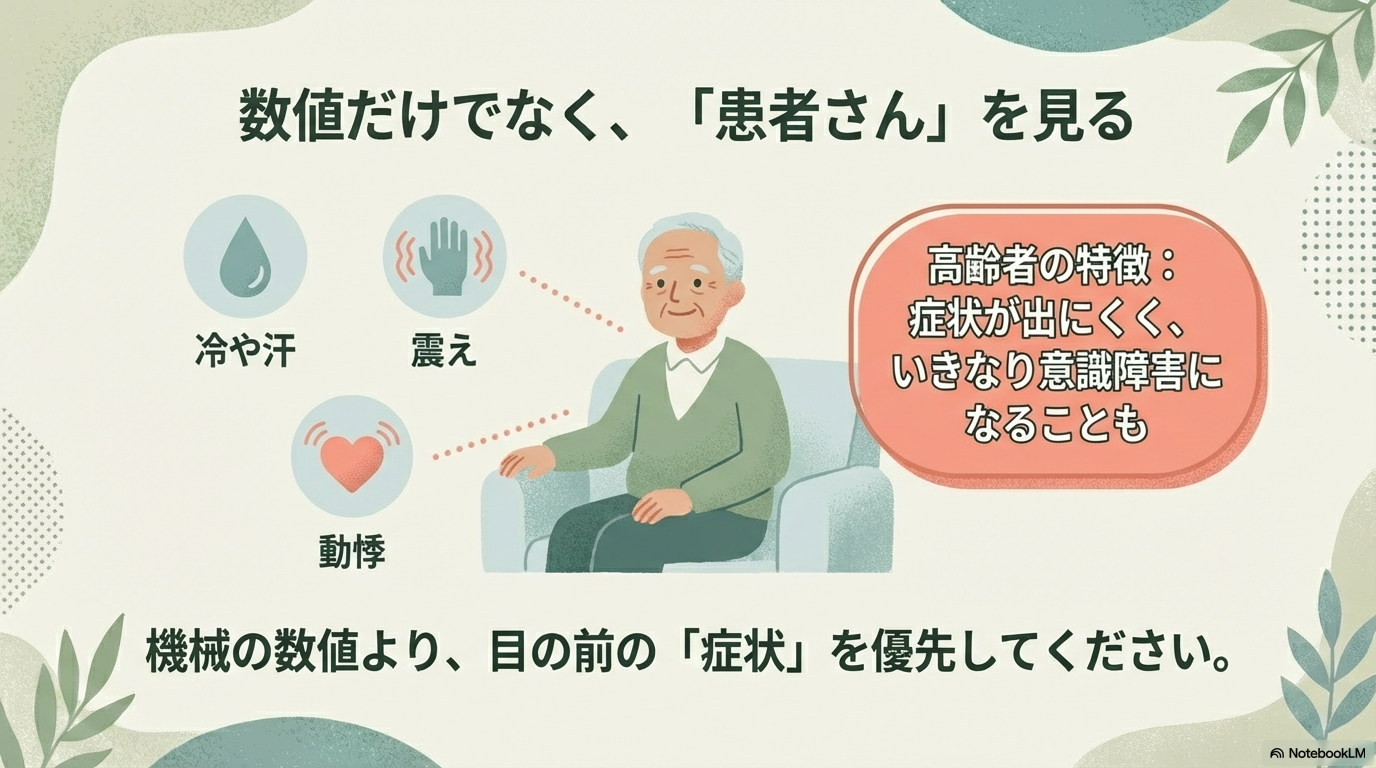
② 低血糖リスクが高まる(特に高齢者)
スライディングスケールでは、追加インスリン量が「その時の血糖」に依存します。
しかし、
- 食事摂取量が少ない
- 腎機能が低下している
- 基礎インスリンがすでに入っている
こうした状況では、同じ単位数でも低血糖を起こす可能性が高まります。
血糖70mg/dL以下は低血糖域とされ、
50mg/dL前後では意識障害などの中枢神経症状が出ることもあります。
特に高齢者では、症状が出にくく重症化しやすいため注意が必要です。
③ ヒューマンエラーが起こりやすい
医療安全報告では、
- 血糖値の列と単位の列を取り違えた
- 適応条件を誤認して投与した
- 前回投与(責任インスリン)を考慮していなかった
といったインシデントが多数報告されています。
スライディングスケールは“表があるから安全”ではありません。
むしろ、
- 確認不足
- 思い込み
- 忙しさによるダブルチェック省略
が重なると、重大な低血糖につながる可能性があります。
だからこそ、単独で漫然と使うのではなく、Basal-Bolus療法を基本とした補正運用が推奨されているのです。

「この患者さんに本当に合っている?」と一度立ち止まることが安全につながるのよ🩺
インスリン管理に不安がある…教育体制の整った職場で働きたいと思ったことはありませんか?
スライディングスケールの運用が標準化されている病院と、属人的に管理されている病院では安心感が大きく違います。
🩺 あなたに合った、教育体制の整った職場をお探しします。
実務での正しい使い方|“限定的・短期的”が原則
ここまで読んで、「じゃあスライディングスケールは使わない方がいいの?」と思った方もいるかもしれません。
答えは、“使い方次第”です。
スライディングスケールは、短期間・限定的に補正として使うのが日本での基本的な考え方です。
① 周術期・急性期の一時的管理
手術前後や急性感染症などでは、
- 食事量が変動する
- インスリン抵抗性が変化する
- 全身状態が刻々と変わる
こうした状況では、あらかじめ決めた固定量だけでは対応しきれません。
そのため、一時的にスライディングスケールで血糖推移を把握しながら調整します。
② ステロイド投与時の補正
ステロイドは血糖を上げやすい薬です。
導入・増量時に一時的な高血糖が起こるため、
補正インスリンとしてスケールを上乗せすることがあります。
この場合も、あくまでBasal-Bolus療法を基本にした上での補正です。
③ 絶食時の対応
絶食時は特に注意が必要です。
原則は、
- Basal(基礎)は継続
- Bolusは減量・中止
そして必要に応じて、少量のスライディングスケールで補正します。
食事が入らないのに通常スケールどおり投与するのは危険です。
④ 血糖300mg/dL以上のとき
血糖が300mg/dL以上の場合、
スライディングスケールだけで様子を見るのは不適切です。
- 脱水の有無
- ケトン体
- 感染症の有無
を評価し、必要であれば持続静注インスリン療法などへ移行します。
⑤ 移行の目安を持つことが大切
入院初期にスケールを使っていたとしても、
- 空腹時血糖が160mg/dL以上が続く
- 毎食スケール追加が必要
こうした状況では、強化インスリン療法への移行を検討するサインです。
“スケールが増えている”=治療強化が必要な可能性と考える視点が大切です。

看護師が押さえる観察と安全管理|投与より大切なこと
インスリン管理で一番大切なのは、「打つこと」そのものではありません。
安全に評価し、異常に早く気づくことです。
特にスライディングスケール運用時は、
“表どおりに打つ”よりも“患者をみる”視点が重要になります。
① 血糖測定タイミングの確認
まず基本ですが、測定タイミングがずれると評価もずれます。
- 食前なのか
- 食後なのか
- 絶食中なのか
この確認をせずにスケールを適用すると、
適切な補正ができません。
また、測定値だけでなく推移(トレンド)を見ることも大切です。
② 低血糖症状の早期発見
低血糖は数値だけでなく、症状で気づくことも多いです。
- 冷汗
- 手指振戦
- 動悸
- 意識レベルの変化
70mg/dL以下は低血糖域とされますが、
症状が出ていれば数値がそれ以上でも注意が必要です。
特に高齢者は症状が乏しく、突然の意識障害として現れることがあります。
③ ダブルチェックの徹底
スライディングスケールはヒューマンエラーが起こりやすい投与方法です。
- 血糖値の読み間違い
- 単位数の取り違え
- 適応外での投与
これらを防ぐためには、
必ず他者確認を行うことが重要です。
忙しい時間帯ほど、あえて声に出して確認する習慣が安全につながります。
④ 「責任インスリン」を意識する

前回投与したインスリンがまだ作用している可能性があります。
特に超速効型でも作用時間は3〜5時間程度あります。
前回のBolusが残っていないかを確認する視点
これを忘れると過量投与につながります。
⑤ 教育とルールの標準化
施設ごとにスケール表を統一し、
- 適応条件
- 報告基準
- 移行目安
を明文化しておくことが、事故防止につながります。
新人看護師さんは、
「これって報告した方がいいですか?」と迷ったら、
迷った時点で報告するくらいでちょうど良いですよ😊

あなたの職場、インスリン管理は本当に安全ですか?
✔ ダブルチェックが形だけになっている
✔ スケールが漫然と続いている
✔ 教育があいまい
そんな不安があるなら、気になっている職場の血糖管理体制を徹底調査します。
環境が変わるだけで、安心して学べることもありますよ😊
❓よくある質問(FAQ)|現場で迷いやすいポイントを整理
スライディングスケールについては、現場で「これってどうするの?」と迷う場面が多いですよね。
新人看護師さんがつまずきやすい疑問を、ガイドラインの考え方に沿って整理します😊
Q1. スライディングスケールは本当に危険なんですか?
スライディングスケールそのものが「禁止されている治療」ではありません。
ただし、
単独で長期間続けると血糖が安定しにくく、低血糖を起こしやすい
ことが問題とされています。
日本のガイドラインでは、Basal-Bolus療法を基本とし、
スライディングスケールは補正インスリンとして限定的に使うことが推奨されています。
Q2. Basal-Bolus療法との違いは何ですか?
Basal-Bolus療法は、
基礎分泌(Basal)+食事分泌(Bolus)を再現する方法です。
一方スライディングスケールは、
測定時点の血糖に応じてBolusだけを調整する方法です。
原因にアプローチするか、結果に反応するか
ここが大きな違いです。
Q3. 何単位で低血糖になりますか?
「○単位で必ず低血糖」という決まった基準はありません。
- 体重
- 年齢
- 腎機能
- 食事量
- 基礎インスリンの有無
などで大きく変わります。
単位ではなく“血糖値と症状”で評価することが重要です。
一般的に70mg/dL以下は低血糖域とされます。
Q4. 食事が摂れなかったらどうすればいいですか?
基本は、
- Bolus(追加)は減量または中止
- Basal(基礎)は原則継続
です。
食事が入らないのに通常スケールどおり投与するのは危険です。
必ず医師へ報告し、絶食用スケールへ変更するなどの対応が必要になります。
Q5. 血糖が300mg/dL以上のときはどうする?
300mg/dL以上の場合、
スライディングスケールだけで様子を見るのは不適切です。
- 脱水
- ケトーシス
- 感染症
を評価し、必要に応じて持続静注インスリン療法や治療強化を検討します。
Q6. スライディングスケールはいつ使うのが正しいですか?
日本で適応とされるのは、限定的な状況です。
- 周術期
- 急性感染症などの急性期
- ステロイド導入・増量時
- Basal-Bolus療法に上乗せする補正
“単独で長期使用”は推奨されていません。
Q7. 持効型インスリン(Basal)は必要ですか?
多くの患者では、基礎インスリンは必要です。
スライディングスケールだけでは、
空腹時血糖が安定しません。
そのため、
- Basalを基本にする
- 必要時のみ補正としてスケールを使う
という考え方が推奨されています。
✅まとめ|この記事で学べるスライディングスケール
この記事での再重要部位👉
- スライディングスケールは“治療の中心”ではなく補正インスリン
- 単独で長期使用すると血糖が安定しにくい
- Basal-Bolus療法を基本にした運用が安全
記事のまとめ
スライディングスケールは、「危険な治療」というよりも、
使い方を間違えると危険になりやすい方法です。
“その場の血糖に反応する補正インスリン”であることを理解する
これが一番大切なポイントでした。
もし、
- スケールが毎食追加になっている
- 低血糖と高血糖を繰り返している
- Basalが入っていない
そんな状況があれば、
治療の見直しが必要なサインかもしれません。
新人看護師さんほど、「指示通りにやる」ことに精一杯になりますよね。
でも、もう一歩だけ踏み込んで、
「これは補正?それとも治療の中心になっていない?」
と考えられるようになると、ぐっとレベルが上がります😊

インスリン管理は怖いものではありません。
仕組みを理解すれば、必ず落ち着いて対応できます。
今日の学びが、あなたの自信につながりますように😊🌸
📚引用・参考文献
【引用】(ガイドライン・公的資料)
- 日本糖尿病学会:糖尿病診療ガイドライン2024
- 厚生労働省:糖尿病治療・インスリン療法に関する検討資料
- 厚生労働省:医療安全情報(低血糖・インスリン関連事故)
- 医療安全情報:インスリン投与量間違い事例