「入院中に患者さんが転倒して骨折…これって誰の責任になるの?」と不安に思ったことはありませんか?
「自分の関わりが原因だったらどうしよう…」と、インシデント後に悩んでしまう看護師さんも多いですよね。
この記事では
- 入院中の転倒・骨折の責任の考え方
- 看護師の責任が問われるポイント
- 防げた転倒かどうかの判断基準と対策
が分かりますよ♪
結論👉
入院中の転倒・骨折の責任は、予測できた危険に対して適切な対策を取っていたかで判断され、看護師個人ではなく病院が責任を負うケースが多いです。
この記事では、入院中の転倒・骨折における責任の考え方と、看護師として押さえておきたい実践ポイントをやさしく解説します😊
入院中に転倒して骨折した場合の責任の考え方
入院中の転倒・骨折は、現場でもよく起こりうるインシデントですよね。
ですが、「すべて病院の責任になる」とは限らず、そのときの患者の状態や、どこまで対策をしていたかによって判断が変わります。
ここではまず、責任の基本的な考え方を押さえていきましょう🩺
転倒事故は一律で病院の責任になるわけではない
入院中に転倒して骨折した場合でも、すべてのケースで病院の責任になるわけではありません。
重要なのは、その転倒が「予測できたかどうか」と「防ぐための対策が取られていたか」です。

例えば、次のようなケースでは判断が分かれます。
- 転倒リスクが高いと分かっていたのに対策が不十分だった
- リスク評価も対策も適切に行われていたが、それでも起きた
前者は責任が問われやすく、後者は「防げない転倒」と判断されることもあります。
つまり、「転倒した=過失」ではないという点がとても重要です。
安全配慮義務と使用者責任とは何か
法律的には、病院には患者さんに対して安全配慮義務があります。
これは、「入院中に危険が予測される場合は、それを回避するための適切な対応を行う義務」のことです。
さらに、看護師が関わる医療事故の場合は、看護師個人ではなく病院に責任が及ぶケースが一般的です。
これは使用者責任(民法715条)といって、職員の業務中の行為については雇用している病院が責任を負うという考え方です。
そのため、新人看護師さんが過度に「全部自分の責任だ…」と抱え込む必要はありません。
ただし、看護実践の内容はしっかり評価されるため、日々のケアはとても重要です。
患者側の過失が認められるケース(過失相殺)
一方で、患者さん自身の行動が転倒の大きな原因となっている場合は、過失相殺が適用されることがあります。
例えば、
- ナースコールを使わずに単独で歩行した
- 繰り返し注意しても危険行動をやめなかった
- 指示を理解できていたにもかかわらず守らなかった
このような場合は、「患者側にも一定の責任がある」と判断され、賠償額が減額されることがあります。
ただし、認知症やせん妄などで判断能力が低下している場合は、「患者の責任」とは評価されにくい点にも注意が必要です。
このように、入院中の転倒・骨折は、単純に誰か一人の責任で決まるのではなく、患者の状態・予見可能性・実施された対策を総合的に見て判断されるのが特徴です。
看護師の責任はどこまで問われるのか
「転倒が起きたら、自分の責任になるのでは…」と不安になりますよね。
結論からいうと、看護師個人が直接賠償責任を負うケースはまれであり、基本的には病院が責任主体となります。
ただし、看護師の行動や判断はしっかり評価されるため、「どこまで求められるのか」を理解しておくことがとても大切です🩺
看護師個人が責任を負うケースはあるのか
医療事故が起きた場合でも、多くの場合は病院の使用者責任として処理されます。
そのため、患者さんや家族からの損害賠償請求は、基本的に病院に対して行われます。
ただし、次のようなケースでは注意が必要です。
- 明らかなルール違反や重大な過失があった場合
- 業務として許されないレベルの判断ミス
このような場合、病院が看護師に対して内部的に責任を問う(求償)可能性はゼロではありません。
とはいえ通常の臨床の中で、個人に直接賠償が命じられるケースはかなり例外的です。
裁判で重視される看護師の行動とは
裁判では、「結果」だけでなくその過程(プロセス)が重視されます。
特に重要なのが、転倒リスクをどの程度認識していたかと、それに対してどんな対応をしていたかです。
例えば、以下のような点がチェックされます。
- 転倒リスクアセスメントは適切に行われていたか
- 見守りや付き添いの必要性を判断できていたか
- ナースコールの使用方法を説明していたか
- 環境整備(ベッド周囲・足元など)は適切だったか
つまり、「やるべきことをやっていたか」が問われるイメージです。
よくある過失と判断されるパターン
実際の裁判例では、次のようなケースで過失と判断されることがあります。
- 高リスク患者なのに見守りや付き添いが不十分だった
- トイレ誘導や移動時の介助が必要なのに単独行動を許していた
- せん妄や認知症のリスクを軽視していた
特に注意したいのは、「予測できたのに対応しなかった」と判断されるケースです。
逆に言えば、適切なアセスメントと対策が行われていれば、「防げなかった転倒」と評価される可能性もあります。

だからこそ、日々のアセスメントと記録がすごく大切になるわね。
看護師として大切なのは、「責任を恐れること」ではなく、適切な判断と行動を積み重ねることです。
その積み重ねが、患者さんの安全にも、自分自身を守ることにもつながりますよ😊
病院の賠償責任が認められるケース
では実際に、どのような場合に病院の責任が認められるのでしょうか?
ポイントは、「予測できた危険に対して、適切な対策を取っていたか」です。
ここでは、裁判例でもよく見られる代表的なパターンを解説します🩺
リスク評価と対策不足があった場合
最も多いのが、「転倒リスクは高かったのに対策が不十分だった」と判断されるケースです。
例えば、
- 転倒リスクスコアで高リスクと評価されていた
- 過去に転倒歴があった
- せん妄や認知機能低下があった
このような状況にもかかわらず、
- 見守りが不十分
- センサーや離床アラーム未使用
- ナースコールの説明不足
などがあると、注意義務違反と判断されやすくなります。
つまり、「評価して終わり」ではなく、評価に応じた具体的な介入ができていたかが重要です。
見守りや付き添いが不十分だった場合
患者さんの状態によっては、「付き添いが必要」と判断されるケースがあります。
例えば、片麻痺やふらつきがある患者さん、トイレ動作が不安定な患者さんなどですね。
このような場合に、
- トイレ移動を単独で行わせた
- 離床時の声かけ・介助がなかった
といった状況があると、過失と判断されることがあります。
実際の裁判でも、「本来付き添うべき状態だったのに付き添わなかった」ことが責任認定のポイントになることが多いです。
環境・設備に問題があった場合
転倒の原因が「人の対応」だけでなく、「環境」にある場合もあります。
例えば、
- ベッド周囲が整理されていなかった
- 床が滑りやすかった
- 照明が不十分で足元が見えにくかった
このような環境要因が事故に関与している場合、病院側の責任が認められることがあります。
特に、設備や構造上の危険を放置していたケースは、責任が問われやすいポイントです。
以下に、責任が認められやすいケースをまとめます。
| 分類 | 具体例 |
|---|---|
| リスク評価不足 | 高リスクと評価できたのに対策が不十分 |
| 見守り不足 | 付き添いが必要なのに単独行動を許した |
| 環境不備 | 転倒しやすい環境が改善されていなかった |
このように、責任が認められるケースには共通して、「防げた可能性があったのに対策が不足していた」という特徴があります。
逆に言えば、適切なアセスメントと対策を積み重ねることで、看護師自身を守ることにもつながりますよ😊
賠償が認められないケースとその理由
ここまで読むと、「転倒したら責任になるのでは…」と不安になりますよね。
ですが実際には、賠償が認められないケース(病院側が責任を負わないケース)も多く存在します。
ポイントは、「どれだけ対策をしていても防げない転倒がある」という点です🩺
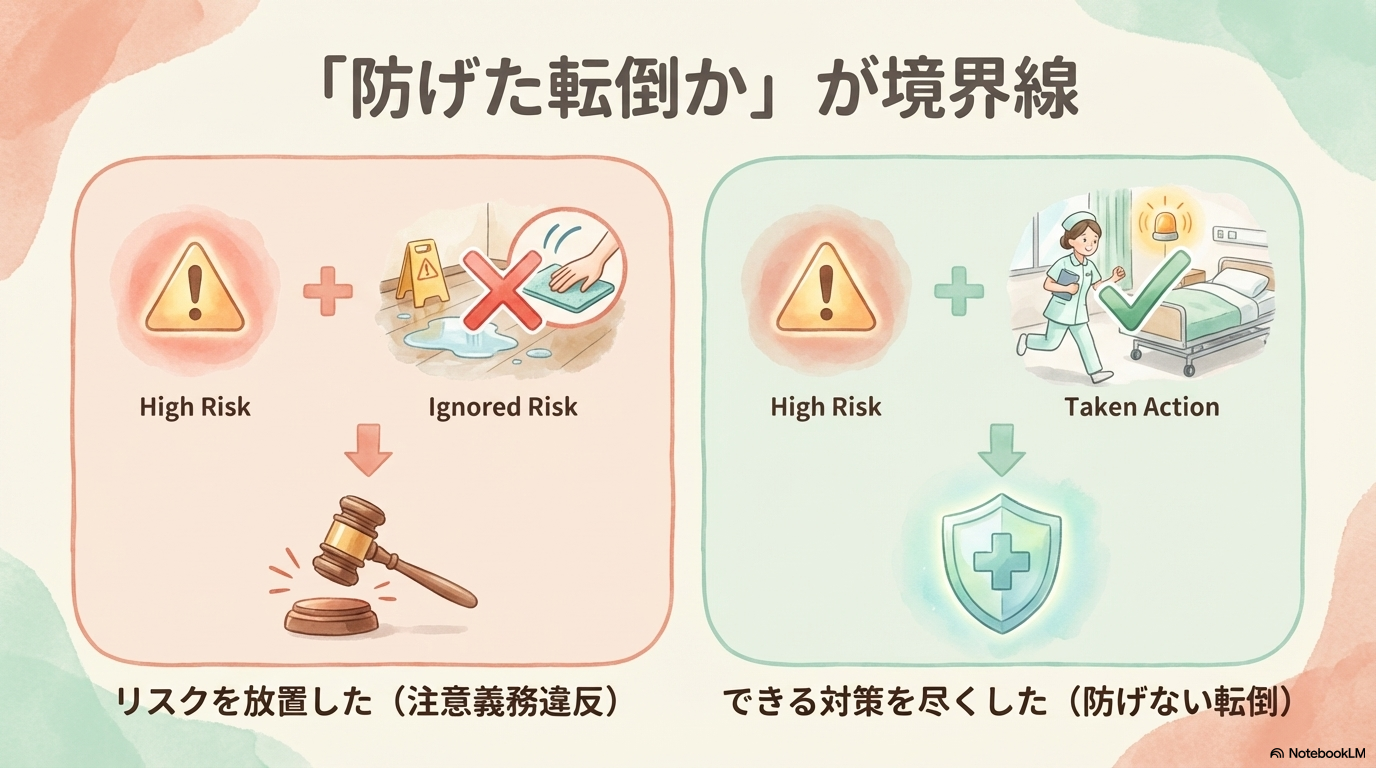
防げない転倒とは何か
医療現場では、「すべての転倒をゼロにすることは不可能」とされています。
例えば、
- リスク評価・対策が十分に行われていた
- ナースコールの説明も繰り返し実施していた
- 環境整備も適切に行われていた
それでも患者さんが突発的に行動してしまい、転倒するケースがあります。
このような場合は、「結果は起きたが、注意義務違反はない」と判断され、賠償責任が否定されることがあります。
身体拘束と安全のバランス
転倒を防ぐための手段として「身体拘束」がありますが、これは大きな倫理的問題を含みます。
身体拘束は、患者さんの人権を制限する行為であるため、原則として避けるべきとされています。
そのため、
- 他に方法がない場合
- 必要最小限の範囲・時間である場合
に限って許容されます。
実際の裁判でも、「拘束以外に有効な転倒防止手段がなく、最小限で実施していた」場合は、違法ではないと判断されています。
一方で、拘束を避けるあまり必要な見守りが不足した場合は、逆に責任が問われる可能性もあります。
このあたりは、現場で非常に悩ましいポイントですよね。
常時監視義務はどこまであるのか
「ずっと見ていなかったから責任になるのでは?」と感じる方も多いですが、
すべての患者に対して常時付き添う義務までは求められていません。
一般病棟では、現実的にマンパワーの制約もあり、24時間の完全監視は不可能です。
ただし、
- 重度の認知症
- 強いせん妄状態
- 繰り返し危険行動がある
といったハイリスク患者の場合は、より手厚い見守りが求められることがあります。
つまり重要なのは、患者ごとに必要なレベルの対応ができていたかです。

ここを押さえておくと、すごく考えやすくなるわね。
このように、賠償が認められないケースでは、適切な看護が行われていたかどうかが大きな判断基準になります。
次の章では、「防げた転倒かどうか」を判断する具体的なポイントをさらに深掘りしていきます😊
防げた転倒かどうかの判断基準
ここがこの記事の中でも最も大切なポイントです。
転倒・骨折の責任は、「防げたかどうか」=予見できた危険に対して適切に対応していたかで判断されます。
では、具体的にどのような点が見られるのでしょうか?現場でそのまま使える視点で整理していきます🩺
転倒リスクアセスメントの重要性
まず大前提として、転倒リスクの評価ができているかが重要です。
転倒リスクアセスメントとは、患者さんの状態から「転びやすさ」を評価するものです。
主に以下のような項目を見ます。
- 歩行状態(ふらつき・麻痺)
- 認知機能(認知症・せん妄)
- 既往歴(転倒歴など)
- 薬剤(睡眠薬・降圧薬など)
- 年齢やADL
ここで大切なのは、評価した内容がケアに反映されているかです。
評価だけして対策が伴っていない場合は、責任を問われる可能性が高くなります。
予見可能性とは何か
予見可能性とは、「その事故を事前に予測できたか」という考え方です。
例えば、
- 転倒歴がある
- 夜間せん妄が出ている
- トイレ動作が不安定
このような情報があれば、転倒の危険性は十分に予測できると判断されます。
つまり、「わかっていたのに対策しなかった」状態が最も問題視されるということです。
結果回避義務(何をすべきだったか)
次に重要なのが、「そのとき何ができたか」という視点です。
これを結果回避義務といいます。
具体的には、
- 離床センサーの使用
- ベッド柵やマットの設置
- トイレ時の付き添い
- ナースコールの使用指導
- 照明や足元環境の調整
など、「実行可能だった対策」を行っていたかが問われます。
重要なのは、現実的にできた対策をどこまで実施していたかです。
ハイリスク患者に求められる対応
すべての患者さんに同じ対応をするわけではありません。
特に注意が必要なのは、次のようなハイリスク患者です。
- 重度の認知症やせん妄がある
- 歩行が不安定・麻痺がある
- 転倒を繰り返している
このような場合は、
- 頻回ラウンド
- トイレ誘導のタイミング調整
- スタッフ間での情報共有強化
など、より手厚い対応が求められます。
つまり、患者ごとのリスクに応じて対応レベルを変えることがとても重要です。

ここを意識していこうね。
このように、「防げたかどうか」は感覚ではなく、アセスメントと具体的な行動の積み重ねで判断されます。
次の章では、実際に転倒を防ぐための看護実践を具体的に解説していきます😊
転倒を防ぐための看護実践ポイント
ここまで責任の考え方を見てきましたが、やはり一番大切なのは「転倒を防ぐこと」ですよね。
この章では、現場ですぐに使える具体的な看護実践をまとめていきます🩺
観察項目(せん妄・ADL・薬剤など)
転倒予防の第一歩は、患者さんの状態をしっかり観察することです。
特に重要な観察ポイントは以下です。
- 意識レベル・せん妄の有無
- 歩行状態(ふらつき・筋力低下)
- 排泄パターン(頻尿・夜間トイレ)
- 内服薬(睡眠薬・抗不安薬・降圧薬など)
これらはすべて転倒リスクに直結します。
大切なのは、「いつもと違う変化」に気づくことです。
環境整備と具体的対策
環境を整えるだけでも、転倒リスクは大きく下げることができます。
- ベッド周囲の整理整頓
- 足元の滑りやすさの確認
- 照明の調整(夜間含む)
- 手すりや歩行補助具の配置
さらに、必要に応じて
- 離床センサー
- 低床ベッドや床マット
などを活用することも重要です。
「転びにくい環境をつくる」こと自体が看護ケアという意識が大切です。
ナースコール・説明の重要性
意外と見落とされがちなのが、患者さんへの説明です。
ナースコールについて、
- どんなときに使うか
- 遠慮せず押していいこと
をしっかり伝えていますか?
患者さんによっては、「迷惑をかけたくない」と思って無理に動いてしまうことがあります。
そのため、安心して頼れる環境をつくる声かけも重要な予防策です。
チームでの共有とインシデント活用
転倒予防は、一人で行うものではありません。
チーム全体での情報共有がとても重要です。
- 申し送りでのリスク共有
- カンファレンスでの対策検討
- インシデントの振り返り
特にインシデントは、責めるためではなく、次に同じことを起こさないための学びとして活用することが大切です。

迷ったときはチームで相談するのもすごく大事ね。
日々の小さな積み重ねが、患者さんの安全につながります。
そしてそれは、あなた自身を守ることにもつながりますよ😊
家族としての対応方法
入院中に転倒・骨折が起きた場合、家族として「どう動けばいいのか分からない」と感じることも多いですよね。
ここでは、冷静に対応するためのポイントを整理していきます🩺
事故後に確認すべきポイント
まずは事実関係をしっかり確認することが大切です。
- いつ・どこで起きたのか(病室・トイレ・廊下など)
- 誰がその場にいたのか(目撃者の有無)
- 当時の患者の状態(歩行能力・意識・せん妄など)
これらの情報は、後に責任の判断にも関わる重要なポイントになります。
感情的になりすぎず、事実ベースで整理することがとても大切です。
病院への相談の進め方
次に、病院側の説明をしっかり受けましょう。
確認しておきたいポイントは、
- 転倒リスクの評価はどうだったのか
- どのような予防策を取っていたのか
- 事故当時の対応は適切だったのか
これらは、主治医や看護師長、医療安全担当者に説明を求めることができます。
もし説明に不明点があれば、遠慮せず質問して大丈夫です。
納得できるまで確認することが大切です。
納得できない場合の相談先
もし病院の説明に納得できない場合は、外部の相談窓口を利用することもできます。
- 院内の相談窓口(医療安全管理室など)
- 医療安全支援センター
- 医療ADR(裁判外紛争解決)
- 医療事故に詳しい弁護士
いきなり裁判ではなく、まずは第三者を交えて話し合う方法もあります。
ただし、忘れてはいけないのは、すべての転倒が防げるわけではないという点です。
責任を考えるときは、「防げたのかどうか」を冷静に見極めることが重要になります。
家族としても、患者さんにとって最善の環境を一緒に考えていく視点が大切ですね😊
✅まとめ|この記事で学べる入院中転倒の責任
この記事での再重要部位👉
- 転倒の責任は「予見可能性と対策」で判断される
- 看護師個人ではなく病院が責任主体になることが多い
- アセスメントと具体的対策の積み重ねが自分を守る
記事のまとめ
入院中の転倒・骨折は、現場で誰もが経験する可能性のあるインシデントです。
だからこそ、「責任になるかどうか」という視点だけでなく、どうすれば防げるのかを考えることがとても大切です。
責任の判断は、予測できた危険に対して適切な対応ができていたかで決まります。
つまり、日々の観察・アセスメント・チーム連携といった基本の積み重ねが、患者さんの安全を守り、あなた自身を守ることにもつながります。
「全部防がなきゃ」と背負いすぎる必要はありません。
一つひとつ丁寧に向き合っていくことが、安全な看護につながりますよ😊
引用・参考
引用
- 病棟における入院患者に対する転落防止義務
- 病院における転倒・転落(国立医療学会)
- 72歳多発性脳梗塞患者の転倒死亡事例(判例)
- 病院内トイレでの転倒事故と看護職の責任
- 病院廊下の防火扉による転倒事故(判例)
- ICUせん妄患者転落死亡事例の法的判断
- 身体拘束の適法性(最高裁判例)
- 転倒・転落事故と身体拘束の考え方