「このST変化…心筋梗塞?それとも肺塞栓?」とモニターの前で迷ったことはありませんか?🩺
肺塞栓は心電図だけで診断できる病気ではありませんが、右心負荷や重症度を示す大切なヒントが隠れています。
似た波形に惑わされず、正しく読み取れるかどうかが早期対応のカギになりますよね。
この記事では
- 肺塞栓でよくみられる心電図所見(洞性頻脈・S1Q3T3など)
- 心筋梗塞(ACS)と似る理由と見分け方
- 看護師が押さえるべきモニタリングと報告ポイント
が分かりますよ♪
結論👉
肺塞栓は心電図単独では診断できません。
しかし、洞性頻脈や右室ストレインなどの右心負荷サインは重症度評価や急変予測の重要な手がかりになります。
モニター変化を「呼吸・バイタル」とセットで見ることが、見逃しを防ぐポイントです。
この記事では、肺塞栓の心電図所見をガイドラインの位置づけも踏まえながら、心筋梗塞との違いまでやさしく解説します😊
現場で迷わないための視点を一緒に整理していきましょう。
肺塞栓と心電図の位置づけ|診断はできる?
まず大前提として押さえておきたいのは、肺塞栓は心電図だけでは診断できないという点です🩺
2019年ESCガイドラインでも、診断アルゴリズムの中心は「臨床予測スコア+Dダイマー+造影CT(CTPA)」とされています。
心電図は補助的検査として、鑑別や重症度評価をサポートする位置づけです。
では、なぜ心電図が重要なのでしょうか?
それは右心負荷のサインを早期に拾えるからです。
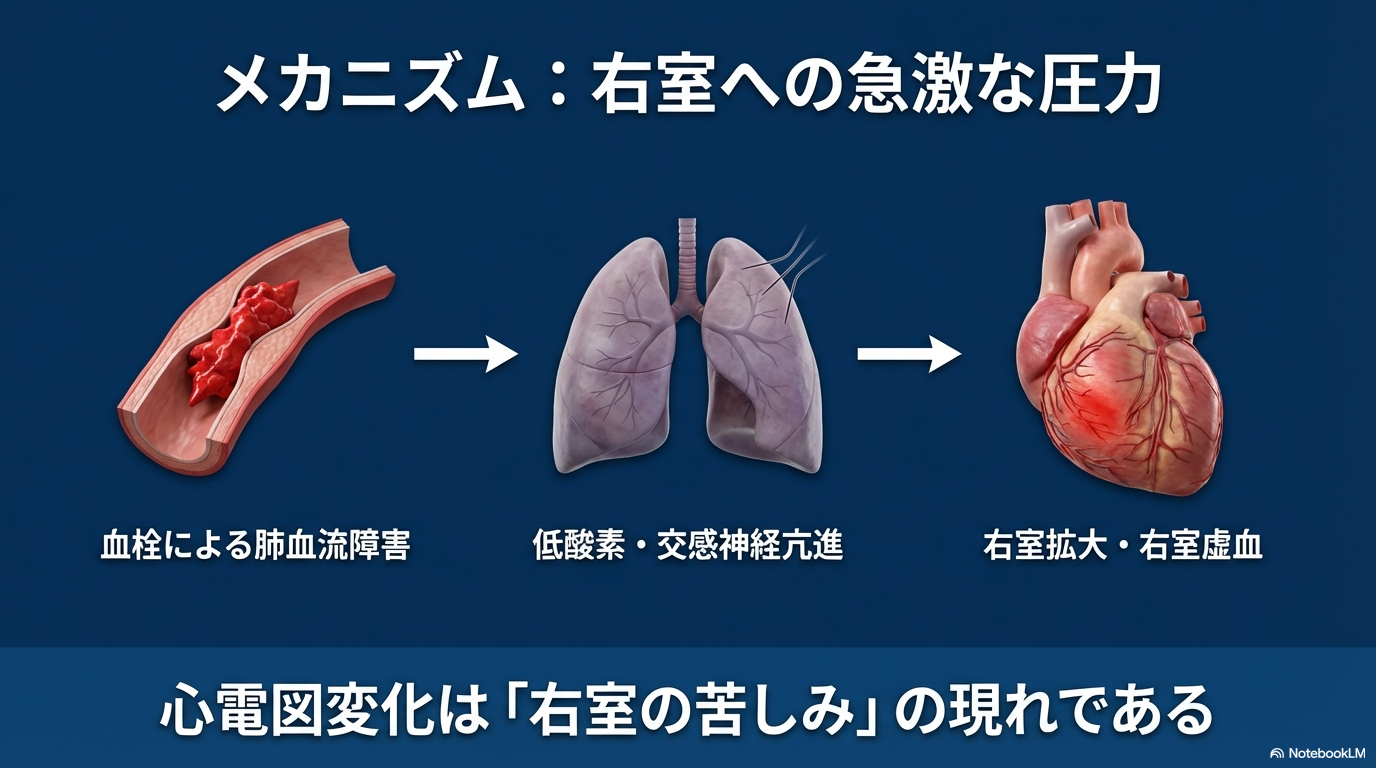
肺動脈が血栓で閉塞すると、右室に急激な負担がかかります。
その結果、心電図上に「右室ストレイン(右心負荷)」の変化が出現することがあります。
心電図の役割は「補助」と「重症度評価」
心電図の役割を整理すると、次の3つです。
- 急性冠症候群(心筋梗塞)など他疾患との鑑別
- 右室機能障害を示唆する所見の確認
- 頻脈や不整脈の把握による重症度評価
特に頻脈・右室ストレイン・右脚ブロックなどは、右室機能障害や予後不良と関連することが報告されています。
つまり、
心電図は「診断ツール」ではなく、「危険サインを読むツール」なんですね。

正常ECGでも肺塞栓は否定できない、が鉄則です。
次の章では、実際に肺塞栓でよくみられる具体的な心電図所見を整理していきます😊
肺塞栓でよくみられる心電図所見
ここからは、実際に急性肺塞栓でみられやすい心電図変化を整理していきましょう🩺
大切なのは、「有名な所見=よく出る所見」ではないということです。
最も多いのはS1Q3T3ではなく“洞性頻脈”です。
まずは全体像を表で確認しましょう。
| 心電図所見 | 特徴・臨床的意味 |
|---|---|
| 洞性頻脈 | 最も頻度が高い所見。低酸素や交感神経亢進の反映。重症度と関連。 |
| S1Q3T3 | I誘導S波+III誘導Q波・陰性T波。急性右心負荷の古典的所見だが感度は低い。 |
| V1〜V3の陰性T波(右室ストレイン) | 右室機能障害と関連。高リスク例で多い。 |
| 右脚ブロック | 急性右室負荷により出現することがある。重症例でみられやすい。 |
| ST変化・不整脈 | 虚血様変化や心房細動など。循環悪化のサインになることも。 |
① 洞性頻脈|いちばん多いサイン
急性肺塞栓では約3〜4割前後で洞性頻脈がみられると報告されています。
なぜ頻脈になるのでしょうか?
血栓により肺血流が障害されると、
- 低酸素血症
- 交感神経亢進
- 心拍出量を維持しようとする代償
が起こります。
つまり「急に原因不明の頻脈が出た」ときは、肺塞栓も鑑別に入れる視点が大切です。
② S1Q3T3|有名だが出現頻度は高くない
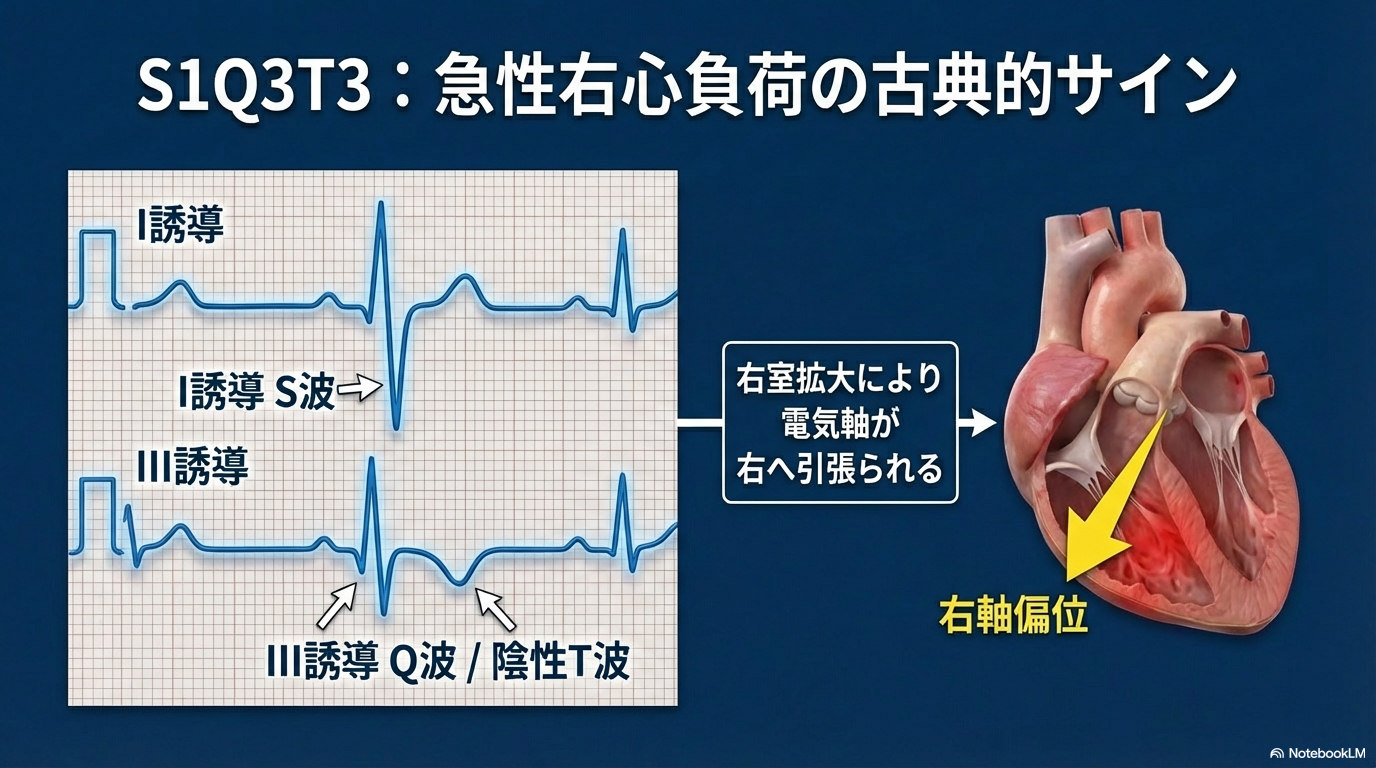
S1Q3T3は、
- I誘導の深いS波
- III誘導のQ波
- III誘導の陰性T波
がそろったパターンです。
急性右心負荷の古典的所見として有名ですが、
感度は低く、必ず出るわけではありません。
「S1Q3T3がない=肺塞栓ではない」は誤りです。
③ 右室ストレインパターン|重症度と関連
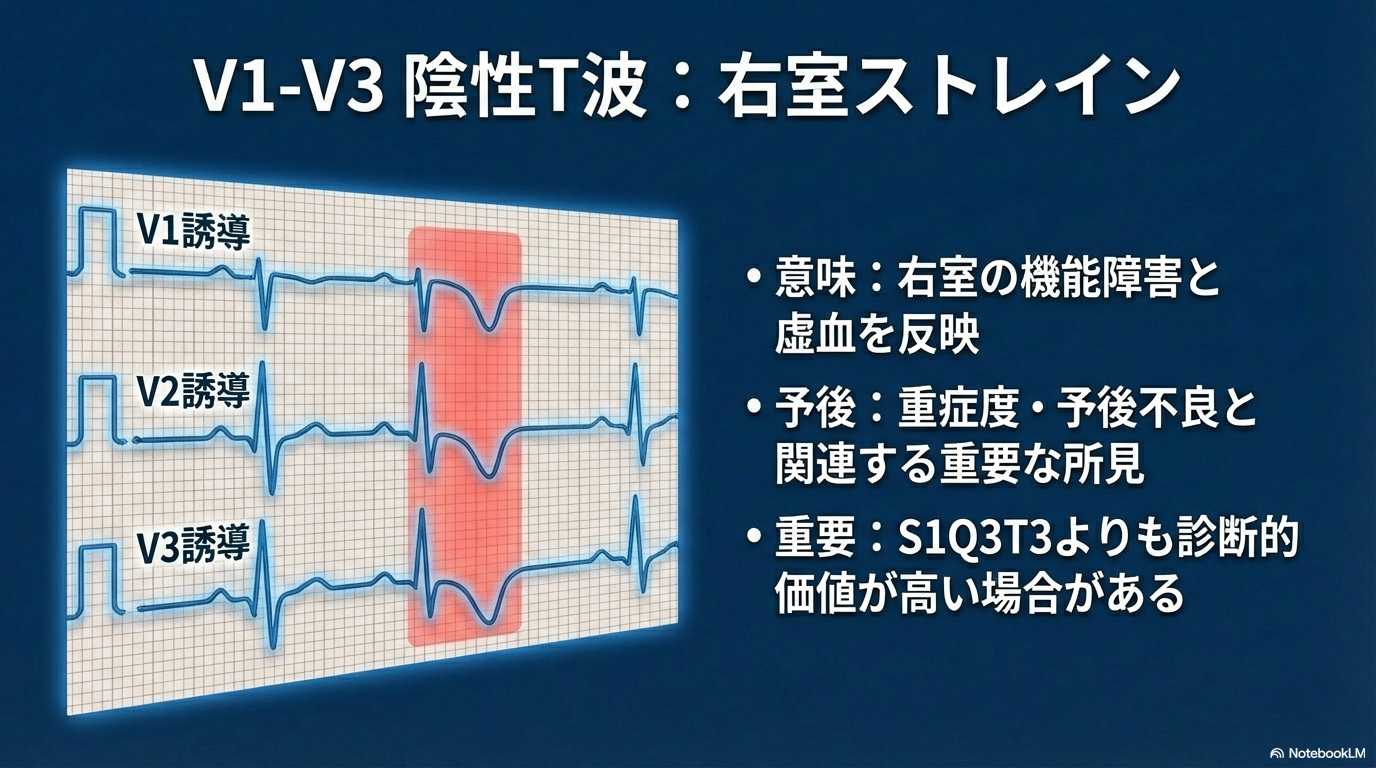
V1〜V3での陰性T波や右軸偏位は、右室ストレイン(右室負荷)を示します。
これは右室機能障害と関連し、予後不良因子になることもある重要な所見です。
モニターで前胸部誘導のT波が急に陰転した場合は、見逃さないようにしましょう。
④ 右脚ブロック・ST変化
急性右室拡大により、右脚ブロックが出現することがあります。
また、ST低下や上昇など虚血様変化が出ることもあり、ここが心筋梗塞と混同されやすいポイントです。

次の章では、なぜ心筋梗塞と似た波形になるのか、そしてどう見分けるのかを整理していきます😊
心筋梗塞と似るのはなぜ?|見分け方のポイント
肺塞栓の心電図で一番混乱しやすいのが、ST変化やT波異常です。
「これ…心筋梗塞じゃないの?」と迷った経験、ありませんか?🩺
実は、肺塞栓と心筋梗塞は“どちらも虚血が関与する”ため、波形が似ることがあるのです。
なぜ似るの?|右室虚血がカギ
肺塞栓では血栓により肺血管抵抗が急上昇します。
その結果、右室に強い負荷がかかり、
- 右室拡大
- 右室虚血
- 低酸素血症
が起こります。
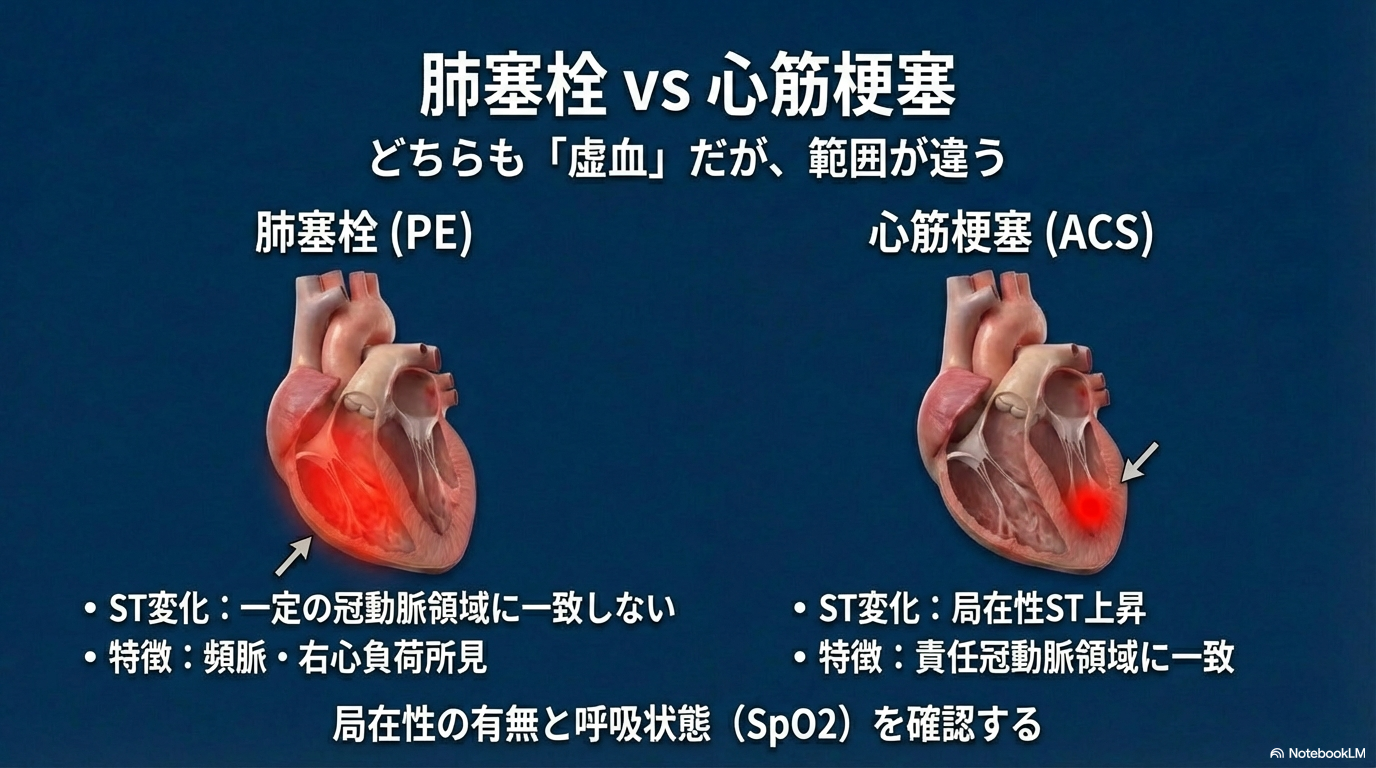
右室が虚血状態になるため、虚血様のST変化やT波異常が出るのです。
つまり、「虚血がある」という点では共通しています。
心電図での見分け方
では、どう違いを整理すればよいのでしょうか?
| 比較項目 | 肺塞栓 | 心筋梗塞(ACS) |
|---|---|---|
| ST上昇の分布 | 一定の冠動脈領域に一致しないことが多い | 責任冠動脈領域に一致した局在性ST上昇 |
| Q波 | 基本的に形成されない | 時間経過で異常Q波形成あり |
| 頻脈 | よくみられる(代償反応) | 必須ではない |
| 右心負荷所見 | S1Q3T3・右脚ブロック・右軸偏位など | 基本なし |
ポイントは、
「局在性のST変化かどうか」を見ることです。
冠動脈支配に一致していればACSを強く疑います。
一方、右心負荷パターンが目立ち、呼吸困難や低酸素を伴えば肺塞栓を鑑別に上げます。
症状・バイタルとセットで考える
心電図だけで判断するのは危険です。
- 突然の呼吸困難+頻脈+SpO₂低下 → 肺塞栓を疑う
- 圧迫感のある胸痛+冷汗+局在ST上昇 → ACSを疑う
モニター+呼吸状態+バイタルを必ずセットで評価することが、看護師の重要な役割です。

次は、実際に看護師がどこを観察し、どう報告につなげるかを整理していきましょう😊
看護師が押さえるべきモニタリングと報告ポイント
ここからは、実際の現場でどう活かすかを整理していきます🩺
肺塞栓では、心電図の変化だけを追いかけるのでは不十分です。
「心電図+呼吸+循環」をセットで評価することが、急変の早期発見につながります。
① 連続モニタリングで見るポイント
- 突然の洞性頻脈(HR上昇)
- SpO₂の低下や酸素需要の増加
- 血圧低下・脈圧変化
- 新規の右脚ブロックや右室ストレイン所見

特に「頻脈+低酸素」の組み合わせは重要な危険サインです。
急に心拍数が上がり、酸素化が悪化している場合は、肺塞栓を鑑別に挙げる視点を持ちましょう。
② 症状と合わせたアセスメント
心電図の変化があったときは、必ず症状を確認します。
- 突然の呼吸困難
- 胸痛(吸気で悪化することも)
- 不安・落ち着きのなさ
- 冷汗・意識レベル変化
これらがそろうときは、ショックへ進行する可能性もあります。
③ 医師へ報告する際のポイント
報告時は、「疑い」だけでなく具体的な変化を伝えることが大切です。
例:
- 「15分前からHR110→135に上昇」
- 「SpO₂ 96%→89%へ低下」
- 「V1〜V3で新たな陰性T波出現」
時間経過+数値+波形変化をセットで伝えると、診断や検査判断がスムーズになります。

📌 心電図の読み方にまだ不安がある方へ
右心負荷やST変化の基礎から復習したい方は、心電図の基本記事もあわせて読むと理解が深まります。
モニターが「なんとなく怖い」から「意味がわかる」に変わりますよ😊
▶【心電図で学ぶ】看護師が知っておくべき不整脈の種類と対応法📉🩺
▶心電図の基本をマスター!看護師が押さえるべき4つのステップ
▶【図解付き】心電図SRを確実に読む3つのチェックリスト|P波からQRS幅まで
次は、よくある疑問をFAQ形式で整理していきましょう🩺
よくある質問(FAQ)|肺塞栓と心電図
ここでは、新人看護師さんが特に迷いやすいポイントを一問一答で整理します🩺
Q1. 肺塞栓で最も多い心電図所見は?
A. 洞性頻脈です。
S1Q3T3が有名ですが、実際に最も頻度が高いのは洞性頻脈と報告されています。
まず「原因不明の頻脈」に気づくことが重要です。
Q2. S1Q3T3があれば肺塞栓と診断できますか?
A. いいえ、診断はできません。
S1Q3T3は急性右心負荷を示唆する所見ですが、感度は高くありません。
他疾患でも出ることがあります。あくまで「ヒント所見」と考えましょう。
Q3. 心電図が正常でも肺塞栓はありますか?
A. はい、あります。
報告によって差はありますが、一定割合で正常心電図の肺塞栓が存在します。
「正常だから否定」ではないことを覚えておきましょう。
Q4. 心筋梗塞との一番の違いは?
A. 局在性のST変化かどうかです。
心筋梗塞は責任冠動脈領域に一致したST上昇が特徴です。
一方、肺塞栓では右心負荷パターンが主体で、冠動脈支配と一致しないことが多いです。
Q5. 看護師が最優先で見るべきポイントは?
A. 頻脈+低酸素の組み合わせです。
突然の呼吸困難+HR上昇+SpO₂低下がそろった場合は、肺塞栓を鑑別に挙げて速やかに報告しましょう。
📌 心電図の知識を活かせる環境で働きたい方へ
心電図の知識がなかなか活かせる機会が少なくてモヤモヤすることはありませんか?
または心電図を学びたいけど教科書上の心電図しか分からない…などなど。
あなたがもっと学べて輝ける職場を探してきます🌟
まずはLINEで相談してくださいね♪
最後に、この記事のポイントをまとめていきます。
✅まとめ|この記事で学べる肺塞栓と心電図のポイント
この記事のまとめポイント
この記事での再重要部位👉
- 肺塞栓は心電図単独では診断できない
- 最も多い所見はS1Q3T3ではなく洞性頻脈
- モニター+呼吸+バイタルをセットで評価する
記事のまとめ

肺塞栓の心電図は、「決め手」ではありません。
ですが、右心負荷や重症度を示す大切なサインです。
洞性頻脈、右室ストレイン、右脚ブロック、そしてときに虚血様変化。
これらを見たときに「心筋梗塞かも?」と考えるのは自然なことです。
だからこそ、
・局在性のST変化かどうか
・呼吸困難はあるか
・SpO₂は低下していないか
・血圧は安定しているか
と、視野を広げて評価することが大切です。
モニターは“波形を覚えるもの”ではなく、
患者さんの循環と呼吸の変化を映し出すものです🩺
「頻脈+低酸素」という危険サインを見逃さず、
数値と経過を添えて報告できる看護師であること。
それが、急変を防ぐ第一歩になります😊
今日からぜひ、心電図を“診断の答え探し”ではなく、
病態を読み取るヒントとして活用してみてくださいね。
引用・参考
引用
- Konstantinides SV, et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism. European Heart Journal. 2020;41(4):543–603.
- Ribeiro A, et al. Right ventricular dysfunction in pulmonary embolism: Prognostic role of ECG findings.
- McGinn S, White PD. Acute cor pulmonale resulting from pulmonary embolism (S1Q3T3 pattern).
- Acute pulmonary embolism and ECG changes review.
参考
- LITFL – ECG changes in Pulmonary Embolism
- J-Stage Circulation Reports – ECG and right ventricular strain in PE
- Aerican College of Cardiology – 2019 ESC Guidelines Summary
- CardioNerds – ECG in Acute Pulmonary Embolism
- Emergency Medicine ECG Review (PE vs ACS)

