
「褥瘡の処置、どうやればいいんだろう…」「洗浄は生理食塩水とお湯、どっちがいいの?」「ドレッシング材の選び方がわからない…」
そう悩んでいる看護師さんも多いのではないでしょうか。
褥瘡ケアは日々の看護業務の中でも特に専門性が求められる分野ですよね 💭
この記事では
-
褥瘡処置の5ステップ手順
-
褥瘡の状態別の適切な処置方法
-
肉芽形成を促進する4つの湿潤環境ケア
-
褥瘡ケアに最適な薬剤・材料の選び方
-
現場ですぐに使える実践的なQ&A
が分かりますよ♪
実は、褥瘡処置で最も重要なのは「湿潤環境の維持」と「適切な洗浄方法の選択」なんです 🌟
これらを正しく行うことで、肉芽形成が促進され、治癒までの期間を大幅に短縮できます。
この記事では、褥瘡の状態別処置方法から、ドレッシング材の選び方、外用剤の使用法まで、現場ですぐに活かせる実践的な知識をご紹介します。
褥瘡処置の5ステップ手順 🔄
褥瘡処置は手順を踏むことで効果的なケアが可能になります。
ここでは看護師の皆さんが日々の業務で実践できる5つのステップをご紹介します。
それぞれのステップで押さえるべきポイントを確認していきましょう!✨
創面の観察とアセスメント:見逃せない4つのポイント 👀
褥瘡処置の第一歩は正確な観察とアセスメントです。
見逃してはいけない4つのポイントを押さえましょう。
-
色調の確認 –
赤色(炎症)、黄色(浸出液・壊死組織)、黒色(壊死組織)の分布を観察します。色調によって処置方法が大きく変わりますよ! -
サイズの測定 –
長径×短径×深さを測定します。定規やプローブを使って正確に記録しましょう。経時的な変化を追うことで治癒過程を評価できます。 -
浸出液の性状 –
量(少量・中等量・多量)、性状(漿液性・血性・膿性)、臭いを確認します。感染の兆候を早期に発見するためにも重要です。 -
周囲皮膚の状態 –
発赤、浮腫、熱感、硬結などを観察します。褥瘡の拡大リスクを評価する上で欠かせないポイントです。
適切な洗浄方法の選択:生理食塩水vsお湯、どっちが正解? 💧
褥瘡の洗浄方法は状況によって使い分けることが大切です。
よく迷われる生理食塩水とお湯の選択について解説します。
生理食塩水の特徴
-
浸透圧が体液と同じで細胞へのダメージが少ない
-
無菌的な処置が必要な深い褥瘡に適している
-
コスト面ではやや高い
お湯(微温湯)の特徴
-
表皮の汚れを落とす洗浄力がある
-
浅い褥瘡や周囲皮膚の清潔保持に適している
-
コスト面で経済的
基本的な選択基準としては、深い褥瘡や感染リスクが高い場合は生理食塩水、浅い褥瘡や日常的なケアでは微温湯(36〜37℃)を選ぶとよいでしょう。どちらを使う場合も、強いこすり洗いは避け、やさしく洗浄することがポイントです💕
壊死組織のケア:黒色期の褥瘡に効果的な処置テクニック ⚡
黒色期(壊死組織がある状態)の褥瘡は、壊死組織の除去が治癒の鍵となります。
効果的な処置テクニックをご紹介します。
壊死組織除去の方法
| 方法 | 適応 | 注意点 |
|---|---|---|
| 外科的デブリドマン | 広範囲の壊死組織 | 医師による実施が必要 |
| 酵素製剤 | 固着した壊死組織 | 健常部位への接触を避ける |
| 自己融解 | 小範囲の壊死組織 | 時間がかかる、感染リスクに注意 |
| 湿潤環境の維持 | 全ての壊死組織 | 過剰な浸出液管理が必要 |
壊死組織の除去を行う際は、患者さんの全身状態や痛みに配慮しながら進めることが大切です。
特に糖尿病や末梢血管障害がある患者さんでは、血流評価を慎重に行いましょう🩺
ドレッシング材の選択と使用法:状態別おすすめ製品ガイド 🛒
褥瘡の状態に合わせたドレッシング材の選択は治癒促進の重要なポイントです。
状態別におすすめの製品をご紹介します。
褥瘡状態別ドレッシング材選択ガイド
| 褥瘡の状態 | おすすめドレッシング材 | 交換頻度 |
|---|---|---|
| 浸出液多量 | アルギン酸塩、フォーム材 | 1〜3日 |
| 浸出液中等量 | ハイドロコロイド、フォーム材 | 3〜7日 |
| 浸出液少量 | ハイドロコロイド、ハイドロジェル | 3〜7日 |
| 感染疑い | 銀含有ドレッシング材 | 1〜3日 |
| 肉芽形成期 | ハイドロコロイド、透明フィルム | 5〜7日 |
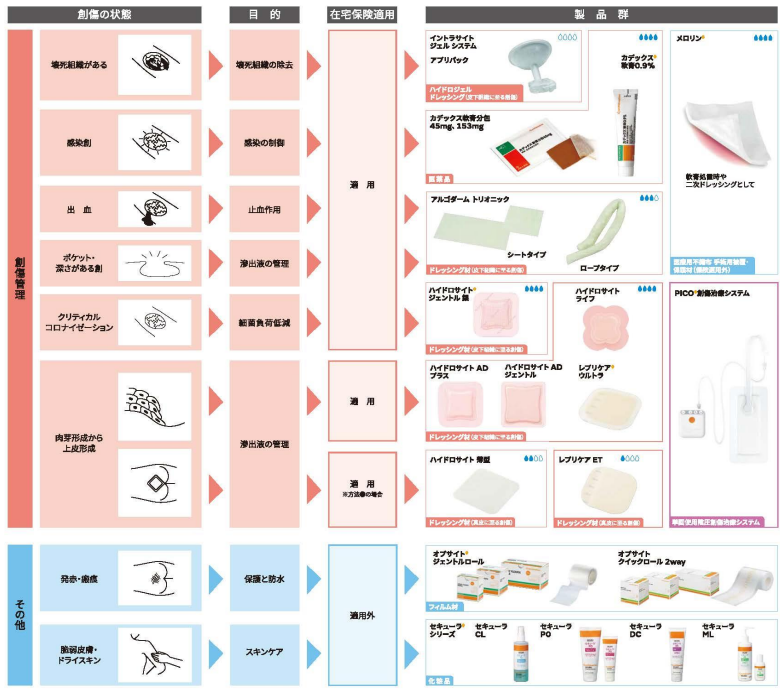
スミス・アンド・ネフューより画像引用
ドレッシング材を選ぶ際は、「褥瘡の深さ」「浸出液の量」「感染の有無」の3点を必ず確認しましょう。
また、剥がす際は皮膚損傷を防ぐため、優しく丁寧に行うことが大切です👍
外用剤の適切な使用:肉芽形成を促進する塗り方のコツ ✨
外用剤の選択と使用方法は褥瘡治癒の速度に大きく影響します。
肉芽形成を促進するための外用剤使用のコツをご紹介します。
外用剤選択のポイント
-
炎症期:ステロイド外用剤(低〜中程度)で炎症を抑制
-
増殖期:線維芽細胞増殖因子製剤(bFGF)で肉芽形成を促進
-
上皮化期:ワセリンなどの保湿剤で乾燥を防止
効果的な塗り方のコツ
-
創面を清潔にしてから塗布する
-
薄く均一に塗る(厚塗りは逆効果)
-
創縁から5mm程度はみ出して塗布する
-
指示された用法・用量を守る
特に線維芽細胞増殖因子製剤(フィブラスト®スプレーなど)は、直接創面に噴霧し、その後ドレッシング材で覆うことで効果を発揮します。
使用前に創面を十分に洗浄することをお忘れなく!💫
褥瘡の処置は深さや状態によって大きく変わります。
DESIGN-Rの分類に基づいて、それぞれの状態に合わせた効果的な処置方法をご紹介します。
日々の看護ケアで迷ったときに参考にしてくださいね!✨
浅い褥瘡は真皮までの損傷で、適切なケアで比較的早く治癒が期待できます。
湿潤環境を保つことが治癒の鍵となりますよ。
発赤が見られる場合は、まず「ガラス板圧診法」や「指押し法」で褥瘡かどうかを確認しましょう。
持続する発赤(d1)には、ポリウレタンフィルムでの保護が効果的です。透明なので観察もしやすく、摩擦やずれからも守れます❤️
水疱は基本的に破らずにポリウレタンフィルムで保護します。
緊満した水疱は医師と相談の上、無菌的に穿刺して内容物を排出することも。
表皮剥離した場合は、創が見えるハイドロコロイドやハイドロジェルのシートタイプを使用しましょう。
真皮までの損傷には「創の保護」と「適度な湿潤環境の保持」が重要です。
浸出液の量に応じて以下のドレッシング材を選択しましょう:
| 浸出液の量 | おすすめドレッシング材 | 交換頻度 |
|---|---|---|
| 少量 | ハイドロコロイド、透明フィルム | 5〜7日 |
| 中等量 | ハイドロコロイド、薄型フォーム材 | 3〜5日 |
| 多量 | アルギン酸塩、フォーム材 | 1〜3日 |
ドレッシング材の交換は浸出液の漏れがなければ最長1週間を目安にしてくださいね🔄
深い褥瘡は皮下組織を超える損傷で、治癒に時間がかかります。
「N→G→S」(壊死組織の除去→肉芽形成の促進→創の縮小)の順に治療を進めていきましょう。
黒色壊死組織がある場合は、まず除去することが治癒の第一歩です。
方法は状態によって選択します:
| 壊死組織の状態 | 推奨される方法 | 使用する薬剤・材料 |
|---|---|---|
| 乾燥した硬い壊死組織 | 軟化後に除去 | ゲーベンクリーム |
| どろどろの壊死組織 | 吸収・除去 | カデックス軟膏、ユーパスタ軟膏 |
| 広範囲の壊死組織 | 外科的デブリドマン | 医師による実施が必要 |
壊死組織が除去されたら、次は肉芽形成を促進します。
浸出液のコントロールをしながら、適切な湿潤環境を維持することがポイントです✨
浸出液が少ない場合:
-
ハイドロジェル(グラニュゲルなど)
-
線維芽細胞増殖因子製剤(フィブラストスプレー)
浸出液が多い場合:
-
アルギン酸塩ドレッシング
-
フォーム材
ポケットがある場合は特に注意が必要です。
ポケット内は壊死組織が残存しやすく、感染リスクも高いため:
-
ポケット内までしっかり洗浄する
-
死腔を作らないよう、適切な充填材を使用する
-
ドレナージを確保して過度の湿潤状態を防ぐ
褥瘡に感染が疑われる場合は、早急な対応が必要です。
局所の炎症4徴(発赤・腫脹・熱感・疼痛)や創部からの悪臭、膿性の浸出液などが見られたら感染を疑いましょう。
感染の診断には以下の観察ポイントがあります:
-
局所の炎症4徴:発赤・腫脹・熱感・疼痛
-
浸出液の色や臭いの変化(菌種によって特徴があります)
-
全身症状(発熱、白血球増加、CRP上昇など)
感染が疑われる場合の処置方法です:
-
:生理食塩水で十分に洗い流し、細菌数を減らします
-
:
| 浸出液の量 | 推奨される外用剤 |
|---|---|
| 多い場合 | カデックス軟膏、ユーパスタ軟膏 |
| 少ない場合 | ゲーベンクリーム |
| どちらの場合も | 銀含有ドレッシング材(アクアセルAg、アルジサイトAgなど)も選択肢 |
-
:感染時は1〜3日ごとに交換し、創部の観察を密に行います
バイオフィルムは細菌の集合体で、抗菌薬が効きにくくなります。対策としては:
-
物理的な除去:洗浄時にやさしくこすり、バイオフィルムを破壊する
-
抗菌作用のある外用剤の継続使用
-
必要に応じたデブリドマンの実施
感染兆候がおさまったら抗菌剤の使用は中止し、他の治療方法に切り替えることも大切です。
感染制御と肉芽形成のバランスを取りながら、治癒に向けたケアを行いましょう🌱
褥瘡ケアに使用する薬剤や材料は種類が豊富で選択に迷うことも多いですよね。
ここでは、日々の看護業務ですぐに活用できる洗浄液、石鹸、ドレッシング材の選び方をご紹介します。
褥瘡の状態に合わせた適切な選択で、治癒を効果的に促進しましょう!✨
褥瘡の洗浄は治癒促進の第一歩です。
目的に応じた洗浄液を選ぶことで、より効果的なケアが可能になります。
-
: 浸透圧が体液と同じで細胞へのダメージが少ない
-
: 深い褥瘡、感染リスクの高い創部、無菌的処置が必要な場合
-
: 35ccの注射器に19Gの注射針を付けて適切な圧力(8psi)で洗浄するのが効果的です
-
: 経済的で入手しやすく、表皮の汚れを落とす洗浄力がある
-
: 浅い褥瘡、日常的なケア、創周囲皮膚の洗浄
-
: 十分な量を使用し、創面に適度な圧をかけて洗浄します
-
: 一定の圧力で効率的に洗浄できる
-
: 壊死組織がある創部、ポケットのある褥瘡
-
: メーカーの指示に従って使用します
褥瘡洗浄のポイントは、「十分な量」と「適切な圧力」です。
特にポケットがある場合は、ポケット内部もしっかり洗浄して残留物を取り除くことが大切です❤️
消毒薬については、きれいな肉芽組織で覆われた創には不要で、むしろ正常な細胞に悪影響を及ぼす可能性があるため注意が必要です。
創周囲の皮膚を清潔に保つことは感染予防と治癒促進に重要です。
適切な石鹸選びのポイントをご紹介します。
| 基準 | 推奨される特徴 | 避けるべき特徴 |
|---|---|---|
| pH値 | 弱酸性(皮膚のpHに近い) | アルカリ性(一般的な固形石鹸) |
| 成分 | 低刺激、保湿成分配合 | 防腐剤や着色料が多い |
| 形状 | 泡タイプ(摩擦が少ない) | こすり洗いが必要なタイプ |
-
: 肌のバリア機能をサポートし、外部刺激から保護します
-
: 肌の潤いを保ち、しっとりとした状態に導きます
-
: 刺激が少なく、敏感肌の方にも使いやすいです
真田らの研究によると、石鹸洗浄は生理食塩水のみの洗浄と比較して、古い角質や細菌数を有意に減少させ、皮膚の水分量やpH値を健常皮膚に近づける効果があります。
これにより表皮細胞の遊走が促進され、創の治癒が早まるというエビデンスがあります🌟
洗浄後は石鹸成分が残らないようによく洗い流すことが大切です。
創部自体には石鹸を使用せず、創周囲の皮膚のみに使用するようにしましょう。
褥瘡の治癒には「湿潤環境の維持」が重要です。
滲出液に含まれる細胞増殖因子が治癒を促進するため、適切なドレッシング材の選択が鍵となります。
-
創面保護
-
創面閉鎖と湿潤環境の維持
-
乾燥した創の湿潤化
-
滲出液の吸収
-
感染抑制
-
疼痛緩和
| 褥瘡の状態 | 推奨ドレッシング材 | 特徴と使用上のポイント |
|---|---|---|
| 浅い褥瘡(d1・発赤) | ポリウレタンフィルム | 透明で観察しやすく、摩擦やずれから保護 |
| 浅い褥瘡(d2・真皮損傷)浸出液少量 | ハイドロコロイド、透明フィルム | 5〜7日間交換不要、湿潤環境を維持 |
| 浅い褥瘡(d2)浸出液中等量 | ハイドロコロイド、薄型フォーム材 | 3〜5日ごとに交換、適度な吸収性 |
| 深い褥瘡・浸出液多量 | アルギン酸塩、フォーム材 | 高い吸収性、1〜3日ごとに交換 |
| 感染疑いのある褥瘡 | 銀含有ドレッシング材(アクアセルAg等) | 抗菌作用あり、感染コントロールに有効 |
| 壊死組織がある褥瘡 | 外用薬(カデックス軟膏等)+適切なドレッシング | 壊死組織の除去を促進 |
| ポケットのある褥瘡 | ハイドロファイバー、アルギン酸塩 | ポケット内に充填可能、死腔を作らない |
-
ドレッシング材は「感染のない褥瘡」に使用することが原則です
-
浸出液の量に応じて適切なドレッシング材を選択しましょう
-
褥瘡の状態が変化したら、それに合わせてドレッシング材も変更する必要があります
-
ドレッシング材交換時は創部の観察を十分に行い、状態の変化を記録しましょう📝
褥瘡ケアは「N→G→S」(壊死組織の除去→肉芽形成の促進→創の縮小)の順に進めていくことが基本です。
各段階に合わせた適切なドレッシング材を選択することで、効果的な治癒促進が期待できます✨

褥瘡ケアの現場では、日々様々な疑問が生じるものですよね。
ここでは、看護師の皆さんが実際の臨床で直面しやすい疑問について、エビデンスに基づいた回答をご紹介します。
これらの知識を活用して、より効果的な褥瘡ケアを実践しましょう!✨
「褥瘡には消毒が必要?」という疑問、よく耳にします。
最新のエビデンスに基づいた消毒薬の使用基準についてご説明します。
褥瘡ケアにおいて、消毒薬の使用は限定的であるべきです。
なぜなら、いずれの消毒薬も細胞毒性を示して創傷治癒を遅らせる可能性があるからです。
| 状態 | 消毒薬の使用 | 推奨される対応 |
|---|---|---|
| 感染徴候がある | 必要 | 適切な消毒薬を選択し、菌消失後は5日以内に中止 |
| 高菌量の定着がある | 検討 | 微生物検査値が2+または3+の場合に検討 |
| 清潔創・肉芽形成期 | 不要 | 生理食塩水または微温湯での洗浄のみ |
| バイオフィルム形成疑い | 検討 | 物理的除去と併用して検討 |
「感染症状を呈したり、高菌量の定着などが生じている場合のみ」消毒薬を使用するという原則を守りましょう。
通常の洗浄では、細胞毒性を示さない生理食塩水や微温湯で対応することがベストです🌟
消毒薬を使用する場合も、感染コントロール後は速やかに中止し、創傷治癒を促進する環境に切り替えることが大切です。
「消毒よりも洗浄」という考え方を基本に、適切な判断をしていきましょう!
褥瘡治癒の鍵となる「湿潤環境」。
肉芽形成を効果的に促進するための4つのテクニックをご紹介します。
湿潤環境が重要な理由は、創部の滲出液には各種の細胞増殖因子が豊富に含まれているからです。
滲出液が除去されずに保持された環境では、線維芽細胞やコラーゲンの増生が促進され、良好な肉芽形成につながります。
適切な湿潤環境を維持するためのポイント:
-
創の乾燥を避ける(ドライヤーで乾かすのはNG!)
-
滲出液の量に合わせたドレッシング材を選択する
-
過度な湿潤(浸軟)も避ける
肉芽形成期の創面洗浄は、肉芽を傷つけないよう優しく行うことが重要です。
-
肉芽形成期は圧をかけずに洗浄する
-
ポケット内部まで洗浄液が行き渡るよう注意する
-
洗浄後は創面を優しく拭き取る(強くこすらない)
線維芽細胞増殖因子製剤(bFGF:フィブラストスプレーなど)の適切な使用は肉芽形成を促進します。
使用のポイント:
-
創面を十分に洗浄してから使用
-
薄く均一に噴霧
-
使用後は適切なドレッシング材で覆う
肉芽形成には適切な栄養素の供給が不可欠です。特にタンパク質、亜鉛、ビタミンCなどが重要です。
-
血清アルブミン値のモニタリング
-
必要に応じた栄養補助食品の活用
-
水分摂取量の確保
湿潤環境療法が適用されるのは「良好な肉芽組織が準備された創傷」です。
感染を伴う場合や不良肉芽の場合には適用を控えましょう。
適切な湿潤環境を維持することで、褥瘡の治癒期間を短縮し、患者さんの負担を軽減することができます💕
褥瘡処置のまとめ:看護師が押さえるべき5つのポイント 🌟
褥瘡処置の方法について、詳しく解説してきました。
最後に、日々の看護実践で特に押さえておきたいポイントをまとめておきましょう。
-
褥瘡の評価と観察を丁寧に行う –
色調、サイズ、浸出液、周囲皮膚の状態を正確に記録し、経時的な変化を追うことで適切なケアにつなげましょう。 -
状態に合わせた洗浄液とドレッシング材を選択する –
褥瘡の深さや浸出液の量に応じて、生理食塩水と微温湯を使い分け、適切なドレッシング材を選ぶことが治癒促進の鍵です。 -
湿潤環境を適切に維持する –
乾燥しすぎず、浸軟しすぎない「適度な湿潤環境」が肉芽形成を促進します。浸出液の量に応じたドレッシング材選択がポイントです。 -
消毒薬は必要最小限に –
感染徴候がある場合を除き、消毒薬の使用は控え、十分な洗浄を優先しましょう。消毒薬は細胞毒性があり、治癒を遅らせる可能性があります。 -
「N→G→S」の順に治療を進める –
壊死組織の除去→肉芽形成の促進→創の縮小という順序を意識して処置を行うことで、効率的な治癒が期待できます。
褥瘡ケアは看護師の専門性が発揮できる重要な分野です。
この記事で紹介した知識とテクニックを日々の看護実践に活かし、患者さんの早期回復と苦痛軽減に貢献していきましょう!✨





