
褥瘡の観察中、『この組織は生きているのか、それとも壊死に向かっているのか…?』と判断に迷うことはありませんか?
『出血がないけど、これはもう壊死だと思って良いのかな…?』と不安になることもありますよね💦
この方法で、記事を読んだ後に何が分かるかを、一目で分かりやすくご紹介しますね。
| 記事で分かること | こんなお悩みが解決! |
| 🩹 ピンプリックテストで生存組織を見分ける方法 | 「生きてる?壊死してる?」の判断に自信が持てます。 |
| 💡 痛みと出血の有無で判断する確かなポイント | 評価の根拠を明確に、自信を持って記録できます。 |
| ✅ 看護師が注意したい評価・記録のコツ | チーム内での情報共有がスムーズになります。 |
結論👉
生存組織を見極める評価では、ピンプリックテストで『痛み』と『出血』の反応を丁寧に確認。
「痛み」や「鮮紅色(せんこうしょく)の出血」といった反応があるかどうかが、『生きている組織』を見分ける大切なカギになる。
反応がない場合は、残念ながら壊死や血流障害の可能性がある。
この記事では、ピンプリックテストの目的・やり方・観察ポイントを、看護師目線でやさしく解説します✨
日々の褥瘡ケアの判断に自信が持てる、実践的な内容でお届けしますね。😊
🩺 1. 褥瘡や創傷でピンプリックテストを行う目的
褥瘡や創傷の観察では、「この組織、生きているのかな?」と迷うことがありますよね。
そんなときに役立つのが ピンプリックテスト(Pin Prick Test) です。
ピンプリックテストとは、滅菌ピンなどで皮膚や創周囲を軽く刺激し、痛みや出血の反応を確認する方法です。
💡この検査の目的はズバリ、
👉「創周囲の組織が生きているかどうかを確かめること」
痛みや鮮紅色の出血があれば、その部位にはまだ血流と神経が保たれています✨
逆に、痛みも出血もない場合は、壊死または血流障害が疑われます。
🧠 2. 創傷治癒と血流・神経の関係
2-1. 組織が“生きている”サインとは?
創傷が治るためには、血液と酸素の供給が欠かせません。
血流があれば、酸素や栄養が届き、細胞が再生していきます。
| 観察ポイント | 生きている組織 | 壊死が疑われる組織 |
|---|---|---|
| 色調 | ピンク〜鮮紅色 | 黒色・暗赤色 |
| 出血 | あり(鮮紅色) | なし |
| 痛覚 | チクッと痛みあり | 無痛 |
| 温度 | 温かい | 冷たい・乾燥 |
つまり、痛み=神経が生きている、出血=血流があるというサインなんです💡
2-2. ピンプリックテストで確認できること
| 観察項目 | 評価の意味 |
|---|---|
| 痛み | 神経の生存 |
| 出血 | 血流の残存 |
| 出血の色 | 酸素供給の状態(鮮紅色=良好) |
これらの反応を組み合わせて判断することで、「デブリードマン(壊死組織除去)」の範囲を決めたり、「創の治癒が進んでいるか」を確認できます🩸
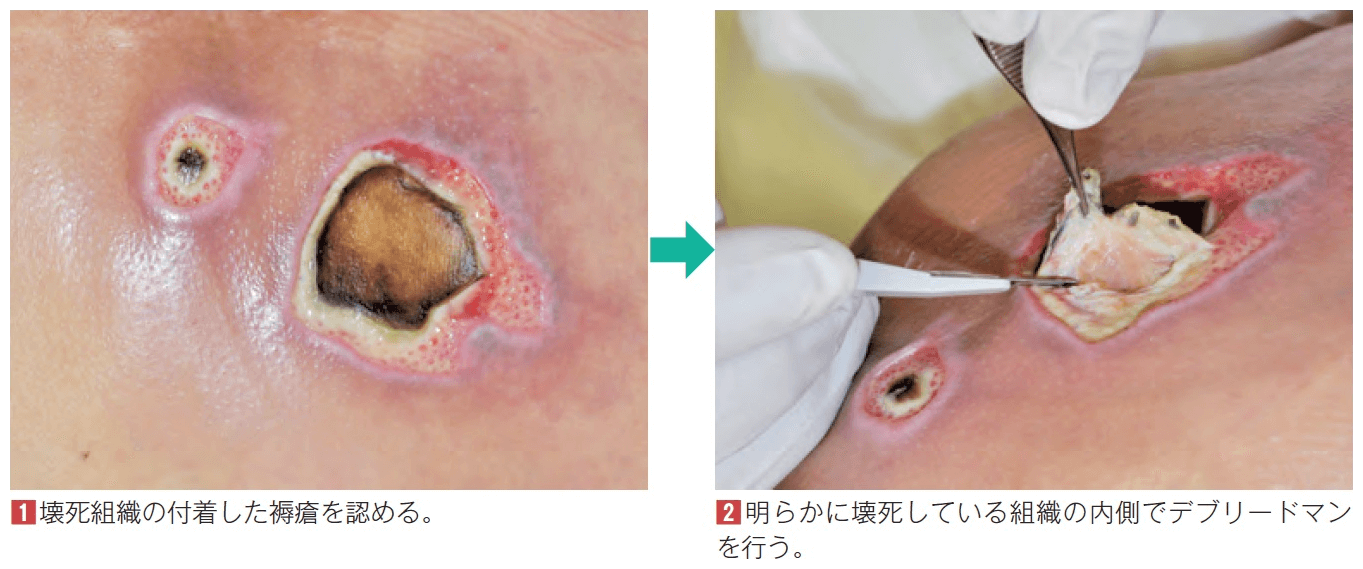
デブリードマン
🧷 3. ピンプリックテストのやり方
3-1. 準備するもの
| 必要物品 | 内容 |
|---|---|
| 器具 | 滅菌ピンまたはディスポーザブルの針 |
| 消毒 | アルコール綿または滅菌生食綿球 |
| 記録 | 観察シート、カルテ |
| 保護具 | 手袋・ガウン(感染対策) |
3-2. 手順
-
手指衛生を行い、清潔手袋を着用します。
-
創周囲の皮膚を軽く清拭・消毒します。
-
滅菌ピンで創縁部や周囲皮膚を軽く刺激します。
-
患者さんに「チクッと感じますか?」と確認。
-
出血の有無、出血の色、痛覚の反応を観察します。
-
結果を記録し、時間ごとに比較します。
💬 創中央や壊死部には刺入しないこと!
観察すべきは「生きているかどうかがわからない境界部」です。
👀 4. 判定のポイントと観察の見方
| 反応 | 意味 | 看護師の判断ポイント |
|---|---|---|
| 痛みあり・鮮紅色出血 | 血流・神経が保たれている | 生存組織、正常反応 |
| 出血あり・痛みなし | 神経損傷の可能性 | 経過観察・記録を継続 |
| 出血なし・暗赤色 | 血流障害・虚血の可能性 | 注意深く観察・報告 |
| 無痛・黒色壊死 | 完全壊死 | 医師報告・デブリード検討 |
💡“痛みと鮮紅色の出血”がそろっているかどうかが、最も重要な判断基準です!
「気になる病院があるんだけど、どんなスキルが求められるの?」
「近くの病院って働きやすいのかな…」などなど!!
あなたの気になる職場の調査をしてきます🌟😉
くんくん求人調査とはline登録であなたが気になる病院などの、職場環境や評判を徹底調査するサービスです。
👩⚕️ 5. 看護師が注意すべきポイント
5-1. 感染対策と清潔操作
-
滅菌針を使用し、1回ごとに廃棄。
-
汚染創や感染性創では刺入を避ける。
-
清潔な環境で短時間に実施する。
5-2. 痛みへの配慮
-
「少しチクッとしますね」と声をかけてから行う。
-
患者さんが驚かないようにタイミングを伝える。
-
高齢者や感覚鈍麻の方では反応が弱いことも。
5-3. 記録・共有のポイント
-
「痛みあり」「出血あり」など、反応を具体的に記載。
-
経時的な変化を記録して、治癒過程の指標とする。
-
医師・WOCナースと結果を共有して治療方針を連携。
📋 6. 記録の書き方(例文)
| 記録項目 | 記録例 |
|---|---|
| 出血 | 「創縁部刺激で鮮紅色の出血あり」 |
| 痛覚 | 「チクッとした痛みあり」 |
| 経過 | 「24時間後も痛覚・出血反応あり、良好経過」 |
| 壊死傾向 | 「出血・痛覚反応なし、壊死拡大疑いあり、医師報告済」 |
🩺 「反応+部位+変化」を具体的に書くと伝わりやすいです!
🧠 7. 他の創傷評価法との比較
| 方法 | 内容 | メリット |
|---|---|---|
| ピンプリックテスト | 痛覚・血流の確認 | 即時・簡便に評価できる |
| カラー評価(DESIGN-R) | 創の色・滲出量を評価 | 客観的スコア化が可能 |
| 皮膚温測定 | 表面温度で血流を推測 | 非侵襲的で継続観察しやすい |
| ドップラー法 | 血流速度を測定 | 精度高く定量的評価が可能 |
💡ピンプリックは、ベッドサイドですぐ確認できるという利点があります。
🌈 8. まとめ
ピンプリックテストは、褥瘡や創傷の「生きている組織」を見極める大切な評価法です。
痛みと出血があれば治癒の可能性があり、反応がなければ壊死のサイン。
看護師としては👇
-
清潔操作を徹底する
-
患者の反応を丁寧に観察する
-
経時的な変化を記録・共有する
この3つを意識すれば、安全で確実な創傷観察ができます🩹✨
🩹 9. 次に読むおすすめ記事
<参考・引用>
日本褥瘡学会






