「膵臓癌の患者さん、痛みが強いって聞くけど…観察の優先順位がわからない」
「終末期も多いと聞いて、家族対応や意思決定支援に自信がない…」
この記事では
- 膵臓癌で起こりやすい症状と“観察の軸”
- 手術・化学療法・緩和ケアで変わる看護のポイント
- 早期からの緩和ケア介入と多職種連携・在宅移行支援
が分かりますよ♪
結論👉
膵臓癌看護の土台は「早期からの緩和ケア+多職種連携」です。
痛み・黄疸・栄養・心理面・療養場所の選択を、同時並行で支えるイメージが大切になります。
この記事では、膵臓癌の看護を若手看護師さんにも実践で使える形にして、やさしく解説します😊
膵臓癌とは?看護で押さえるべき病態の基礎
膵臓癌の看護は、症状(特に痛み)を早く整えて、生活を守ることが土台になります。
国内の情報源でも、早期からの緩和ケア介入と多職種連携が一貫して強調されています。
膵臓の役割(外分泌・内分泌)
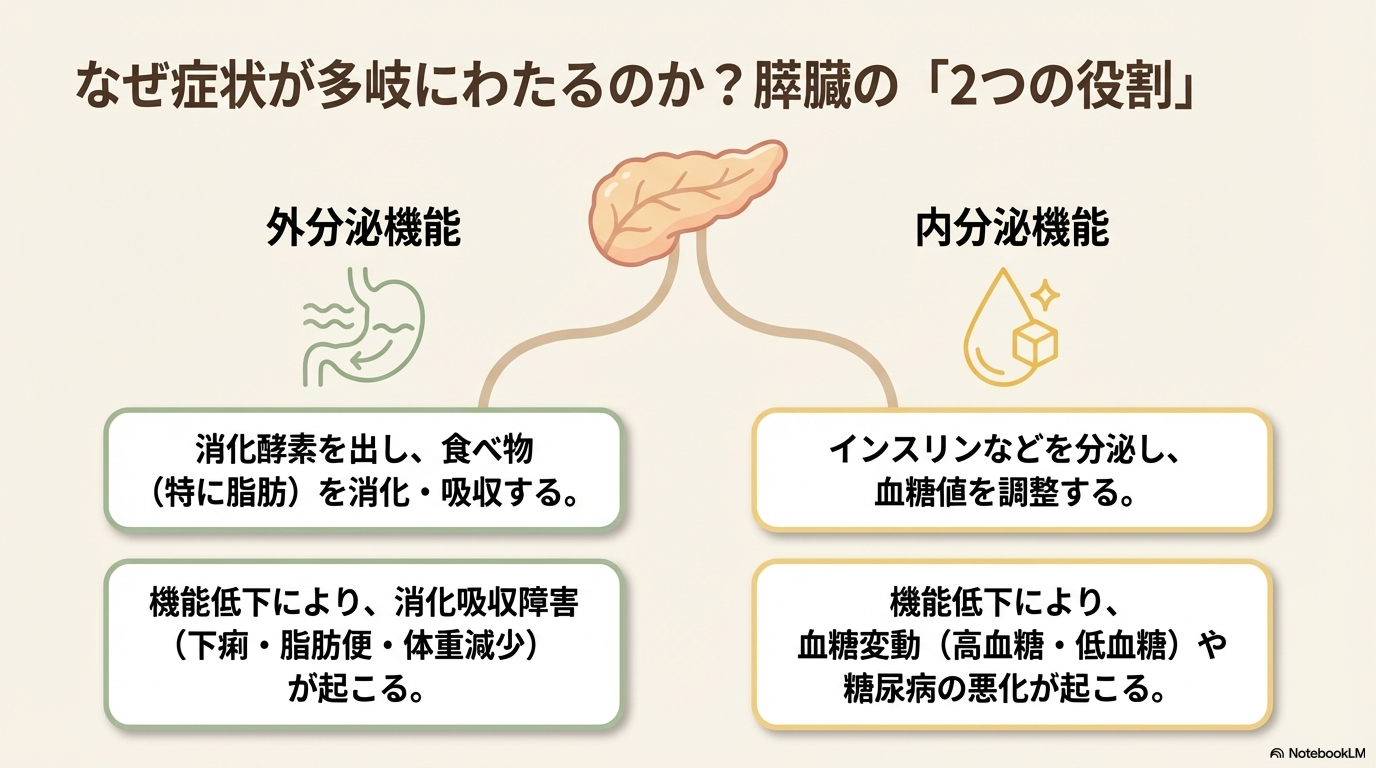
膵臓は大きく2つの働きをしています🩺
- 外分泌:消化酵素を出して、食べ物(特に脂肪)を消化・吸収しやすくする
- 内分泌:インスリンなどを分泌して、血糖を調整する
そのため膵臓癌では、消化吸収障害(下痢・脂肪便・体重減少)や、血糖変動(高血糖・低血糖)が看護上の重要ポイントになりやすいです。
なぜ発見が遅れやすい?(看護での前提)
膵臓癌は初期症状が乏しく、見つかったときに進行しているケースが少なくありません。
だからこそ、病期や治療目的(根治・延命・症状緩和)をチームで共有し、患者さんが理解・選択できるよう支えることが看護の大事な役割になります。
膵がんが進行すると何が起こる?
膵臓癌で特徴的なのは、上腹部〜背部にかけての強い痛みや、胆道閉塞による黄疸など、生活の質(QOL)を大きく下げる症状が出やすいことです。
- 上腹部痛・背部痛:神経叢(痛みに関わる神経の集まり)への浸潤で強くなりやすい
- 黄疸:膵頭部の腫瘍で胆汁の流れが妨げられ、皮膚や白目が黄色くなる
- 食欲不振・体重減少:消化吸収障害+痛みや倦怠感で食べられなくなる
- 倦怠感・ADL低下:低栄養や病状進行で全身状態が落ちる

だから1章の段階で、痛みと緩和ケアの重要性を先に押さえておくと、後の観察や看護計画が組み立てやすくなりますよ🩺
次章では、膵臓癌でよくみられる症状(疼痛・黄疸・栄養低下など)を「観察の軸」で整理して、実践で迷いにくい形にします😊
膵臓癌患者の主な症状と観察ポイント
膵臓癌の看護では、「どこを見ればいいか分からない…」と迷いやすいですよね。
そんなときは、“痛み・栄養(消化)・黄疸(感染)”の3軸で整理すると、グッと考えやすくなります🩺
観察の基本3軸(まずここを押さえる)
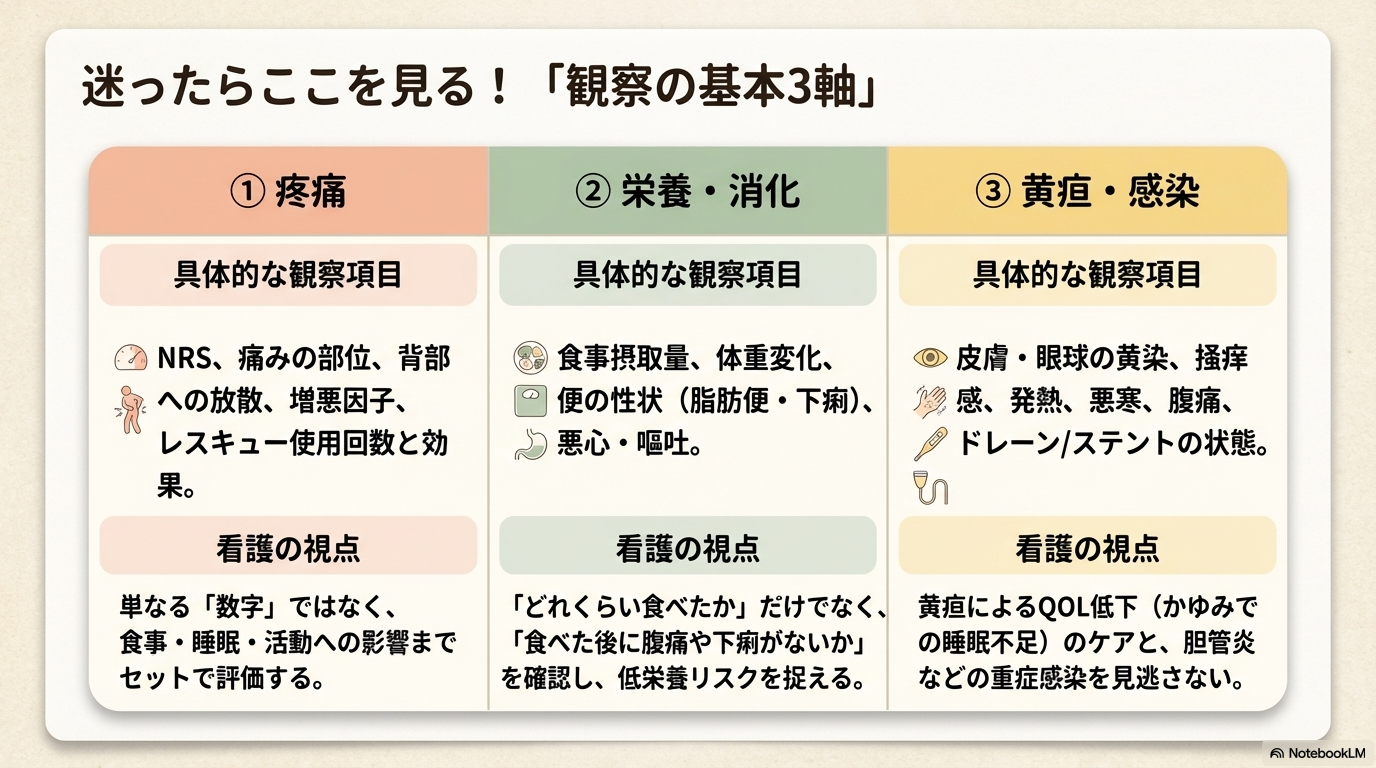
| 観察軸 | 具体的な観察項目 | 看護の視点 |
|---|---|---|
| 疼痛 | NRS、部位、放散(背部痛)、増悪因子、レスキュー回数 | 生活(食事・睡眠・活動)への影響まで評価する |
| 栄養・消化 | 食事量、体重、便性状(脂肪便・下痢)、悪心・嘔吐 | 低栄養・脱水のリスクを早期に捉える |
| 黄疸・感染 | 皮膚・眼球の黄染、掻痒、発熱、腹痛、ドレーン/ステント状態 | 胆管炎などの合併症を見逃さない |
① 疼痛(上腹部痛・背部痛)
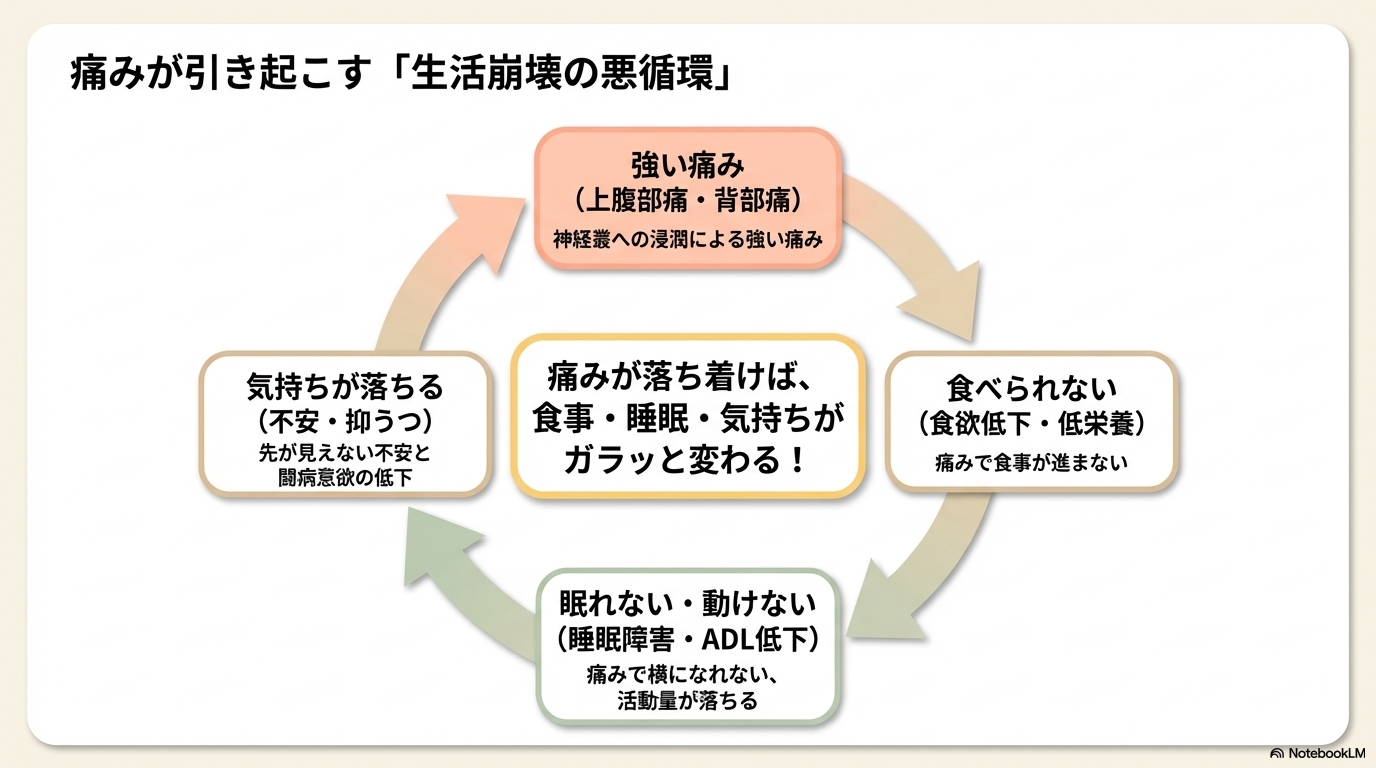
膵臓癌の痛みはとても重要です。なぜなら、痛みが強い=生活全体が崩れるからです。
- 食べられない(食欲低下)
- 眠れない(睡眠障害)
- 動けない(ADL低下)
- 気持ちが落ちる(不安・抑うつ)
そのため、以下をセットで評価します:
- 痛みの強さ(NRS)
- 痛みの場所・広がり(背中に抜けるか)
- いつ強くなるか(食後・体動時など)
- レスキュー使用回数と効果

ぐっと看護の質が上がりますよ😊
② 栄養・消化症状(食欲不振・体重減少)
膵臓の機能低下や病状進行により、消化吸収がうまくいかなくなります。
- 食事量の低下
- 体重減少
- 脂肪便(脂っぽい便・浮く便)
- 下痢・倦怠感
看護では、「どれくらい食べたか」だけでなく「食べた後どうなるか」も重要です。
例:
・食後に腹痛が強くなる
・下痢が続く
→ 消化不良や酵素不足を疑う
③ 黄疸・掻痒・感染リスク
膵頭部癌では、胆汁の流れが悪くなり黄疸が出現します。
- 皮膚や白目が黄色くなる
- かゆみ(掻痒)
- 尿が濃くなる・便が白っぽくなる
さらに重要なのが感染(胆管炎)です。
発熱・悪寒・腹痛があれば要注意で、早期報告が必要です。
ステントやドレーンが入っている場合は:
- 排液の量・色・におい
- 急な変化(濁る・増える)
も必ずチェックします。
この章のポイントは、「症状をバラバラに見るのではなく、3つの軸で整理すること」です😊
次は、治療ごとに変わる看護(手術・化学療法・緩和ケア)を解説していきますね🩺
治療別の看護(手術・化学療法・緩和ケア)
膵臓癌では、病期や患者さんの状態によって治療が大きく変わります。
そのため看護では、「今の治療の目的(根治・延命・症状緩和)」を理解することがとても大切です🩺
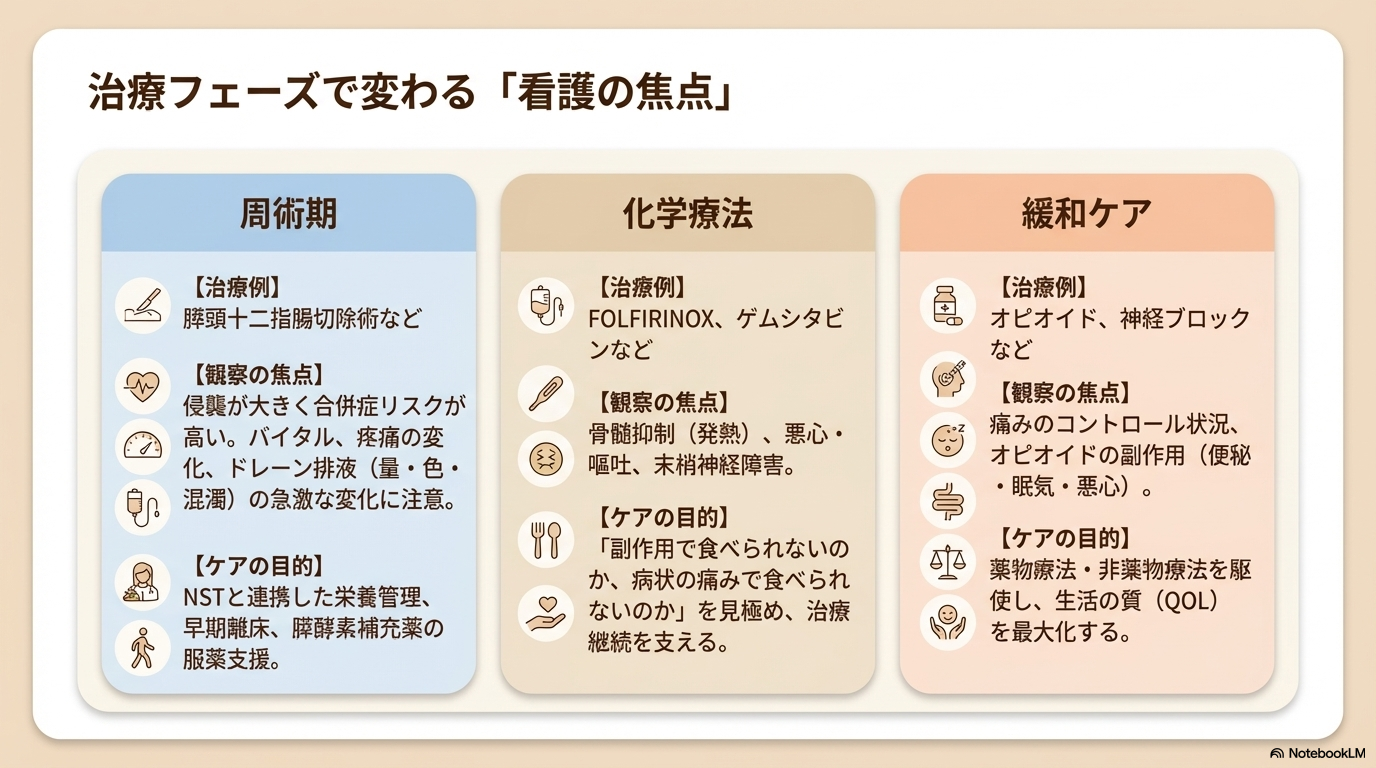
① 周術期(手術療法)の看護
膵頭十二指腸切除などの手術は侵襲が大きく、術後管理がとても重要になります。
術前の看護
- 栄養状態の評価(体重減少・筋力低下)
- 糖尿病の有無・血糖コントロール
- 手術後の生活変化の説明支援(食事・体重・排便)
術前からNST(栄養サポートチーム)と連携することで、術後回復にも影響します。
術後の看護(重要)
| 観察項目 | 理由 |
|---|---|
| ドレーン排液(量・色・混濁) | 膵液瘻・感染の早期発見 |
| 発熱・腹痛・炎症反応 | 腹腔内感染・縫合不全の兆候 |
| 血糖値 | 膵機能低下による血糖変動 |
「いつもと違う変化」に気づけるかがカギです。

② 化学療法中の看護
膵臓癌ではFOLFIRINOXやゲムシタビンなどの抗がん剤が使われます。
副作用だけでなく、もともとの症状も重なるため、“治療+病態”の両方を見ることが重要です。
- 骨髄抑制(発熱・感染)
- 悪心・嘔吐
- 倦怠感・食欲低下
- 末梢神経障害
ここでのポイントは、
- 副作用で食べられないのか
- 痛みで食べられないのか
を見分けることです。
③ 緩和ケア(最重要)
膵臓癌では、診断時からの緩和ケア介入が推奨されています。
特に重要なのが疼痛管理です。
- アセトアミノフェン・NSAIDs・オピオイドの使用
- レスキュー薬の適切な使用
- 副作用(便秘・眠気・悪心)の管理
さらに、痛みが強い場合は:
- 持続静注
- PCA(自己調節鎮痛)
- 腹腔神経叢ブロック
などの専門的介入も検討されます。

緩和ケアは“最後のケア”じゃなくて、“今を支えるケア”なんですよ😊
この章のポイントは、「治療ごとに看護が変わる」ことと、「緩和ケアは最初から関わる」という視点です。
次は、終末期の看護と家族支援について解説していきますね🌸
終末期における看護と家族支援
膵臓癌は進行が早いケースも多く、終末期の関わりが早い段階から必要になることがあります。
そのため看護では、「その人が何を大切にしたいか」を軸に支えることがとても重要になります。
終末期でみられる全身状態の変化
病状の進行に伴い、以下のような変化がみられます。
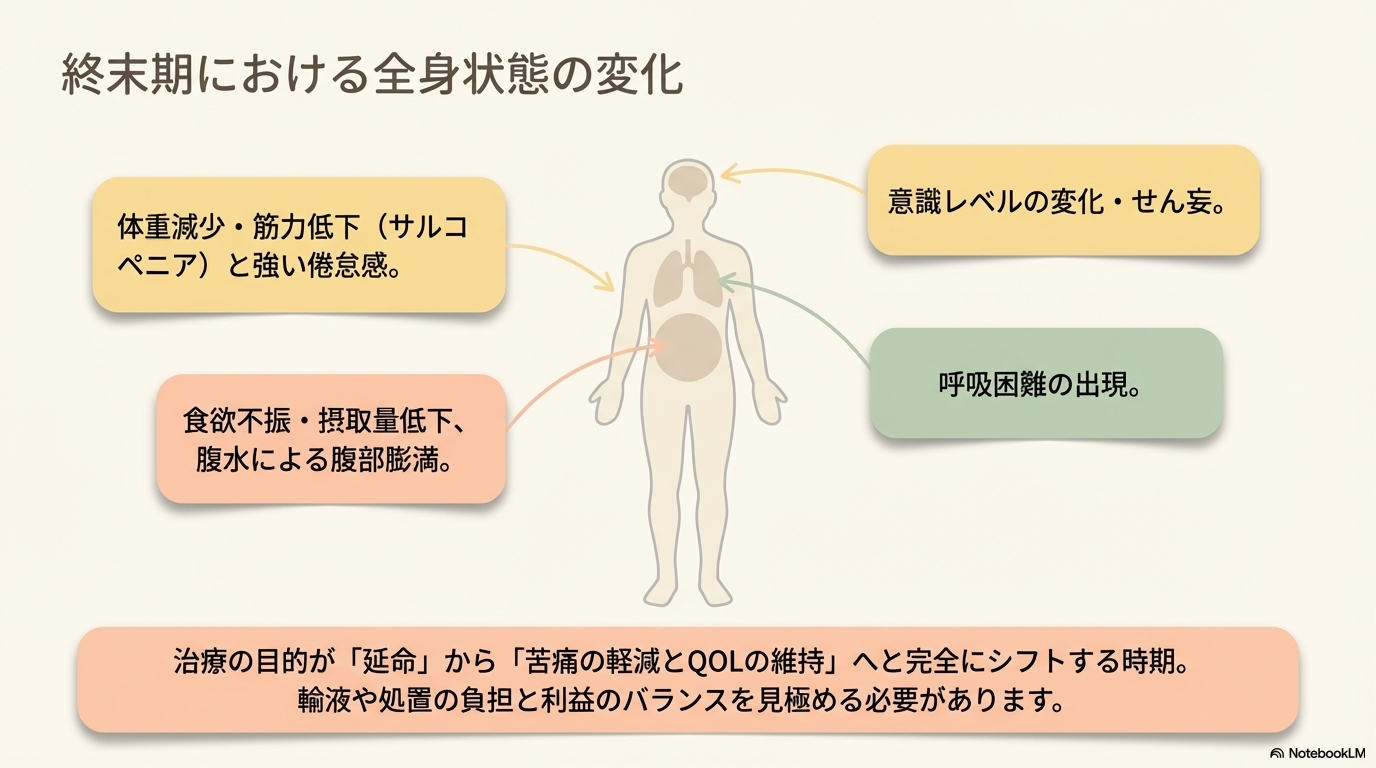
- 体重減少・筋力低下(サルコペニア)
- 強い倦怠感・活動量低下
- 食欲不振・摂取量低下
- 腹水による腹部膨満
- 呼吸困難
- 意識レベルの変化・せん妄
この段階では、治療の目的は延命から「苦痛の軽減とQOL維持」へと移行していきます。
意思決定支援(ACP)のポイント
終末期では、患者さん・家族の意思決定を支える場面が増えます。
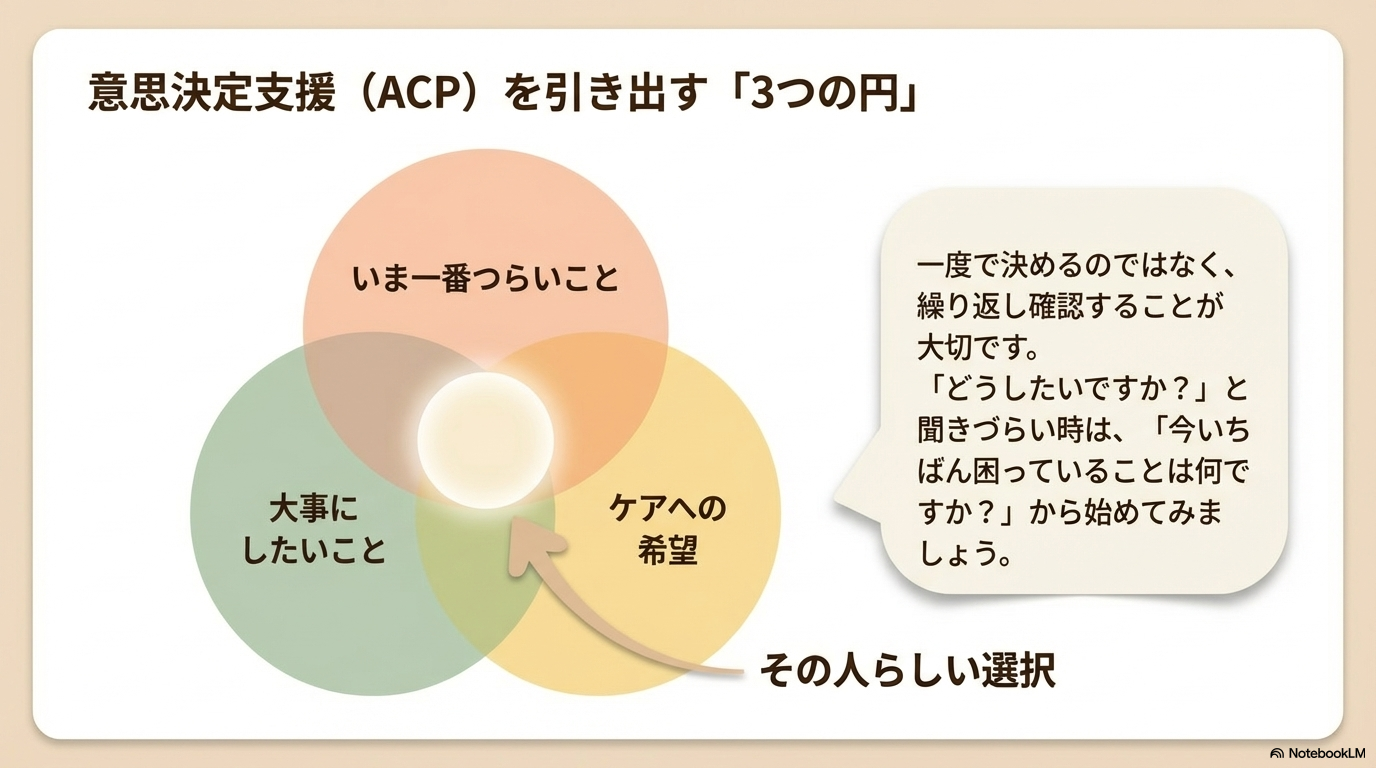
大切なのは、一度で決めるのではなく、繰り返し確認することです。
- いま一番つらいこと(痛み・不安・生活)
- 大事にしたいこと(家で過ごしたい、苦痛を減らしたいなど)
- 今後の治療やケアへの希望
この3つを軸に関わることで、その人らしい選択を支えることができます。

「今いちばん困っていることは何ですか?」からでも大丈夫ですよ😊
家族支援のポイント
家族もまた、大きな不安や葛藤を抱えています。
ここで意識したいのは、「理解」と「感情」を分けて支えることです。
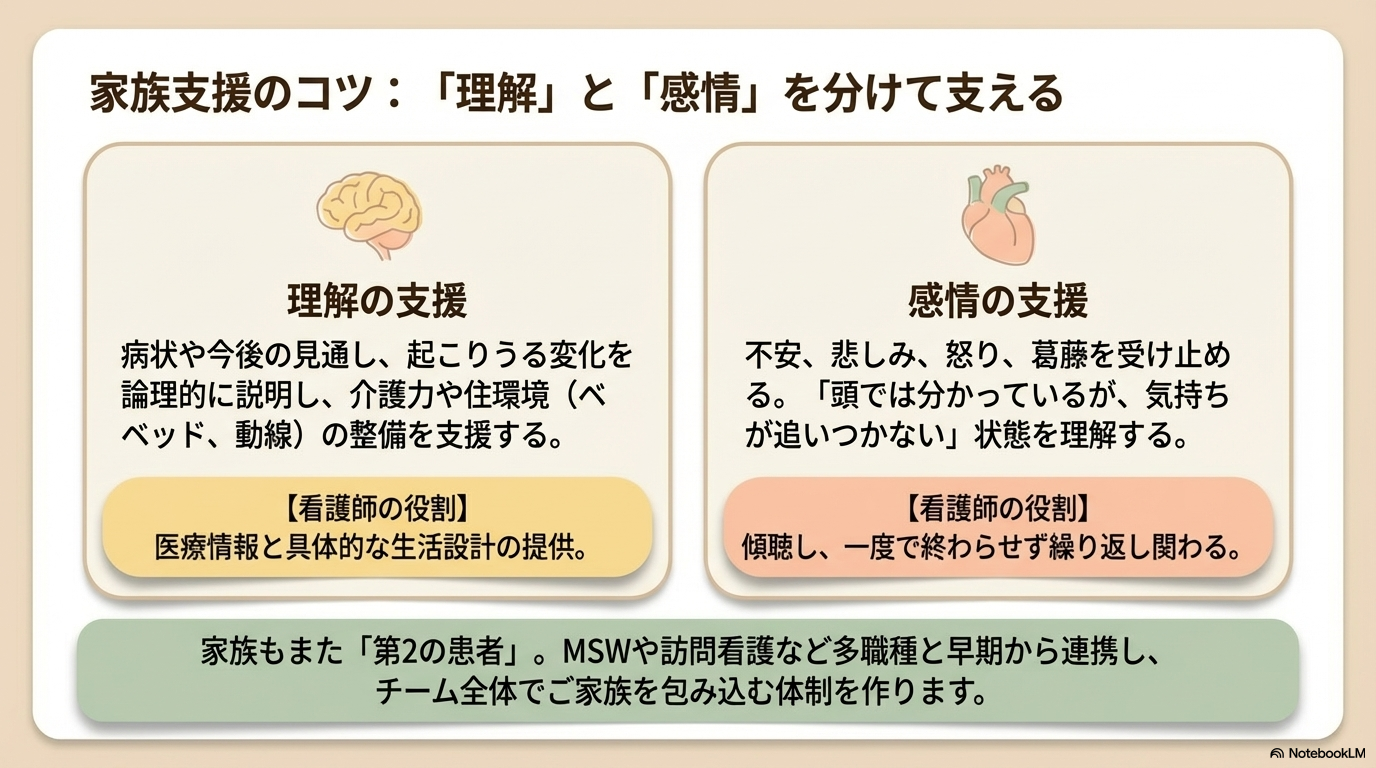
- 理解の支援:病状・今後の見通し・起こりうる変化の説明
- 感情の支援:不安・悲しみ・怒りを受け止める
「説明は聞いたけど、気持ちが追いつかない」という状態はとても多いです。
そのため、繰り返し関わることが大切になります。
在宅療養・療養の場の選択
膵臓癌では、在宅療養を希望されるケースも少なくありません。
その際に重要なのは、“医療だけでなく生活も含めて考えること”です。
- 家族の介護力(誰がどこまでできるか)
- 住環境(ベッド、動線、トイレなど)
- 薬の管理(レスキュー使用・副作用対応)
- 緊急時の連絡先・受診の目安
また、訪問看護・在宅医・薬剤師・MSWなど、多職種と連携して支えることが重要です。
「決まってから動く」のではなく、早めに動くことが、スムーズな在宅移行につながります。
この章のポイントは、「終末期=何もできないではない」ということです。
むしろ、その人らしさを支える看護の本質が詰まっている場面です🌸
次は、看護計画(OP・TP・EP)を具体的に整理していきますね😊
看護計画の立て方(OP・TP・EP例)
膵臓癌の看護では、症状が多く「どこから手をつければいいか迷う…」と感じることもありますよね。
そんなときは、“痛み・栄養・心理面”を軸に整理して看護計画を立てると、ブレにくくなります🩺
よくある看護問題(例)
- がん性疼痛によるADL・睡眠・食事の低下
- 消化吸収障害による低栄養リスク
- 黄疸・掻痒によるQOL低下
- 病状進行に伴う不安・意思決定の困難
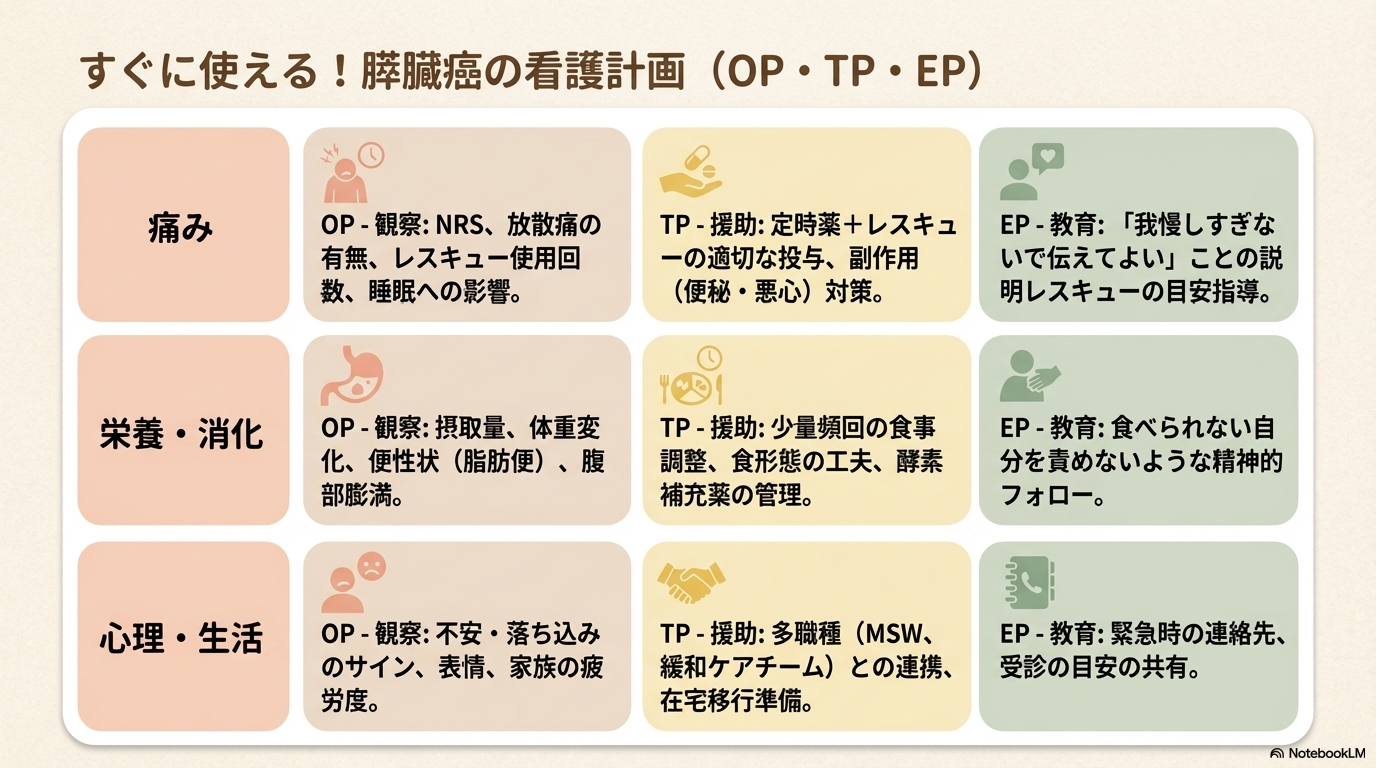
OP(観察計画)
「何を見るか」を明確にすることで、看護の質が安定します。
- 疼痛:NRS、部位、放散、増悪因子、レスキュー使用回数
- 副作用:便秘、悪心、眠気、せん妄の有無
- 栄養:摂取量、体重、便性状(脂肪便・下痢)
- 黄疸:皮膚・眼球黄染、掻痒、睡眠状態
- 感染:発熱、悪寒、腹痛
- 心理:不安、落ち込み、表情や発言の変化
TP(援助計画)
症状を「軽くする」「生活を保つ」ための具体的なケアです。
- 疼痛管理:定時薬+レスキューの調整、副作用対策(下剤・制吐薬)
- 食事支援:少量頻回、食形態の工夫、食事環境の調整
- 掻痒ケア:保湿、清潔、冷罨法、皮膚保護
- 排便管理:便秘予防、排便リズムの調整
- 多職種連携:緩和ケアチーム、NST、薬剤師、MSWとの連携
EP(教育計画)
患者さん・家族が安心して過ごせるようにする支援です。
- 痛み:我慢しすぎないこと、レスキュー使用の目安
- 副作用:便秘・悪心時の対処方法と相談タイミング
- 在宅療養:緊急時の連絡先、受診の目安

まずは“痛み・食事・不安”の3つだけでも押さえられれば十分ですよ🩺
この章のポイントは、「症状を整理して優先順位をつけること」です。
次は、よくある疑問をまとめたFAQを見ていきましょう😊
よくある質問(FAQ)
膵臓癌の看護で、現場でよく迷いやすいポイントをまとめました😊
Q1. 膵臓癌の看護で一番大切なことは何ですか?
早期からの緩和ケア介入(特に疼痛管理)と多職種連携です。
膵臓癌は症状が強く出やすく、痛みがコントロールできないと、食事・睡眠・精神面すべてに影響します。
だからこそ、「症状を整えること=生活を守ること」という視点が重要になります。
Q2. 緩和ケアは終末期から始めるものですか?
いいえ、違います。
膵臓癌では、診断時から緩和ケアを導入することが推奨されています。
緩和ケアは「最後のケア」ではなく、「今のつらさを軽くするケア」です。早く関わるほど、患者さんの生活の質が保たれやすくなります。
Q3. 疼痛評価で気をつけるポイントは?
NRSだけでなく、「生活への影響」を必ずセットで見ます。
- 眠れているか
- 食べられているか
- 動けているか
- 気持ちが落ちていないか
「痛みの数字+生活の質」で評価することが大切です。
Q4. 黄疸が出たときの観察ポイントは?
以下の3点を優先的に確認します。
- 皮膚・眼球の黄染、かゆみの程度
- 睡眠への影響(掻痒で眠れているか)
- 発熱・悪寒・腹痛(感染のサイン)
特に感染(胆管炎)は重症化する可能性があるため、早期発見・報告が重要です。
Q5. 在宅療養を希望されたら何から始める?
まずは「患者さんが何を大事にしたいか」を確認します。
- 自宅で過ごしたい理由
- 不安なこと(痛み・急変・家族負担)
- サポート体制(家族・訪問看護など)
早めに多職種(訪問看護・MSWなど)へつなぐことが、スムーズな在宅移行のポイントです。

そんなときは“患者さんが何を大切にしたいか”に立ち返ると、方向性が見えてきますよ😊
次はいよいよ、この記事のまとめです🌸
✅まとめ|この記事で学べる膵臓癌看護
この記事での再重要部位👉
- 膵臓癌看護の土台は「早期からの緩和ケア+多職種連携」
- 観察は「痛み・栄養・黄疸」の3軸で整理すると迷わない
- 終末期は価値観を尊重し、療養の場の選択と家族支援まで関わる
記事のまとめ
膵臓癌の看護は、症状の重さや終末期への移行など、難しさを感じやすい分野ですよね。
でも、「痛みを整える」「生活を守る」「その人らしさを支える」という軸を持つことで、看護の方向性はぐっと明確になります😊
特に膵臓癌では、診断時から緩和ケアが重要とされており、「治療」と「ケア」を分けずに考えることがポイントです。
多職種と連携しながら、患者さんとご家族の想いに寄り添うことが、質の高い看護につながります🩺
最初は戸惑うことも多いと思いますが、
「痛みどうですか?」に加えて、「眠れてますか?食べられてますか?」と一歩踏み込んで聞けるだけでも、看護は確実に変わっていきます🌸
あなたの関わりが、患者さんの“その人らしい時間”を支えています。
焦らず、一歩ずつ積み重ねていきましょうね😊✨
参考・引用
本記事は、以下のガイドライン・文献をもとに作成しています。
- 国立がん研究センター がん情報サービス「膵臓がん」
- 日本膵臓学会「膵癌診療ガイドライン(2022・2025)」
- 日本消化器病学会「消化器難治癌シリーズ(膵癌:緩和医療)」
- 日本緩和医療学会「がん疼痛の薬物療法に関するガイドライン」
- 膵癌における疼痛緩和(フェンタニルPCA導入)の症例報告(滋賀医科大学)