酸素療法中って、ついSpO₂ばかり見てしまいませんか?🩺
でも実際は「数値は保ててるのに、なんか嫌な感じ…」みたいな場面がいちばん怖いんですよね。
この記事では
- 酸素療法の観察項目を「3軸」で迷わず整理する方法
- SpO₂だけでは見抜けない悪化サイン(呼吸数・意識など)
- CO₂ナルコーシス等の合併症を「疑って見る」観察のコツ
が分かりますよ♪
結論👉
酸素療法で一番大事なのは、SpO₂だけで安心せず「呼吸(呼吸数・様式)+意識レベル+投与状況」をセットで見ることです。
数値が保たれていても、CO₂貯留や無気肺などの悪化を先に示すサインがあります。
この記事では、急性期で使える「観察の軸」と「なぜそれを見るのか」を、看護師の“説明できる力”につながる形でやさしく解説します😊
酸素療法で一番大事なのは「SpO₂」ではない
酸素療法と聞くと、まず思い浮かぶのはSpO₂ですよね。
もちろん大切な指標です。でも、急性期で本当に怖いのは「SpO₂は保たれているのに悪化しているケース」なんです。
ここではまず、「なぜSpO₂だけでは不十分なのか?」を整理していきましょう🩺
SpO₂は“結果”であって“原因”ではない
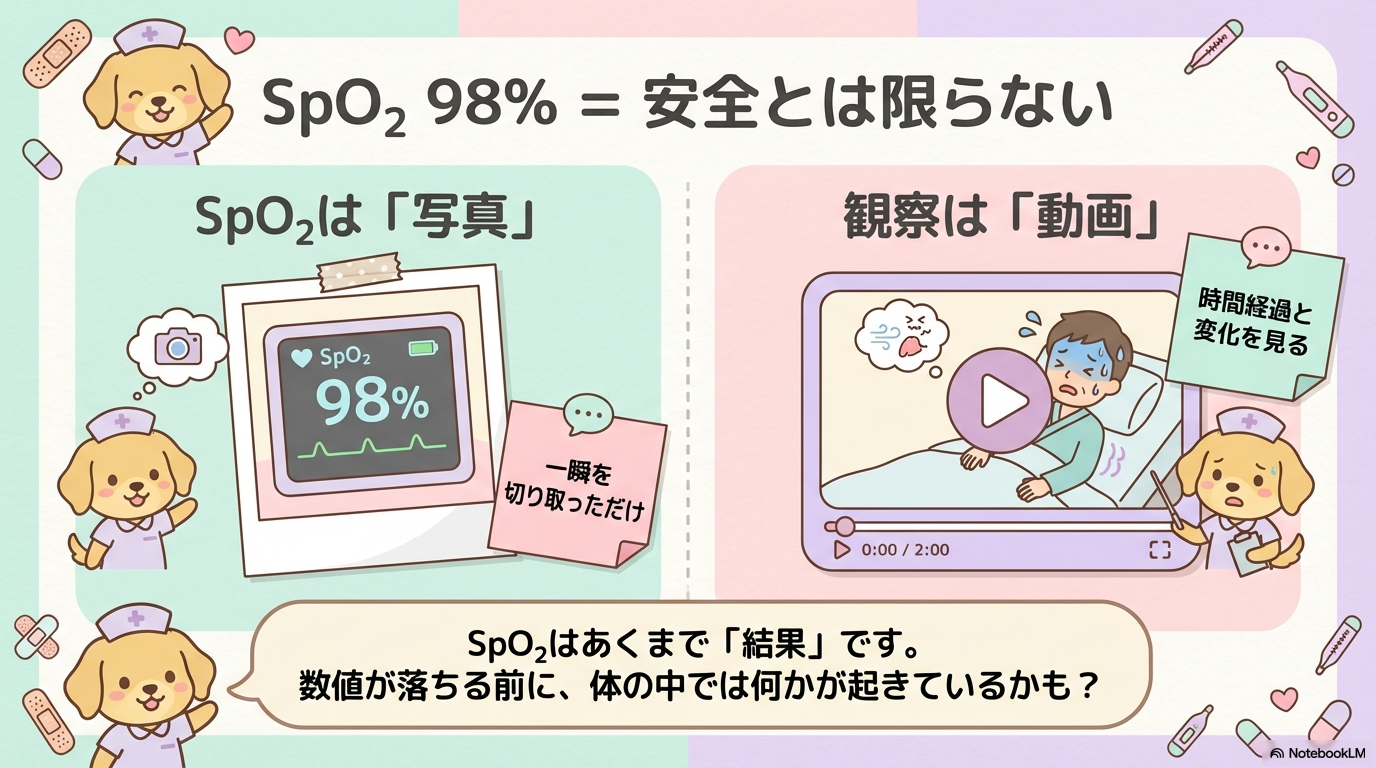
SpO₂は、血液中の酸素飽和度を示すひとつの指標です。
でもこれは、あくまで「今この瞬間の酸素化の結果」を見ているに過ぎません。
たとえば…
- 呼吸回数が徐々に減っている
- 努力呼吸が出ている
- ぼんやりして受け答えが遅い
こうした変化があっても、酸素を投与していればSpO₂は一時的に保たれることがあります。
でも体の中では、CO₂が蓄積しているかもしれませんし、呼吸筋疲労が進んでいるかもしれません。
つまりSpO₂は、「写真1枚」のようなもの。
急性期で必要なのは、呼吸の動きや意識レベルを含めた“動画”としての評価なんです。
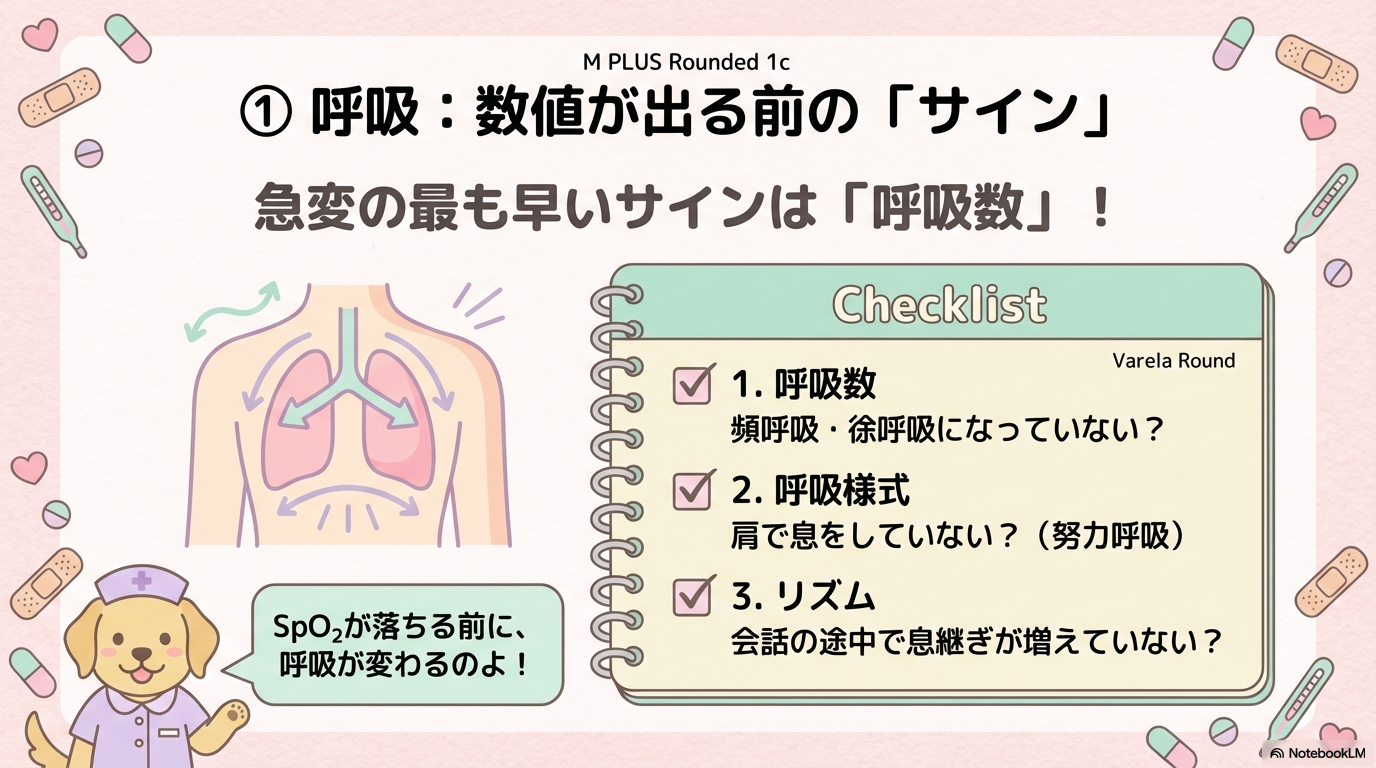
急変の早期サインは「呼吸数」と「意識レベル」
実は、急変の前に最も早く変化するのは呼吸数だといわれています。
・いつもより呼吸が浅い
・会話の途中で息継ぎが増える
・静かすぎる(徐呼吸)
こうした変化は、SpO₂が落ちる前に現れることがあります。
さらに注意したいのが意識レベルです。
・「なんか眠そう」
・返答がワンテンポ遅い
・目がとろんとしている
これはCO₂貯留(CO₂ナルコーシス)の初期サインの可能性もあります。
SpO₂が96%あっても、安心はできません。
「呼吸数+呼吸様式+意識レベル+SpO₂」をセットで見ることが、急性期の酸素療法では基本になります。

数値だけじゃなく、患者さんの呼吸と表情を必ずセットで見るクセをつけましょう🩺
次の章では、観察項目をバラバラに覚えるのではなく、3つの軸で整理する方法を解説していきます。
酸素療法中の観察項目は「3軸」で整理する
観察項目が多すぎて、頭の中がごちゃごちゃになることありませんか?
3年目になると「見ることは分かるけど、説明ができない」という壁にぶつかりますよね。
そこでおすすめなのが、「呼吸」「循環・全身状態」「機器・投与状況」の3軸で整理することです。
この3つで考えると、アセスメントが一気にクリアになります🩺
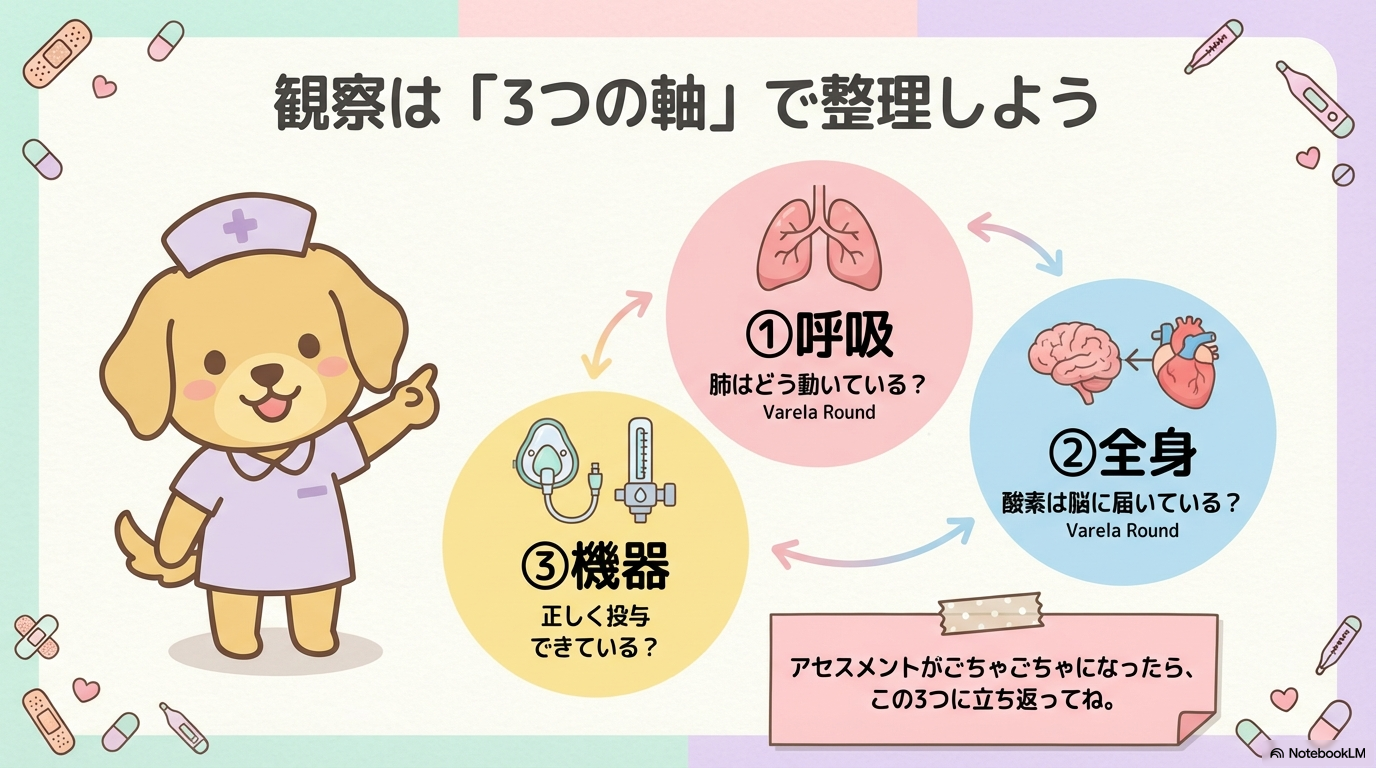
① 呼吸状態の観察 〜今、肺はどう動いている?〜
まずは“いま目の前で起きている呼吸”を評価します。
| 観察項目 | なぜ見る? | 悪化サイン |
|---|---|---|
| 呼吸数・リズム | 急変の最も早いサイン | 頻呼吸・徐呼吸・リズム異常 |
| 呼吸様式 | 呼吸努力・呼吸筋疲労の評価 | 肩呼吸・陥没呼吸・起座呼吸 |
| SpO₂ | 酸素化の指標 | 目標値未達・急な変動 |
| 呼吸音 | 無気肺・肺水腫・分泌物評価 | ラ音出現・呼吸音減弱 |
| 咳嗽・喀痰 | 気道浄化能力の確認 | 喀出困難・粘稠化 |
ポイントは、SpO₂だけで判断しないこと。
呼吸数と意識レベルは必ずセットで見ます。
② 循環・全身状態 〜本当に全身に酸素は届いている?〜
酸素が肺に入っても、循環が悪ければ組織には届きません。

| 観察項目 | なぜ見る? | 悪化サイン |
|---|---|---|
| 意識レベル | 脳の酸素化・CO₂貯留評価 | 傾眠・反応鈍麻 |
| 血圧・脈拍 | 循環不全の評価 | 頻脈・低血圧 |
| チアノーゼ | 末梢酸素不足 | 口唇・爪の紫色変化 |
| 尿量 | 臓器灌流の指標 | 尿量減少 |
| 血液ガス | PaO₂・PaCO₂評価 | 高CO₂血症・アシドーシス |
特に「意識レベルの変化」は最優先で報告対象です。
③ 機器・投与状況 〜そもそも正しく投与できている?〜
意外と見落としがちなのがここです。
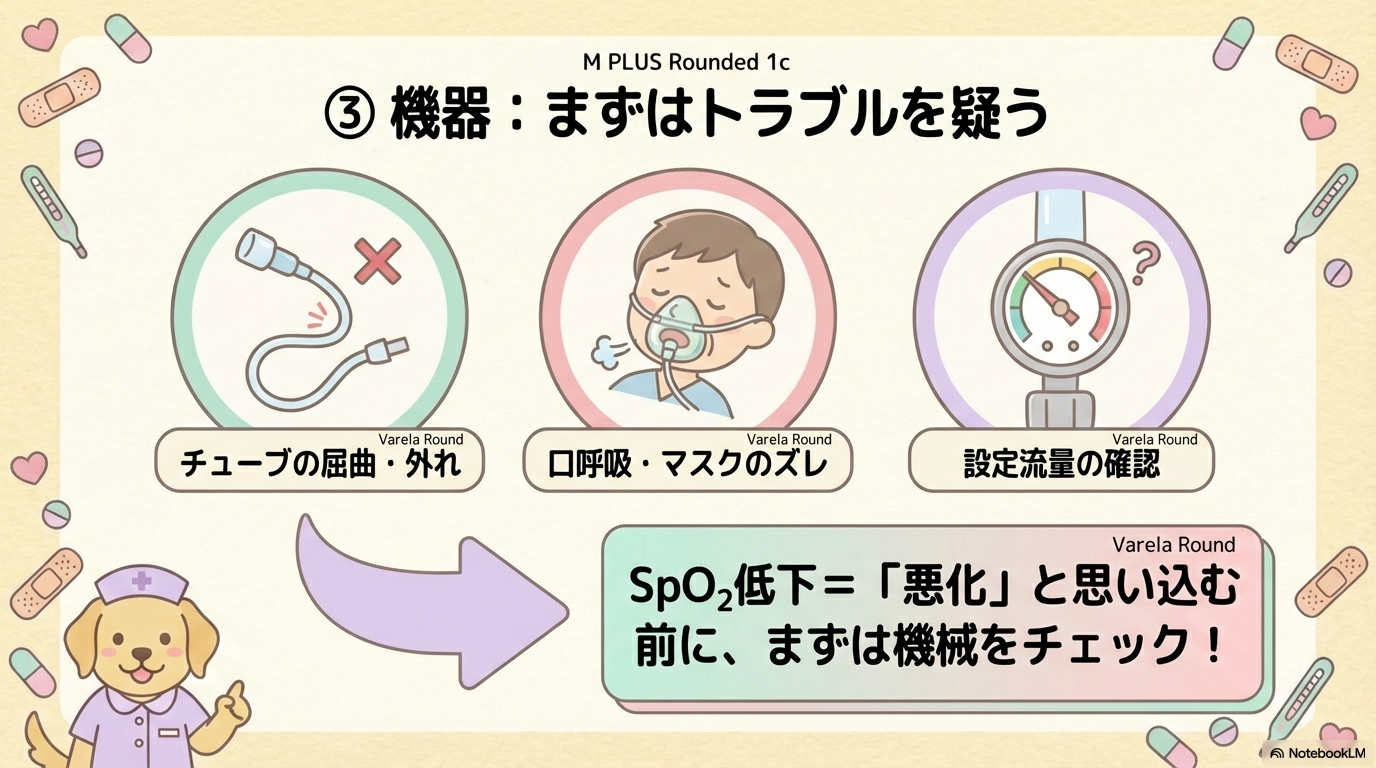
| 観察項目 | なぜ見る? | 悪化サイン |
|---|---|---|
| 流量・FiO₂ | 指示どおり投与されているか | 設定ミス・過量投与 |
| 装着状況 | 酸素が確実に届いているか | ずれ・口呼吸 |
| チューブ屈曲 | 供給遮断の確認 | SpO₂急低下 |
| 加湿 | 乾燥予防 | 鼻出血・痂皮 |
SpO₂低下=「病態悪化」と思い込む前に、機器トラブルを除外するのが基本です。

3軸で考えるだけで、アセスメントが一段深くなるわ🩺
次は、3年目がいちばん怖いテーマ。
酸素投与中に意識レベルが下がるのはなぜ?
ここを言語化できると、判断力が一段レベルアップします。
酸素投与中に意識レベルが下がるのはなぜ?
酸素を投与しているのに、患者さんがぼんやりしてきた。
「え、SpO₂は98%あるのに…?」とヒヤッとした経験、ありませんか?🩺
ここが、3年目が一番つまずきやすいポイントです。
意識レベル低下=低酸素、とは限りません。
酸素投与中の意識低下には“3つの代表的な原因”があります。
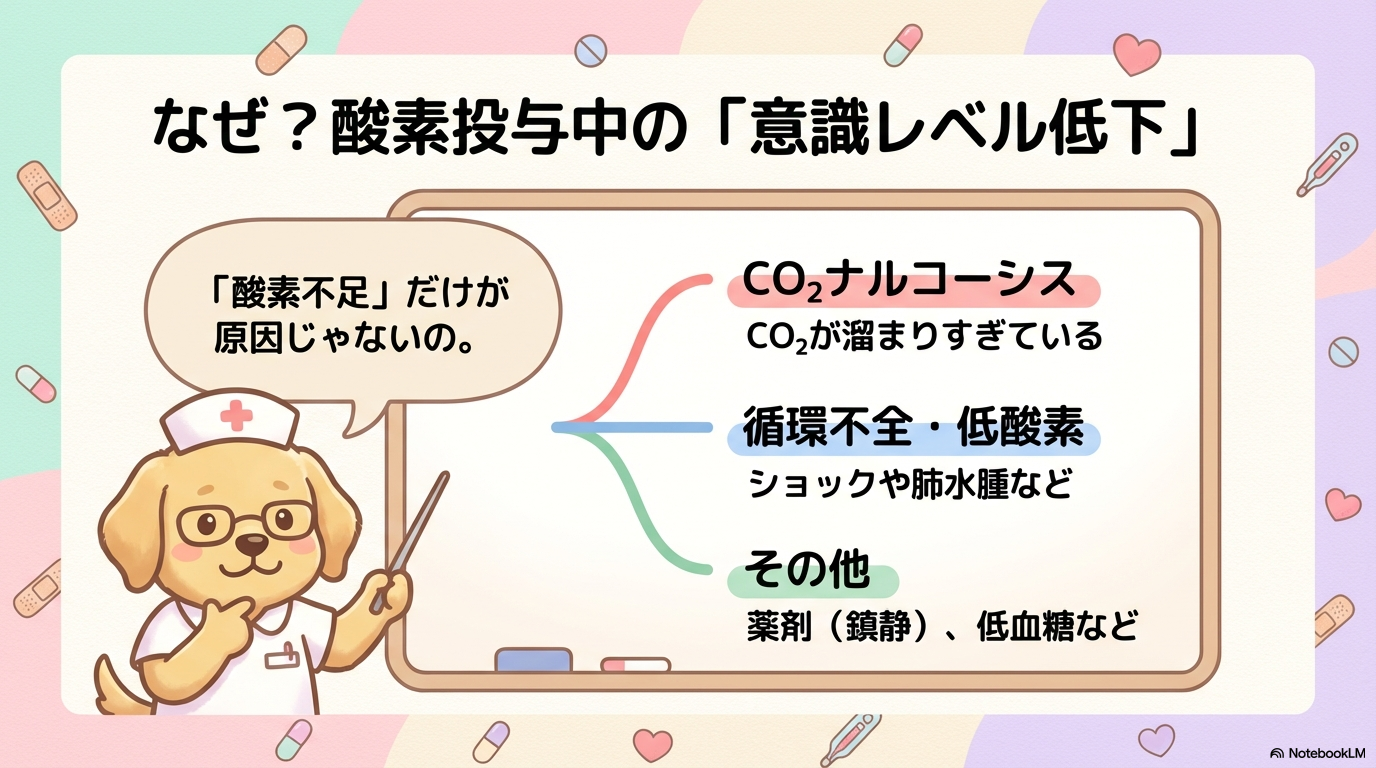
① CO₂ナルコーシス(高CO₂血症)
特に注意が必要なのがCO₂ナルコーシスです。
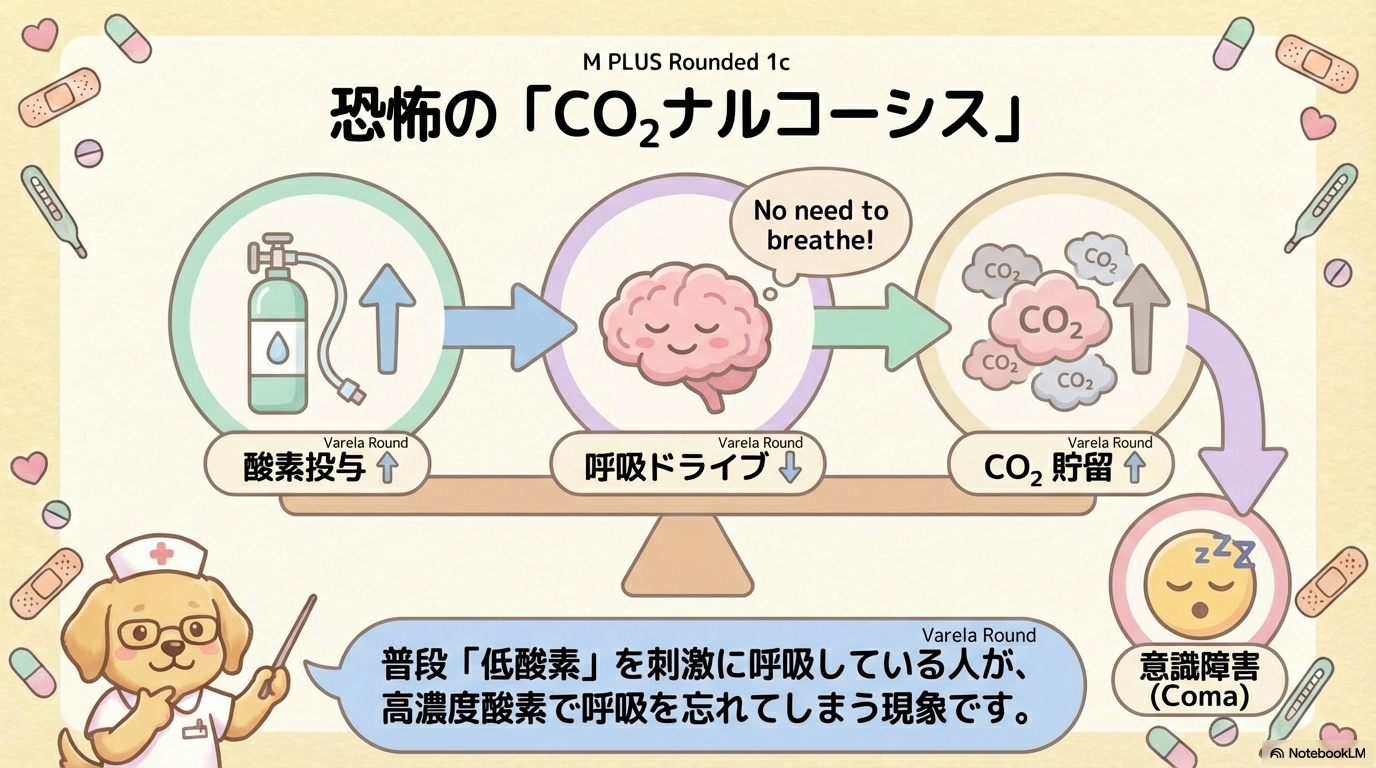
COPDなどⅡ型呼吸不全の患者さんでは、慢性的にPaCO₂が高い状態になっています。
このとき呼吸の刺激は「高CO₂」ではなく低酸素刺激が主体になっている場合があります。
そこに高濃度酸素を投与すると
- 低酸素刺激が消える
- 呼吸ドライブが弱まる
- CO₂がさらに蓄積する
- 麻酔のように意識が低下する
これがCO₂ナルコーシスの流れです。
観察のポイントは、
- 強い眠気
- 反応の鈍さ
- 呼吸数の低下
- 浅く弱い呼吸
SpO₂が保たれていても安心できません。
② 低酸素血症・循環不全
酸素を投与していても、
- 無気肺
- 肺水腫
- ショック
などがあれば、組織に十分な酸素が届かないことがあります。
この場合は、
- 頻呼吸
- チアノーゼ
- 血圧低下
- 尿量減少
といった全身状態の変化を伴うことが多いです。
「酸素投与している=安心」ではありません。
③ 薬剤・感染・代謝異常
忘れてはいけないのが、酸素療法とは無関係の原因です。
- 鎮静薬
- 低血糖
- 電解質異常
- 敗血症
これらでも意識レベルは低下します。
だからこそ大切なのは、
「酸素のせい」と決めつけないことです。
呼吸・循環・検査データを総合的に見て判断します。

呼吸数と意識レベルが変わったら、まず立ち止まって考えてね😊
次の章では、
COPD患者に高流量酸素がなぜ危険なのかを、病態レベルで分かりやすく整理します。
COPD患者に高流量酸素はなぜ危険?
「COPDの人には酸素を上げすぎないでね」
先輩にそう言われたこと、ありませんか?
でも、なぜ危険なのかを説明できますか?
ここを理解しているかどうかで、酸素療法の“怖さ”と“自信”は大きく変わります🩺
Ⅱ型呼吸不全と“低酸素ドライブ”
COPDの一部の患者さんは、慢性的にPaCO₂が高い状態(Ⅱ型呼吸不全)です。
通常、呼吸の刺激は「CO₂が上がること」で起こります。
しかし慢性高CO₂状態では、その刺激に体が慣れてしまいます。
その代わりに働くのが、
「低酸素刺激(低酸素ドライブ)」です。
つまり、
- 酸素が少ない → 呼吸しよう
- 酸素が増える → 呼吸刺激が弱まる
という仕組みが一部で働いている可能性があるのです。
酸素を“盛りすぎる”とどうなる?
ここで高濃度・高流量酸素を急に投与すると――
- PaO₂が急上昇
- 低酸素刺激が消失
- 呼吸抑制
- CO₂蓄積
- CO₂ナルコーシスへ
SpO₂は上がっているのに、呼吸は悪化するという逆転現象が起こります。
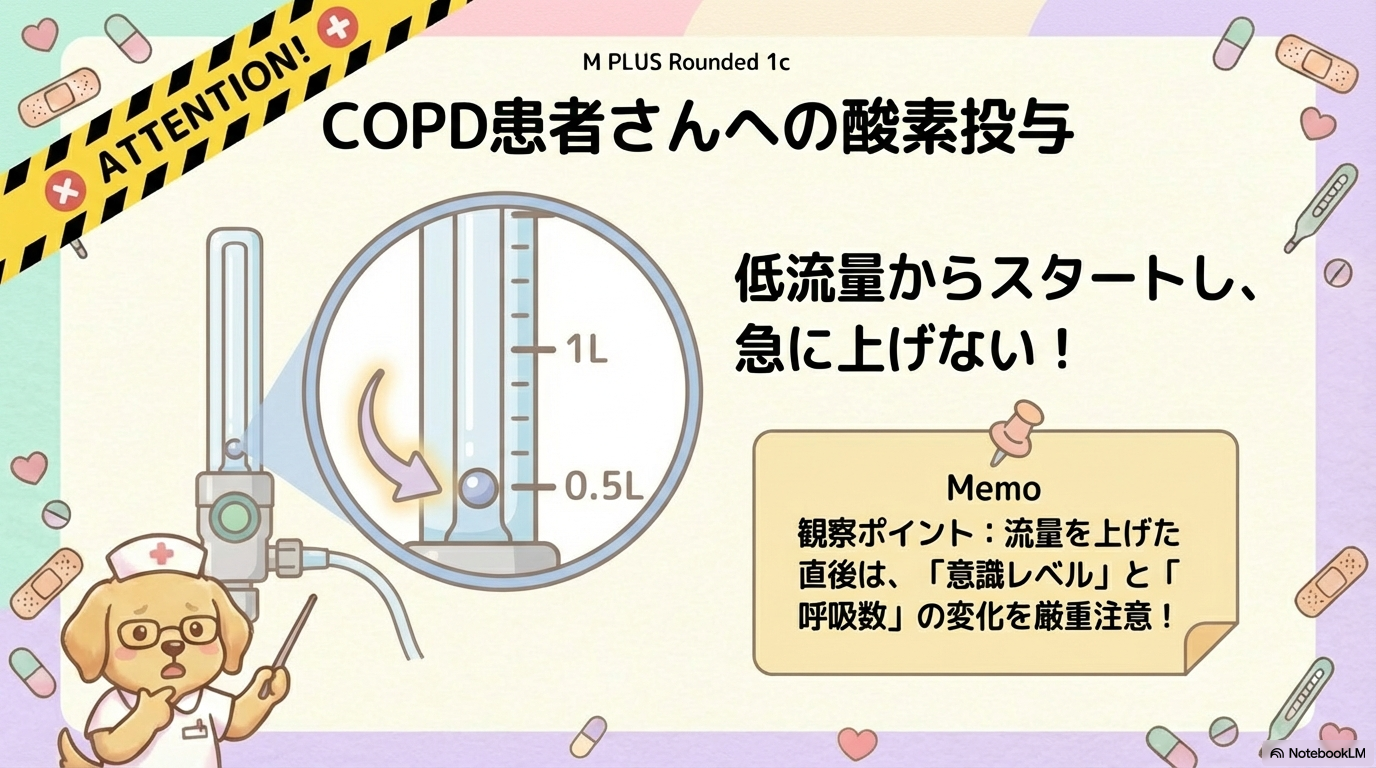
だからこそ、COPD患者では
- 低流量(例:0.5~1L/分)から開始
- 急激に上げない
- 頻回観察
が基本になります。
観察すべき“危険サイン”
流量を上げた後は特に注意します。
| 観察項目 | 危険サイン |
|---|---|
| 意識レベル | 傾眠・反応鈍麻 |
| 呼吸数 | 徐呼吸・浅呼吸 |
| 表情 | ぼんやり・集中力低下 |
| 血液ガス | PaCO₂上昇・pH低下 |
「SpO₂はいいのに、なんか変」
この違和感を拾えるかどうかが、急性期看護の分かれ目です。

患者さんの呼吸の仕組みを考えながら調整するのがプロの視点よ😊
次は、酸素療法の合併症を「疑って見る」視点を整理します。
CO₂ナルコーシス以外にも、見逃しやすいものがありますよ。
酸素療法の合併症は「疑って見る」
酸素は薬と同じです。
必要だから投与しますが、副作用や合併症もあります。
大切なのは、
「何が起こりうるか」を知ったうえで観察することです。
ここでは急性期で特に押さえておきたい合併症を整理します🩺
① CO₂ナルコーシス
すでに触れましたが、最も注意すべき合併症です。
サインは“静かな悪化”。
- 強い眠気
- 反応が鈍い
- 徐呼吸
- 浅く弱い呼吸
SpO₂が保たれているからこそ、見逃されやすいのが特徴です。
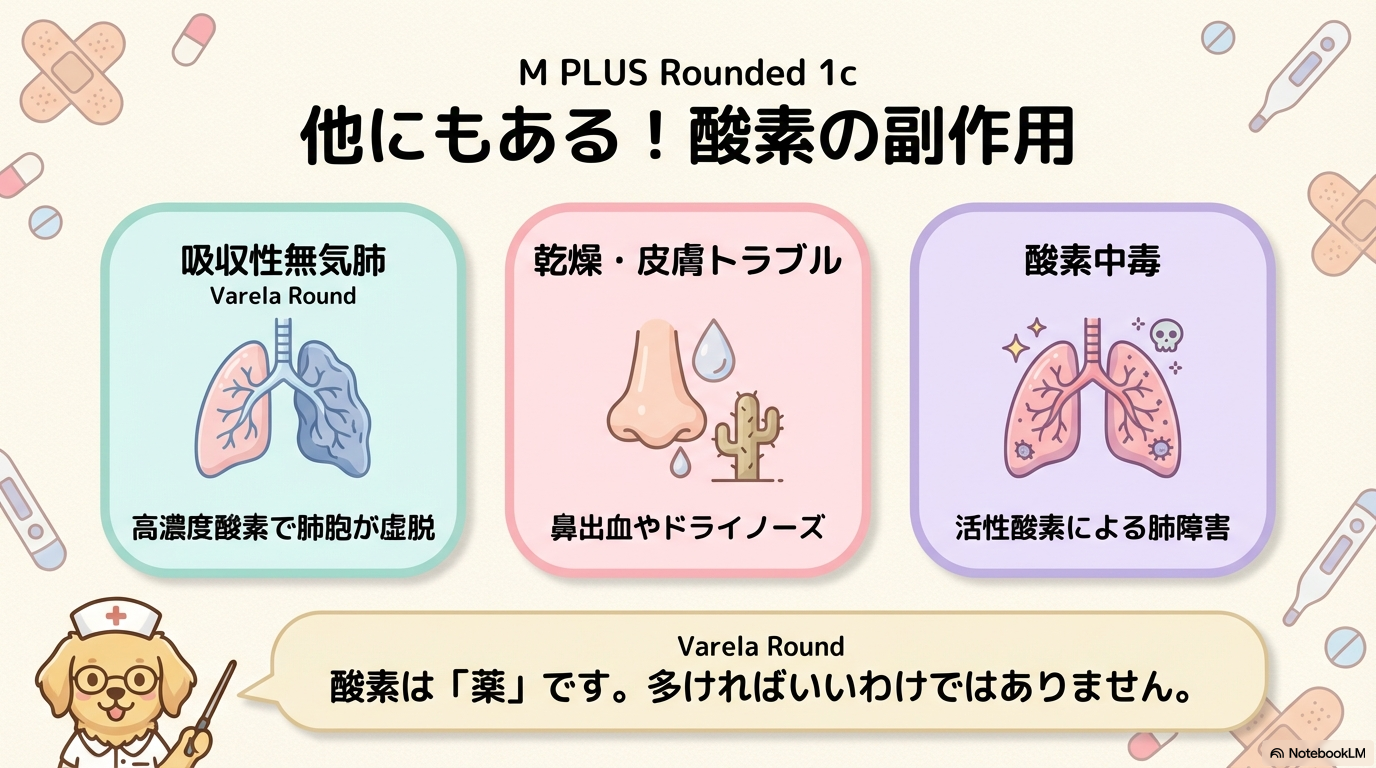
② 吸収性無気肺
高濃度酸素を投与すると、肺胞内の窒素が置き換わります。
するとガスが吸収され、肺胞が虚脱(無気肺)することがあります。
疑うサインは、
- 酸素を増やしてもSpO₂が改善しない
- 呼吸音の減弱
- 呼吸数増加
- 息苦しさの増悪
「流量を上げても良くならない」場合は、無気肺や肺水腫など別の原因を考えます。
③ 酸素中毒
高濃度酸素を長時間投与すると、活性酸素による肺障害が起こる可能性があります。
初期サインは、
- 新たな咳
- 胸痛
- 呼吸困難
重症化すると肺水腫や呼吸不全に進行します。
だからこそ、
「漫然と高濃度を続けない」ことが重要です。
④ 気道乾燥・皮膚トラブル
意外と見落としがちですが、患者さんの苦痛につながります。
| 観察ポイント | 注意する症状 |
|---|---|
| 鼻腔・口腔 | 乾燥・痛み・痂皮・鼻出血 |
| 耳介・頬部 | 発赤・びらん |
| 加湿状態 | 水量不足・汚染 |
「酸素で乾燥するのはなぜ?」
それは、酸素が乾燥したガスであり、長時間吸入すると粘膜の水分が奪われるためです。
⑤ 火災リスク
酸素は燃焼を助けます。
喫煙や火気使用があると、火災・爆発の危険があります。
急性期でも在宅でも、安全確認は必須です。

先に知っておけば、観察の精度がぐっと上がるわ😊
次は、急性期で一番迷うテーマ。
「これって報告?」の判断ラインを整理します。
「これって報告?」を迷わないための判断ライン
酸素療法中、いちばん迷うのがここですよね。
「ちょっと眠そうだけど…様子見る?」「SpO₂はあるし大丈夫?」
3年目になると、“自分で判断する場面”が増えてきます。
だからこそ、報告の目安を言語化しておくことが大切です🩺
まず報告を優先すべきサイン

以下は様子見しないラインです。
- 意識レベルの変化(傾眠・反応鈍麻)
- 呼吸数の明らかな増減
- 徐呼吸(特にCOPD患者)
- 酸素流量を上げてもSpO₂が改善しない
- 新たなチアノーゼ
特に、
「意識レベル+呼吸数の変化」は最優先です。
SpO₂が正常でも、ここが変われば報告対象と考えます。
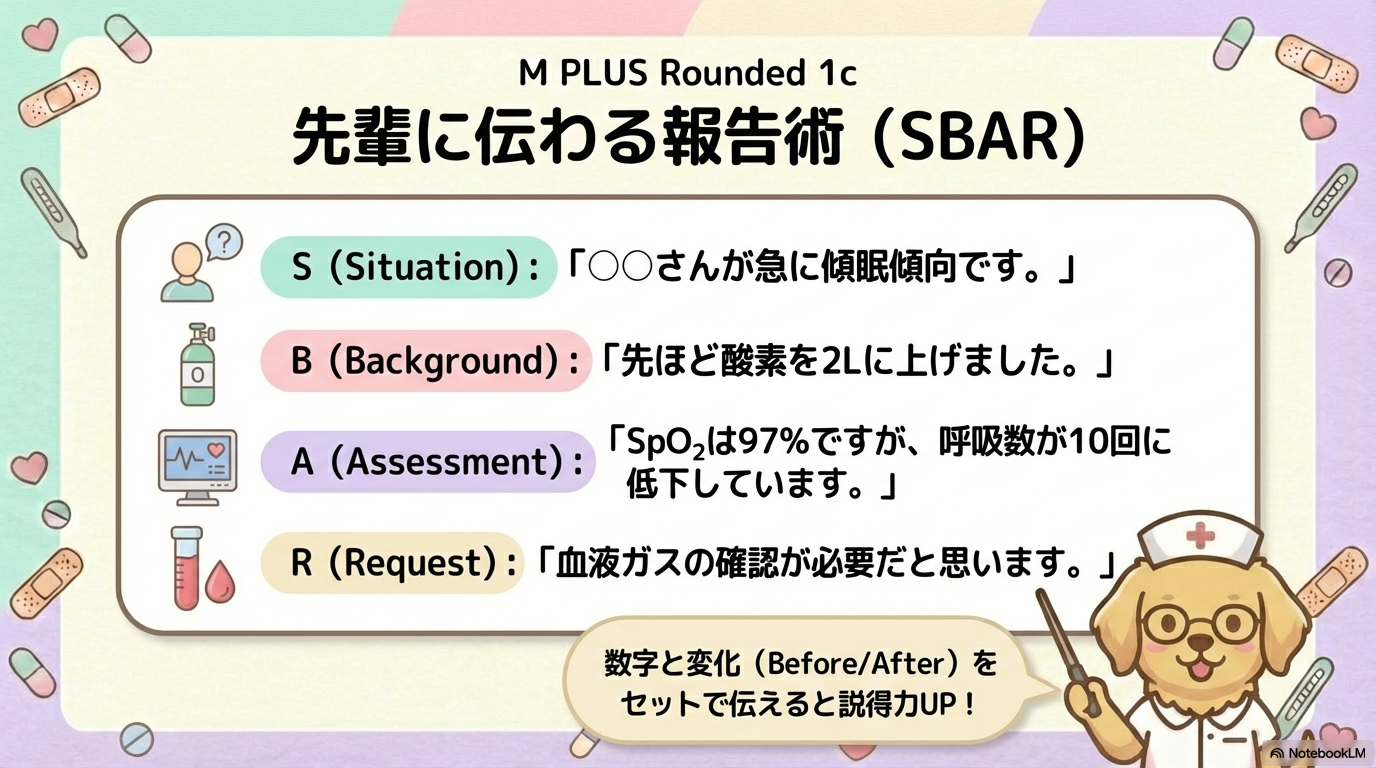
報告時の組み立て方(SBAR例)
「なんか変です」では伝わりません。
数字と変化で伝えます。
例:
S(状況):COPDで酸素1L投与中の患者さんが、急に傾眠傾向です。
B(背景):先ほど流量を2Lに増量しました。
A(評価):SpO₂は97%ですが、呼吸数が10回/分に低下しています。
R(提案):血液ガスの確認が必要かと思います。
このように、呼吸・意識・流量をセットで伝えます。
「様子見していいケース」は?
もちろん、すべてが緊急報告ではありません。
- 軽度のSpO₂変動(体動時など)
- 機器のズレによる一時的低下
この場合はまず、
- 装着状況確認
- チューブ屈曲確認
- 体位調整
を行ってから再評価します。
それでも改善しなければ報告です。

呼吸数と意識が変わったら、まず共有ね😊
最後に、急性期メインの記事としてのまとめを整理します。
✅まとめ|この記事で学べる酸素療法の観察ポイント
この記事での再重要部位👉
- SpO₂だけでなく「呼吸数+呼吸様式+意識レベル」をセットで見る
- 観察は「呼吸・循環/全身・機器」の3軸で整理する
- CO₂ナルコーシスなどの合併症を“疑って見る”視点を持つ
記事のまとめ
酸素療法で一番大切なのは、SpO₂という数値に安心しきらないことです。
数値はあくまで「ヒント」。
本当に見るべきなのは、
- 呼吸の変化
- 意識レベルの変化
- 投与条件と機器状況
つまり、“患者さんそのもの”です。
3年目になると、ただ観察するだけでなく、「なぜ?」を説明できる看護師になっていきます。
その一歩が、今日整理したこの視点です🩺
「SpO₂は正常。でも何かおかしい」
その違和感を拾えることが、急性期看護の力になります。
焦らなくて大丈夫です。
観察を整理できれば、判断は必ずついてきますよ😊🌸
酸素療法の観察項目を整理しておくことで、急変の早期発見と安全な酸素管理につながります✨
📚引用文献(学会・ガイドライン)
- 日本呼吸器学会
「COPD診断と治療のためのガイドライン」 - 日本呼吸療法医学会
呼吸療法関連ガイドライン - 日本集中治療医学会
各種診療ガイドライン - British Thoracic Society
BTS Guideline for Oxygen Use in Adults
📖参考文献
- 看護roo!「酸素療法中の観察」
- 看護roo!「酸素療法の注意点・合併症」
- ナース専科 知識「呼吸状態の観察」
- ナース専科 知識「呼吸・全身状態の評価」
- 看護のお仕事「酸素療法の副作用・合併症」
- 看護のお仕事「気道乾燥・粘膜障害」
- 神戸きしだクリニック関連ページ
- ATOMED コラム
- 大垣市医師会「在宅酸素療法」