
「栄養指導ってどう進めればいいの?」「患者さんのやる気を引き出すにはどうしたらいい?」そう思う方もいるのではないでしょうか。
実は、栄養指導を成功させるには、環境づくりやコミュニケーションの工夫が重要です。
この記事では、看護師が知っておきたい栄養指導の基本から応用までをわかりやすく解説します😊🥄
【看護師さん必見👀!栄養の基本をおさえて、患者さんの健康をサポート🏥】
なぜ看護師が栄養を学ぶ必要があるの?🤔
看護師さんって、患者さんのケアで毎日忙しいですよね!
でも、栄養って治療の効果を左右する超重要な要素なんです✨
例えば、患者さんの回復を早めたり、合併症を防いだり、QOLを向上させたりすることができます。
栄養の知識を持つことで、患者さんにもっと寄り添ったケアができるようになりますよ😊
さらに、入院期間の短縮や医療費の削減にもつながるんです!
患者さんの生活習慣や嗜好を把握することで、信頼関係を築きやすくなるのもポイントです。
これだけは知っておきたい!主要栄養素まるわかり図解🍎🥦🥩
主要栄養素って聞くと難しそうに感じるかもしれませんが、実はシンプルなんです!以下の表を参考にしてみてくださいね😊
| 栄養素 | 主な役割 | 多く含む食品 |
|---|---|---|
| 炭水化物 | エネルギー源 | ご飯、パン、麺類 |
| 脂質 | 細胞膜の材料、エネルギー源 | アボカド、ナッツ、油 |
| タンパク質 | 筋肉や臓器を作る | 肉、魚、卵、大豆 |
| ビタミン | 体の機能を調整 | 野菜、果物 |
| ミネラル | 骨や血液を作る | 海藻、乳製品 |
例えば、おにぎり🍙は炭水化物、アボカド🥑は脂質、鶏むね肉はタンパク質…と覚えると簡単です!
患者さんの食事内容を記録する際も、栄養素に注目してみましょう。
患者さんの状態別!栄養ケアのポイントをチェック✅
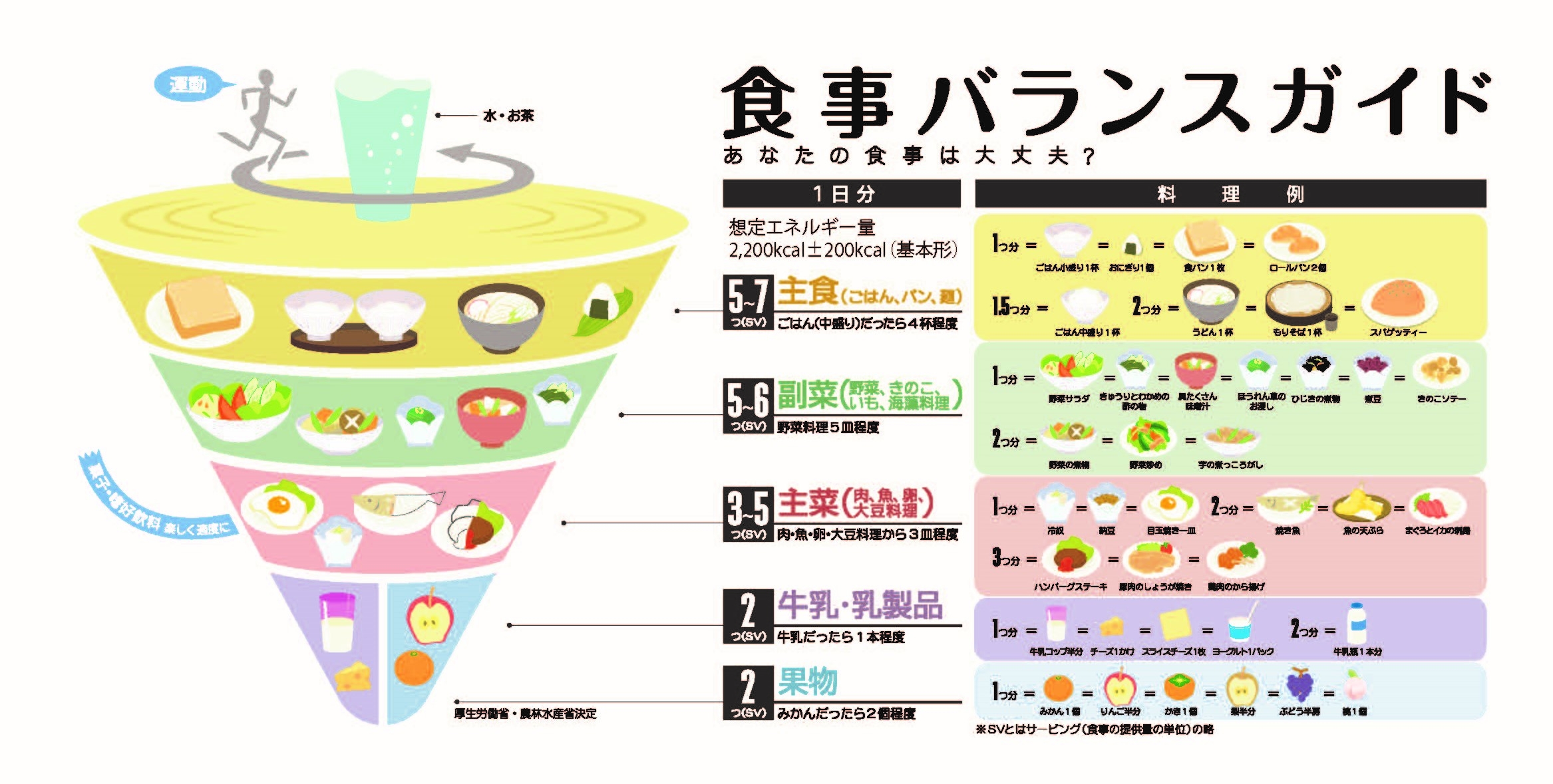
シェルパより画像引用
患者さんの状態によって必要な栄養は変わります。
例えば、手術後の患者さんにはタンパク質を多めに、腎臓病の患者さんには塩分を控えめにするなど、状態に合わせたケアが重要です✨
褥瘡がある患者さんには、タンパク質と亜鉛が特に重要で、皮膚の再生を助けます。
高齢者の低栄養には、NST(栄養サポートチーム)の介入を検討するのもおすすめです。
栄養サポート、ナースはどう動く?連携のコツ🤝
栄養サポートは看護師さんだけでなく、医師や栄養士、薬剤師など多職種との連携が欠かせません。
例えば、NSTに参加して意見交換をすることで、より良い栄養管理が実現します🌻
看護師さんは患者さんの嚥下状態や食事量、血液データなどを日々観察し、チームに共有する役割を担っています。
患者さんに最も近い存在として、連携をスムーズに進めることが大切ですね😊
【現場で即使える💪!看護師の栄養知識アップグレード講座📝】
栄養アセスメントは、患者さんの栄養状態を評価し、低栄養や栄養過多を早期に発見するために行います。
適切な栄養管理は、患者さんの健康状態を改善し、QOLを向上させることができますよ🎵

栄養状態、アセスメントできていますか?客観的指標と観察ポイント📊
患者さんの栄養状態をしっかり把握するのって大事ですよね!
でも、主観的になりがち…そんな時は客観的な指標を活用しましょう✨
| 指標 | 観察ポイント | 看護のポイント |
|---|---|---|
| BMI | 体重(kg) ÷ 身長(m) ÷ 身長(m)。18.5未満は低栄養リスクあり! | 定期的に測定して記録。結果を患者さんに説明し、必要なら栄養指導へつなげましょう! |
| アルブミン値 | 血液検査でチェック!3.5g/dL以下だと低栄養の可能性が… | 浮腫や創傷治癒遅延のリスクあり。医師と連携して栄養療法を検討! |
| プレアルブミン値 | 短期間の栄養状態の変化を反映。術前後の管理に役立つ! | 術後の回復をサポートするために活用しましょう! |
| 総リンパ球数 | 免疫機能の指標。1500/μL以下だと免疫力低下の恐れが… | 感染予防策を徹底し、リスクを最小限に! |
| 握力 | 筋力低下の指標。簡単なスクリーニングとして活用可能。 | 筋力低下が見られたらリハビリや栄養サポートを検討! |
| その他(浮腫、皮膚の状態など) | 浮腫:低アルブミン血症や心不全が原因。皮膚:乾燥や褥瘡など栄養不足が影響することも。 | 全身状態を観察し、栄養状態との関連性を見極めましょう! |
褥瘡、創傷治癒を早める栄養ケア:今日からできること🌻
褥瘡や創傷の治癒には、栄養がカギ!以下のポイントを押さえてケアを進めましょう😊
- タンパク質: 組織修復に必須!肉、魚、卵、大豆製品を積極的に摂取。プロテインも活用OK!
- ビタミン: ビタミンA・Cは皮膚や粘膜の健康維持に、ビタミンDは免疫力アップに効果的!
- ミネラル: 亜鉛が皮膚再生を促進。ミネラル豊富な食事を意識しましょう。
- 水分: 脱水は治癒を遅らせるので、こまめな水分補給を忘れずに!
| 栄養素 | 役割 | 具体的な食品 |
|---|---|---|
| タンパク質 | 組織の修復、筋肉の維持 | 肉、魚、卵、大豆製品、乳製品 |
| ビタミンA | 皮膚や粘膜の健康維持 | レバー、緑黄色野菜(ニンジン、カボチャ、ほうれん草など) |
| ビタミンC | コラーゲンの生成、抗酸化作用 | 果物(イチゴ、キウイ、柑橘類など)、野菜(ブロッコリー、ピーマンなど) |
| ビタミンD | 免疫力アップ、カルシウムの吸収促進 | 魚(鮭、サンマ、イワシなど)、きのこ類 |
| 亜鉛 | 皮膚の再生促進、免疫機能の維持 | 牡蠣、赤身肉、ナッツ類、豆類 |
| 水分 | 組織の回復促進、体液バランスの維持 | 水、お茶、スープ、果物、野菜 |
| 食物繊維 | 腸内環境の改善、便秘予防 | 野菜、果物、海藻、きのこ類、豆類 |
| 栄養補助食品 | 不足しがちな栄養素を補給 | プロテイン、ビタミン剤、ミネラル剤、経口栄養剤 |
| その他 | 褥瘡予防マットレスの使用、体圧分散、体位変換 |
今日からできること:
- 毎食にタンパク質をプラス!
- 旬の野菜や果物でビタミン・ミネラルを補給!
- 栄養補助食品を患者さんの好みに合わせて活用!
- 多職種と連携して栄養状態をモニタリング!

食欲不振、嚥下困難…原因と対策、ナースができること🍴
患者さんの「食べられない」「飲み込みにくい」をサポートするために、原因別の対策を考えましょう!
| 原因 | 対策 | ナースができること |
|---|---|---|
| 薬の副作用 | 薬剤変更を医師に相談。吐き気止めなどの使用を検討。 | 服薬状況の確認、副作用の観察、医師への報告。患者さんの訴えを丁寧に聞きましょう! |
| 消化器系の疾患 | 消化の良い食事を提供。必要に応じて消化酵素薬を使用。 | 腹部症状や排便状況の観察、適切な食事提供。 |
| 精神的なストレス | 患者さんの話をじっくり聞き、リラックスできる環境を整える。心理カウンセラーの紹介も検討。 | 傾聴と共感で患者さんの不安を軽減! |
| 嚥下機能の低下 | とろみ食やペースト食など食事形態を工夫。嚥下訓練を実施。 | 嚥下機能評価、食事介助、誤嚥防止の体位調整。言語聴覚士と連携! |
| 口腔内の問題 | 口腔ケアを徹底。保湿剤や刺激の少ない食事を提供。 | 口腔内の観察とケア、歯科衛生士との連携。 |
術後の栄養管理:回復をサポートする食事のポイント🌟
術後の回復には、栄養管理が欠かせません!以下のポイントを押さえてサポートしましょう💪
- 高タンパク質: 傷の治癒を早め、筋肉減少を防ぎます。
- 高エネルギー: 体力回復に必要。消化の良いものを選びましょう。
- ビタミン・ミネラル: 免疫力を高め、体の機能を正常に保ちます。
- 水分: 脱水予防は基本!術後は特に注意が必要です。
| 栄養素 | 役割 | 食事の工夫 |
|---|---|---|
| タンパク質 | 創傷治癒の促進、免疫力向上、筋肉量維持 | 肉、魚、卵、大豆製品、乳製品などを積極的に摂取。消化の良い調理法(蒸す、煮るなど)で。プロテインやアミノ酸製剤も活用。 |
| エネルギー | 体力回復、代謝亢進への対応 | 炭水化物、脂質をバランス良く摂取。消化の良いもの(おかゆ、うどんなど)を選ぶ。高エネルギー輸液や経腸栄養剤も検討。 |
| ビタミン・ミネラル | 免疫機能の維持、抗酸化作用、酵素反応の補助 | バランスの良い食事を心がけ、野菜、果物を積極的に摂取。必要に応じて、ビタミン・ミネラル製剤を supplement。 |
| 水分 | 脱水予防、代謝老廃物の排泄 | 水、お茶、スープなどをこまめに摂取。経口摂取が難しい場合は、点滴で水分補給。 |
| 食物繊維 | 腸内環境の改善、便秘予防 | 消化の良い野菜や果物を少量ずつ摂取。必要に応じて、食物繊維製剤を使用。 |
| その他 | 消化の良い食事、アレルギー対応、食事時間、食事環境、口腔ケア、精神的なサポート | 患者の状態に合わせて、食事内容や形態を調整。アレルギーがある場合は、原因となる食品を除去。静かで落ち着ける環境で、ゆったりとした食事時間を確保。食前後の口腔ケアを行い、口の中を清潔に保つ。不安やストレスを軽減し、精神的なサポートを行う。 |
食事のポイント:
- 少量ずつ、回数を分けて食べる!
- 吐き気がある場合は無理せず、医師や管理栄養士と相談して計画を立てる!
疾患別栄養管理:心不全、腎不全、肝硬変…病態に合わせた食事療法🏥
疾患ごとに必要な栄養や制限が異なります。病態に合わせた食事療法で患者さんのQOLを向上させましょう😊
| 疾患 | 食事療法のポイント | 看護のポイント |
|---|---|---|
| 心不全 | 塩分制限、水分制限、エネルギー制限、カリウム管理。 | 塩分・水分・体重の管理を徹底。患者さんへの指導と自己管理のサポート! |
| 腎不全 | タンパク質・カリウム・リン・塩分制限、水分管理、十分なエネルギー摂取。 | 透析条件に合わせた食事管理が必要。患者さんへの指導とサポート! |
| 肝硬変 | 高タンパク質、低脂肪、ビタミン・ミネラル摂取、BCAA活用、アルコール制限。 | 栄養摂取を促し、肝性脳症の症状観察。アルコール依存症には専門治療を紹介! |
患者さんの栄養状態を把握し、適切な栄養管理を行うために、これらの検査指標と評価ツールを活用しましょう📃
早期に栄養問題を発見し、対応することで、患者さんの健康とQOLをサポートできます💪
【コミュニケーション力UP🤝!栄養指導がもっと楽しくなる魔法の言葉🧙♀️】
栄養指導をもっと楽しく、そして効果的にするためには、患者さんとの信頼関係を築き、わかりやすく伝え、やる気を引き出すことが大切ですよね😊
ここでは、具体的な方法をカジュアルな敬語でご紹介します♪

患者さんとの信頼関係を築く第一歩:共感と傾聴👂
患者さんとの信頼関係を築くには、まず「共感」と「傾聴」が大事です!
患者さんの気持ちに寄り添い、しっかり話を聞くことで、「この人は私を理解してくれる」と感じてもらえますよ😊
例えば、こんな声かけをしてみてください:
- 「〇〇さん、そう感じていらっしゃるんですね」
- 「それは大変でしたね」
相手の気持ちを言葉で受け止めることで、患者さんは「この人は私のことを理解してくれる」と感じて、心を開いてくれるはずです🥰
傾聴は、ただ聞くだけじゃなくて、相槌を打ったり、表情で反応したりすることも重要ですよ!
患者さんが安心して話せる雰囲気を作ることがポイントです💖
専門用語はNG🙅!誰にでもわかる言葉で伝えよう🗣️
専門用語を使いすぎると、患者さんが「???」となってしまうことも😂 例えば、「カロリー」ではなく「エネルギー」、「BMI」ではなく「体重と身長のバランス」と言い換えるだけで、ぐっとわかりやすくなりますよ♪
| 専門用語 | わかりやすい言葉 |
|---|---|
| カロリー | エネルギー |
| BMI | 体重と身長のバランス |
| グリセミック指数 | 血糖値の上がりやすさ |
図やイラストを使ったり、例え話を交えるのも効果的です✨
行動変容を促すには?患者さんのペースに合わせた目標設定🗓️
いきなり大きな目標を立てると、患者さんも「無理!」と感じてしまうことがあります💦
そこで、小さなステップから始めるのがコツです!
例えば:
- 「毎日野菜を350g食べましょう!」→「まずは1日1品野菜を増やしてみましょう!」
- 「毎日30分運動しましょう!」→「まずは1日10分歩いてみましょう!」
| ポイント | 説明 |
|---|---|
| 無理のない目標 | 患者さんのペースに合わせて、達成可能な目標を設定する |
| 小さなステップ | 最初は小さな目標から始め、徐々にステップアップする |
| モチベーション維持 | 目標達成を一緒に喜び、次のステップに進むことを促す |
達成できたら一緒に喜んで、次のステップに進むように促してあげましょうね🎉
ほめる、励ます、認める!やる気を引き出すフィードバック🎁
患者さんのやる気を引き出すには、フィードバックが重要です!良いところを見つけてほめたり、努力を認めたりすることで、患者さんのモチベーションがアップします🙌
例えば:
- 「〇〇さん、最近野菜をたくさん食べるように心がけているんですね!素晴らしいです!」
- 「〇〇さん、体重が少しずつ減ってきていますね!努力の成果が出ていますね!」
| ポイント | 説明 |
|---|---|
| 良いところを見つける | 患者さんの良い点や努力を具体的に褒める |
| 努力を認める | 患者さんの頑張りを認め、励ます |
| モチベーションUP | 患者さんのモチベーションを高めるような声かけをする |
具体的な行動や成果をほめることで、患者さんも「自分の努力は無駄じゃない」と感じてくれるはずです💖
栄養指導、困ったときのQ&A:質問上手は指導上手🙋♀️
患者さんに質問を投げかけることで、理解度を確認したり、気持ちを引き出したりできます。質問には「閉じた質問」と「開いた質問」があります。
| 質問の種類 | 質問例 | 説明 |
|---|---|---|
| 閉じた質問 | 「今朝、お薬は飲みましたか?」 | 短時間で必要な情報を得るのに役立ちます。 |
| 開いた質問 | 「普段、どのような食事をされていますか?」 | 患者さんの気持ちや状況を深く理解するのに役立ちます。 |
栄養指導が下手な人にありがちなこと
- 自信がなさそうに見える:表情や態度、声に自信のなさが表れていませんか?
- 会話のキャッチボールができていない:患者さんの状況に合わせたスモールステップのアドバイスを心がけましょう。
- 話す内容が分かりにくい:専門用語を避け、分かりやすい言葉で伝えましょう。
| ポイント | 説明 |
|---|---|
| 事前準備 | 問診票などで患者さんの情報を確認し、質問事項と改善行動のパターンを準備しておきましょう。 |
| 相手を理解することに徹する | 患者さんが取り組みやすい行動目標を提示し、選んでもらいましょう。話の途中で理解度を確認することも大切です。 |
| 自信を持つ | 栄養指導の専門家として、自信を持ってアドバイスしましょう。 |
その他のポイント
- 患者さんのタイプに合わせた声かけ: 高齢者の方にはゆっくりと、若年層には共感的に話すなど、相手に合わせたコミュニケーションを心がけましょう😊
- 非協力的な患者への対応: 頭ごなしに否定せずに、まずは気持ちを理解することが大切です。「食生活を変えるのは大変ですよね」と共感することで、患者さんも心を開きやすくなります😊
- モチベーションUP: 小さな成功体験を積み重ねることが大切です✨ 例えば、一週間野菜を毎日食べた、間食を減らせたなど、どんな小さなことでも褒めてあげましょう。「〇〇さん、すごいですね!」「〇〇さんの努力が実を結んでいますね!」と伝えることで、患者さんの自信につながります💪
- ビジネスチャットのマナー: ビジネスチャットで絵文字を使う場合は、相手との関係性や状況を考慮しましょう😊 ビジネスシーンでは、絵文字を多用するとカジュアルすぎる印象を与えてしまう可能性があるので、注意が必要です!
栄養指導Q&A
| 質問 | 回答例 |
|---|---|
| Q: 〇〇を食べると太りますか? | A: 〇〇は〇〇が多いので、食べ過ぎには注意が必要ですが、適量であれば問題ありません。〇〇さんの食生活全体を見て、アドバイスさせていただきますね! |
| Q: 外食が多いのですが、どうすれば良いですか? | A: 外食を選ぶ際のポイントは〇〇です。〇〇に気を付けて、メニューを選んでみてください! もし迷ったら、一緒にメニューを考えましょう! |
| Q: 3食食べないとダメなの? | A: 3食きちんと食べることは理想ですが、ライフスタイルに合わせて柔軟に対応できます。大切なのは、1日を通して必要な栄養をバランス良く摂ることです。 |
患者さんが話しやすい雰囲気を作ることも大切です😊
笑顔で接したり、目を見て話を聞いたりすることで、患者さんも安心して質問してくれるでしょう🥰
【今日から実践できる🌟!看護師さんのための栄養指導チェックリスト✅】
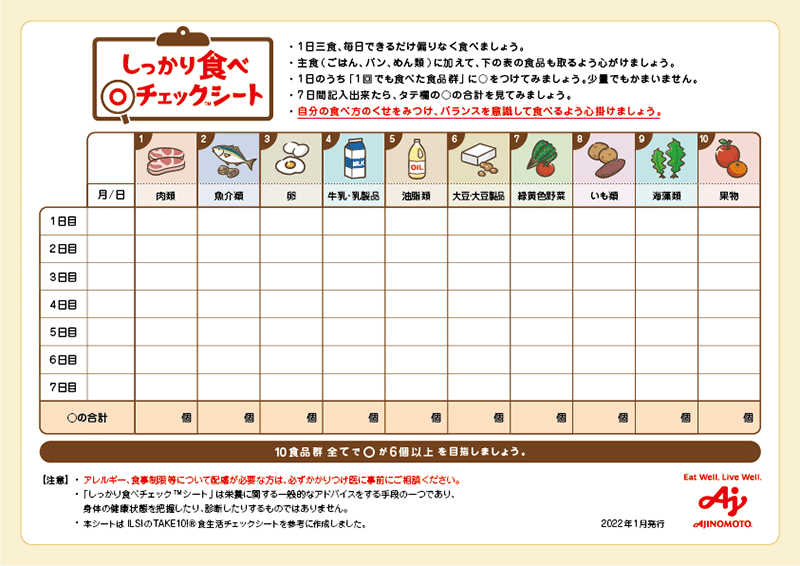
チェック表は味のもとより引用
指導前に確認!患者さんの基本情報、アレルギ、既往歴📝
栄養指導を始める前に、患者さんの基本情報をしっり確認することが大切ですよね♪
例えば、年齢、性別、体重、身長などの基本データに加えて、食物アレルギーや既往歴もチェックしましょう。
これらの情報があると、患者さんに合った指導ができますし、アレルギーや過去の病歴を考慮したな事プランを提案できますよ🩺。
| 情報 | 内容 |
|---|---|
| 年齢 | 栄養必要量や、食事の好みが年齢によって変わることがありますね。 |
| 性別 | 男性と女性では、必要な栄養素の量に違いがあるんです。 |
| 身長・体重 | BMI(体格指数)を計算して、栄養状態を把握するのに役立てます。 |
| アレルギー | 食物アレルギーは命に関わることもあるので、絶対に確認が必要です🚨! |
| 既往歴 | 過去の病気や治療の経験は、現在の栄養状態に影響することがあります。例えば、糖尿病や高血圧など、食事療法が必要な病気がないか確認しましょ。 |
アレルギー歴や既往歴は、患者さんに合わせた食事プランを立てる上で、とっても重要な情報源になります!
栄養指導のゴール設定:患者さんと一緒に考えること🤝
指導のゴは、患者さんと一緒に考えるのがポイントです!
例えば、「体重を減らしたい」「血糖値を安定させたい」など、患者さんの希望を聞きながら現実的な目標を設定しましょう。
患者さんが目標に向かって向きに取り組めるに、具体的で達成可能ステップを提案すると良いですね✨
指導内容の記録:SOAP形式で残そう✍️
指導内容は、後で振り返りや他職種との共有ができるように、SOAP形式で記録するのがおすすめです!
| 項目 | 内容 |
|---|---|
| S | Subjective data(主観的情報):患者さんが話したこと、感じていること。例えば、「最近、食欲がないんです…」とか、「甘いものがどうしてもやめられない」といった情報です。 |
| O | Objective data(客観的情報):身体測定の結果や血液検査のデータなど、客観的な情報です。体重、BMI、血糖値、コレステロール値などを記録します。 |
| A | Assessment(評価):SとOの情報をもとに、栄養状態を評価します。「タンパク質不足」「塩分摂取過多」など、問題点を明確にします。 |
| P | Plan(計画):今後の栄養指導の計画を立てます。食事プランの提案、運動のアドバイス、次回のフォローアップの予定などを具体的に記載します。例えば、「1日の摂取カロリーを〇〇kcalにする」「週に3回、30分のウォーキングをする」といった計画を立てます。 |
これで情報が整理され、効率的にケアを進められますよ📋
多職種連携で、栄養ケアチームの一員として活躍しよう🌻
栄養指導は看護師だけでなく、医師や管理栄養士、リハビリスタッフなど多職種との連携が重要です!
栄養指導は、看護師さんだけでなく、医師、管理栄養士、理学療法士など、色々な専門家との連携が大切です。
連携の例
- 嚥下機能に問題がある患者さんには、言語聴覚士さんと協力して、食べやすい食事の形態を考えましょう。
- 糖尿病の患者さんには、医師の指示のもと、管理栄養士さんと一緒に、血糖値をコントロールするための食事プランを作成しましょ。
- リハビリ中の患者さんには、理学療法士さんと連携して、必要な栄養を摂れるようにサポートしましょ。
チームで協力することで、患者さん一人ひとりに合わせた、より質の高い栄養ケアを提供できます🤝
定期的な見直しで、指導の質を向上させよう📈
栄養指導は一度きりではなく、定期的に見直すことが大切です!
患者さんの状態や生活環境が変化することもあるので、指導内容が適切かどうかを確認し、必要に応じて調整しましょう。
例えば、体重や血液検査の結果をもとに、食事プランをアップデートすることで、より効果的な指導ができますよ🔄
これで、患者さんに寄り添った栄養指導ができるはずです!ぜひ今日から実践してみてくださいね😊✨

患者さんの笑顔のために!今日からできる栄養ケア
患者さんの栄養状態を改善することは、QOLの向上に繋がります。
今日から、食事摂取量を記録する、食事の際に声かけをする、栄養補助食品を提案するなど、できることから始めてみましょう。
患者さんの『おいしい!』という笑顔が、私たちのモチベーションになります。一緒に頑張りましょう!





