食事介助って、いつも同じ体位で、患者さんもなんだか辛そう…。もっと楽に、安全に食事を楽しんでもらう方法ってないのかな?
そう思っている看護師さん、きっといますよね!
実は、安全な体位と観察ポイントをしっかり押さえれば、患者さんはもっと安心して、美味しく食事ができるんです!😊
この記事では、 看護師さんが食事介助で特に気をつけたい安全な体位と観察ポイントを3つに絞って、すぐに実践できるコツをわかりやすく解説しますね!

食事介助とは?看護師が知っておきたい基本と意義
食事介助って、ただ食べさせるだけじゃないんですよね♪
患者さんが「食べる楽しみ」を感じられるようにサポートすることが大切なんです。
看護師として、患者さんの安全を守りながら、心も満たされる食事の時間を提供するのが役割です💖
食事介助の定義と目的
食事介助とは、患者さんが自力で食事を摂るのが難しい場合に、看護師がサポートすることです✨
目的は、栄養を安全に摂取してもらうだけでなく、食事を楽しむ時間を提供すること。
患者さんのQOLを高める重要な役割がありますよね😊
看護師が食事介助を行う意義
看護師が食事介助を行う意義は、患者さんの「食べる力」を支えること💪
食事は生きる力そのもの。
患者さんとのコミュニケーションを通じて信頼関係を築き、心も体もケアする時間を作ることができます💕
患者さんの笑顔を見ると、私たちも嬉しくなりますよね✨
食事介助の準備と手順:安全でスムーズな実施方法
さあ、食事介助の準備と手順について見ていきましょう!
患者さんが安心して食事ができるように、そして私たち看護師もスムーズに介助できるよう、ポイントをしっかり押さえていきましょうね😊
安全第一で、心温まる食事の時間をサポートしましょ💖
食事介助は、患者さんのQOLを向上させる大切なケアですよね!

食事介助前の準備ポイント
患者さんの状態全般
食事介助を始める前に、患者さんの状態を把握することからスタート📝
体調、嚥下機能、アレルギー、好きな食べ物などをチェックするのはもちろん、今日の気分や食欲も聞いてみましょう。
「今日は何が食べたい気分ですか?」って優しく聞いてあげるのも良いですよね😊
患者さんの状態を把握することは、安全な食事介助を行う上でとても大切です。
食形態
次に、患者さんに合った食事の形態(普通食、軟菜食、ミキサー食など)を確認✅
配膳された食事の内容や形態に間違いがないか確認することも大切です. アレルギーや薬との食べ合わせ、きざみやトロミの有無もチェックして、リスク管理を徹底しましょう💡
食事の形態は、患者さんの嚥下機能に合わせて選択する必要があります。
配膳された食事の内容に間違いがないか確認することも重要です。
環境整備
お部屋の環境も大切です✨
静かで落ち着ける空間にし、明るさも調整して、リラックスできる雰囲気を作りましょう。
静かな環境で、テレビなどは消しておくと、食事に集中できますね。
物品準備
必要な物品(エプロン、ウェットティッシュ、口腔ケア用品、ティッシュ、姿勢調整用の枕、スプーン、箸🥢など)を準備すれば準備OK🙆
食事介助に必要な物品を事前に準備しておくことで、スムーズな介助ができます。
体位の準備
ベッドで食事をする場合は、体位を整えましょう。
誤嚥を防ぐために、上半身を少し起こし、軽く顎を引いた姿勢がおすすめです。
膝の下にクッションを入れると、より安定しますよ✨
食べやすいように、食器の位置も調整してあげましょう。
特に自分で食べられる患者さんには、食べやすい位置に配膳するのがポイントです💕
患者さんの姿勢を調整し、安全に食事ができる体勢を整えましょう。
今日のメニューを患者さんに伝え、「今日は〇〇さんの好きなメニューですよ」などと献立を伝えて食欲を促しましょう💕
声かけも忘れずに!「一緒に美味しくいただきましょうね」など、明るく話しかけて、リラックスしてもらいましょう😊
メニューを伝えることは、食欲を刺激することにつながります。
嚥下訓練
嚥下訓練が必要な場合は、食事前に嚥下訓練も行いましょう。
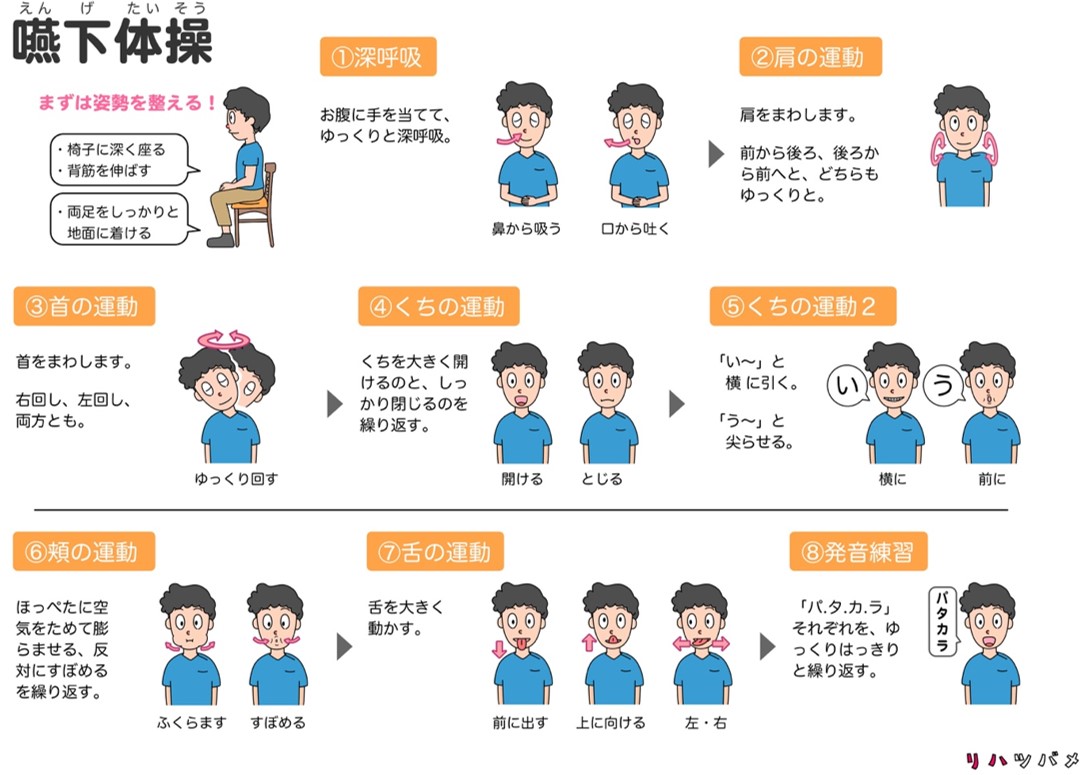
南東北第二病院.より引用
嚥下体操で唾液の分泌を促すと、誤嚥防止につながります✨
食事の前に深呼吸や軽い体操をするのも良いでしょう。
食事介助の具体的な手順
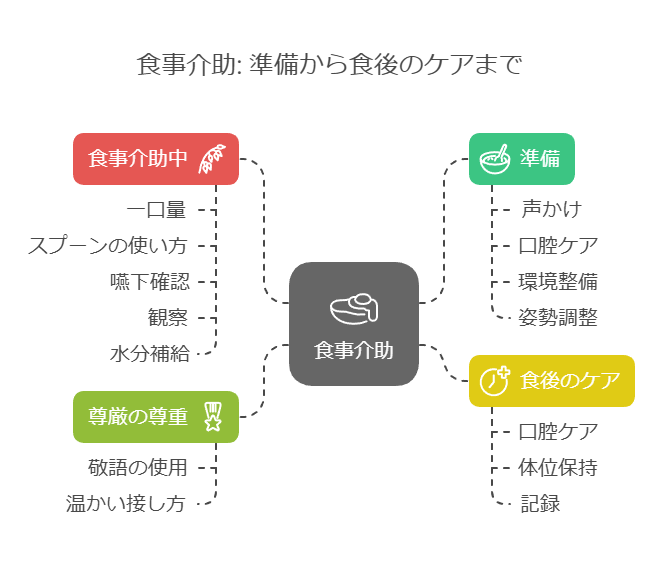
食事介助のフローチャート
1. 準備
- 声かけ: 「ご飯ですよ~!今日は〇〇さんの好きなメニューですよ」と笑顔で伝える。
- 口腔ケア: 義歯の装着を促し、口腔内を清潔にする。
- 環境整備: テーブルやベッドの高さを調整し、食事しやすい環境を整える。
- 姿勢調整: 座位を基本とし、軽く前屈させる。
2. 食事介助中
- 一口量: ティースプーン1杯程度を目安に少量ずつ提供。
- スプーンの使い方: 下から優しく口に運び、口の奥まで入れない。
- 嚥下確認: 喉仏の動きを観察し、飲み込んだことを確認。
- 観察: 表情や姿勢、嚥下の様子を注意深く観察。
- 声かけ: 「次は〇〇ですよ」と優しく伝える。
- 水分補給: 適宜水分を提供。
3. 食後のケア
- 口腔ケア: 食後に口腔内を清潔にする。
- 体位保持: 30分程度座位を保つ。
- 記録: 摂取量を記録し、必要に応じて報告。
4. 患者さんの尊厳を尊重
- 敬語を使い、命令口調を避ける。
- 食事を楽しめるよう、温かい気持ちで接する。

クレセントオンラインより引用
食事介助時の観察ポイントと注意点
食事介助中の観察って、とっても大切ですよね♪
患者さんの安全を守るために、どんなところに注意すれば良いのか、一緒に確認していきましょう😊
ちょっとした変化を見逃さないように、観察ポイントをしっかり押さえて、安心・安全な食事の時間をサポートしましょ💖
観察すべき患者の状態
食事介助中に観察すべき患者さんの状態って、たくさんありますよね📝
表に簡単にまとめてみました!
詳しい解説は表の下に載せておきますね📚
| 観察項目 | 具体的な観察内容 |
|---|---|
| 覚醒状態 | 意識レベル、表情、呼びかけへの応答、注意散漫や苦痛の有無を確認。覚醒が低い場合は声かけや五感を刺激して注意を促す。 |
| 姿勢・体位 | 体が傾いていないか、首がまっすぐかを確認。必要に応じてクッションで調整。麻痺がある場合は特に安全な体位を確保。 |
| 嚥下の様子 | むせ、咳、喉のゴロゴロ音、湿った声などの兆候を確認。一口量を少なくし、むせた場合は落ち着くまで待つ。 |
| 食事量 | 食欲不振、食事量の減少、食事時間の延長を観察。体調や生活リズム、内服薬の影響も確認。水分摂取量が少ない場合も注意。 |
| 食事中の動作 | 姿勢、食事を運ぶ動作、咀嚼・嚥下の様子を観察。噛む動きや口内に食べ物が残っていないかを確認。 |
| 視線 | 食事が視界に入っているか、手が届きやすい位置に配置されているかを確認。視覚障害がある場合は時計の文字盤に見立てて説明。 |
| 食事摂取量の記録 | 食事量、食事時間、食事中の様子を記録。詳細な情報を得るために重要。 |
覚醒状態
まずは、覚醒状態を確認することが超重要! 意識レベルや表情をチェックしましょう👀
呼びかけに応答があるか、ぼーっとしていないか、苦痛な表情はないかなど、全体的な様子を把握します。
うとうとしていたり、食事に集中できていない場合は、声をかけたり、手を拭いてあげたり、食事のにおいを嗅いでもらうなど、五感を刺激して覚醒を促しましょう😊
姿勢や体位
次に、姿勢や体位を確認します。
食事中に体が傾いていないか、首がまっすぐになっているかなどを確認し、必要に応じてクッションなどで調整しましょう✨
特に、麻痺がある患者さんの場合は、安全な体位を保つことが重要です。
ベッド上で食事をする場合は、膝を軽く屈曲させ、膝下に枕やクッションを当てることで、安定した姿勢を維持します。
車椅子の場合は、背もたれの角度を調整することも大切です.
嚥下機能の状態
嚥下の様子も注意深く観察しましょう。
むせ、咳、喉のゴロゴロ音、湿った声などの兆候がないか確認します。
食事のペースや一口量も患者さんに合わせることが大切です💡
一口量を少なくすることで、誤嚥のリスクを減らすことができます。
むせている時は、むせが落ち着くまで背中を叩かないで待ちましょう。
むせがおさまって食事を再開する際は、むせる前後で声や呼吸に変化がないかを確認しましょう.
食事摂取量
食事量も大切な観察ポイント!
食欲がない、食事量がいつもより少ない、食事時間が長すぎるなどの場合は、体調や生活リズム、内服薬などを確認しましょう。
水分摂取量が極端に少ない場合も注意が必要です。
食事中の様子(姿勢、食事を運ぶ動作、咀嚼・嚥下)も観察項目です。
噛むときの口の動きや、口の中に食べ物が残っていないかなども確認しましょう。
視線
視線にも注目👀
食事が見えているか、手が届きやすい位置に食事が配置されているかを確認しましょう。
視覚障害のある患者さんの場合は、食事の配置を時計の文字盤に見立てて説明すると良いでしょう。

食事介助中の注意点
食事介助中は、患者さんの安全を第一に考え、以下の点に注意しましょう🚨
1. 誤嚥予防
- 患者の状態に合わせた食事形態(きざみ食、トロミ食など)を選択。
- 頸部を軽く前屈させ、可能な限り座位で食事を介助。
2. 食事の速度調整
- 急がせず、患者のペースに合わせて一口量を少なめに。
- スプーンは水平に口元へ運び、嚥下を確認してから次の一口を提供。
3. 声かけとコミュニケーション
- 優しい声かけで安心感を与える(例:「ゆっくり噛んでくださいね」)。
- 食事中は嚥下を邪魔しないタイミングで会話を楽しむ。
4. 姿勢保持
- 姿勢が崩れないようクッションや枕を活用。
- 車椅子の場合は足を床につけ、前傾姿勢をサポート。
5. 食後のケア
- 口腔ケアを行い、分程度は座位を保つ。
- 食事量や異常の有無を観察し、必要に応じて報告。
6. 患者の尊厳尊重
- 敬語を使い、命令口調を避ける。
- 高齢者の好みや体調を考慮し、温かい気持ちでサポート。
食事介助は、患者さんの命を守る大切なケアです。
安全に、そして温かい気持ちで、食事の時間をサポートしましょう💖
患者さんの笑顔が、私たちのモチベーションにつながりますよね✨
“おしごと犬索”で、自分に合う新たな仕事を探してみよう
「食事介助」の仕事もやりがいがあって良いけど、新しい仕事に挑戦してみたい!そんなときこそ、「おしごと犬索」で自分に最適な新しい仕事を見つけてみましょう。
誤嚥予防のための食事介助のコツ
誤嚥予防の食事介助って、患者さんの安全を守るためにとっても大切ですよね♪
体位や食事形態をしっかり調整して、安心して食事を楽しめる環境を作りましょう😊
誤嚥を防ぐ体位の調整方法
まずは体位の調整から!誤嚥を防ぐためには、患者さんの状態に合わせた姿勢を整えることが重要です✨

基本は座位で、頸部を軽く前屈させる「チンタック」の姿勢が効果的ですよ。
これにより気道が狭まり、食べ物が気管に入りにくくなります。
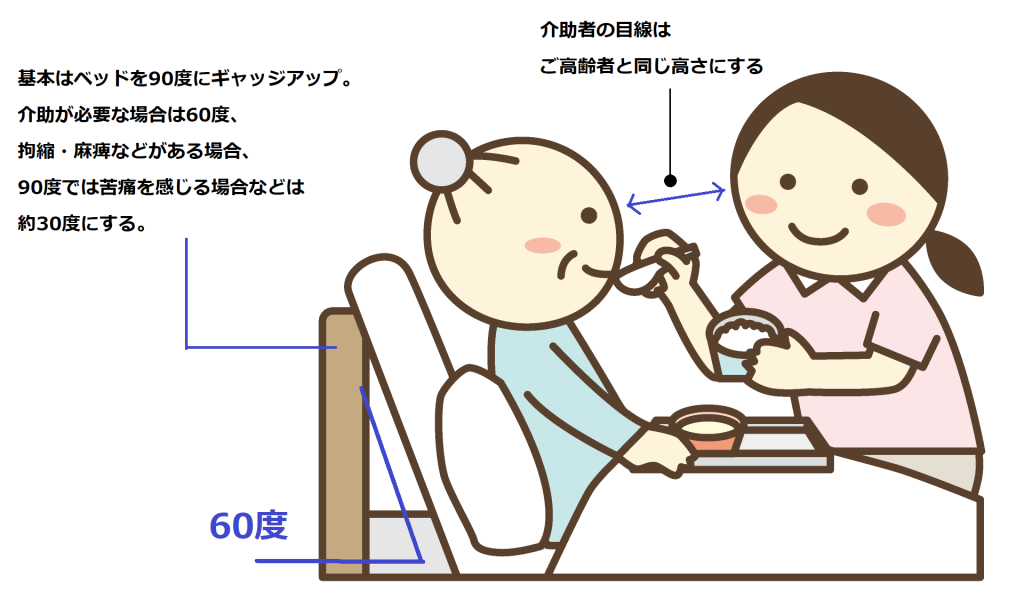
春日病院より引用
ベッド上で食事をする場合は、リクライニング角度を30~60度に調整し、頭部を少し前に傾けると誤嚥リスクが減ります。
全介助の場合は、30度が目安となります。
また、リクライニング位は食塊を食道へ送り込み、喉頭閉鎖のタイミングを合わせることで誤嚥を予防するとされています。
車椅子の場合は、背もたれの角度を調整し、足底を床につけて安定させることがポイントです!
高齢者の場合、筋肉が減少し座位が不安定になりやすいので、特に意識しましょう。
また、麻痺がある患者さんの場合は、頭部を麻痺側に向けることで健側の咽頭部が広がり、食べ物が流れやすくなります💦
ただし、視覚が確保できない場合もあるので、正中位での嚥下も検討してくださいね。
介助者は患者さんと同じ目線の高さで座り、自然な姿勢を保つようにしましょう😊
患者さんの目線が上がると顎が上がってしまい、誤嚥のリスクが高まります。
介助者が座ることで、患者さんは自然と頸部を前屈する姿勢をとることができます。
これで患者さんも安心して食事ができますよ😊
食事形態の選び方
食事形態の選び方も誤嚥予防には欠かせません!
患者さんの嚥下機能に合わせて、普通食、きざみ食、ペースト食、嚥下調整食などを選びましょう。
嚥下食は、日本摂食嚥下リハビリテーション学会の分類を参考にすると選びやすいですよ。
嚥下調整食はゼリー状やムース状で、咀嚼が不要なので嚥下がスムーズになります。
嚥下食にはコード0j、0t、1j、2、3、4といった種類があります。(jはゼリーのj。tはとろみのt)
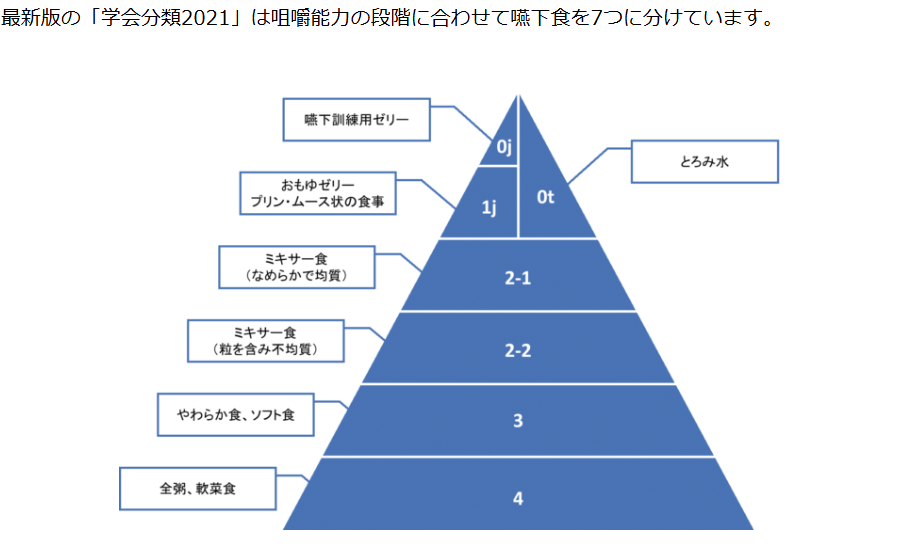
タイヘイ株式会社より引用
|
コード |
名称 |
必要な咀嚼能力 | |
| 0 |
j |
嚥下訓練食品0j |
若干の送り込み能力がある |
|
t |
嚥下訓練食品0j |
若干の送り込み能力がある | |
| 1 |
j |
嚥下調整食1j |
食べ物を飲み込みやすい塊(食塊)にする力は弱いが喉に送り込める |
| 2 | 1 |
嚥下調整食2-1 |
噛めなくても食べ物を飲み込みやすい塊(食塊)にして喉に送り込める |
| 2 |
嚥下調整食2-2 |
噛めなくても食べ物を飲み込みやすい塊(食塊)にして喉に送り込める | |
| 3 |
嚥下調整食3 |
舌と上あごで食べ物をすりつぶして喉に送り込める | |
| 4 |
嚥下調整食4 |
咀嚼機能が少し低下 | |
液体 の場合は、トロミをつけることで、流れ込む速度を緩やかにし、誤嚥を防ぐことができます。
トロミの濃度は患者さんに合わせて調整し、薄いトロミから始めて適切な粘度を探しましょう。
まずは薄いとろみから始めて、本人に合ったとろみ具合を探すのがおすすめです。
また、刻み食は口の中でばらけやすいので、トロミを加えるとまとまりやすくなります👌
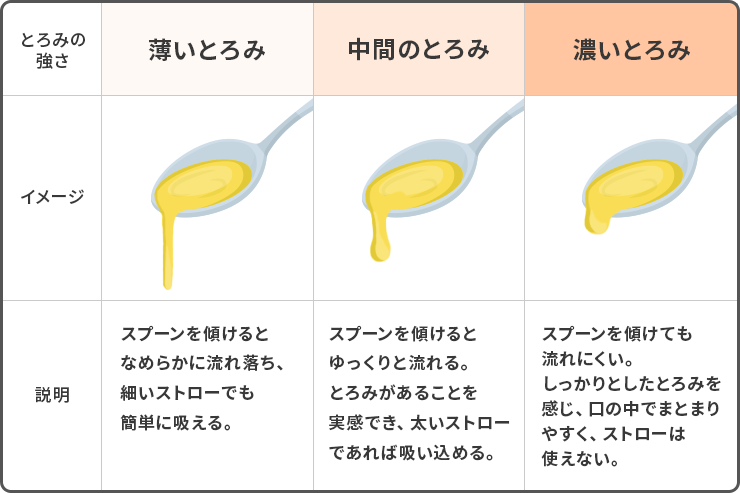
そふまるより引用
嚥下食を提供する際は、見た目にも美味しく、食欲をそそる工夫をしましょう。
例えば、ソフト食は見た目が普通の料理と変わらず、食べる楽しさを提供できますよ😋
食材を組み合わせて彩りを添えたり、季節感を取り入れたりするのも良いですね😊
| 食材の性質 | 特徴 | 具体例 |
|---|---|---|
| 噛み切りにくい | 繊維の多いもの、弾力の強いもの、筋のあるもの | たけのこ、ごぼう、いか、たこ、すじ肉 |
| パサパサ・張り付きやすい | 水分が少ないもの、張り付きやすいもの | パン、餅、クッキー、せんべい、海苔、もなか |
| サラサラ・むせやすい | 口の中で動きが早いもの、酸味の強いもの | 水、お茶、ジュース、牛乳、酢の物、レモン、梅干 |
| ばらけやすい | 口の中でまとまりにくいもの | そぼろ、ひじき、ナッツ類、かまぼこ、れんこん |
| 液体と固体が混在している | 口の中で水分と固形分に分かれるもの、水分の多い果実 | 味噌汁、お茶漬け、麺類、ミカン、すいか |
| その他 | 嚥下食は栄養密度が低い場合がある | 栄養補助食品 |
患者さんの状態に合わせた食事形態を選び、安全で楽しい食事時間をサポートしましょうね💖
高齢者への食事介助:安心・安全なサポート方法
高齢者への食事介助って、ただ食べるだけじゃなくて、安心して楽しく食事を楽しんでもらうことが大切ですよね♪
ここでは、高齢者の特徴を踏まえた介助のポイントや、適した食事形態について詳しくお話しします😊
高齢者の特徴と食事介助のポイント
高齢者の方への食事介助で特に気をつけたいのは、誤嚥予防!
加齢に伴い、飲み込む力(嚥下機能)や噛む力が低下していることが多いので、食事の姿勢や形態に注意が必要です🚨
食事前に口腔ケアを行うことで、口の中を清潔にし、誤嚥性肺炎のリスクを減らせます。
食事中は「次は〇〇ですよ」「少し冷たいです」などと声をかけながら、一口量をティースプーン1杯くらいにして、ゆっくり進めるのがコツです。
食事介助をする際は、要介護者の身体が安定しないと食事に集中できなくなってしまい、首の角度が変わりやすくなり、誤嚥のリスクも高まってしまうため注意が必要です。
高齢者の方のペースに合わせて、笑顔でサポートすることが何よりも大切ですよね😊
高齢者に適した食事形態
高齢者の嚥下機能や噛む力に合わせて、食事形態を選びましょう😊
普通食や軟菜食は比較的噛む力がある方向け、きざみ食やペースト食は飲み込む力が弱い方向けです嚥下調整食はゼリー状やムース状で、飲み込みやすい工夫がされています。
食欲のない患者さんには医師の許可のもと、好きなものを持参してもらったりしてなるべく食事量を維持できるように工夫することも大切です✨
認知症患者への食事介助:効果的なアプローチ
認知症の方への食事介助は、ただ食べてもらうだけでなく、心に寄り添うことが大切ですよね♪
ここでは、認知症患者の食事介助の課題や具体的な方法についてお話しします😊

認知症患者の食事介助の課題
認知症の方は、食事を認識できなかったり、食事に集中できなかったりすることがあります。
食事を目の前にしても、それが何であるか分からなかったり、食べるという行為を忘れてしまうことがあります😣
そんな時は、「ご飯ですよ」「今日は〇〇ですよ」と具体的にメニューを伝えたり、食事のにおいを嗅いでいただくなど、五感を刺激して食事への関心を高めると良いでしょう
食事の時間が認識できない場合は、声かけで食事時間であることの理解を促すことも有効です🥄
また、周りの音や光に気を取られて、食事に集中できないことがあります。
テレビは消して、静かな環境で食事をしてもらいましょう
アルツハイマー型認知症のある方の場合、食器やエプロンの模様が気になっている場合には、模様のない食器やエプロンを使うようにするのも有効です。
さらに、落ち着いて座っていられなかったり、食べ物を口に運べなかったり、食事を拒否するなどの課題もあります。
食事を拒否する場合は、無理にすすめず、時間を置いて再度試みるのがポイントです💡
環境を整えたり、好きな食材を取り入れることで、食事への意欲を引き出せますよ😊
認知症患者への具体的な介助方法
認知症の方への食事介助では、まず静かで落ち着いた環境を整えることが重要です。
明るすぎない照明も効果的です。
食事前に「今日は〇〇ですよ」と具体的にメニューを伝えると、食事への関心が高まりやすくなりますよ🌟
さらに、手づかみで食べられるもの(おにぎりやサンドウィッチなど)を用意したり、一品ずつ手渡すことで、食べる力を引き出すことができます。
なじみの物を使用するのも良いでしょう😊
食が進まない認知症の患者さんを食堂に連れて行って、他の患者さんが食べている姿を見せたら、食べる気を取り戻してくれたという経験が私自身あります!
あとは、おにぎりにしてその中におかずを入れると食事摂取量が多くなるといった経験も🌟
バリデーション技法を活用して、気持ちに寄り添いながら介助するのも効果的です。
認知症によりADLが低下した方との関わり方を理解することも重要です。
声かけで食事時間であることの理解を促し、少量の食事をスプーンなどで味覚刺激を促すことも有効です。
口の開きが不十分な方がいたら、正面を避け、視界に入りすぎない位置に移動してみてください。
認知症の方のペースに合わせて、穏やかにサポートすることで、食事の時間を楽しいコミュニケーションの場にできますね💖

患者さんの食事をもっと豊かに
食事介助は、患者さんの健康と笑顔を支える大切な時間です。
この記事が、日々のケアに役立つヒントとなれば嬉しいです。
これからも患者さんの食事を安全で楽しいものにするために、一緒に頑張りましょう!
“くんくん求人調査”で求人の内容や病院をより深く調べてみよう
気になる求人や病院があるけど、忙しくて、なかなか調べられない…。そのときは、この「くんくん求人調査」をポチッと!あなたの代わりに詳しくリサーチします。