「肺がんの患者さんとご家族に、どう声をかけていいかわからないんです…😢」
「終末期の呼吸困難や不安に寄り添う看護って、どうしたらいいのかな?」
そんなお悩みを感じたことはありませんか?
この記事では
-
肺がん患者さんへの緩和ケア・終末期看護の実際
-
看護計画の立て方(OP・TP・EP付き具体例)
-
告知直後や治療中に必要な心理的サポート
-
ご家族への支援やグリーフケアのポイント
が分かりますよ♪
結論👉
肺がん看護では、症状緩和だけでなく心理的・社会的側面を含めた包括的ケアが大切です。
特に緩和ケアや家族支援は、患者さんの生活の質(QOL)を守るうえで欠かせません🌸
この記事では、肺がん患者さんに対する緩和ケアの具体的アプローチから、看護計画の書き方、心理的支援や家族への関わり方までをわかりやすく解説します。
また、より基礎から学びたい方には 記事①「肺がん看護の基本マニュアル|手術・放射線・薬物療法までわかりやすく解説」 を先にチェックするのもおすすめです🫁✨
🌸 緩和ケア・終末期看護|患者と家族に寄り添う支援のかたち
肺がん看護の中でも、緩和ケアや終末期の関わりは患者さんとご家族の心に深く寄り添う大切な場面です🌸
治療の継続が難しくなったとき、看護師は「症状の緩和」「気持ちの支え」「生活の調整」を同時に意識する必要があります。
ここでは終末期に多い症状と看護、意思決定支援、家族へのサポートについて具体的に解説していきますね😊

終末期に多い症状とその看護(呼吸困難・疼痛・不安)
肺がん終末期では、呼吸と痛みのつらさが強く出やすいです。
そこに不安や孤独感が重なり、心身の苦痛が増幅することも少なくありません。
| 症状 | 観察ポイント | 看護ケア |
|---|---|---|
| 呼吸困難 | SpO₂・呼吸数・苦悶表情・会話可能か | 体位調整(三脚位など)、口すぼめ呼吸の声かけ、モルヒネ使用時の効果確認、扇風機で送風 |
| 疼痛 | NRSでの強さ、部位、出現パターン | 鎮痛薬の効果と副作用を観察、疼痛日誌の活用、リラクセーションや音楽療法 |
| 不安・抑うつ | 言葉・表情・夜間の不眠 | 共感的傾聴、「一緒にいますよ」と安心感を与える、必要に応じて心理士や緩和チームに相談 |
💡ポイントは「苦痛の原因を早く見つけ、少しでも楽にする工夫を積み重ねること」です。
患者の意思決定支援とアドバンスケアプランニング(ACP)
終末期の看護では、患者さんの意思を尊重したケアがとても大切になります。
-
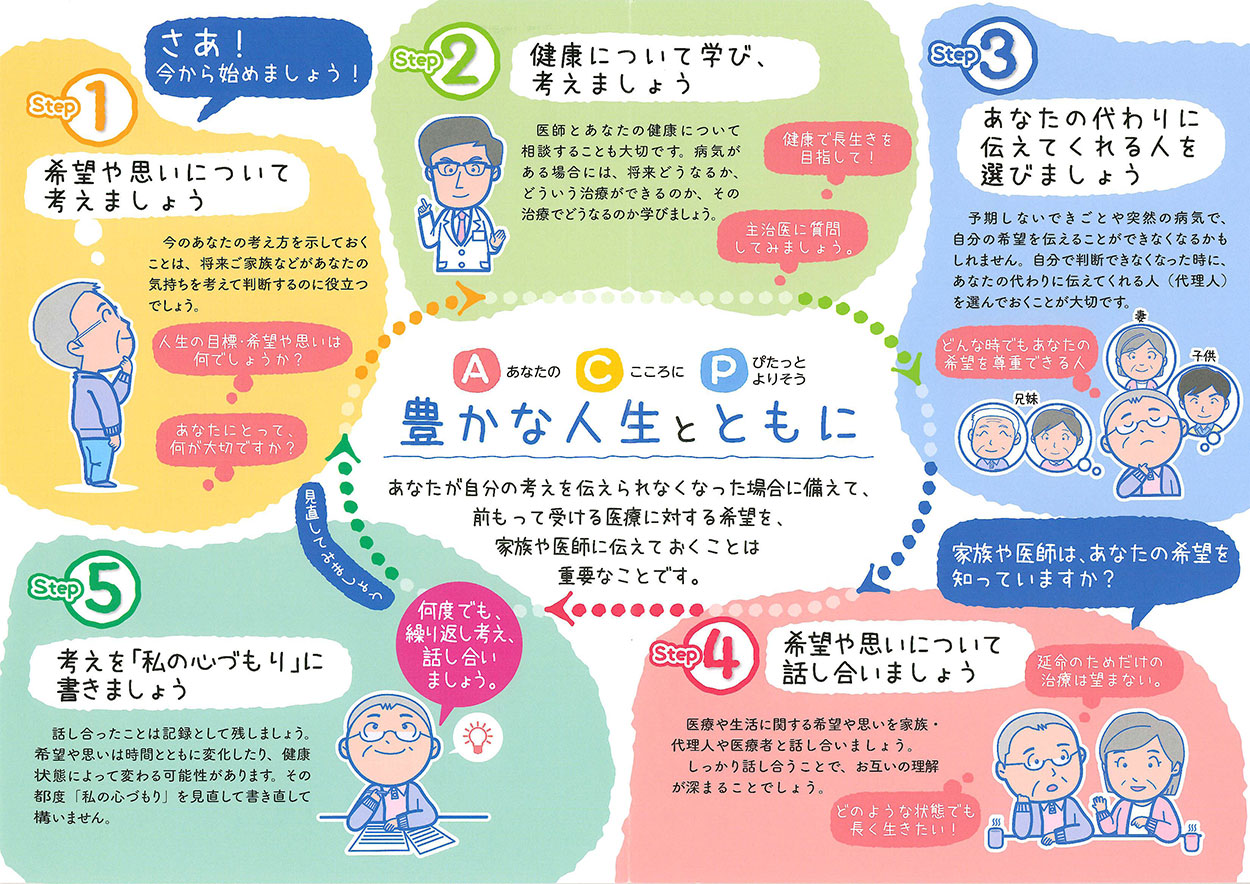
ACP(アドバンスケアプランニング)とは?
→ 患者さんが元気なうちに、治療の希望・延命処置・最期の過ごし方について話し合い、記録しておく取り組み。
-
看護師の役割
-
本人や家族が話しやすい場をつくる
-
医師からの説明後に疑問を整理し、分かりやすく補足
-
「今どうしたいか」を小さなことから聞き取り、尊重する
-
💡ACPを支える看護は、患者さんが「自分らしく生ききる」ための土台になります。
家族への支援とグリーフケア
患者さんと同じくらい、ご家族も大きな不安や疲れを抱えています。
-
入院中の支援
-
家族の不安や疑問に耳を傾ける
-
ケア方法(体位・口腔ケアなど)を一緒に練習して安心感を持ってもらう
-
看取りに向けた気持ちの整理をサポート
-
-
看取り後のグリーフケア
-
家族の悲嘆は自然な反応であることを伝える
-
必要に応じて地域の相談先や遺族会などを紹介
-
「あのとき一緒にケアできてよかった」と振り返れるような支援を心がける
-
💡「家族の支え=患者さんの安心」につながるので、両者を並行してケアしていく視点が大切です。
「気になる病院があるんだけど、どんなスキルが求められるの?」
「近くの病院って働きやすいのかな…」などなど!!
くんくん求人調査とはline登録であなたが気になる病院などの、職場環境や評判を徹底調査するサービスです。
📝 看護計画の立て方完全ガイド|OP・TP・EPのテンプレ付き
肺がんの看護では、
「いまの状態を正しくつかむ → 目標を具体化 → OP/TP/EPに落とす → 毎日評価して微調整」の循環が要です😊
ここでは、すぐ使えるテンプレと評価指標までセットでまとめます。
明日の申し送りから使えるレベルで丁寧にご説明しますね❤️

OP・TP・EPの基本と活用法(まずは骨組みをそろえる)
| 用語 | 意味 | ポイント | 例(肺がん看護) |
|---|---|---|---|
| OP(Observation Plan)観察計画 | 何を、どの頻度で、どの方法で観るか | 指標・頻度・基準値を明確に | SpO₂(安静/労作時)2時間ごと、呼吸数・努力呼吸、痰の量/色/粘稠度、体温、NRS疼痛、皮膚/口腔所見など |
| TP(Treatment/ nursing Plan)援助計画 | 看護介入の具体策 | 実施条件と中止基準をセットで | 体位調整(セミファーラー/三脚位)、口すぼめ呼吸の指導、体位ドレナージ、加湿・ネブ、胸腔ドレーン管理、制吐支援、感染予防 |
| EP(Education Plan)教育計画 | 患者・家族への情報提供とセルフケア支援 | だれに・なにを・どう伝えるか | 発熱時の連絡基準、口腔ケア手順、皮膚ケア、活動と休息、栄養・水分、在宅酸素の取り扱い、ACPの話し方 |
💡目標はSMARTに
-
Specific:具体的(例:休息時SpO₂≥92%を保つ)
-
Measurable:測定可能(mMRCやNRS、ESASなど)
-
Achievable:達成可能(過度な目標は避ける)
-
Relevant:患者さんの価値観に沿う
-
Time-bound:期限を決める(例:48時間以内)
肺がん患者の看護計画例(術前・治療中・終末期の3ケース)
🅰️ ケース1:術前〜術後48時間|呼吸合併症を防ぐ
目標(SMART):術後48時間以内にSpO₂≥92%、体温<37.5℃、無気肺兆候なしで経過する。
OP
-
SpO₂・呼吸数・努力呼吸:2時間ごと
-
呼吸音(ラ音/減弱):各シフト
-
胸腔ドレーン:排液量/色/リーク音、挿入部皮膚
- 疼痛NRS、鎮痛効果・副作用
TP
-
術前:スパイロメーター練習(10回×/回、1日3回)、咳嗽訓練、禁煙支援
-
術後:セミファーラー位、疼痛コントロール(深呼吸・咳を妨げない)、体位変換Q2–3h、早期離床、加湿管理
-
ドレーン:層流保持、クランプ禁止指示の確認、排液記録
EP
-
深呼吸・咳嗽の必要性、「痛いときは遠慮なく伝えてOK」
-
ドレーンの目的と注意点、呼び出し基準(呼吸苦/急な疼痛/多量出血色)
評価
-
呼吸音クリア、SpO₂基準内、NRS≤3で深呼吸可、レントゲン所見の経時改善
🅱️ ケース2:化学療法コース中|好中球減少と吐き気の予防
目標:投与後7〜14日の好中球低下期を発熱なしで乗り切り、経口摂取量≥60%を維持。
OP
-
体温:1日3回、咽頭痛/排尿痛/下痢の有無
-
末梢血(WBC/ANC/Plt/Hb):結果のトレンド把握
-
食事摂取率、体重、口内炎スコア、吐き気の発現時期(急性/遅発性)
TP
-
口腔ケア(うがい:重曹水or生食、食後+就寝前)、保清支援
-
制吐薬内服支援、少量頻回食、におい対策、静穏環境
-
感染予防:手指衛生、不要な侵襲回避、面会時のマスク
EP
-
連絡基準:37.5℃以上/悪寒戦慄/血便・血尿/息切れ
-
食事工夫(冷たく匂いの少ないもの、ゼリー・高カロリー補助)、水分摂取の目安
-
外出時の注意(人混み/公共交通機関)
評価
-
発熱なしでコース完遂、摂取≥60%、体重維持±1kg、CTCAE Gradeの低減
🅾️ ケース3:終末期|呼吸困難の緩和と不安の低減
目標:48時間以内に呼吸困難NRS≤3、不安NRS≤3、休息時SpO₂≥90%を目安に安楽が保てる。
OP
-
呼吸苦NRS(安静/体動時)、SpO₂、呼吸数、表情・会話可能性
-
不安・睡眠・食欲(ESASや簡易NRSでOK)
TP
-
体位(前屈/三脚位)・送風、口すぼめ呼吸の同伴練習
-
加湿・ネブライザー、排痰援助(体位ドレナージ/必要時吸引)
-
オピオイド等の効果と副作用の観察、便秘予防、口腔保湿
- 夜間の見守りと安眠環境づくり(照明/物音)
EP(家族含む)
-
「苦しくなったらこのボタンで呼んでくださいね📣」など即時支援の約束
-
呼吸困難が強まる場面の予測と対処(体位/送風/声かけ)
-
ACP:望む過ごし方、連絡する人、宗教・文化的配慮の希望
評価
-
呼吸困難NRS・不安NRSの低下、本人の言葉で『楽』が増える、夜間中断回数の減少
評価と修正のポイント(毎日まわすPDCA)
① 評価(Check)
-
数値:SpO₂、NRS、体温、摂取率、体重、血液データ
-
語り:患者さんの表現(「昨日より息が楽」「においで気持ち悪い」)
-
行動:離床時間、睡眠中断回数、セルフケアの実施状況
② 修正(Act)
-
目標未達なら原因→対策を1つずつ上書き
-
例:吐き気強い→制吐薬タイミング再確認/環境・食形態の見直し
-
例:夜間不眠→鎮痛/照明/巡視タイミング調整
-
③ 申し送り(SBAR)例
-
S:術後1日目、呼吸苦NRS5→3へ改善
-
B:体位調整と鎮痛強化で深呼吸可能に
-
A:SpO₂92–94%、痰は粘稠・黄緑
-
R:加湿増強、口腔ケア頻度Up、ネブ継続。夕方に再評価🕔
④ よくあるつまずきと対策
-
目標が曖昧→数値・期限を入れる(「良くする」→「48時間でNRS≤3」)
-
OP過多→「安全に直結する項目」を残し頻度を整理
-
EPが伝わらない→絵や実物、チェックリストで見える化
💬 声かけの型(使い回しOK)
-
「今日は息が少し楽になりましたね。この体位が合っているみたいです😊」
-
「37.5℃を超えたら、時間に関係なく呼んでくださいね📞」
-
「つらい時の合図を決めましょう。親指👎で『今苦しい』、でいいですか?」
💬 心理的サポートと家族支援|告知後の不安や恐怖へのケア
肺がんの患者さんは、診断を受けた瞬間から「死への恐怖」「治療への不安」「生活や家族への影響」など、多くの心理的ストレスを抱えます😢
その気持ちに寄り添い、安心して治療や生活を続けられるように支援するのが看護師の大切な役割です。
ここでは、告知直後の対応・不安や抑うつへのケア・家族との関わりについて具体的に解説しますね🌸
告知直後の患者心理と看護師の関わり方
-
典型的な反応:
「頭が真っ白になった」「なぜ自分が?」「仕事や家族はどうなるの?」 -
看護師の関わりは、情報を与える前にまず傾聴が基本です。
💡ケアの工夫
-
「今、どう感じていますか?」と開かれた質問を投げる
-
言葉にならない沈黙も尊重し、隣で座っているだけでも安心になることがある
-
医師説明後に「分かりにくかった点はありますか?」と補足し、患者の理解度を確認
👉 ポイントは「答えを出そうとせず、気持ちを受け止める」ことです。
不安・抑うつへの対応とコミュニケーション例
肺がんの治療は長期戦であり、不安や抑うつはよく見られます。
これらを見逃さない観察力と、気持ちを軽くする声かけが求められます。
| 状態 | 観察ポイント | 声かけの例 |
|---|---|---|
| 不安 | 表情がこわばる、落ち着かない、繰り返し同じ質問 | 「何度聞いていただいても大丈夫ですよ。一緒に確認しましょうね😊」 |
| 抑うつ | 会話が減る、涙もろい、食欲・睡眠低下 | 「最近眠れていますか?🌙」→具体的な生活に焦点を当てる |
| 無力感 | 「どうせ治らない」「迷惑かけるだけ」 | 「○○さんの存在は、ご家族にとってとても大切なんですよ」 |
💡患者さんの言葉を否定せず、「気持ちを分かち合える存在」であることが支えになります。
家族と患者をつなぐ看護師の役割
家族もまた、不安・混乱・葛藤を抱えています。
患者と家族の間に立ち、安心して話せる環境づくりが看護師の役目です。
-
家族への支援の工夫
-
情報量を調整し、わかりやすく伝える
-
「わからないことはいつでも聞いてくださいね」と窓口になる
-
家族自身の体調や生活リズムへの配慮も忘れない
-
-
家族と患者をつなぐ例
-
「ご家族に伝えたいお気持ちはありますか?」と患者に尋ねる
-
家族には「患者さんはこういうお気持ちをお持ちでしたよ」と橋渡しをする
-
💡看護師が「家族全体を支える存在」であると意識することで、患者さんの安心感も大きくなります✨
✅ まとめ|肺がん患者さんのQOLを守るために看護師ができること
これまでの記事では、肺がんの看護における緩和ケア・看護計画・心理的支援・家族支援について詳しく見てきました🌸
振り返ってみると、どの場面でも共通しているのは「患者さんのつらさに寄り添い、生活の質(QOL)を守る」ことでしたよね😊
学びポイント振り返り👉
-
緩和ケアでは、呼吸困難や疼痛などの症状を早期に観察し、少しでも楽になる工夫を積み重ねることが大切💡
-
看護計画(OP・TP・EP)は、数値目標だけでなく患者さんの言葉や生活背景を取り入れると実践的✨
-
告知直後や治療中の心理的サポートは「傾聴」と「共感」が基本。家族全体を支える姿勢が安心につながる❤️
明日から実践できる看護のヒント
-
患者さんが「苦しい」と言葉にできるサイン(ジェスチャーや合図)を一緒に決めておく
-
家族にも「聞きたいことは何度でもOK」と安心感を伝える
-
看護記録には「患者さんの表現した言葉」をそのまま残すことで、チーム全体で共有しやすくなる
🌸 まとめの一言
肺がんの看護は、病態や治療だけでなく「人の生き方・家族の想い」に寄り添う大切なお仕事です。
一つひとつの観察と声かけが、患者さんの「安心」や「その人らしさ」を支える力になりますよ😊
👉 そして基礎知識や治療別ケアをまだ読んでいない方は、ぜひ 記事①「肺がん看護の基本マニュアル|手術・放射線・薬物療法までわかりやすく解説」 も合わせてチェックしてくださいね🫁✨
基本と応用を両方理解することで、さらに自信をもって肺がん患者さんに寄り添える看護ができますよ。
<参考・引用>
がん情報サービス
サイバーシップ
オンコロ
アストラゼネカ株式会社
がん+プラス
日本肺癌学会
原三信病院
慶應義塾大学病院






