「レルミット徴候って聞いたことはあるけど…💭 どういう症状なのか、どうやって検査するのか、自信を持って説明できないなぁ。患者さんに聞かれても答えられるようになりたいけど、何から学べばいいんだろう?」
そんな疑問やお悩み、ありませんか?😊
この記事では
-
レルミット徴候の意味と定義
-
症状が起きる仕組み(メカニズム)
-
検査方法と安全に行うための注意点
-
陽性(ポジティブ)判断のコツ
-
関連する疾患(多発性硬化症や頸髄疾患など)
が分かりますよ♪
実は、レルミット徴候は単なる「首を前に倒すとビリッとする現象」ではなく、脊髄や神経の病変を示す重要なサインなんです。
看護師としては、観察のポイントや検査時の安全配慮、患者さんへの分かりやすい説明までを押さえておくことが大切です✨
この記事では、レルミット徴候の基礎知識から、臨床現場で役立つ観察・ケアの実践ポイントまで、図や事例を交えてわかりやすく解説します📚
🧠 レルミット徴候ってなに?まずは意味をしっかり理解しよう!
首を前にコクッと倒したときに「ビリッ⚡」と背中〜手足へ走る不思議な感覚…それが“レルミット徴候”です。
看護師さんにとっては、神経系の異常をつかむ大切な観察ポイントですよね。
ここからは、
✔どんな徴候なのか(定義と由来)
✔ほかの神経症状との関係
✔患者さんが語る具体的な表現例を、
やさしく丁寧に解説します。
気になるところから読んでみてくださいね❤
レルミット徴候の定義と由来
レルミット徴候(Lhermitte’s sign)は、頸部前屈を契機に、後頭部〜頸部から脊柱に沿って下肢方向へ「電撃様」「しびれるような」感覚が一過性に走る現象を指します。
数秒以内で自然に消えるのが典型です。
| 項目 | 詳細 |
|---|---|
| 名称 | レルミット徴候(レルミット徴候) |
| 報告者 | Jean Lhermitte医師(フランス) |
| 主な疾患 | 多発性硬化症、脊髄損傷、頚椎症など |
| 症状の誘発 | 頸部を前に屈させた時 |
| 由来 | 1917年~1918年に複数の医師が記載、Lhermitteが病状を詳しく検討したことから名を添えた |
-
誘因:頸部の前屈がもっとも多く、時に回旋・伸展、咳やくしゃみなど頸髄に瞬間的ストレスがかかる動作でも生じます。
-
生理・病態の背景:主に頸髄後索の伝導障害(脱髄など)で起こりやすく、機械的刺激で異常発火が生じると考えられています。
-
臨床での位置づけ:
特定疾患に特異的ではありません(多発性硬化症〈MS〉、頸椎症性脊髄症、ビタミンB12欠乏、放射線脊髄症などでみられます)。
したがって、“サイン(徴候)”として他の所見と統合して評価することが重要です。
神経症状との関係
レルミット徴候は、感覚伝導(後索)障害を示唆する所見で、次の観点が評価のカギになります。
-
どの経路の障害を示す?
-
後索は振動覚・位置覚の伝導路。
ここに脱髄や圧迫があると、頸部運動で異常感覚(電撃様)が誘発されやすくなります。
-
-
鑑別のヒント(ほかの神経症状との違い)
-
根性痛(神経根症状):
片側優位で放散痛が明瞭。
咳やいきみで増悪することはありますが、“頸部前屈で背中から全体にビリッ”というより走行に沿った痛みが主体。 -
末梢神経障害:
手袋靴下型のしびれが持続的。
頸部前屈という特定姿勢で瞬発的に誘発される点がレルミット徴候とは異なります。 -
Uhthoff現象(MSに伴う温感受性):
体温上昇で神経症状が一過性に悪化。
姿勢誘発ではない点で区別します。
-
-
訪問すべき“赤旗”(医師へ速やかに報告)
-
新規または増悪する運動麻痺、歩行障害、膀胱直腸障害の併発
-
痛み・しびれが持続化、夜間も強い、エスカレーティングな経過
-
発熱・外傷歴・悪性腫瘍既往など重大疾患の示唆
-
患者さんが感じる典型的な症状例
現場では患者さんの言葉が最大の手がかりです。
以下に、よくある表現と特徴を整理しました📝
| 患者さんの表現(引用イメージ) | 誘因となる動作 | 感覚のタイプ | 走行・広がり | 持続時間 | 備考 |
|---|---|---|---|---|---|
| 「首を前に倒すと、背中にビリッと電気が走る⚡」 | 頸部前屈 | 電撃様・しびれ | 後頭〜背中→時に下肢へ | 数秒 | 最も典型的 |
| 「くしゃみで背骨にゾワッとして、足先までスーッと伝わる」 | 咳・くしゃみ | ピリピリ・ゾワッ | 脊柱沿いに尾側へ | 瞬間的 | 体幹圧変化が誘因 |
| 「本を読もうと下を向いた瞬間だけジーンとする」 | 下向き動作 | ジーン・ビリビリ | 頸〜肩甲間部中心 | 数秒 | 同じ姿勢で再現しやすい |
| 「腕のしびれは残るけど、首を曲げた瞬間のビリッは別物」 | 前屈+上肢挙上 | 電撃様+既存しびれ | 背中中心、上肢は既存症状 | 電撃は瞬時 | 既存の末梢神経症状と併存しうる |
| 「温まると全体がだるくなるけど、ビリッは姿勢のときだけ」 | 入浴・発汗 | だるさ | 全身性 | 分〜時間 | Uhthoff現象との違いを示す例 |
※上表は患者さんの語りを看護記録のテンプレとしても活用できます(誘因/感覚/走行/持続/再現性をセットで記録すると、診療科連携がスムーズになります❤)。

⚡ 首を前に倒すとビリッ!レルミット徴候が起きる仕組み
「下を向いた瞬間だけ、背すじに電気が走る…⚡」
——その正体は、頸部の動きで脊髄(とくに後索)が一瞬刺激されることにあります。
ここでは、どの部位で何が起きているのか、脱髄と“電撃感”の関係、そして似た症状との見分け方を、やさしく整理しますね❤
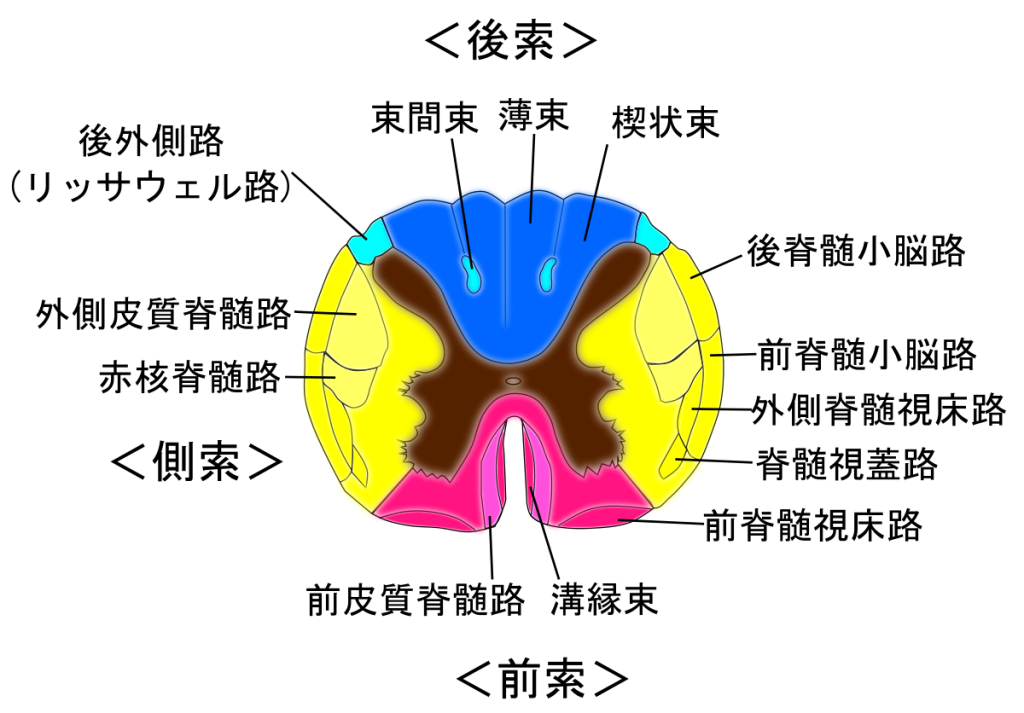
脊髄のどこで何が起きているのか
レルミット徴候は、主に頸髄の後索(後柱:薄束・楔状束)が関与します。
後索は位置覚・振動覚などを伝える“センサー線路”。
ここに伝導の不安定さがあると、
-
頸部前屈で脊髄が数%ほど伸張→後索に機械的ストレスがかかる
-
その瞬間、異常な求心性インパルスが一気に流れ、後頭〜脊柱〜下肢へ尾側方向に“ビリッ”と感じる
という流れで発生しやすくなります。
また、頸部の靭帯(後縦靭帯など)や椎間板の変性、骨棘があると、屈曲時に一過性のせまさ(ダイナミックな圧迫)が加わり、刺激が助長されることも。
「動かした瞬間だけ」「すぐ消える」のが特徴ですよ。
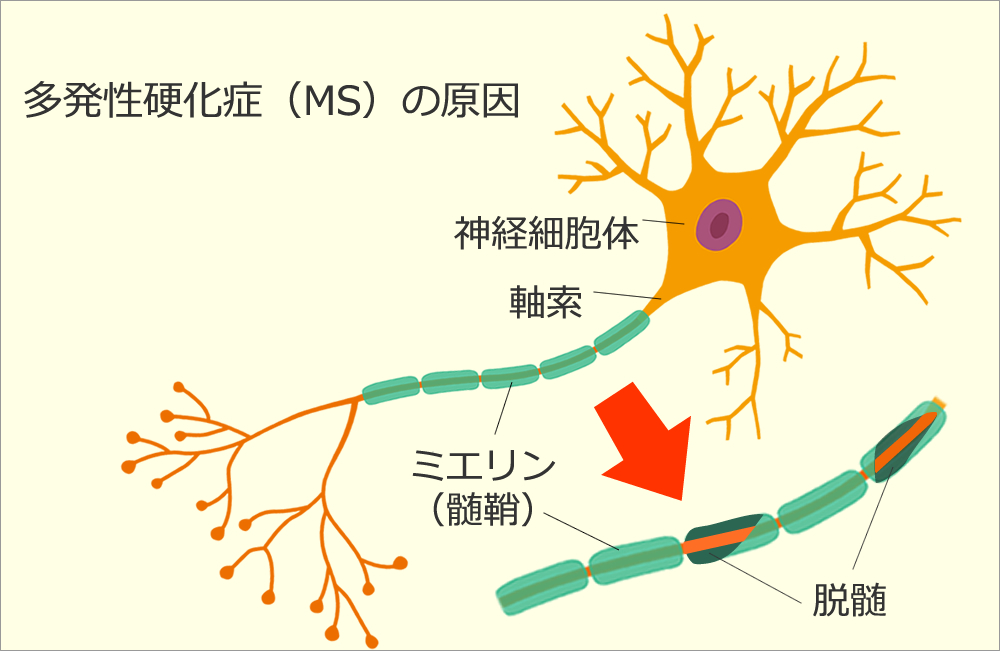
脱髄と電撃的痛みの関係
神経は「ミエリン」という絶縁膜に調べられており、これがあることで信号がスムーズに流れます。
首を前に抑えることで脊髄が物理的に伸張・刺激され、そのミエリンの壊れた部分から強い異常信号(電撃痛)が放散します⚡
脱髄部分で神経信号がショートした状態が、レルミット徴候なのです。
「なぜ脱髄だと“電撃様”になるの?」という疑問に、要点でお答えします👇
-
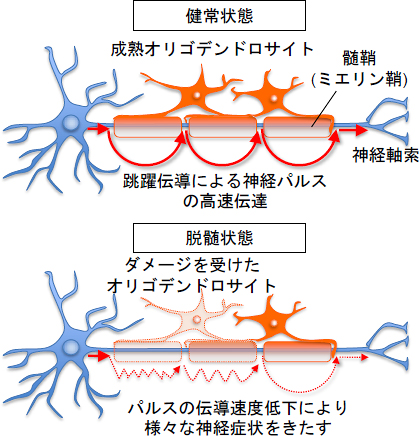
跳躍伝導の乱れ:
髄鞘が傷むと、ランヴィエ絞輪を飛び石のように伝わる効率が低下。
安全率が下がり、小さな機械刺激でも発火しやすくなります。 -
エファプス(異所性・側方伝導):
髄鞘が薄い/欠けると、隣の線維同士で電気的な“漏れ”が起き、スパークのように連鎖→“ビリッ”を自覚。 -
イオンチャネルの再編:
脱髄部ではNa⁺/K⁺チャネルの分布変化が起き、過興奮性になりがち。
前屈という単純刺激で一過性の異常放電が誘発されます。
つまり、脱髄=刺激に対する過敏なワイヤ状態。
そのためMS(多発性硬化症)やビタミンB12欠乏、放射線脊髄症、頸椎症性脊髄症など、後索が傷みやすい病態でレルミット徴候が出やすいのです。
他の症状とどう違うの?
ベッドサイドでは似た“ビリビリ”が混同されがち。
誘因・感覚・持続を並べると、見分けがクリアになります📝
| 症状・現象 | 主な誘因 | 感覚のタイプ | 走行/左右差 | 持続 | 付随所見のヒント | 看護の観察ポイント |
|---|---|---|---|---|---|---|
| レルミット徴候⚡ | 頸部前屈(ときに回旋/くしゃみ) | 電撃様・瞬発的 | 脊柱沿いに尾側へ(後頭→背中→下肢) | 秒単位で消失 | 後索障害の示唆(MS、頸髄疾患、B12欠乏など) | 誘発姿勢の再現性、瞬間性、赤旗(歩行・膀胱直腸障害)の有無 |
| 神経根症(頸椎) | 頸部動作、咳・いきみ | 放散痛(鋭い痛み) | Dermatomeに沿う片側性 | 持続~反復 | Spurling陽性など根症状 | 片側優位・根分布、筋力/反射低下の併存 |
| 末梢神経障害 | 体位非依存 | しびれ・灼熱感 | 手袋靴下型など対称性 | 持続的 | 糖尿病・薬剤など背景 | 持続性・対称性、自律神経症状の有無 |
| Uhthoff現象(MS) | 体温上昇(入浴・運動・発熱) | 既存症状の一過性増悪 | 全身/局所 | 分~時間 | 温感受性で悪化、姿勢非誘発 | 温度変化との時間関係を確認 |
| 筋筋膜性痛 | 同一姿勢、過用 | 鈍痛・凝り | 局在性、左右差さまざま | 持続~鈍い増悪 | トリガーポイント | 圧痛点・可動域・姿勢不良の関与 |
ポイントは、「前屈で“瞬間的”に電撃様」ならレルミット徴候をまず想起すること。
観察では、
-
どの動きで再現するか(前屈の角度・時間)
-
走行(どこからどこへ流れるか)
-
持続(秒か、分以上か)
-
併存症状(運動/排泄/歩行の変化)
を同時に記録できると、医師との連携がスムーズになりますよ❤
🩺 検査のやり方と安全に行うためのポイント
レルミット徴候の有無を確認する場面は、神経内科や整形外科の診察だけでなく、病棟や訪問看護でも出てきますよね😊。
でも、むやみに首を動かすと症状を悪化させたり、転倒につながるリスクもあるため、正しい観察手順と安全管理が欠かせません。
ここでは、ベッドサイドでの観察方法→リスク管理→安全な環境づくりの順に整理してお伝えします❤
ベッドサイドでの観察手順
目的:頸部前屈で症状(電撃様感覚)が誘発されるかどうかを確認する
手順の例(看護師観察時)
| ステップ | 内容 | ポイント |
|---|---|---|
| ① 事前説明 | 「首を少し前に倒すときに、背中や足にビリッと感じることがあるかを確認しますね」 | 不安軽減・協力を得るために、検査の目的と動作の範囲を明確に伝える |
| ② 体位確認 | 椅子に座る or ベッド上で背もたれを起こし、足底を安定させる | 転倒・ふらつき予防 |
| ③ 頸部前屈の誘導 | 「痛みがあればすぐ止めてください」と声をかけつつ、患者さん自身でゆっくり前屈 | 他動は避け、自動運動で行う |
| ④ 症状の確認 | 感じたらどこからどこへ、どんな感覚か、どのくらい続くかを聞き取る | 再現性・感覚の種類を具体的に記録 |
| ⑤ 終了と休息 | 検査後は頭頸部をゆっくり戻し、しばらく座位で様子観察 | めまい・しびれ残存などを確認 |
検査中に注意すべきリスク
-
神経症状の悪化:強い前屈で症状が長引く、しびれや麻痺が増悪する
-
頸椎不安定性(外傷・RAなど既往あり):骨や靭帯損傷の危険
-
脊髄圧迫症状の急変:尿閉・下肢脱力・歩行不能などが急に出る場合
-
バランス喪失による転倒:立位や不安定な座位での検査は危険
-
患者さんの心理的負担:何度も繰り返すと不安・緊張で筋緊張増加
看護師が行う場合は必要最小限の誘発で十分です。
「陽性か陰性か」を確認するだけで、強い症状を出す必要はありませんよ❤
安全に実施するための環境づくり
-
安定した座位・臥位で実施:車椅子やベッド背上げを使い、足底をしっかり床やフットレストにつける
-
周囲の安全確保:検査中に急な脱力・ふらつきがあっても支えられる位置に立つ
-
記録フォーマットの活用:誘因動作/感覚の種類/走行/持続時間/再現性を簡単にメモできる用紙や電子カルテテンプレを準備
-
他職種との情報共有:陽性の場合は医師へ即報告、必要に応じて理学療法士とも連携
-
検査は短時間で終了:症状が出たらすぐ終了し、休息を確保
こうした準備を整えておくと、患者さんにとって安全で安心な検査ができますし、看護記録も具体的になって診療にも役立ちますよ✨
📋 ポジティブ(陽性)ってどう判断するの?観察のコツ
レルミット徴候は、「患者さんが感じた感覚」を基に判断する主観的サインです。
そのため、看護師としては誘発動作の確認だけでなく、感覚の種類・走行・持続時間などを丁寧に聞き取り、正確に判断することが大切です😊。
ここでは、陽性の見極め方→誤判定を防ぐチェック→記録のコツまで流れで解説します❤
陽性所見の見極め方
陽性(ポジティブ)と判断できる典型パターンは以下のとおりです👇
| 判定ポイント | 陽性の典型例 | 補足 |
|---|---|---|
| 誘因動作 | 頸部前屈(時に回旋・咳・くしゃみ) | 他動より自動運動で確認 |
| 感覚の種類 | 「ビリッ⚡」「ピリピリ」「ジーン」など電撃様・瞬発的 | 鈍痛や持続痛は除外 |
| 感覚の走行 | 後頭部〜頸部→背中→下肢方向へ尾側に広がる | 上行性や局所限局は非典型 |
| 持続時間 | 数秒以内に自然消失 | 数分以上続く場合は別病態の可能性 |
| 再現性 | 同じ動作でほぼ毎回誘発される | 日によって全く出ない場合は慎重に評価 |
誤判定を避けるためのチェックリスト
✅ 感覚の性質は電撃様か?(鈍痛・凝りは除外)
✅ 走行は脊柱沿いに尾側方向か?(片側の腕だけは非典型)
✅ 誘発は頸部前屈か?(体温上昇や長時間姿勢固定で出るものは別現象)
✅ 症状は瞬発的かつ短時間か?(長く続くなら別病態)
✅ 再現性はあるか?(複数回で同じ反応が出るか)
✅ 併存症状に運動麻痺・歩行障害・膀胱直腸障害がないか(あれば赤旗)
このチェックリストを使えば、「似て非なる症状」とレルミット徴候を区別しやすくなりますよ✨
記録に残すべき観察内容
医師や多職種へ正確に伝えるためには、観察結果を構造化して記録するのがおすすめです📝
| 項目 | 記録例 |
|---|---|
| 誘発動作 | 「頸部前屈にて」または「読書時の下向き姿勢にて」 |
| 感覚の種類 | 「電撃様」「ビリッとする感覚」「ピリピリ感」など患者の表現を引用 |
| 感覚の走行 | 「後頭部→頸部→背部→両下肢へ尾側方向」 |
| 持続時間 | 「約2秒で自然消失」 |
| 再現性 | 「同様の前屈で2回再現」 |
| 併存症状 | 「新たな麻痺・歩行障害なし」 |
| 患者の反応 | 「不安そう」「特に苦痛はないと話す」 |
こうして整理すれば、誤判定を防ぎつつ臨床判断に役立つ情報を的確に共有できます❤
🧾 レルミット徴候がみられる主な疾患一覧
レルミット徴候は、それ自体が病名ではなく「脊髄や神経の異常を示すサイン」です。
そのため、この徴候が見られた場合は、背景にどんな疾患が隠れているのかを考えることが重要です😊。
ここでは、代表的な疾患と特徴を整理しますので、鑑別や観察のヒントにしてください❤
多発性硬化症(MS)との関連
-
概要:中枢神経(脳・脊髄・視神経)に炎症性脱髄が多発し、再発と寛解を繰り返す自己免疫性疾患。
-
レルミット徴候の機序:頸髄後索に脱髄病変があると、前屈刺激で異常放電が生じやすい。
-
特徴的ポイント
観察項目 MSにおける特徴 年齢層 20〜40代に多い その他の症状 視力低下、感覚障害、運動麻痺、疲労感 誘因 前屈以外に体温上昇(Uhthoff現象)で悪化することも -
看護の視点
-
新しい感覚症状の出現は再発のサインになり得るため、早期報告が必要
-
疲労・ストレス・感染などの増悪因子を避ける生活支援が有効
-
頸髄疾患(椎間板ヘルニア、腫瘍など)
-
頸椎椎間板ヘルニア
-
髄核が後方に突出して頸髄や神経根を圧迫
-
前屈で一過性の圧迫増強→レルミット徴候誘発
-
片側の放散痛や筋力低下が併存する場合は神経根症状の可能性も
-
-
脊髄腫瘍(髄内・髄外)
-
ゆっくり進行することが多く、歩行障害や膀胱直腸障害が前景に出る
-
急速に症状が進む場合は緊急対応が必要
-
-
看護の視点
-
疼痛の性質・経過・体位変化による変化を詳細に記録
-
急な歩行障害や感覚レベルの変化は脊髄圧迫の悪化を疑い、医師へ速やかに報告
-
ビタミンB12欠乏症や他の神経疾患
-
ビタミンB12欠乏症(亜急性連合性脊髄変性症)
-
後索と側索が障害され、位置覚・振動覚低下や痙性麻痺が進行
-
栄養状態や胃切除歴、自己免疫性胃炎などが背景にあることが多い
-
レルミット徴候は後索障害の一部症状として出現
-
-
放射線脊髄症
-
頸部照射後に数か月〜数年で発症し、後索障害が中心
-
-
その他
-
頸椎症性脊髄症、脊髄炎、外傷後脊髄障害 など
-
-
看護の視点
-
栄養状態や既往歴の把握
-
神経症状の変化を経時的に評価し、治療効果や進行度を観察
-

💡 まとめ|現場で役立つレルミット徴候の知識
レルミット徴候は、頸部前屈で脊柱に沿って一瞬の“ビリッ”⚡が走る現象であり、脊髄や神経の病変を示す大切なサインです。
看護師にとっては、ただ症状の有無を知るだけでなく、背景疾患の推測、検査時の安全管理、患者さんへの説明までをトータルで行う力が求められます😊。
ここでは記事全体の要点をぎゅっと整理しました。
看護師が押さえておきたい3つのポイント
1.誘因・感覚・走行・持続をセットで観察
- 「いつ、どんな動きで、どこからどこへ、どのくらいの時間続くか」を具体的に記録
2.似た症状との区別
- 神経根症・末梢神経障害・Uhthoff現象などとの違いを把握
3.赤旗症状の見極めと迅速な報告
- 急な麻痺、歩行障害、膀胱直腸障害があれば直ちに医師へ
患者さんへの説明のひと工夫
-
難しい医療用語は避け、「首を下に向けたときに背中や足に一瞬電気が走ることがあります」と日常的な言葉で説明
-
繰り返し誘発しないように伝え、不安感が強い場合は医師からの説明機会を調整
-
生活動作(読書・スマホ使用・洗顔など)での注意点を具体的にアドバイス
学びを臨床に活かすために
-
自分の病棟・外来での事例を振り返り、観察記録の精度を高める
-
他職種(医師・リハビリ・栄養士など)との情報共有の習慣化
-
定期的に神経症状評価の勉強会やシミュレーションに参加してアップデート
この知識を日々の観察に活かせば、早期発見と安全な患者ケアにつながるはずです❤
「ちょっと変だな?」と思った時に、この記事で学んだ視点を思い出してみてくださいね。
<参考・引用>
理化学研究所
いろいろナース|看護師の独立と訪問看護を応援するwebメディア.
クリエイティブ・コモンズ
神経学-jp






