「点滴のところが赤くて痛いって言われたけど…これって静脈炎ですか?」
抜いたほうがいいのか、様子見でいいのか…自信がなくて毎回悩んでしまう…そんなお悩みはありませんか?
この記事では
- 点滴による静脈炎の定義とよくある症状
- “様子見”と“抜去”の分かれ目
- 血管外漏出との違いと対応の流れ
が分かりますよ♪
結論👉
血管に沿った発赤・疼痛・腫脹があれば静脈炎を疑い、原則は抜去が基本です。
迷ったら“様子見”よりも血管を守る判断を優先しましょう🩺
この記事では、一般病棟でよく遭遇する末梢点滴の静脈炎について、新人看護師さん向けにやさしく整理します😊
静脈炎はなぜ起こる?|血管の中で起きていること
静脈炎は「赤くなった状態」ではありません。
本質は、血管の内側(内皮)が傷ついて炎症を起こしている状態です。
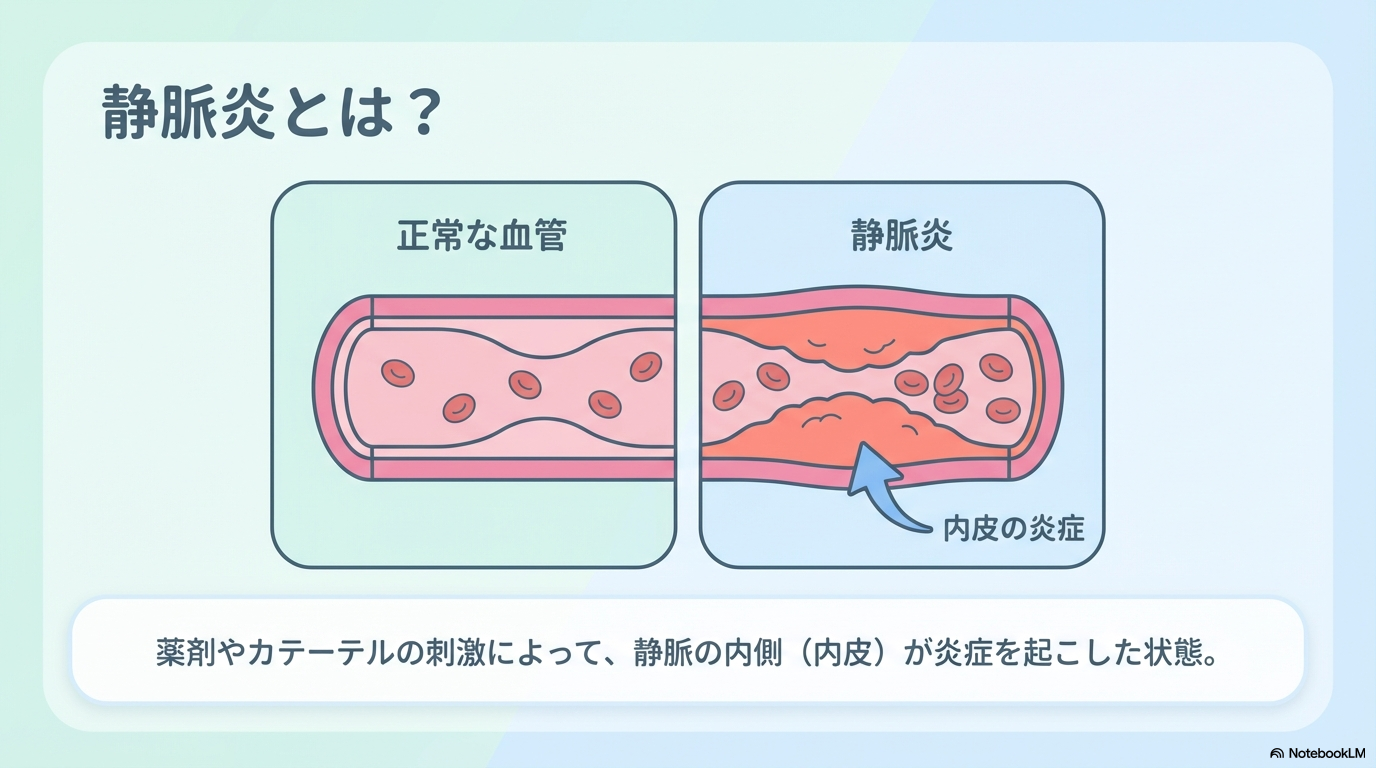
① 内皮損傷から始まる
血管の内側はとても滑らかで繊細です。
そこに、
- 刺激の強い薬剤
- 高浸透圧輸液
- カテーテル先端の接触
が加わると、内皮が微細に傷つきます。
この内皮障害が、静脈炎のスタートです。
② 炎症反応が起こる
内皮が傷つくと、体はそれを「異常」と判断し、炎症反応を起こします。
血管周囲に炎症性物質(サイトカインなど)が放出され、
- 血管が拡張する(発赤)
- 血管透過性が上がる(腫脹)
- 神経が刺激される(疼痛)
という変化が現れます。
発赤・腫脹・疼痛は“血管内で炎症が起きているサイン”なんですね。
③ 進行するとどうなる?
炎症が続くと、血管壁はさらにダメージを受け、
- 索状硬結(血管が硬く触れる)
- 血栓形成の可能性
- 色素沈着
といった変化につながることもあります。
だからこそ、静脈炎は「少し赤いだけ」と軽く考えないことが大切です🩺
静脈炎の原因と誘因|なぜその血管で起きた?
静脈炎は「突然起きたトラブル」に見えますが、実はいくつかの要因が重なって発生します。
ここを理解しておくと、予防にもつながりますし、「なぜ抜去が必要か」の説明も自信を持ってできるようになりますよ😊
① 薬液の性状(化学的刺激)
血液のpHはおよそ7.4です。
これと大きく異なる酸性・アルカリ性の薬剤や、高浸透圧製剤は血管刺激が強くなります。
特に抗がん薬や一部の循環作動薬などは、血管内皮へのダメージが大きく、静脈炎のリスクが上がります。
- pHが血液とかけ離れている薬剤
- 高浸透圧製剤
- 血管刺激性の強い薬剤
「この薬は刺激性が強い」と知っているだけでも、観察の意識が変わります🩺
② 機械的刺激(カテーテルによる刺激)
カテーテルの先端が血管壁に当たり続けると、内皮は少しずつ傷つきます。
- 関節部での穿刺
- 屈曲・圧迫されやすい部位
- 同じ血管の繰り返し使用
- 長期留置
とくに関節部は動きが多く、持続的な摩擦刺激が起こりやすい場所です。
③ 投与条件(速度・血流)
滴下速度が速すぎると、血管内での希釈が追いつかず、刺激が強くなります。
また、細い静脈や血流の少ない部位では、薬液が滞留しやすく炎症を起こしやすくなります。
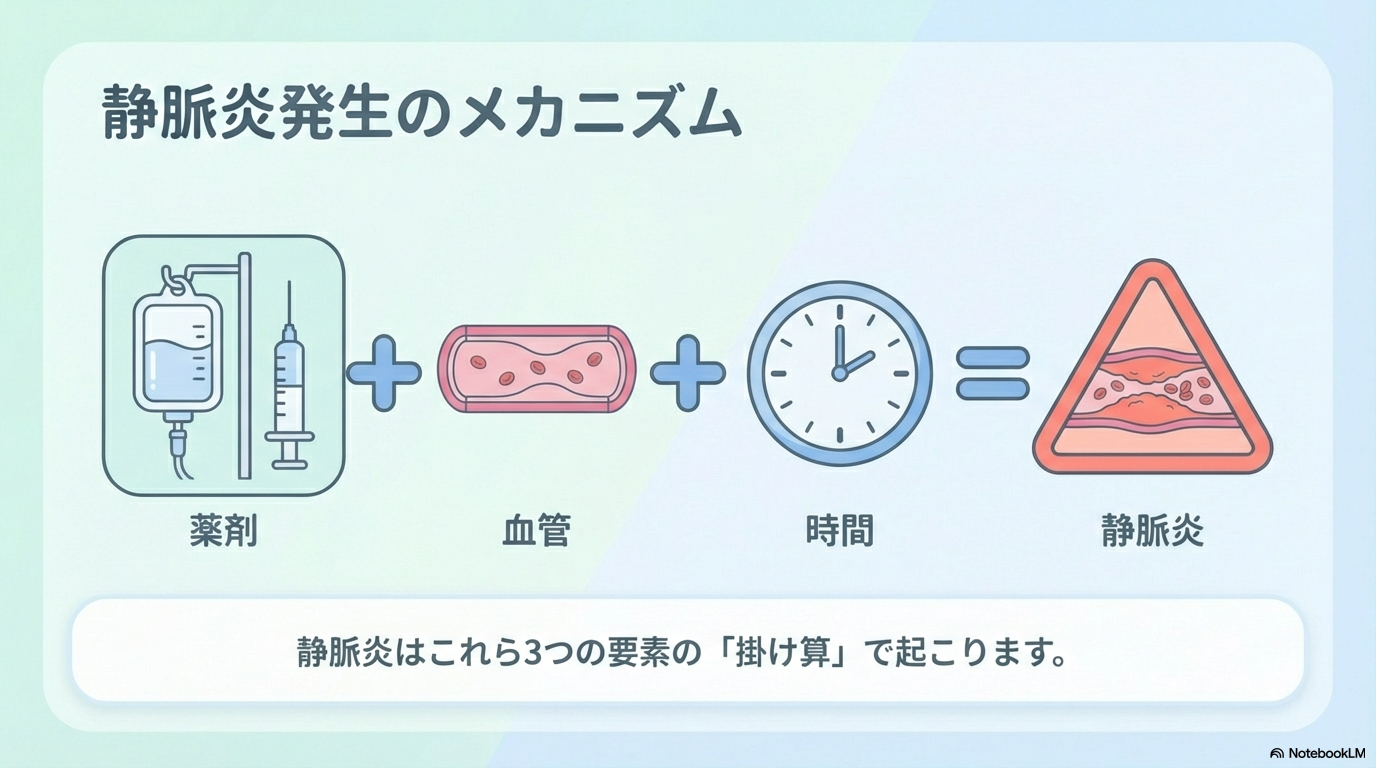
つまり静脈炎は、
- 薬剤の刺激
- カテーテルの刺激
- 時間(留置時間)
この3つの掛け算で起こる、とイメージしておくと分かりやすいです😊
国内研究から見る「起こりやすいタイミング」
成人一般病棟を対象にした全国規模コホート研究では、PIVC関連静脈炎の累積発生率は約9%前後と報告されています。
また、48〜96時間の留置でリスクが高まること、女性・高齢・多剤投与などがリスク因子として挙げられています。
「何時間目か」を意識して観察するだけでも、トラブルの拾い上げ率は変わります。
静脈炎は“珍しいトラブル”ではありません。
だからこそ、「起こる前提」で観察できるかどうかが大切です。
次の章では、いよいよグレード別の判断と対応を整理していきますね😊🩺
静脈炎のグレード|患者の訴えからイメージする
グレード分類は、暗記するためのものではありません。
「今、血管の中でどれくらい炎症が進んでいるか」をイメージするための指標です。
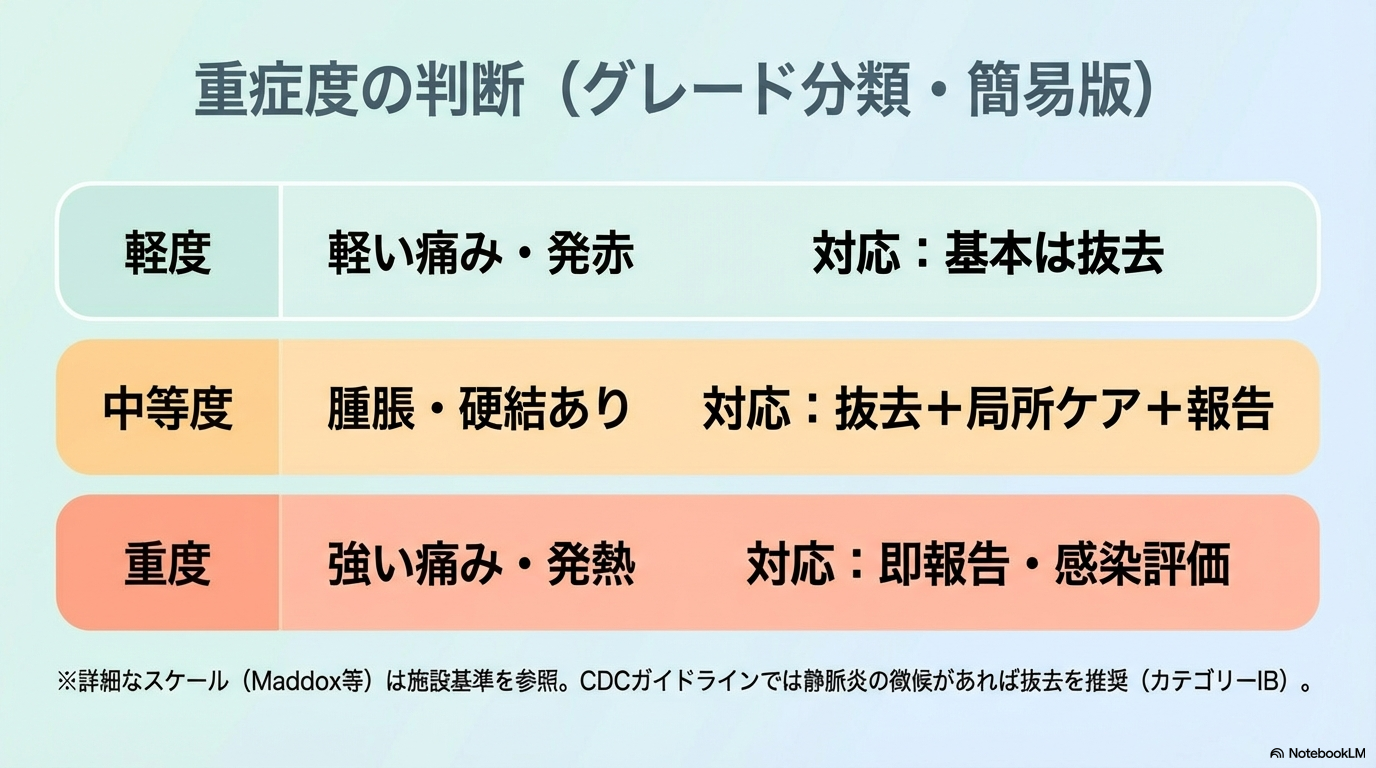
🟢 軽度(初期段階)
患者さんはこう言うことがあります。
- 「なんとなくチクチクする」
- 「入れるとき少し痛い」
見た目は、うっすら発赤があるかないか程度。
腫脹は目立たないこともあります。
この段階は内皮障害が始まったばかりの状態です。
“違和感”は静脈炎のサインだと覚えておきましょう。
🟡 中等度(炎症が広がる段階)
患者さんの訴えははっきりしてきます。
- 「ずっと痛い」
- 「触ると痛い」
- 「血管に沿って赤い気がする」
観察すると、
- 血管走行に沿った発赤
- 腫脹
- 索状硬結
がみられることがあります。
炎症が血管全体に波及し始めている状態です。
🔴 重度(進行した炎症)
ここまで進むと、明らかな異常が出ます。
- 強い持続痛
- 広範囲の発赤・腫脹
- 膿性浸出液
- 発熱を伴うことも
炎症が高度化し、感染や血栓形成のリスクも考える段階です。
重度まで進ませないために、軽度の段階で気づくことが重要です🩺
グレードは“線”で考える
静脈炎の特徴は、血管に沿って線状に変化が出ることです。
これが、穿刺部周囲だけが腫れる血管外漏出との大きな違いです。
👉 鑑別については次の章で整理します。
血管外漏出との違いを整理しよう
静脈炎と血管外漏出は混同しやすいですが、観察ポイントが違います。
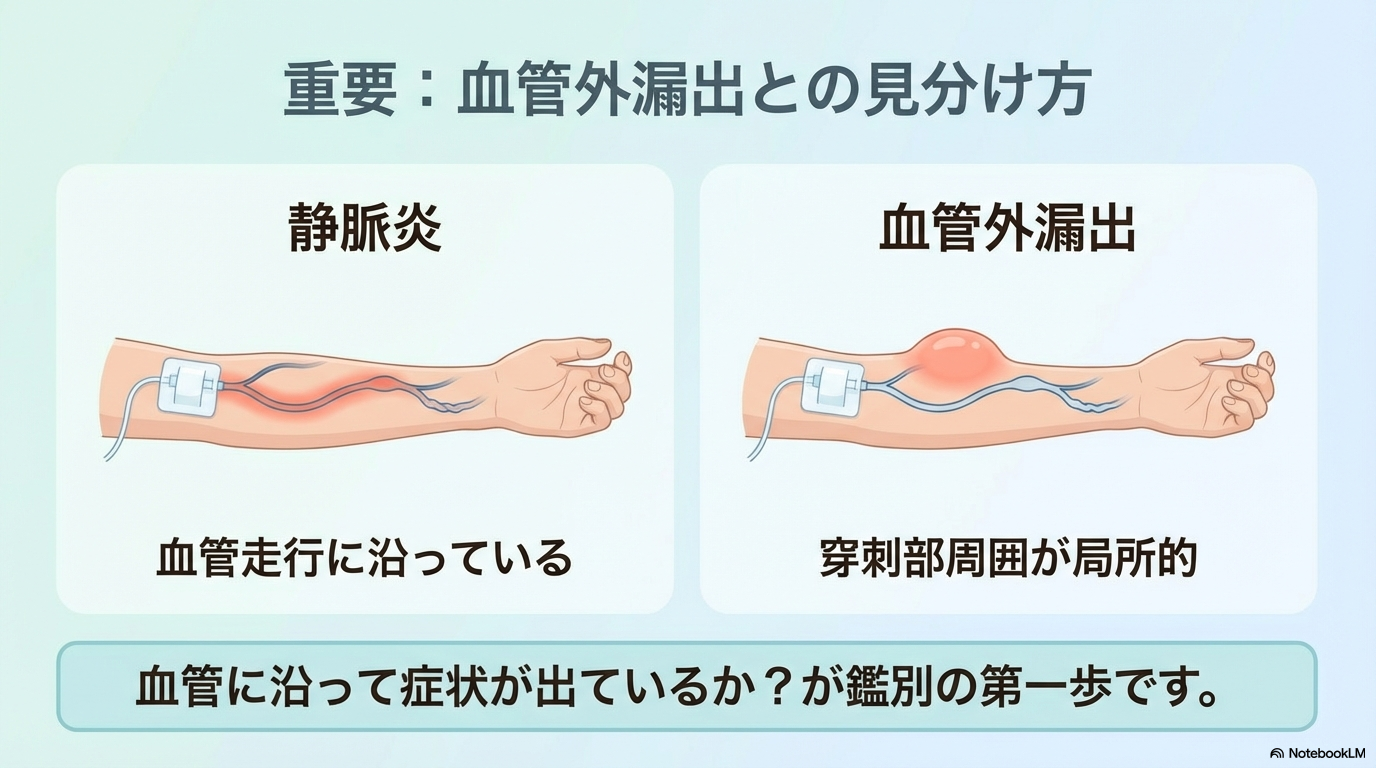
- 静脈炎:血管に沿って“線”状に赤い・硬い
- 血管外漏出:穿刺部周囲が“面”で腫れる
血管の走行に沿っているかどうか、これが大きなヒントです。
刺入部の基本観察が不安な場合は、こちらもあわせてどうぞ👇
次は、実際に起きたときの対応フローを整理していきますね🩺✨
静脈炎が起きたときの対応フロー
いざ目の前で静脈炎が疑われると、頭が真っ白になりますよね。
でも大丈夫。順番が決まっていれば落ち着いて動けます😊
① まずは投与を止める
滴下中であればクランプし、いったん薬液の流入を止めます。
刺激をこれ以上与えないことが最優先です。
② 刺入部を再評価する
- 発赤の範囲は?広がっていない?
- 血管に沿って硬くなっていない?
- 疼痛は安静時?滴下時?
- 熱感・腫脹は?
ここで血管に沿っているかどうかを再確認します。
③ 医師へ報告 → 原則抜去
静脈炎を疑う所見があれば、報告のうえ抜去が基本方針です。
「もう少し様子見ますか?」よりも、血管を守る判断が安全です。
④ 局所ケア
基本は循環を促す目的で温罨法を行うことが多いです。
ただし、抗がん薬など一部薬剤では冷罨法が指示される場合もあります。薬剤ごとの手順に従いましょう。
⑤ 別部位へ再留置
炎症を起こした血管は使用しません。
反対側上肢・より遠位側など、血流のよい血管を選びます。
🔎「今の環境、ちょっとキツいかも…」と感じたら
教育体制や業務量が合っていないと、判断に自信が持てなくなることもありますよね。
あそこの病院教育体制整ってるみたいだけど本当かな?➡気になる職場を調査します!!
求人票に載っていない本当の環境・待遇をあなたの代わりに調査します🌟
転職後のミスマッチを防ぐために一度相談してみませんか?
静脈炎を防ぐための戦略|“起こさない”視点を持つ
静脈炎は、偶然ではなく“条件が重なって”起こります。
だからこそ予防は、点滴を始める前から始まっているんです🩺
① 血管選択は「長く守れる血管」を選ぶ
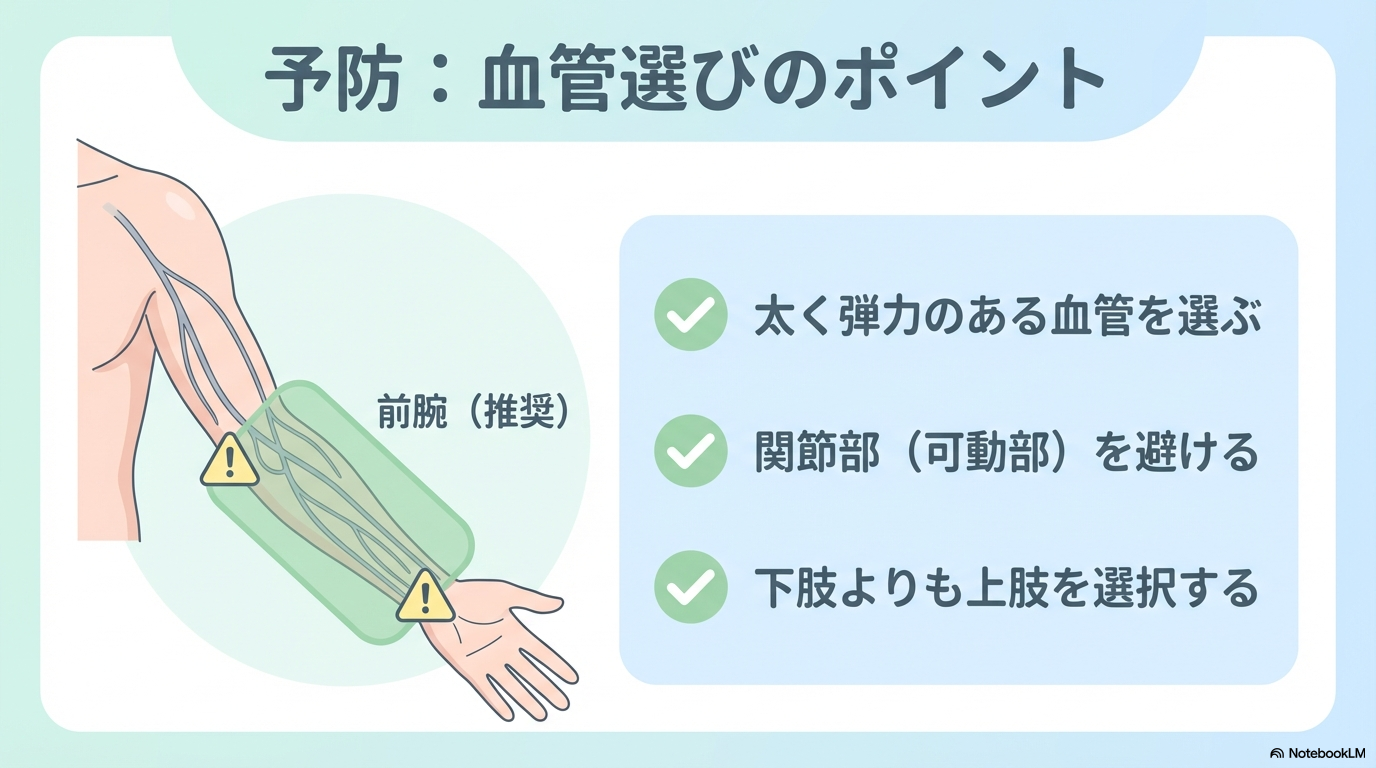
血流がよく、弾力のある静脈は、薬剤の刺激を受け流しやすいです。
- できるだけ太くまっすぐな静脈
- 関節部を避ける
- 同じ血管を繰り返し使わない
「入りやすい血管」ではなく、“持ちやすい血管”を選ぶ意識が大切です。
② 薬剤の性質を知る
静脈炎の大きな要因は、薬剤の刺激です。
特に注意が必要なのは、
- pHが大きく偏った薬剤
- 高浸透圧製剤
- 血管刺激性の強い薬剤
こうした薬剤は、内皮を傷つけやすい性質があります。
「この薬は血管にやさしい?」と考える習慣が、予防につながります。
③ 投与条件を整える
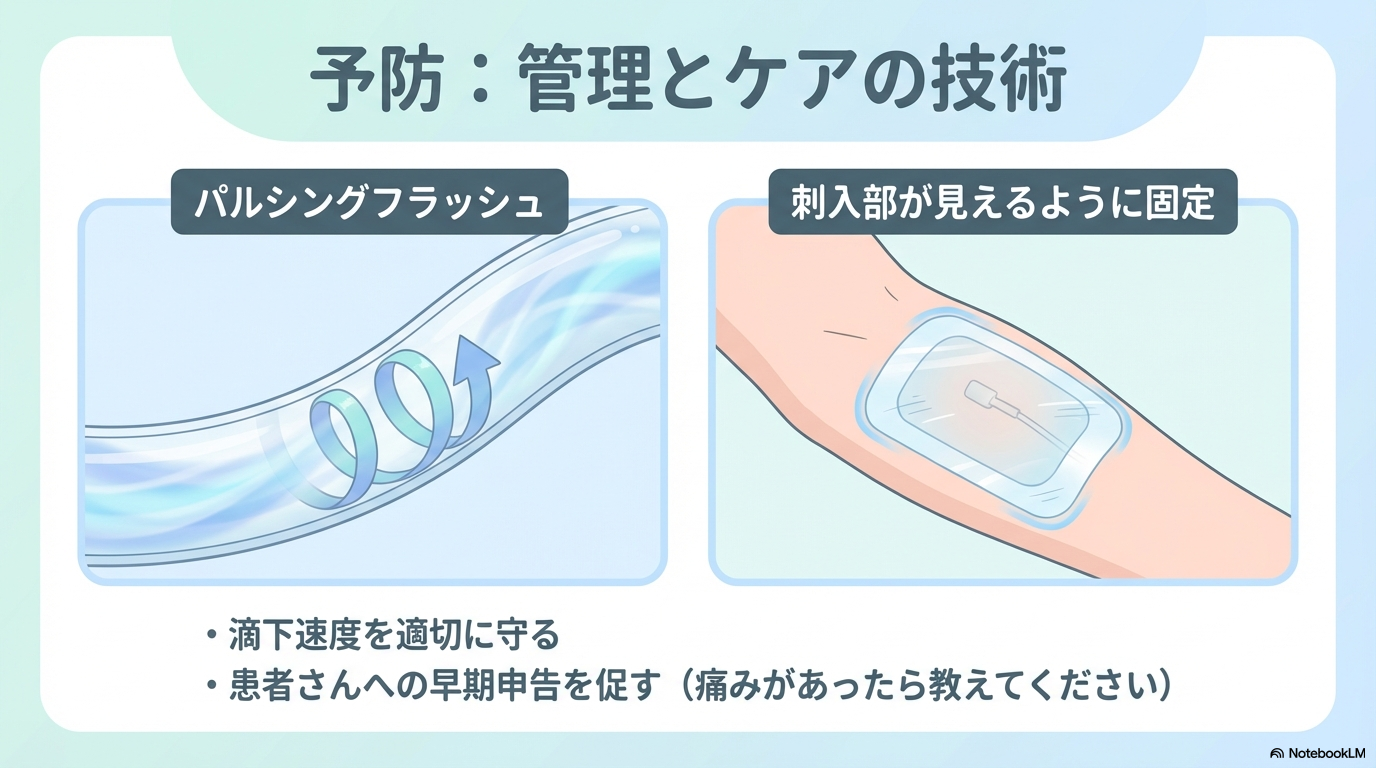
滴下速度が速すぎると、血管内での希釈が追いつきません。
血流が少ない部位では、薬液が滞留しやすくなります。
つまり予防とは、
- 適切な希釈
- 適切な滴下速度
- 血流のよい部位選択
この3つを整えることです。
④ 観察を“受け身”にしない
静脈炎は、患者さんの「なんとなく変」という訴えから始まることが多いです。
だからこそ、
- 「痛みはありませんか?」と具体的に聞く
- 違和感を軽く扱わない
という姿勢が重要です。
観察は“異常が出たら見る”のではなく、異常を出さないために見るものなんですね😊
静脈炎は完全にゼロにはできません。
でも、血管を守る視点で準備することはできます。
この予防の考え方があるだけで、点滴管理の質は確実に変わります🩺✨
✅まとめ|この記事で学べる点滴静脈炎の理解
この記事のまとめポイント
この記事での再重要部位👉
- 静脈炎は「血管内皮の炎症」である
- 血管に沿った“線状の変化”が特徴
- 薬剤・機械的刺激・時間が重なって起こる
記事のまとめ
点滴静脈炎は、「赤くなった」現象ではなく、血管の内側で炎症が起きている状態です。
内皮が傷つき、炎症が起こり、発赤・腫脹・疼痛として現れる。
この流れを理解しているだけで、観察の意味がまったく変わります。
“血管に沿っているか?”という視点は、血管外漏出との鑑別にもつながります。
そして予防は、点滴を始める前から始まっています。
血管選択、薬剤理解、滴下速度管理。
これらを意識することで、静脈炎は確実に減らすことができます。
実際の観察基準や抜去判断については、こちらの記事で詳しく解説しています👇
理解がある看護は、判断に迷いが少なくなります。
静脈炎を「怖い合併症」ではなく、予測できる現象としてとらえられるようになれば、あなたの点滴管理はもう一段レベルアップしていますよ🩺✨
引用・参考
引用
- 群馬大学医学部附属病院 腫瘍内科「静脈炎・血管痛への対処法」
- 静脈炎、血管痛への対処法(PDF)
- 神奈川県看護協会「血管外漏出対応資料」(PDF)
- 全国規模コホート研究解説(PIVC関連静脈炎)
- 重症患者における末梢静脈カテーテルによる静脈炎の発生(PDF)
参考
- 東和薬品 医療従事者向け解説「血管痛・静脈炎の原因と対応」
- レバウェル看護「静脈炎が起こりやすい点滴」
- 看護roo「血管内留置カテーテル管理」
- 血管外漏出と静脈炎の違い(PDF)