イレウス管の患者さんを担当することになったけど、観察項目が多くて何から見ればいいんだろう…?😥 排液の色がいつもと違うけど、これってすぐに報告すべき? 胃管との違いも、いざ後輩に聞かれたら自信ないかも…。」
そうそう!って、思わず頷いてしまった方も多いのではないでしょうか?
分かります!イレウス管の管理って、教科書通りにはいかないこともあって不安になりますよね。
この記事では
- イレウス管の目的と、胃管との明確な違い✨
- 毎日のケアで見るべき具体的な観察項目リスト✅
- 排液の色や量から分かること👀
- 「どうしよう!」という時のトラブル対応法💪
が分かりますよ♪
実は、イレウス管の管理で大切なのは、「なぜそのケアが必要かという根拠の理解」「平時の正しい観察」「異常のサインを見抜くアセスメント力」の3つのポイントをおさえることなんです💡
この記事では、イレウス管の基本から日々の具体的な管理・観察方法、そしてトラブルシューティングまでを、新人看護師さんにも分かりやすく図解やチェックリストを使って解説していきますね!
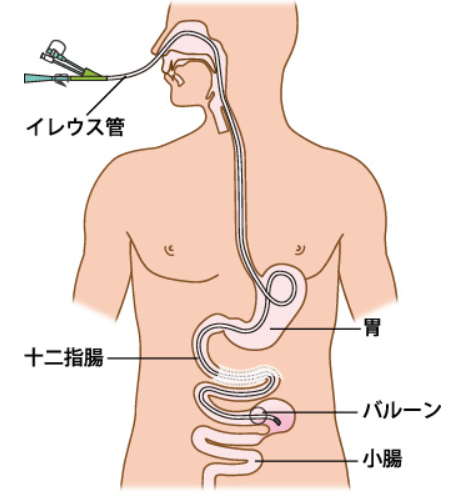
【基本のキ】イレウス管とは?目的と胃管との違いを再確認しましょう!💡
イレウス管の管理に自信を持つための第一歩は、なんといっても「基本」の理解です!
ここでは、イレウス管がなぜ必要なのか、そして、よく似ている胃管との違いは何かをしっかりおさらいしましょう。
これが分かると、ケアの根拠がクリアになりますよ。
なぜ挿入する?イレウス管の2大目的を知ろう❤️
イレウス管には、患者さんのお腹の苦しさを和らげるための、大切な目的が2つあります。
- 腸管の減圧:
パンパンに張ってしまった腸の中の空気や液体を外に逃がして、お腹の張りを楽にします。 - 消化液のドレナージ:
腸をしっかり休ませるために、たまってしまう消化液を体の外に出します。
イレウス管は絞扼性腸閉塞のような緊急手術が必要な場合には適応外となりますが、単純性の腸閉塞では70~80%の症例で保存的治療により改善が期待できる重要な治療手段です。
【比較表で一目瞭然】イレウス管と経鼻胃管(NGチューブ)の違い
「これって胃管と何が違うの?」って疑問に思ったこと、ありませんか?
目的も構造も違うので、間違えないように下の表でチェックしましょう!✅
【実践手順】明日からできる!イレウス管の正しい管理・観察マニュアル👀
基本がわかったら、次は「毎日のケアで何を見ればいいのか」、具体的な手順を一緒に見ていきましょう!
これを覚えれば、日々の観察がぐっと楽になり、患者さんの小さな変化にも気づけるようになりますよ。
毎日の観察はここを見る!アセスメントチェックリスト✅
毎日このポイントを確認すれば、アセスメントはばっちりです!
- 患者さんの様子:「お腹の張りや痛み、吐き気はありませんか?」など、自覚症状を優しく確認しましょう。
- お腹の様子: 実際に触れてみて、張り具合(硬さ)や蠕動音を聴きましょう。
- バイタルサイン: 発熱や頻脈は感染のサインかも?注意して見ましょうね。
- 排液の様子: 下の項目で詳しく見ていきましょう!
- チューブの状態: 鼻やお顔の皮膚トラブルはないか、固定はしっかりされているか確認しましょう。
排液アセスメント「色・量・性状」で何がわかる?
排液は、患者さんのお腹の中の様子を教えてくれる大切なお便りです。
色や量、性状の変化を見逃さないようにしましょうね!
-
排液の色・性状による判断
排液の色・性状 意味・推測される状態 対応 透明~淡黄色 正常な腸液 継続観察 胆汁様(緑~茶色) 小腸上部の内容物 正常範囲 便臭を伴う茶褐色 小腸下部~大腸の内容物 正常範囲 血性・暗赤色 腸管出血、粘膜損傷 緊急報告🚨 膿性・混濁 感染の可能性 医師報告 排液量の評価ポイント💡
-
初日:500ml以上が一般的
-
経過良好:日々減少傾向
-
要注意:急激な減少(閉塞の可能性)または急激な増加(合併症の可能性)
-
チューブ管理のポイントと注意点
チューブの管理は、患者さんの安楽と安全に直結します。
ちょっとしたコツで快適さが全然違いますよ。
- 固定方法:
鼻の皮膚はデリケート。
テープを交互に貼る「オメガ固定」などで、同じ場所に負担がかからないように工夫しましょう。
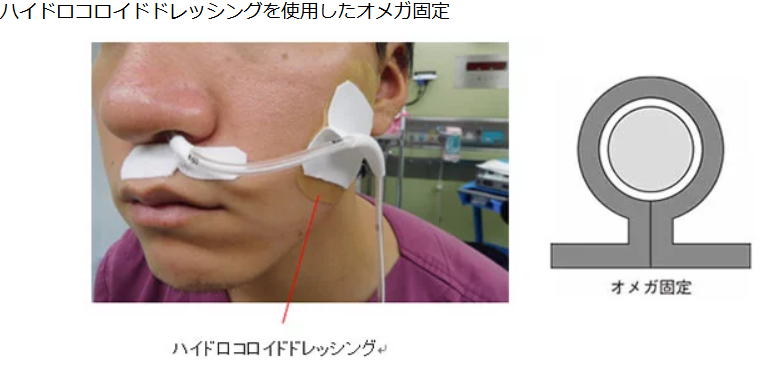
- 清潔ケア:
チューブの周りは汚れがたまりやすいので、優しくきれいに拭いてあげましょうね。
日常生活の援助はどうする?
絶食中の患者さんにとって、看護師さんのケアが何よりの楽しみであり、安らぎになります。
- 口腔ケア:
お口から食事ができなくても、口腔ケアはとっても大切!
お口が潤うだけで、気分もスッキリしますよ。 - シャワー浴:
チューブの挿入部が濡れないようにしっかり保護すれば、シャワーも可能です。
体を温めることは、腸の動きにも良い影響がありますよ。
【体位変換・離床援助】
体位変換は腸蠕動促進と癒着予防のために重要です!
1時間半から2時間毎の体位変換により、重力によって腸内容物やガスを移動させ、腸管の癒着を防ぐ効果があります。
【異常対応】こんな時どうする?トラブルシューティング💪
どんなに気をつけていても、トラブルは起こってしまうもの。
でも大丈夫!
事前に「こんな時どうする?」を知っておけば、いざという時に冷静に対応できます。
ここではよくあるトラブルとその対応策を学びましょう。
ケーススタディ①「あれ?排液が急に止まった・減少した!」
排液が急に止まると焦りますよね。
でも、まずは慌てずにこれを確認しましょう!
- 最初に確認すること:
チューブが折れたり、体の下で圧迫されたりしていませんか? - 考えられる原因:
チューブが詰まっているか、あるいは症状が良くなってきているサインかもしれません。 - 対応:
チューブのねじれなどを直しても排液がない場合や、患者さんがお腹の張りを訴える場合は、リーダーや先輩に報告・相談しましょう。
ケーススタディ②「大変!チューブが抜けてきた・自己抜去!」
患者さんが無意識にチューブを抜いてしまうことも…。
そんな時は、まず患者さんの安全確保が最優先です!
- 最初にすること:
まずは患者さんのそばに行き、呼吸状態などを確認して落ち着かせましょう。 - 対応:
すぐにリーダーや先輩、医師に報告します。
抜けてしまったチューブは、再挿入の判断に必要な場合があるので、捨てずに保管しておきましょうね。
ケーススタディ③「患者さんが腹痛や嘔吐を訴えている!」
症状の悪化は一番見逃したくないサイン。
こんな訴えがあったら、すぐに対応が必要です。
最初にすること:
まずはバイタルサインを測定し、お腹の張りが強くなっていないかなどを再度アセスメントします。
緊急度の判定🎯
| 症状 | 緊急度 | 疑われる状態 | 対応 |
|---|---|---|---|
| 持続的激痛+発熱+頻脈 | 最高 | 絞扼性イレウス、穿孔 | 即座に医師連絡 |
| 間欠的腹痛+嘔吐 | 中 | イレウス増悪 | バイタル測定後医師報告 |
| 軽度腹痛+排ガス出現 | 低 | 改善傾向 | 継続観察 |
観察と対応のポイント
- 疼痛の性質(持続痛か間欠痛か)を詳しく聴取
- 嘔吐物の性状(血性、便臭の有無)を確認
- 腹部の膨満や腸蠕動音の変化を観察
- 水分出納バランスの管理を強化
対応:
我慢させずに、すぐに医師へ報告しましょう。
痛みの程度や吐物の性状などを詳しく伝えられると、その後の対応がスムーズになりますよ。
その他のトラブル(皮膚トラブル、電解質異常など)
上記以外にも注意したい点があります。
皮膚トラブル:
チューブを固定しているテープで皮膚がかぶれてしまうことがあります。
こまめに観察し、皮膚保護剤を使うなどの工夫をしましょう。
電解質異常:
排液が多いと、体に必要な水分や電解質が失われがちです。
採血データや、脱力感・倦怠感などの症状にも注意しましょうね。
【まとめ】根拠あるケアで、患者さんの回復を支えましょう!🎉
イレウス管の管理について、基本からトラブル対応まで一通り確認できましたね。
大切なのは、「なぜこのケアが必要なのか?」という根拠を理解することです。
それが分かれば、観察するポイントも、異常に気づく力も、ぐっとレベルアップします。
重要ポイントのおさらい✨
- イレウス管は腸管減圧が主目的で、経鼻胃管とは全く異なるチューブ
- 排液の色・量・性状は患者さんの状態を知る重要な指標
- 適切な固定と皮膚保護で合併症を予防
- トラブル時は冷静に観察し、緊急度を判断して対応