ギランバレー症候群って、急に悪くなるって聞いて不安になりますよね…。
呼吸管理が大事とは言われるけれど、どのタイミングでICUを考えるのか、自信をもって説明できますか?
この記事では
- 急変を見抜く呼吸・自律神経の観察ポイント
- ICU搬送・人工呼吸管理の判断目安
- 急性期から回復期までの看護計画の立て方
が分かりますよ♪
結論👉
ギランバレー症候群の看護で最重要なのは「呼吸不全と自律神経障害を早期に見抜き、ICUレベルの全身管理へつなげること」です。
この記事では、急性期を中心にギランバレー症候群の看護実践をやさしく解説します😊
ギランバレー症候群とは?【急性期で押さえる前提知識】
ギランバレー症候群(GBS)は、急速に進行する末梢神経の自己免疫疾患です。
正式には「急性炎症性脱髄性多発神経炎(AIDP)」が代表型で、感染後に免疫が神経を攻撃することで起こります。
急性期では、「どこまで進行するのか分からない怖さ」が最大の特徴です。
病態|なぜ麻痺が起こるの?
多くは風邪や胃腸炎のあとに発症します。
感染に対する免疫反応が、誤って末梢神経の髄鞘(神経の電気信号を伝える絶縁体)を攻撃します。
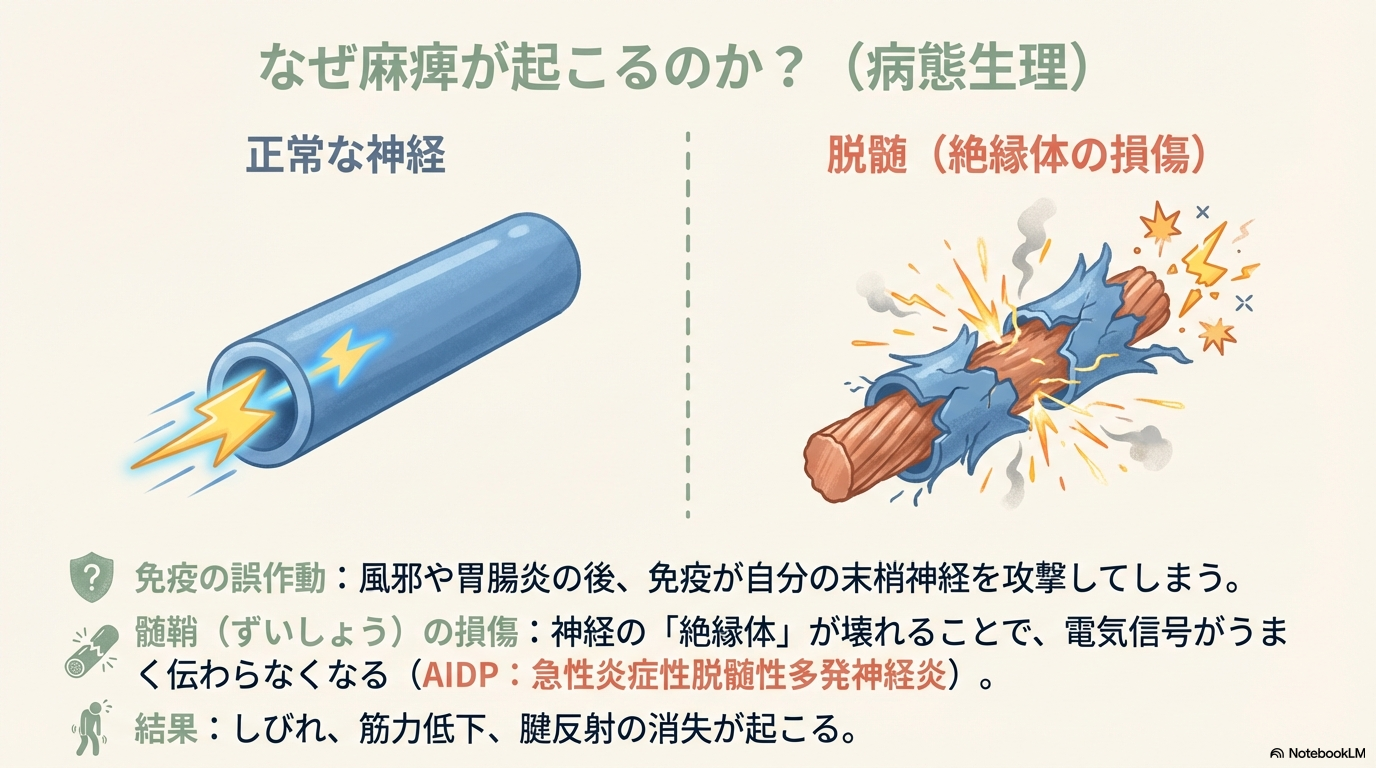
その結果、神経伝導が障害され、
- しびれ
- 筋力低下
- 腱反射の低下・消失
が起こります。
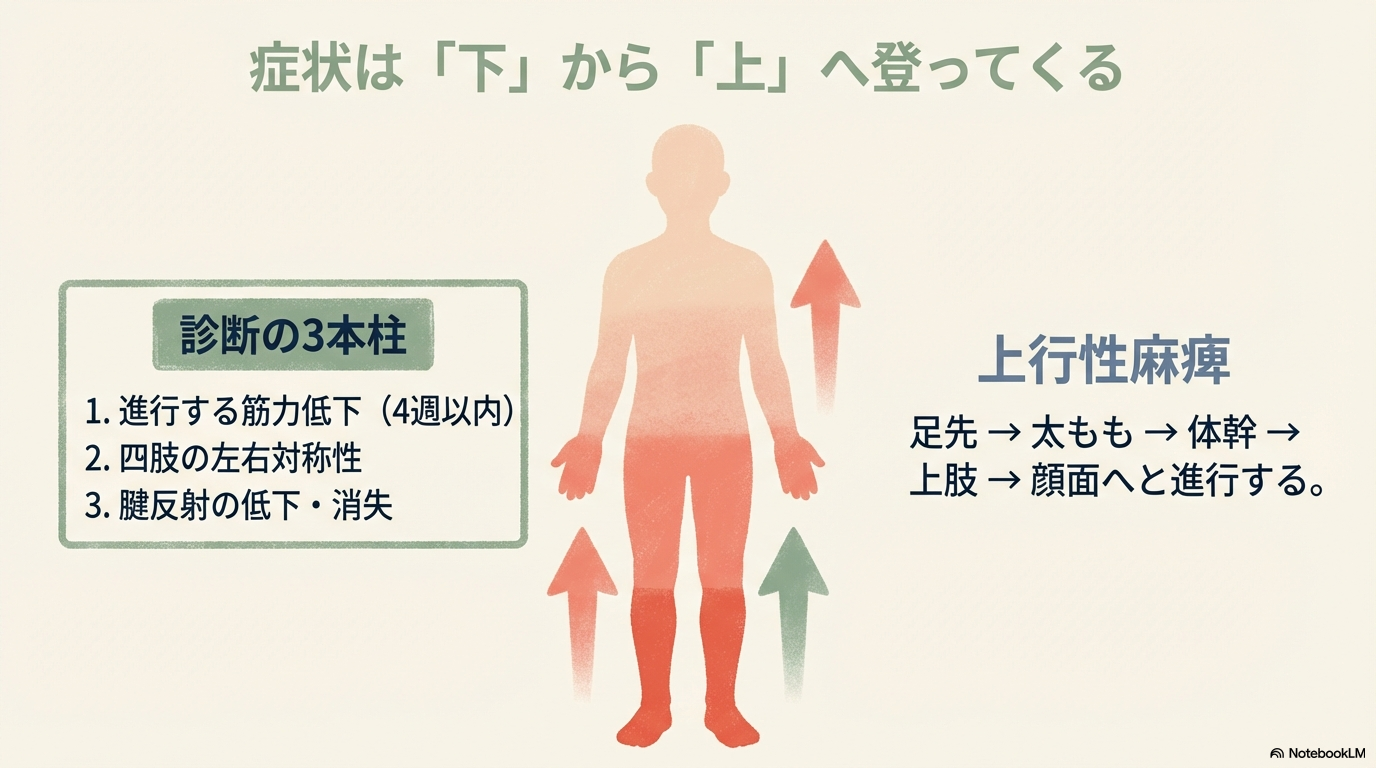
特徴的なのは下肢から始まる上行性麻痺です。
足→太もも→体幹→上肢→顔面へと進行することがあります。
診断基準|臨床で押さえるポイント
2023年の診断基準では、以下が重要とされています。
| 診断の柱 | 内容 |
|---|---|
| 進行性筋力低下 | 四肢の左右対称性の筋力低下 |
| 腱反射低下・消失 | 深部腱反射が減弱または消失 |
| 発症から4週以内に進行 | 急速進行が特徴 |
新人さんがまず押さえるべきは、
「急速に進行する対称性筋力低下+腱反射消失」
この組み合わせです。
経過|3つの病期
GBSは大きく3段階で進みます。
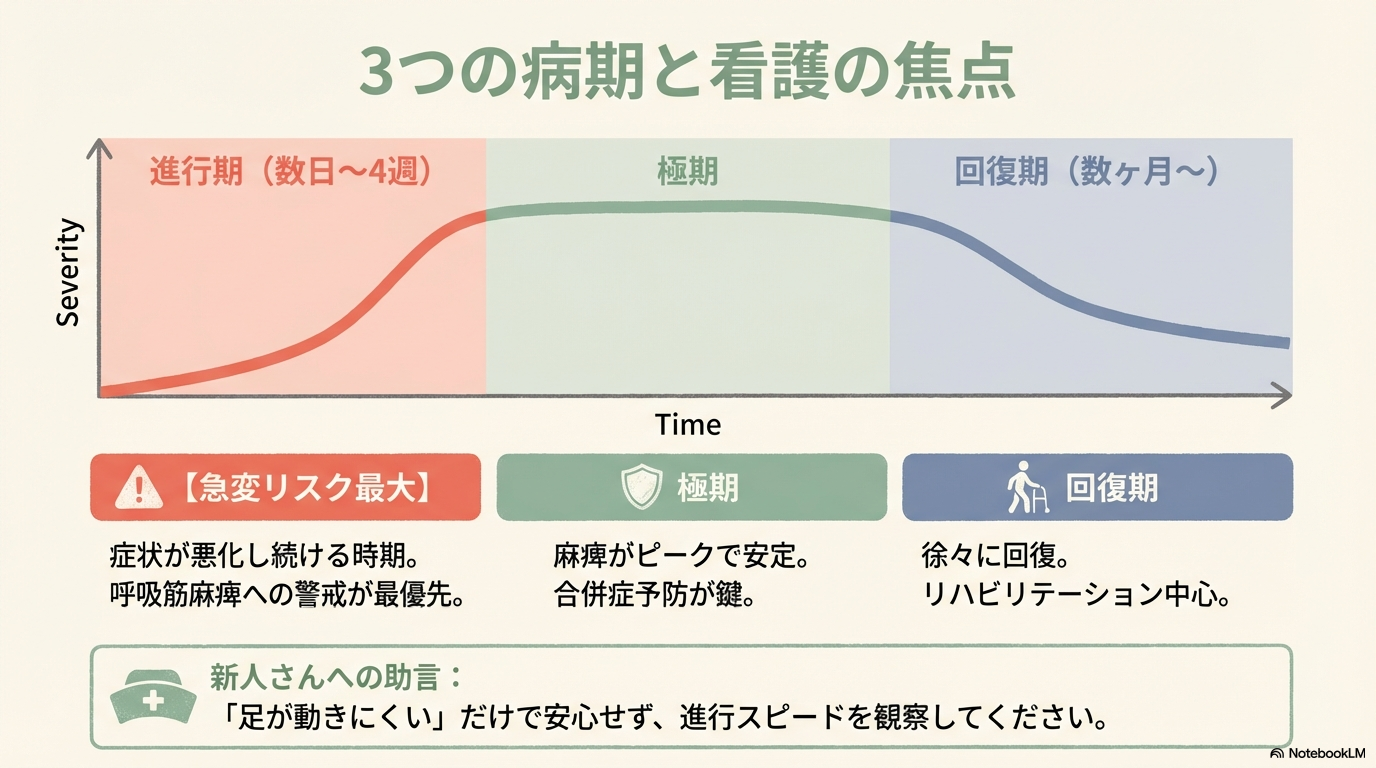
| 病期 | 特徴 | 看護の視点 |
|---|---|---|
| 進行期 | 筋力低下が悪化(数日〜4週) | 急変リスク最大 |
| 極期 | 麻痺がピークで安定 | 合併症予防 |
| 回復期 | 徐々に筋力回復(数か月〜) | リハビリ中心 |
特に注意すべきは進行期です。
この時期に呼吸筋まで麻痺が及ぶと急性呼吸不全に至ります。
だからこそ、次章の「呼吸管理」が最重要なのです🩺

進行スピードを観察することが急変予測の第一歩ですよ🩺
急性期で最重要:呼吸管理
ギランバレー症候群で最も生命予後に直結するのが呼吸不全です。
実際に、約17〜30%の患者が人工呼吸管理を必要とすると報告されています。
つまり、ベッドサイドで観察している看護師が「悪化のサイン」に気づけるかどうかが、命を左右するのです。
なぜ呼吸不全が起こるの?
GBSでは横隔膜や肋間筋などの呼吸筋が麻痺します。
さらに、嚥下障害や咳嗽力低下によって分泌物が貯留し、誤嚥や肺炎を起こしやすくなります。
怖いのは、数時間〜数日で急激に悪化することがある点です。
観察のポイント|悪化のサインを見逃さない
| 観察項目 | 見るポイント |
|---|---|
| 呼吸数 | 増加していないか(努力呼吸) |
| 呼吸様式 | 胸腹運動の不同・補助筋使用 |
| SpO₂ | 低下傾向がないか |
| VC(肺活量) | 低下していないか |
| 咳嗽力 | 痰を自力で出せるか |
特に重要なのが、いわゆる20/30/40ルールです。
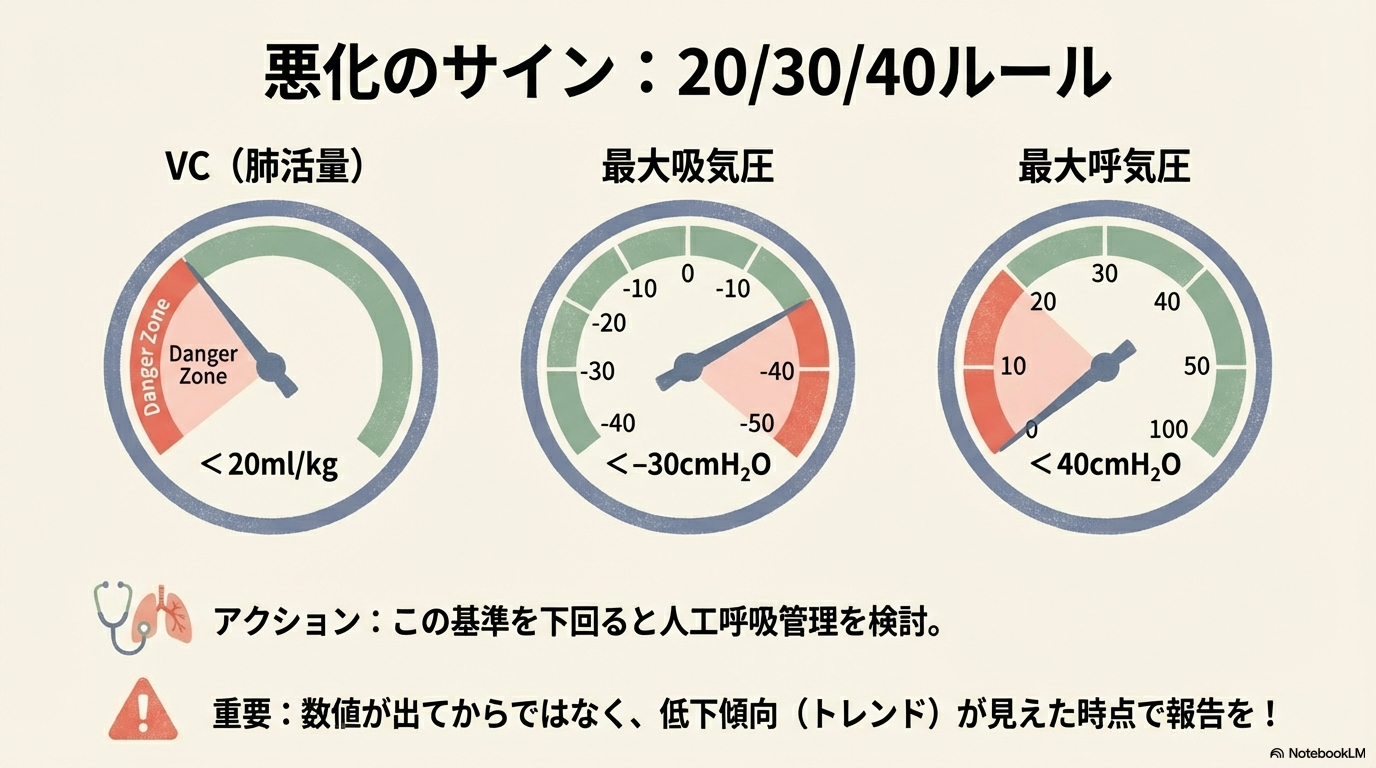
- VC<20ml/kg
- 最大吸気圧<−30cmH₂O
- 最大呼気圧<40cmH₂O
この基準を下回ると人工呼吸管理を検討するレベルとされています。
新人さんは「数値が出てから報告」ではなく、悪化傾向を見て早めに共有することが大切です。
ICU搬送を考えるサイン
以下の状況では、ICU管理を強く検討します。
- 急速に進行する麻痺
- 発話困難・呼吸苦の訴え
- 嚥下障害の悪化
- EGRIS高値
- 血圧変動や不整脈の出現
「まだ大丈夫そう」ではなく、「悪くなる前に動く」。
これがGBS看護の鉄則です。
📌 急変が怖いあなたへ
呼吸管理やICU判断に不安があるなら、急性期看護の基礎を体系的に学び直すことも一つの選択肢です。
今の職場で十分に学べていますか?
「ちゃんと教えてもらえない」「なんとなくで回している」なら、環境を見直すことも大切ですよ。
👉 自分に合う急性期環境を無料でチェックする

その小さな変化が急変の入口かもしれません🩺
自律神経障害と循環管理|突然の急変を防ぐ視点
ギランバレー症候群では、運動神経だけでなく自律神経も障害されます。
実はここが盲点になりやすいのですが、重度の自律神経障害は致死的不整脈や急激な血圧変動を引き起こす可能性があります。
「麻痺が進んでいないから大丈夫」ではありません。
循環の揺れこそ、急変の入り口になることがあります。
どんな症状が起こるの?
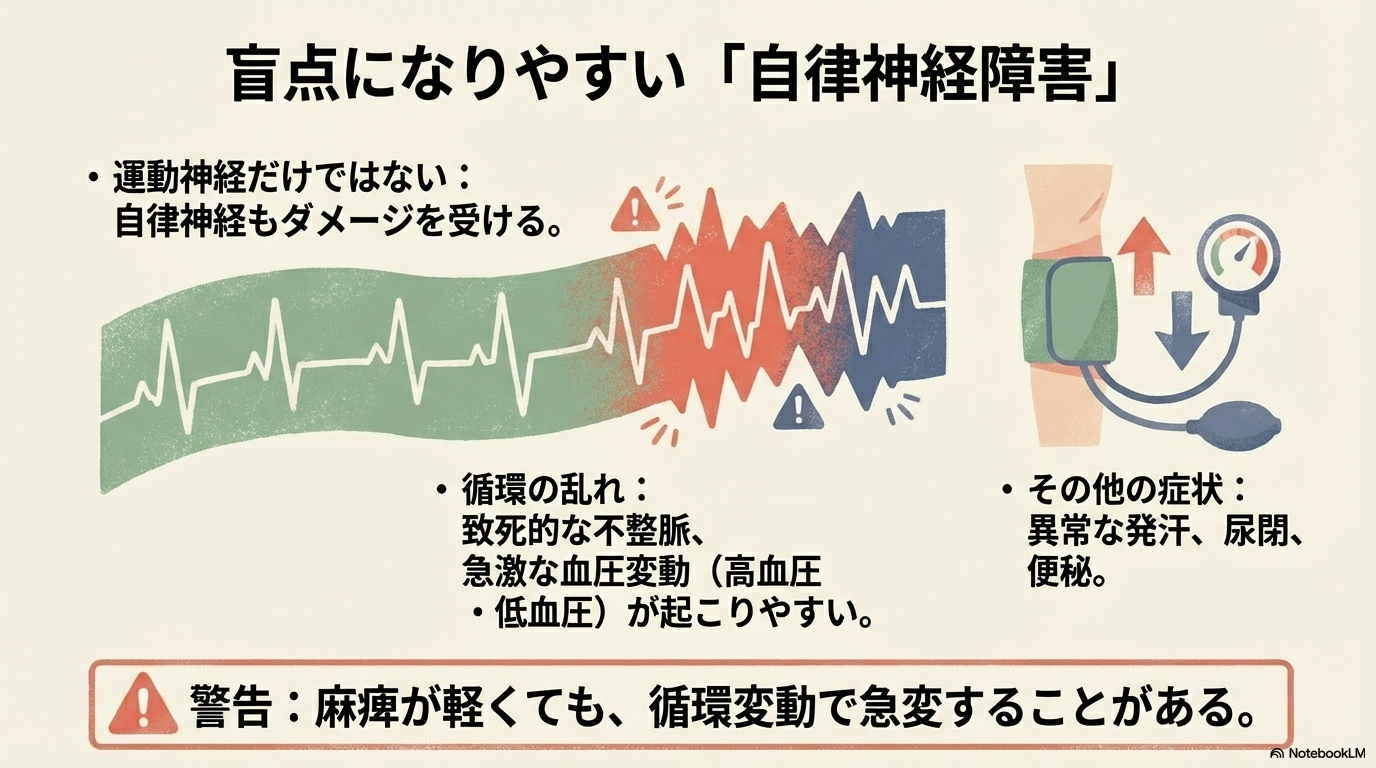
| 症状 | 具体例 | 看護の視点 |
|---|---|---|
| 血圧変動 | 急激な高血圧・低血圧 | 離床・体位変換時に特に注意 |
| 不整脈 | 徐脈・頻脈・心停止 | 心電図モニタリング必須 |
| 発汗異常 | 大量発汗・無汗 | 体温管理と皮膚観察 |
| 膀胱直腸障害 | 尿閉・便秘 | 排泄パターンの把握 |
刺激がトリガーになることも
GBSでは、
- 吸引
- 体位変換
- 排便時のいきみ
- 強い疼痛刺激
などが引き金となり、突然の徐脈や血圧低下を起こすことがあります。
「ケアの最中に急変する」可能性がある疾患だという意識が大切です。
看護の具体的ポイント
- 心電図モニターを継続し、不整脈を即座に報告
- 血圧は定時だけでなく、離床・処置前後も確認
- 離床は段階的に行い、起立性低血圧に注意
- 尿量・残尿・排便状況を毎日評価
特に離床時は、
ベッドアップ → 数分観察 → 下肢挙上 → 端座位
といった段階的アプローチが安全です。

刺激の前後でバイタルを見るクセをつけましょう🩺
筋力低下・廃用予防とリハビリ看護|“動けない”を悪化させない
ギランバレー症候群では、対称性の筋力低下が下肢から上行性に進行します。
進行期を乗り越えても、長期臥床による廃用症候群が新たな問題になります。
「麻痺があるから安静」ではなく、安全に動かす工夫が重要です。
筋力評価|どのくらい動ける?を言語化する
GBSでは腱反射消失や歩行障害が典型的です。
看護では、以下を定期的に評価します。
- MMT(徒手筋力テスト)
- 座位保持の可否
- 立位・歩行の可否
- ADLレベル(食事・更衣・排泄)
「なんとなく弱い」ではなく、数値やレベルで共有することが大切です。
体位・ROM・褥瘡予防
急性期から他動的関節可動域(ROM)訓練を行い、拘縮を防ぎます。
| ケア項目 | ポイント |
|---|---|
| 体位変換 | 2時間ごとを目安に実施 |
| 関節可動域訓練 | 1日2回以上が目安 |
| 踵・仙骨の観察 | 発赤・圧痕をチェック |
| 体圧分散 | マットレスやクッション活用 |
感覚障害がある場合は褥瘡リスクがさらに高まります。
皮膚観察は必ずセットで行いましょう。
DVT・拘縮・転倒予防
長期臥床では深部静脈血栓症(DVT)のリスクが上昇します。
- 弾性ストッキング
- 抗凝固療法(医師指示下)
- 早期座位練習
足関節の底屈拘縮を防ぐため、スプリントやポジショニングも有効です。
回復期に歩行訓練を始める際は、
転倒リスクを常に予測する視点が必要です。

回復を信じて、できることを毎日積み重ねましょう😊
疼痛・不安・コミュニケーション支援|見えにくい苦痛に寄り添う
ギランバレー症候群では、麻痺だけでなく強い疼痛や不安を伴うことがあります。
動けない・呼吸が苦しいかもしれない・人工呼吸器になるかもしれない…。
患者さんは、想像以上に恐怖を感じています。
「命は守れている=安心」ではありません。
ここに丁寧に寄り添えるかどうかが、GBS看護の質を左右します。
神経障害性疼痛の特徴
GBSでは神経炎症による神経障害性疼痛が高頻度にみられます。
- 四肢のしびれ
- 焼けるような痛み
- 筋肉痛・腰痛
- 触れると痛い(アロディニア)
「麻痺しているのに痛い」という訴えに戸惑うことがありますが、これはよくある症状です。
看護では、
- NRSでの定期評価
- 体位調整
- 温罨法などの非薬物療法
- 鎮痛薬の効果判定
を組み合わせます。
“我慢できる痛み”にさせないことが大切です。
人工呼吸器管理中のコミュニケーション
重症例では四肢麻痺+挿管管理で、発声や筆談が困難になります。
そのときに必要なのが代替コミュニケーション手段です。

- 文字ボード
- まばたきコード
- YES/NOカード
- 視線入力ツール
「意思を伝えられる環境」を整えることは生命維持と同じくらい重要です。
排泄・体位・痛み・不安を表出できるだけで、患者さんのストレスは大きく軽減します。
不安・家族支援
GBSは急速に進行するため、患者さんも家族も強い不安を抱えます。
説明のポイントは、
- 多くは回復すること
- ただし時間がかかること
- 後遺症が残る場合もあること
を正直に・わかりやすく伝えることです。
段階ごとの目標設定を共有し、「今日はここまでできた」を積み重ねていきます。
不安の軽減は、回復へのエネルギーになります。

その一言が、患者さんの支えになりますよ🌸
看護計画の立て方|NANDAベースで整理する
ギランバレー症候群の看護は、「なんとなく大変」になりやすい疾患です。
だからこそ、優先順位を明確にして計画を立てることが重要です。
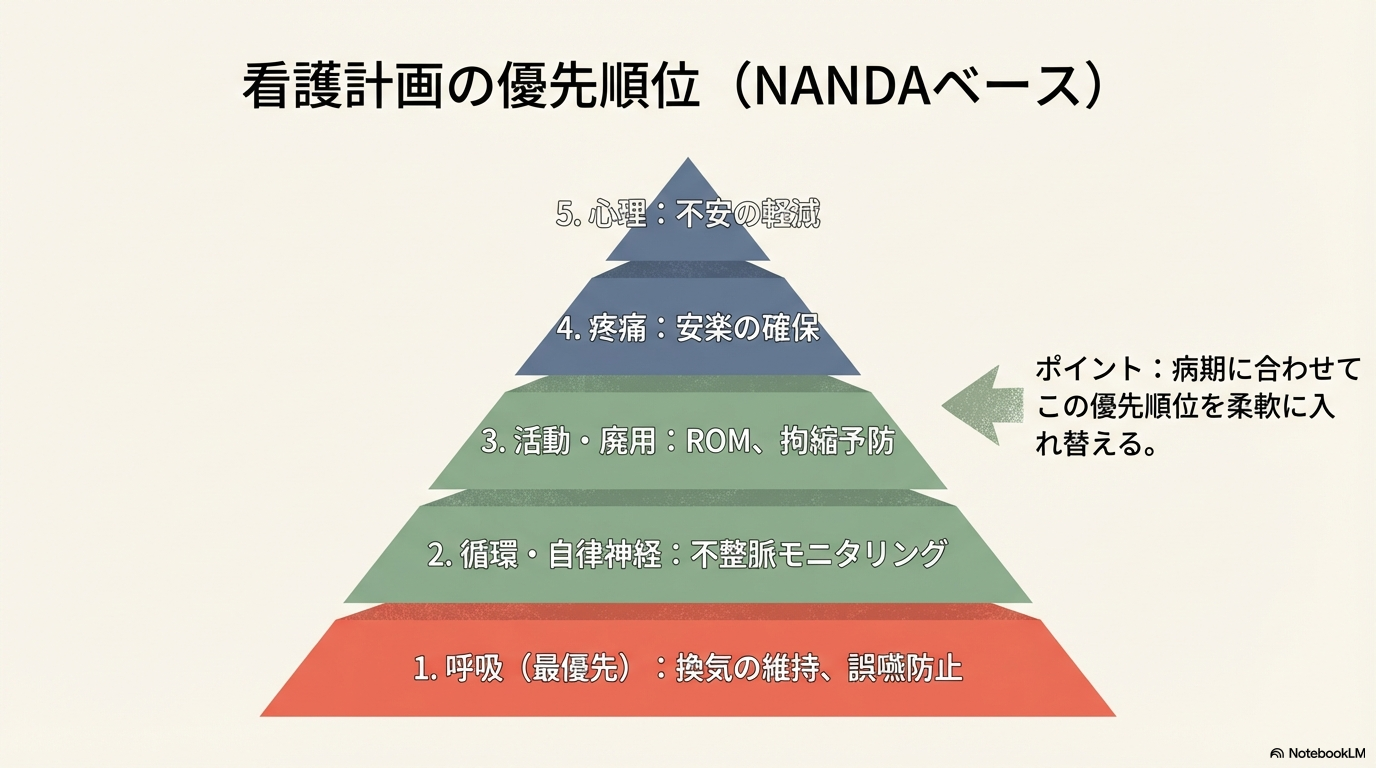
基本は、
①呼吸 → ②循環・自律神経 → ③活動・廃用 → ④疼痛 → ⑤心理
の順で整理します。
代表的な看護診断と介入
| 領域 | 代表的看護診断 | 目標(NOC) | 主な介入(NIC) |
|---|---|---|---|
| 呼吸 | 非効果的呼吸パターン ガス交換障害のリスク |
適切な換気・酸素化の維持 | 呼吸状態の頻回評価、SpO₂・ABG監視、VC測定、吸引、体位ドレナージ |
| 循環 | 循環動態不安定のリスク | 安定した血圧・心拍の維持 | 心電図モニタリング、血圧変動観察、段階的離床 |
| 活動 | 身体可動性障害 | 関節可動域維持・ADL最大化 | ROM訓練、体位保持、PT/OT連携、DVT予防 |
| 皮膚 | 皮膚統合性障害のリスク | 褥瘡ゼロ | 2時間ごとの体位変換、体圧分散、皮膚観察 |
| 疼痛 | 急性疼痛 | NRS低下・安楽の確保 | 疼痛評価、鎮痛薬効果判定、体位調整 |
| 心理 | 不安・対処困難 | 不安軽減・病態理解向上 | 情報提供、コミュニケーション支援、家族教育 |
大切なのは、病期ごとに計画を更新することです。
進行期では呼吸中心、極期では合併症予防、回復期ではリハビリ強化へと、焦点を移していきます。
「今この患者さんにとって一番危険なことは何か?」
この問いを常に持つことが、GBS看護の軸になります。

急変を防ぐための道しるべですよ🩺
よくある質問(FAQ)|ギランバレー症候群の看護
Q1. ギランバレー症候群で最も注意すべき合併症は?
呼吸不全と重度の自律神経障害です。
呼吸筋麻痺により人工呼吸管理が必要になることがあり、さらに血圧急変や致死的不整脈を起こす可能性があります。
呼吸数の増加、VC低下、血圧変動、不整脈は急変サインとして必ず押さえましょう。
Q2. ICUに入る基準は何ですか?
代表的な目安は以下です。
- VC<20ml/kg
- 最大吸気圧<−30cmH₂O
- 最大呼気圧<40cmH₂O
- 進行性の呼吸苦・嚥下障害
- 重度の血圧変動や不整脈
「悪くなってから」ではなく「悪化傾向が見えたら」早期に共有することが重要です。
Q3. ギランバレー症候群は治りますか?
多くの患者さんは数か月〜1年かけて回復します。
ただし、回復には時間がかかり、後遺症が残る場合もあります。
急性期を安全に乗り越え、合併症を防ぐことが予後を左右します。
Q4. 看護問題の優先順位はどう考えますか?
基本は、
呼吸 → 循環(自律神経) → 廃用予防 → 疼痛 → 心理
の順で考えます。
病期によって重点が変わることも意識しましょう。
Q5. なぜ呼吸管理がそこまで重要なのですか?
呼吸不全が死亡や重度後遺症の最大要因だからです。
GBSでは短期間で呼吸筋麻痺が進行することがあるため、早期発見・早期介入が極めて重要になります。
✅まとめ|この記事で学べるギランバレー症候群看護
この記事での再重要部位👉
- 呼吸不全と自律神経障害を最優先で観察する
- 20/30/40ルールを理解し悪化傾向を共有する
- 急性期から廃用・感染・心理面まで系統的に管理する
記事のまとめ
ギランバレー症候群の看護で最も大切なのは、「急変を予測する視点」です。
麻痺の進行だけでなく、呼吸・循環・自律神経の変化を先回りして捉えることが、命を守る看護につながります。
そして急性期を乗り越えたあとは、回復を信じてリハビリと心理支援を続けること。
あなたの観察と一つひとつのケアが、患者さんの未来を支えています🩺🌸
焦らず、でも見逃さず。
今日の学びを、ぜひ明日のベッドサイドで生かしてくださいね😊
引用・参考
- NCBI Bookshelf. Guillain-Barré Syndrome.
- European Academy of Neurology/Peripheral Nerve Society (2023) Guidelines.
- 日本神経治療学会誌:2023年診断基準関連
- Frontiers in Pharmacology. Intensive care in GBS.
- JAMA Neurology. Mechanical ventilation in GBS.
- Nature Scientific Reports. Autonomic dysfunction in GBS.
- PMC. Respiratory failure and mortality in GBS.
- Online Library Wiley. Prognosis in GBS.
- Nurseslabs. GBS Nursing Care Plans.
- Academy of Nursing. Nursing Care Plan for GBS.
- GBS-CIDP Foundation International. ICU Management Guide.
- Nursing CE Central. Guillain-Barré Syndrome Overview.