
「末梢から中枢ってよく聞くけど、正直イメージできない…」
「観察の順番って大事って言われるけど、なんでなの?」
この記事では
- 末梢から中枢の意味と考え方
- なぜこの順番で観察するのか
- 看護での具体的な使い方
が分かりますよ♪
結論👉
末梢から中枢とは「体の外側の変化から先に見て、命に関わる異常を早期に察知するための観察の順番」です。
この記事では、末梢から中枢の考え方と、臨床でどう使うのかをやさしく解説します😊
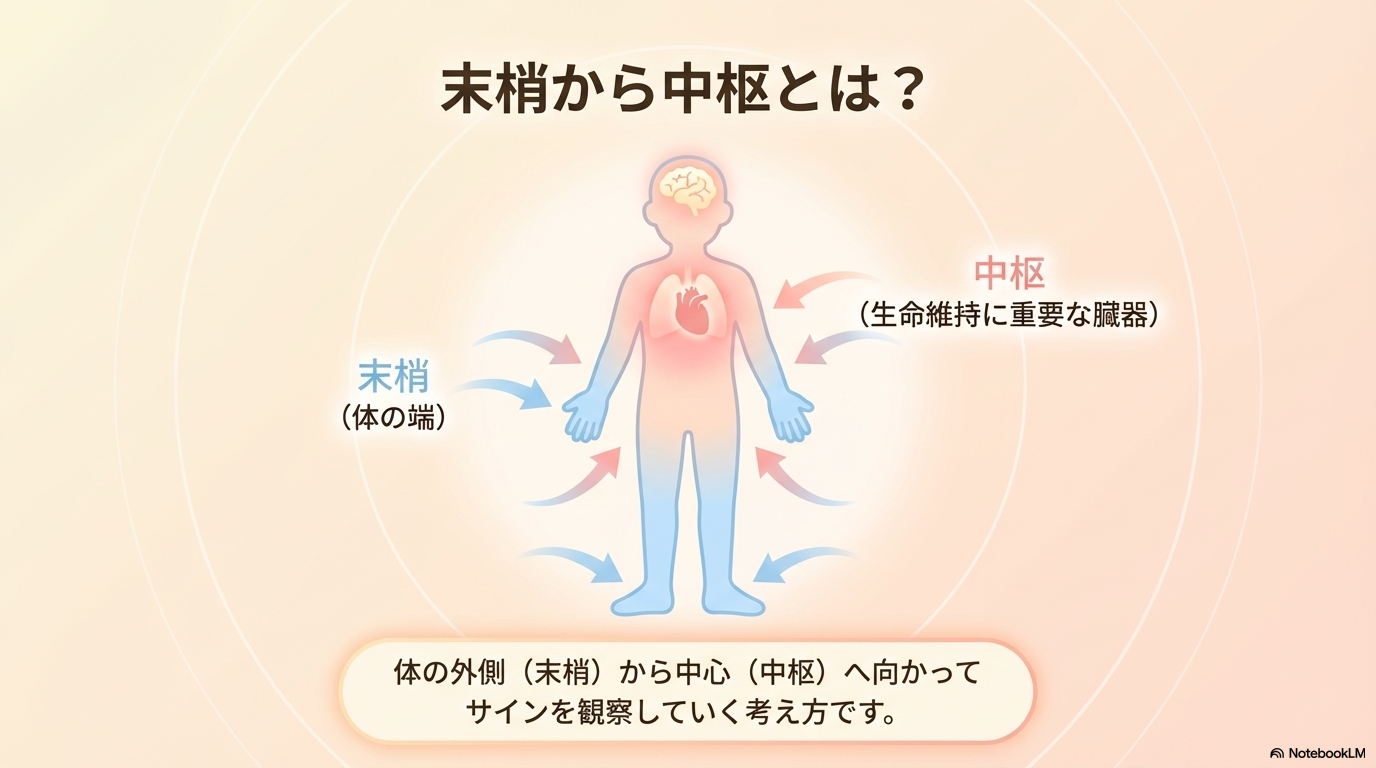
末梢から中枢とは?意味をやさしく解説
「末梢から中枢」とは、身体の外側から中心へ向かって観察・評価していく考え方のことです🩺
末梢と中枢の違い
まずは用語の整理からしていきましょう😊
| 分類 | 内容 |
|---|---|
| 末梢 | 手足・皮膚・毛細血管など体の端 |
| 中枢 | 心臓・肺・脳など生命維持に重要な臓器 |
解剖学では「中枢神経(脳・脊髄)」と「末梢神経」という区分がありますが、看護では循環や全身状態の観察の視点として使うことが多いです。
一言でいうと?
末梢の変化から中枢の状態を推測するための考え方です。
例えば、手足が冷たい・チアノーゼがあるなどの末梢の変化は、「体の中で何かが起きているサイン」なんです。

だから最初に見るのがポイントだよ🩺
なぜ「末梢から中枢」で観察するのか
「なんとなく順番で見ている」になっていませんか?
実はこの考え方には、しっかりとした生理学的な理由があります🩺
① 末梢は異常の“最初のサイン”が出る場所
人の体は、異常が起きたとき命を守るために血流の優先順位を変える仕組みがあります。
例えばショック状態では、
- 脳
- 心臓
- 肺
といった重要臓器(中枢)に血液を優先的に送るため、末梢の血管は収縮します。
その結果どうなるかというと👇
- 手足が冷たくなる
- 皮膚が蒼白になる
- 末梢性チアノーゼが出る
つまり「末梢の変化=全身の異常のサイン」なんです。

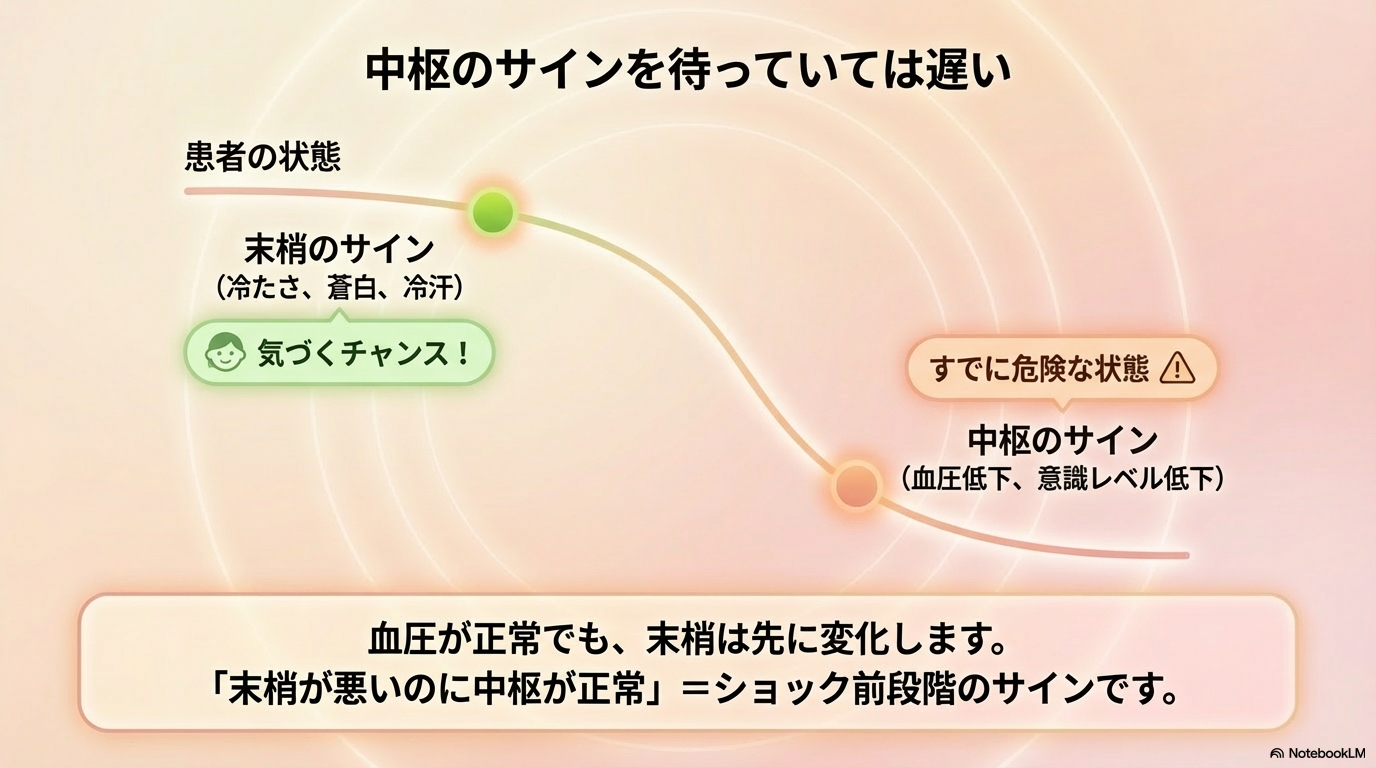
② 中枢から見ると“異常の発見が遅れる”
血圧や意識レベルなどの中枢の変化は、ある程度状態が悪化してから出ることが多いです。
つまり👇
いきなり中枢だけを見ていると、
- 初期のショック
- 循環不全の前段階
を見逃してしまう可能性があります。
早期発見のためには「末梢→中枢」が必須なんです。
③ 観察の抜け漏れを防げる
もうひとつ大事なのが「順番の統一」です。
末梢→中枢で見ることで、
- 毎回同じ流れで観察できる
- 変化に気づきやすくなる
- 申し送りがしやすくなる
というメリットがあります😊
逆に順番がバラバラだと、「いつから悪化していたのか」が分かりにくくなってしまいます。
🌸看護スキルをもっと深めたい方へ
フィジカルアセスメントや急変対応に不安がある方は、実践的に学べる教材やサポートを活用するのもおすすめです😊
👉 自分のペースで学べる看護学習サービスをチェックしてみてください
フィジカルアセスメントでの使い方
ここが一番大事なところです😊
「末梢から中枢」は知識だけでなく、実際の観察の流れとして使えることが重要です。
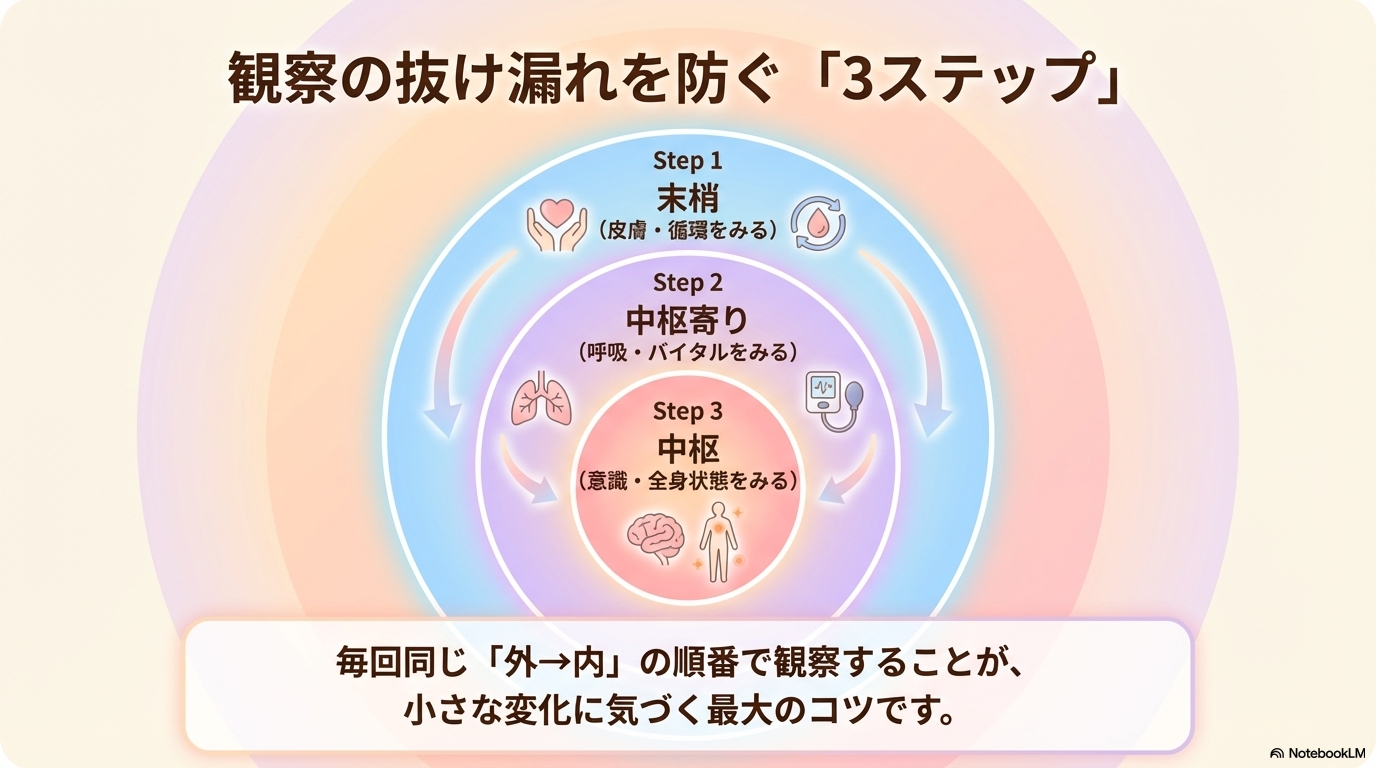
観察の基本的な順番
ベッドサイドでは、次のような流れで見ると整理しやすいです👇
| 順番 | 観察内容 | 具体例 |
|---|---|---|
| ① 末梢 | 皮膚・循環 | 冷感、チアノーゼ、浮腫、CRT |
| ② 中枢寄り | 呼吸・循環 | 呼吸数、SpO2、心拍数、血圧 |
| ③ 中枢 | 神経・全身状態 | 意識レベル、尿量、不穏 |
「外→内」の順番で見ることで、状態の変化を見逃しにくくなります。
末梢で見るポイント
まず最初にチェックするのが末梢です🩺
- 皮膚色(蒼白・チアノーゼ)
- 冷感(手足が冷たいか)
- 発汗(冷汗)
- 浮腫(左右差も確認)
- CRT(毛細血管再充満時間)
- 末梢脈(橈骨・足背動脈)
特にCRT(爪を押して色が戻るまでの時間)は、末梢循環の指標としてよく使われます。
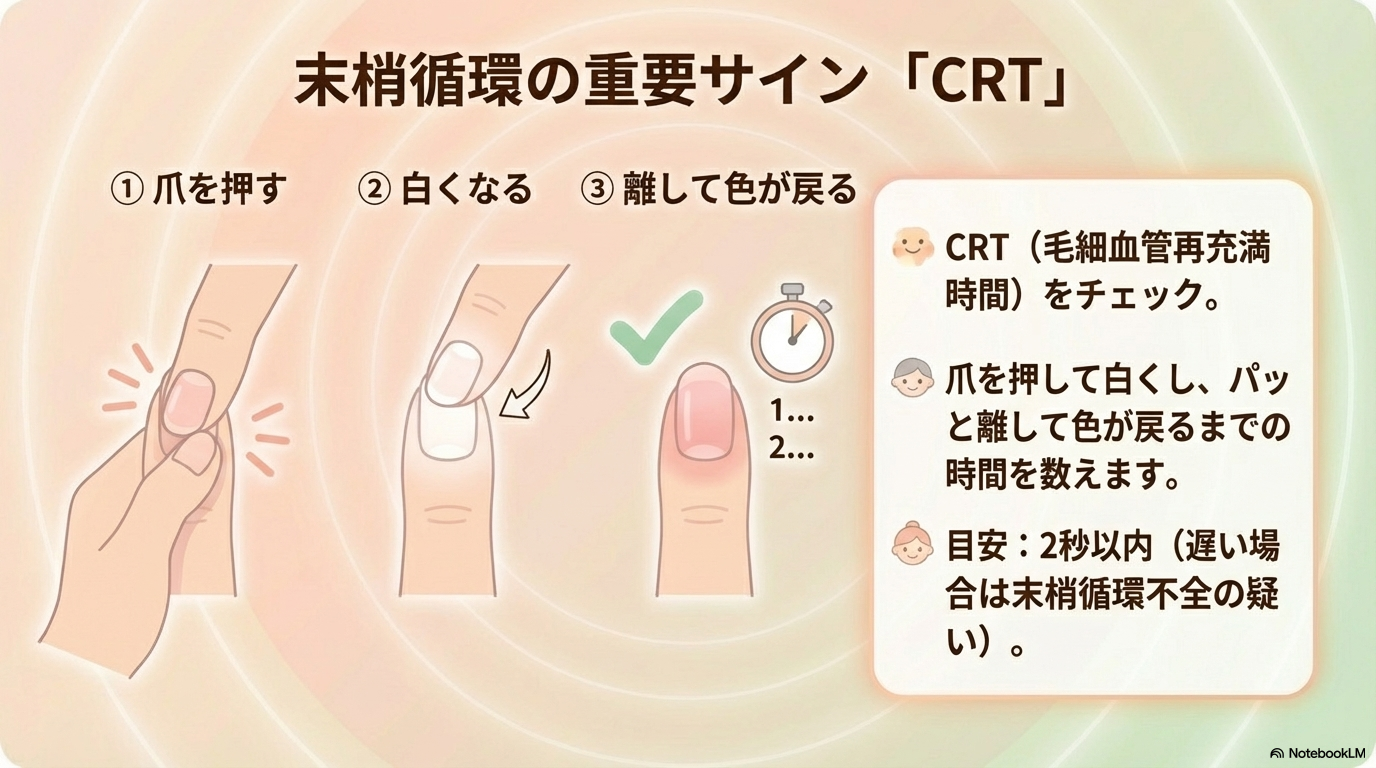
目安は「2秒以内」です。

数値より先に気づけるポイントなのよね😊
中枢寄りで見るポイント(呼吸・循環)
次に、生命維持に関わる機能を見ていきます。
- 呼吸数・リズム
- SpO2
- 努力呼吸の有無
- 心拍数
- 血圧
ここでは数値+見た目の両方を確認するのがポイントです。
例えば、SpO2が正常でも努力呼吸があれば、状態悪化の前兆の可能性があります。
中枢(意識・全身状態)で見るポイント
最後に中枢の評価です。
- 意識レベル(JCS・GCSなど)
- 不穏・落ち着きのなさ
- 尿量
特に尿量は、腎臓の血流=全身循環の指標として重要です。
尿量低下はショックのサインのひとつなので注意しましょう。
実際の観察イメージ
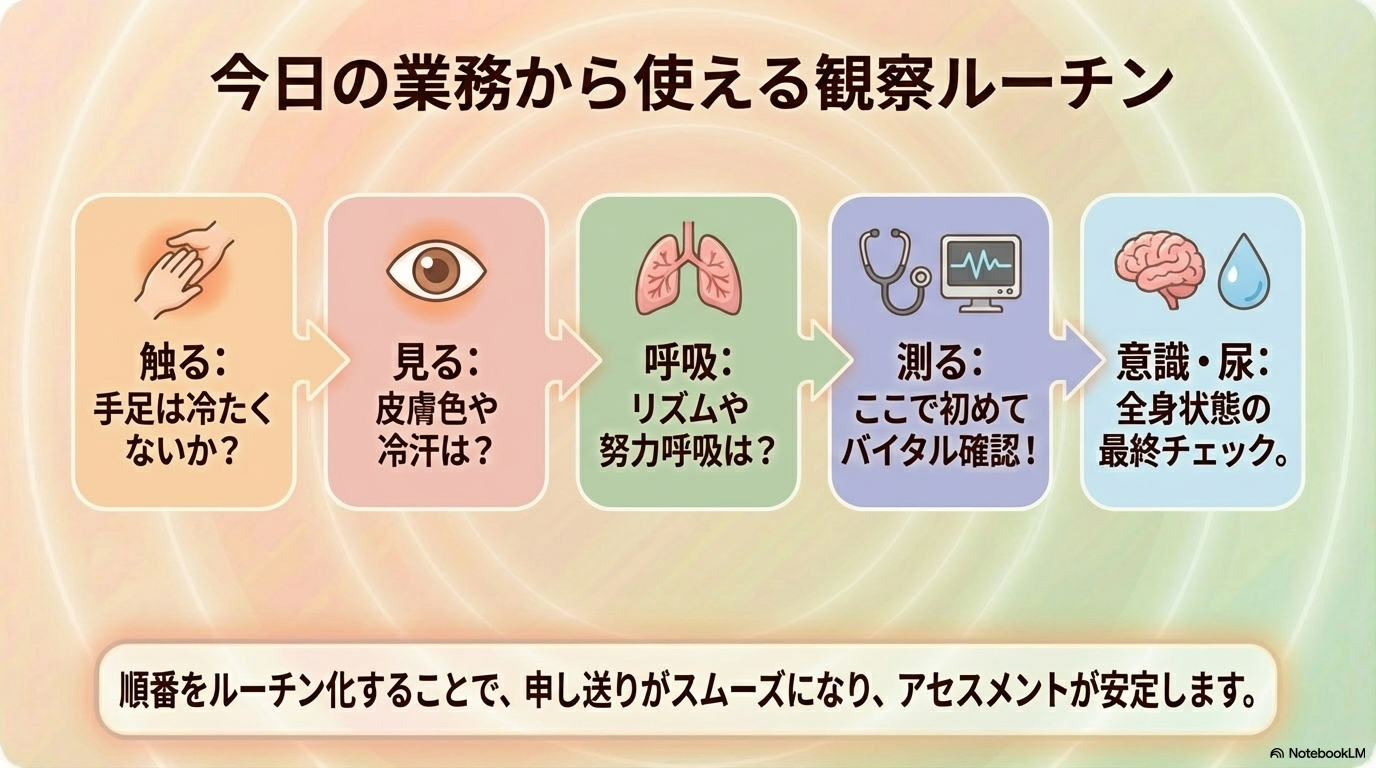
新人さんにおすすめなのは、この流れをルーチン化することです😊
例えば👇
- 手足触る(冷たい?)
- 皮膚色を見る
- 呼吸を見る
- バイタル確認
- 意識・尿量チェック
このように毎回同じ順番で見ることで、
- 変化に気づきやすい
- アセスメントが安定する
ようになります🌸
臨床でよくあるケースと判断のコツ
「末梢から中枢」は、実際の現場でこそ力を発揮します。
ここでは、よくあるケース別にどう考えるかを解説します😊
① ショック初期
ショックの初期は、まだ血圧が保たれていることも多いです。
だからこそ、末梢の変化が重要になります。
| 観察部位 | 所見 | 意味 |
|---|---|---|
| 末梢 | 冷感・冷汗・蒼白 | 末梢血管収縮=循環不全のサイン |
| 中枢 | バイタルほぼ正常 | まだ代償されている状態 |
「末梢が悪いのに中枢が正常」=ショック前段階の可能性です。

② 脱水
脱水も末梢から変化が出やすい状態です。
- 皮膚乾燥
- 皮膚ツルゴール低下(皮膚の張りが低下すること)
- 末梢冷感
進行すると👇
- 血圧低下
- 頻脈
- 尿量減少
といった中枢の変化が出てきます。
末梢→中枢へと変化が広がるイメージで考えると理解しやすいです😊
③ 急変前のサイン
急変は「突然」ではなく、実は前兆があることが多いです。
そのサインの多くが末梢に出ます。
- 急な冷感
- 冷汗
- 顔色不良
- 末梢チアノーゼ
その後👇
- 意識レベル低下
- 呼吸異常
- 血圧低下
へと進行していきます。
「末梢の違和感に気づけるか」が急変対応の分かれ道になります。
判断のコツ(まとめ)
迷ったときは、この流れで考えてみてください👇
- まず末梢:冷たい?色は?汗は?
- 次に中枢:バイタル・呼吸・意識
- 両方つなげて「全身状態」を判断
この思考ができると、「なんとなく観察」から卒業できます😊
よくある間違いと注意点
「末梢から中枢」はシンプルですが、意外と間違いやすいポイントがあります。
ここを押さえるだけで、アセスメントの質が一気に上がりますよ😊
① いきなりバイタルだけ見る
新人さんに多いのが、
- まず血圧
- まずSpO2
といった数値から入る観察です。
もちろん大事ですが、それだけだと初期変化を見逃す可能性があります。
「触る・見る」→「測る」の順番が大切です。

② 順番がバラバラになっている
観察の順番が毎回違うと、
- 変化に気づきにくい
- 申し送りが曖昧になる
といった問題が起きます。
「自分の観察ルーチン」を作ることが大切です。
③ 数値だけで判断する
例えば👇
- 血圧が正常だから大丈夫
- SpO2が保たれているから安心
こう思ってしまうこと、ありますよね。
でも実際は、
- 末梢冷感あり
- 冷汗あり
ならすでに危険なサインの可能性があります。
「数値+フィジカル」で判断することが重要です。
✅まとめ|この記事で学べる末梢から中枢
この記事での再重要部位👉
- 末梢から中枢=外側から内側へ観察する考え方
- 末梢は異常の早期サインが出る場所
- ルーチン化することで見逃しを防げる
記事のまとめ
「末梢から中枢」は、ただの覚える言葉ではありません。
患者さんの状態変化をいち早く捉えるためのとても重要な思考フレームです🩺
最初は難しく感じるかもしれませんが、
- 手足を触る
- 皮膚を見る
- 呼吸・バイタルを見る
この流れを意識するだけでも、観察力は確実に上がります😊
「なんとなく観察」から一歩抜け出して、
「意味のある観察」ができる看護師を目指していきましょう🌸






