「絶食明けの食事開始って、排ガスが出ていればOKですよね?」
「正直、いつも“なんとなく”で観察しているかも…。理由まで説明できる自信はないです。」
そんなお悩みありませんか??
この記事では
- 絶食後に食事を再開する“本当の判断基準”
- OKサインと中止サインの根拠
- リフィーディング症候群を見逃さない視点
が分かりますよ♪
結論👉
絶食後の食事開始は「排ガスの有無」だけでは判断できません。
絶食の理由・全身状態・電解質・消化器症状を総合して評価することが、安全な再開につながります。
この記事では、絶食からの食事再開を「なぜそれを見るのか?」という視点で、看護師さん向けにやさしく整理します🩺✨
絶食からの食事開始の注意点|まず押さえる基本原則
まず押さえておきたいのは、「食べられるかどうか」ではなく、「なぜ絶食だったのか」を理解することです。
同じ“絶食明け”でも、術後なのか、消化管出血後なのか、誤嚥リスクがあるのか、長期低栄養なのかで、見るべきポイントは変わります。
① まず評価するのは“絶食の理由”
絶食には必ず理由がありますよね。
たとえば:
- 消化管術後(縫合部保護・麻痺性イレウス予防)
- 消化管出血(再出血予防)
- 誤嚥性肺炎(誤嚥リスク軽減)
- 長期低栄養・摂取不能(全身状態悪化)
絶食理由=再開時のリスクです。
ここが理解できていないと、「とりあえず排ガスが出たから開始」という判断になってしまいます。
② 一気に通常量へ戻さない
絶食後の消化管は、いわば“しばらく使っていなかった筋肉”のような状態です。
そのため、
- 水分
- 流動食
- 三分粥
- 五分粥
- 全粥・常食
と、段階的に進めるのが基本です。
これは消化管への負担を軽減するためだけでなく、症状が出た場合にどの段階で問題が起きたのかを特定するためでもあります。
③ 排ガスだけにこだわらない
「排ガスが出たら食事開始」
よく聞く基準ですよね。
もちろん排ガスは腸管運動再開のサインのひとつです。
しかし、日本消化器外科学会の術後管理の考え方でも、腹部症状や全身状態を含めた総合評価が重要とされています。
見るべきは:
- 腹部膨満の有無
- 腹痛の程度
- 嘔気・嘔吐
- 腸蠕動音
- バイタルサイン
「出たかどうか」ではなく、「安全に消化できる状態かどうか」が本質です。

次の章では、実際にOKサインと中止サインをどう見分けるのかを具体的に整理していきます。
食事開始のOKサインと中止サイン|総合判断の視点
「医師から今日から食事開始で、と指示が出ました。」
このとき大切なのは、“出た指示をそのまま通す”のではなく、安全に実施できるかを確認する視点です。
ここでは、開始してよいサインと一度立ち止まるべきサインを整理します。
① 食事開始OKサイン
| 観察項目 | なぜ見るのか(根拠) |
|---|---|
| 排ガスあり | 腸管運動再開の目安になるため |
| 腹部膨満なし | ガス貯留や麻痺性イレウス悪化の兆候がないか確認 |
| 腹痛軽度または消失 | 炎症や縫合不全リスクの悪化がないか判断 |
| 嘔気・嘔吐なし | 消化管が内容物を処理できる状態か確認 |
| バイタル安定 | 全身循環が保たれているかの指標 |
ここで大事なのは、「1つあればOK」ではないということです。
消化器症状+全身状態をセットで見るのが原則です。
② 食事開始を迷う・中止を考えるサイン
| 症状 | 考えられるリスク |
|---|---|
| 腹部膨満の増悪 | 腸管運動低下・イレウス再燃 |
| 持続する腹痛 | 炎症・縫合部トラブル |
| 嘔吐 | 内容物停滞・誤嚥リスク |
| 頻脈・血圧低下 | 出血・循環不全 |
| SpO₂低下 | 誤嚥・呼吸状態悪化 |
特に嘔吐+腹部膨満がそろった場合は、麻痺性イレウスや再閉塞を疑います。
また、消化管出血後であれば、黒色便・血圧低下・頻脈は再出血サインの可能性があります。
③ 排ガスだけで判断してはいけない理由
「排ガスが出た=腸は動いている」
これは一部正しいですが、十分条件ではありません。
腸蠕動があっても、炎症や浮腫が残っていれば処理能力は不十分です。
だからこそ、“機能が戻ったか”ではなく“安全に処理できるか”で判断します。

次章では、絶食が長引いた患者さんで特に注意が必要なリフィーディング症候群を整理します。
リフィーディング症候群を見逃さない|「なぜ慎重に始める?」の根拠
3年目くらいにになると、絶食明けの患者さんを受け持つ機会が増えますよね。
ここで一段レベルアップするポイントが、リフィーディング症候群(Refeeding syndrome)の視点です。
「食べさせたら元気になるはず」が、逆に急変の引き金になることがある
👉これがリフィーディングの怖さです。
リフィーディング症候群とは?ざっくり一言で
長く飢餓状態だった体に栄養(特に糖質)が入ることで、インスリン分泌が増え、リン(P)・カリウム(K)・マグネシウム(Mg)などが細胞内へ急激に取り込まれる状態です。
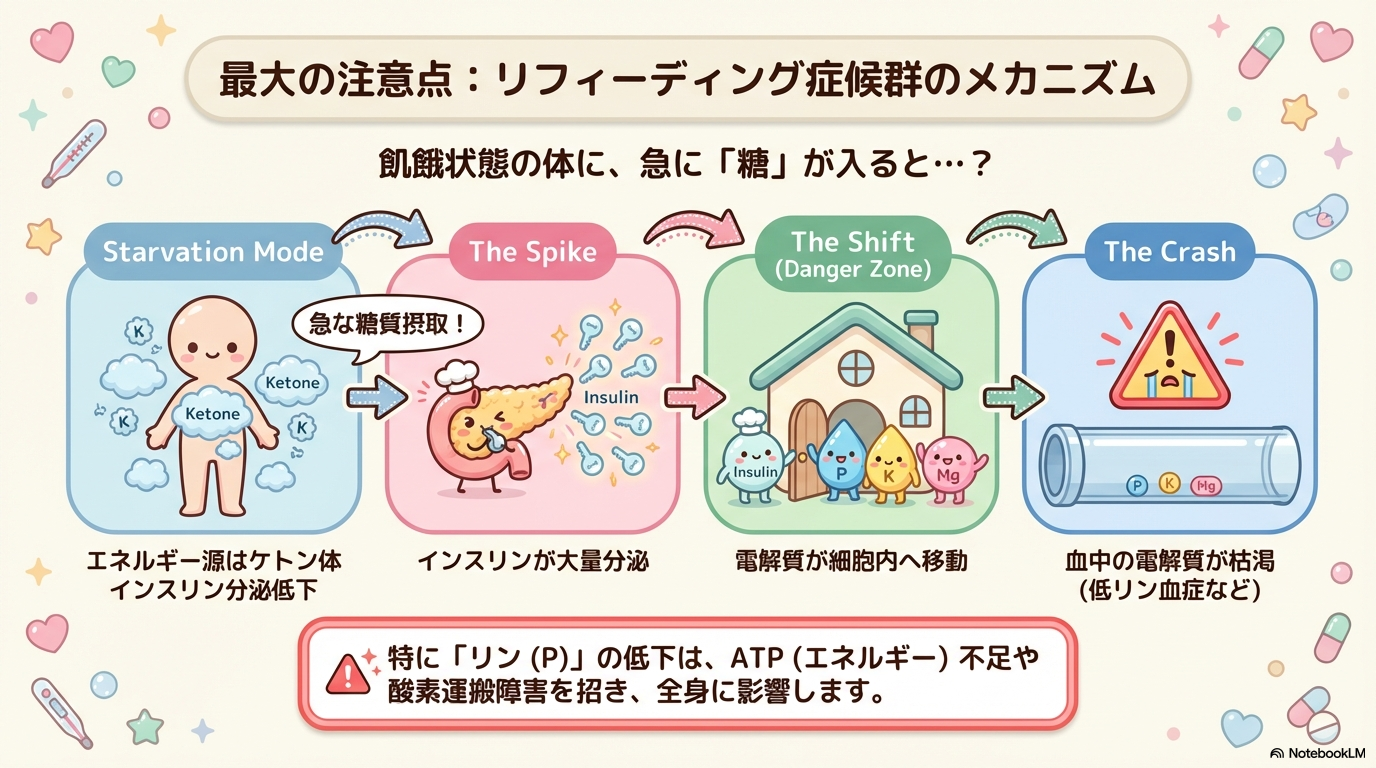
その結果、不整脈・心不全・呼吸不全・けいれんなどにつながることがあります。学術レビューでも、リフィーディング症候群は入院患者で重篤化しうる状態として注意喚起されています(ASPENコンセンサス)
① まず“リスクがある人”を見抜く(ここが看護の強み)
リフィーディングは「全員に起きる」わけではありません。
だからこそ、始める前の見立てが大切です。

| 高リスクを疑う状況 | なぜ危ない?(理由) |
|---|---|
| 10日以上のほぼ絶食/摂取不良が続く | 体内のビタミン・電解質が枯渇しやすく、栄養開始で急変しやすい |
| 著明な体重減少・低BMI | 飢餓状態が長いほど、代謝変化が急になる |
| 低リン血症・低K・低Mgがすでにある | 栄養開始でさらに下がると不整脈などのリスク |
| アルコール多飲・慢性疾患・高齢で低栄養 | ビタミンB1不足や栄養欠乏が隠れていることがある |
▶︎例えば、BMI16未満や、血清リン値2.5mg/dL未満の場合はリフィーディング症候群のリスクが高いとされています。

② “少量から”の具体的な考え方(10–20 kcal/kg/日が目安)
「少量から始める」は、ただの慣習ではありません。
複数の臨床レビューや病院内ガイド(英国系の臨床ガイド等)では、開始時のエネルギーを10–20 kcal/kg/日程度に抑え、4〜7日かけて段階的に増やす考え方が示されています。
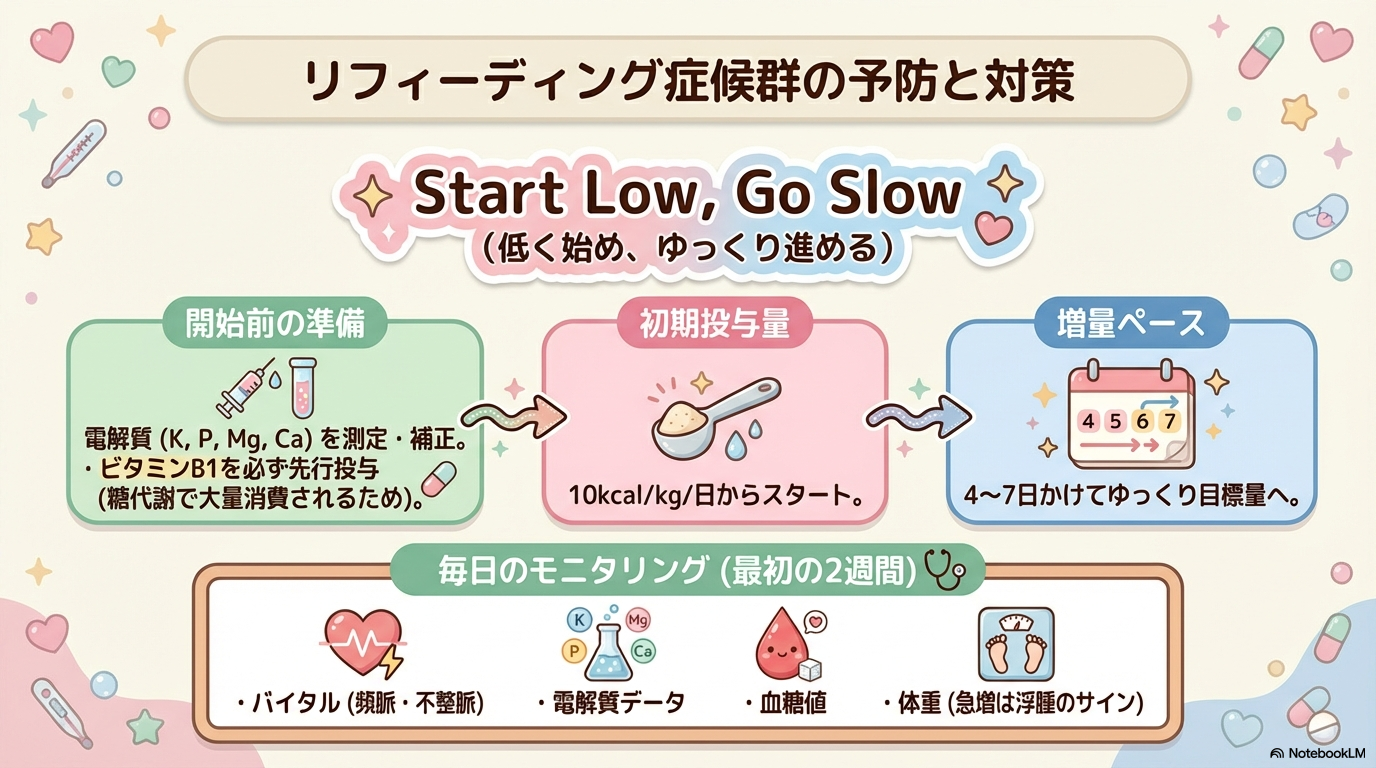
ここでの看護のポイントは、医師・栄養士のプランを前提にしつつ、
- 「急に食上げされていないか」
- 「開始前に電解質が見られているか」
を確認することです。
③ ビタミンB1(チアミン)と電解質|“なぜ最初が勝負?”
栄養(特に糖質)が入ると代謝が回り始め、ビタミンB1とリン・K・Mgの需要が急増します。
そのため、国際的なコンセンサスやレビューでは、栄養開始前〜開始直後にチアミン補給と電解質補正・モニタリングが重要とされています(ASPENコンセンサス)。
3年目さん向けに、現場での“確認ポイント”を短くまとめると👇
| 開始前〜開始後数日で確認したい項目 | 見落とすとどうなる? |
|---|---|
| リン(P) | 呼吸筋低下・心機能低下・意識変化などにつながりうる |
| K・Mg | 不整脈リスクが上がる |
| 血糖 | 高血糖→浸透圧利尿、脱水・電解質変動が起きやすい |
| 体重・浮腫・入出量 | 水分貯留(急な体重増加)=循環負荷のサインになりうる |
④ ベッドサイドで気づく“初期サイン”
リフィーディング症候群は、採血だけではなく看護観察で先に気づけることがあります。
- 頻脈・不整脈っぽい脈
- 呼吸数の増加/SpO₂低下
- 急なだるさ・筋力低下・意識のぼんやり
これが出たときは、「食事開始の影響で電解質が動いているかも」と疑えると判断が早くなります。
結論👉
長期絶食・低栄養の患者さんは「少量から開始+電解質と体液の頻回チェック」が基本です。
食上げの速さより、まず安全が最優先です。
次の章では、絶食明けに“必ず使える”食事開始後の観察ポイント(消化器・呼吸・体液)を、ベッドサイドでそのまま使える形にまとめます🩺✨
🩺 今の環境、本当に安全に学べていますか?
リフィーディング症候群のように、“知らなければ危険な知識”は意外と多いですよね。
「ちゃんと教えてもらえているのかな…」
「この病棟の安全体制って本当に大丈夫?」
そんな不安を感じたことはありませんか?
あなたに合った教育体制のある職場を、代わりに探します。

食事開始後の観察ポイント【ベッドサイド編】
食事開始の指示が出たあと、本当に大事なのはここからです。
「開始できた」ではなく、「安全に続けられるか」を見ていきます。
3年目になると、“何を見るか”は知っていますよね。
ここでは一歩進んで、「なぜその変化が危険なのか」まで説明できる視点で整理します。
① 食直後〜2時間の観察(初動がいちばん大事)
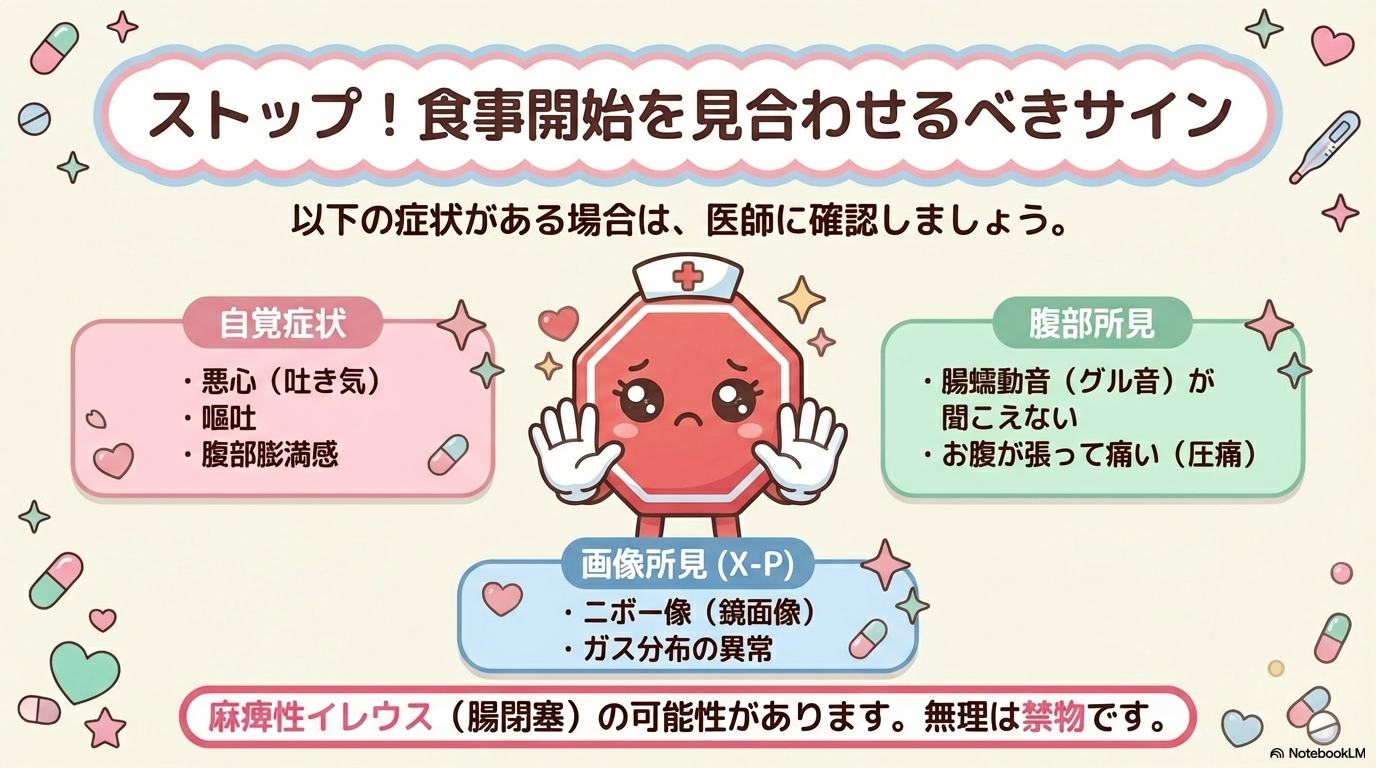
| 観察項目 | なぜ重要? |
|---|---|
| 悪心・嘔吐 | 消化管が処理しきれていないサイン。誤嚥リスクも上昇。 |
| 腹部膨満 | ガス停滞・麻痺性イレウス悪化の可能性。 |
| 腹痛の増悪 | 炎症再燃・縫合部トラブルの可能性。 |
| SpO₂低下・湿性ラ音 | 誤嚥や誤嚥性肺炎のサイン。 |
嘔吐+SpO₂低下があれば、まず誤嚥を疑います。
特に誤嚥性肺炎後の再開では、「むせの有無」だけでなく、食後の呼吸状態まで見ます。
食事=消化器だけの問題ではないという視点が重要です。
② 半日〜翌日までに見る消化器サイン
すぐに症状が出なくても、あとから変化することがあります。
- 腹部膨満が徐々に強くなる
- 排ガスが止まる
- 水様下痢が続く
- 排便が全くない+膨満
例えば、排ガスが止まり膨満が増強した場合、再度イレウス方向へ傾いている可能性があります。
下痢も「出た=よかった」ではありません。
急激な高浸透圧負荷(濃度が高い栄養)による消化管負担の可能性もあります。
③ バイタル・全身状態の変化
| 変化 | 考えられる背景 |
|---|---|
| 頻脈 | 脱水・出血・電解質異常・循環負荷 |
| 血圧低下 | 再出血・循環不全 |
| 呼吸数増加 | 電解質異常・誤嚥・心不全 |
| 急な体重増加・浮腫 | 水分貯留(リフィーディング関連) |
ここで意識したいのは、
「食事開始=代謝が一気に動くイベント」だということ。
循環・呼吸・電解質に波及する可能性があるため、消化器だけを見ていては不十分です。
④ 食上げ(段階アップ)の判断
段階的に食事を上げるときは、
- 腹部症状が安定しているか
- バイタルが安定しているか
- 電解質が保たれているか
を確認します。
「昨日大丈夫だったから今日も上げる」ではなく、
“今この瞬間も安全か”を評価してから進めるのが原則です。

次の章では、場面別(術後・出血・誤嚥・低栄養)に見るべきポイントを整理します。
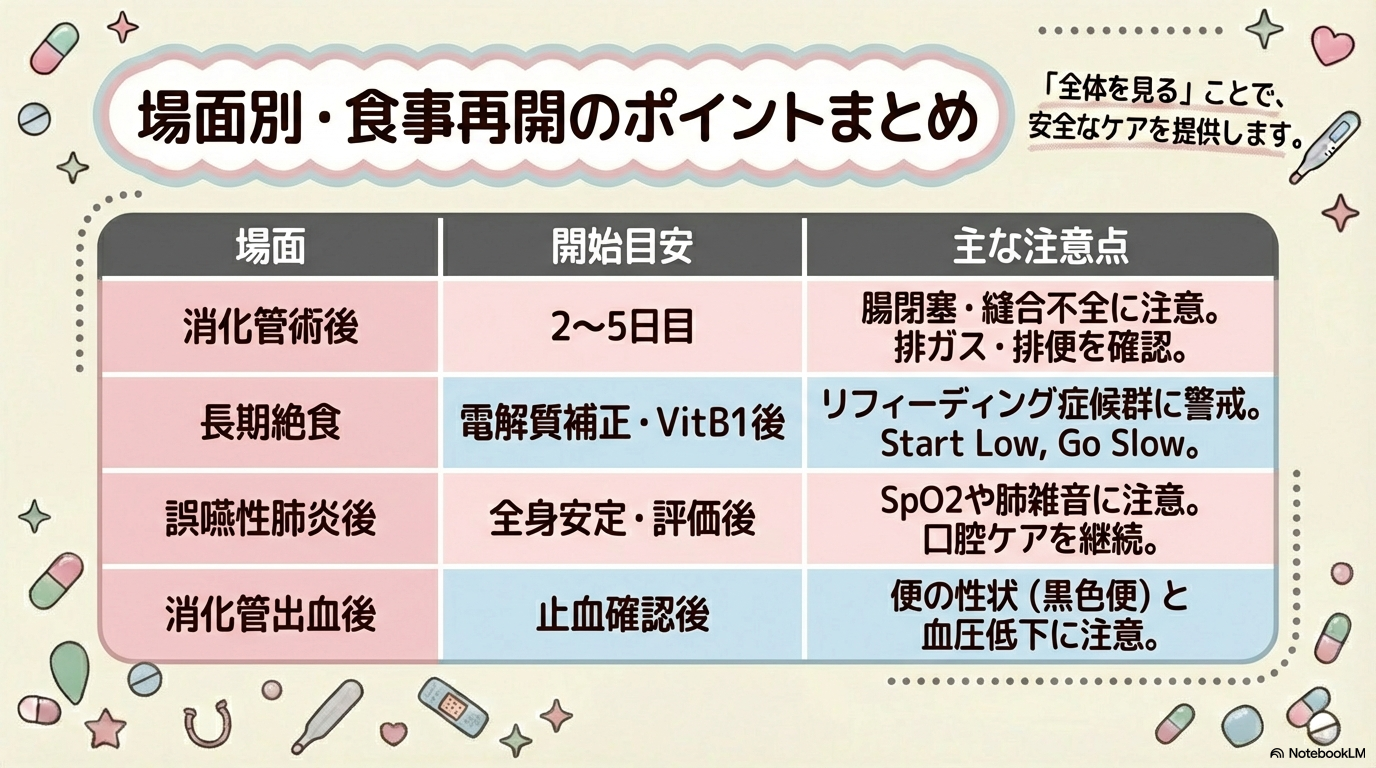
場面別|食事再開の判断目安
ここまでで「総合的に判断する」視点は整理できましたね。
では実際に、絶食の理由別に何を一番警戒するのかをまとめます。
絶食理由=再開時のリスクでしたよね。
場面ごとの“地雷ポイント”を押さえておきましょう🩺
① 消化管術後
消化管術後は、縫合部の安定と腸蠕動の回復が前提になります。
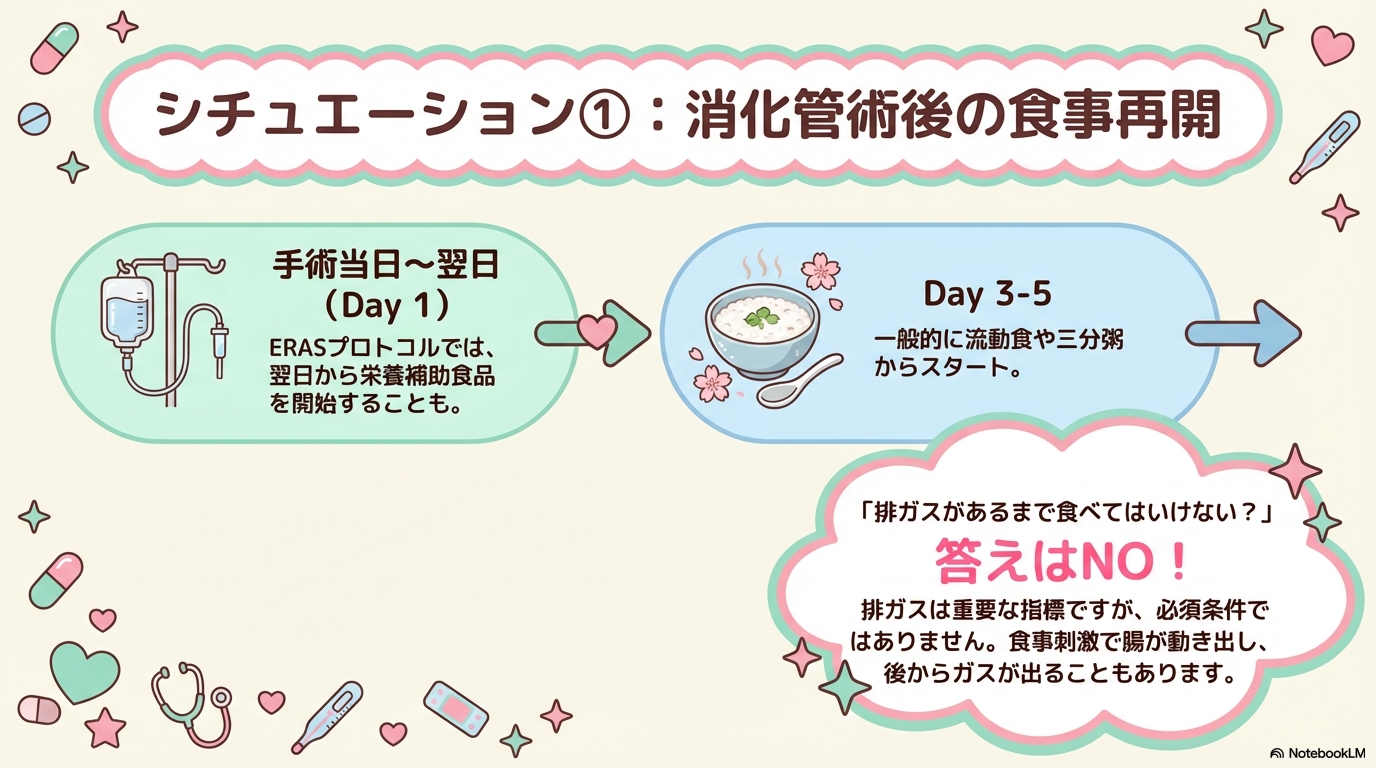
| 再開の目安 | 特に見るポイント |
|---|---|
| 腹部症状が落ち着いている | 腹部膨満・腹痛の有無 |
| 腸蠕動音確認 | 排ガス・排便の状況 |
| バイタル安定 | 頻脈・血圧低下(出血兆候) |
日本消化器外科学会の周術期管理の考え方でも、腹部症状と全身状態を踏まえた早期経口摂取が推奨されています。
術後で怖いのは、
- 縫合不全
- 麻痺性イレウス
「痛みが強まっていないか?」は最優先チェックです。
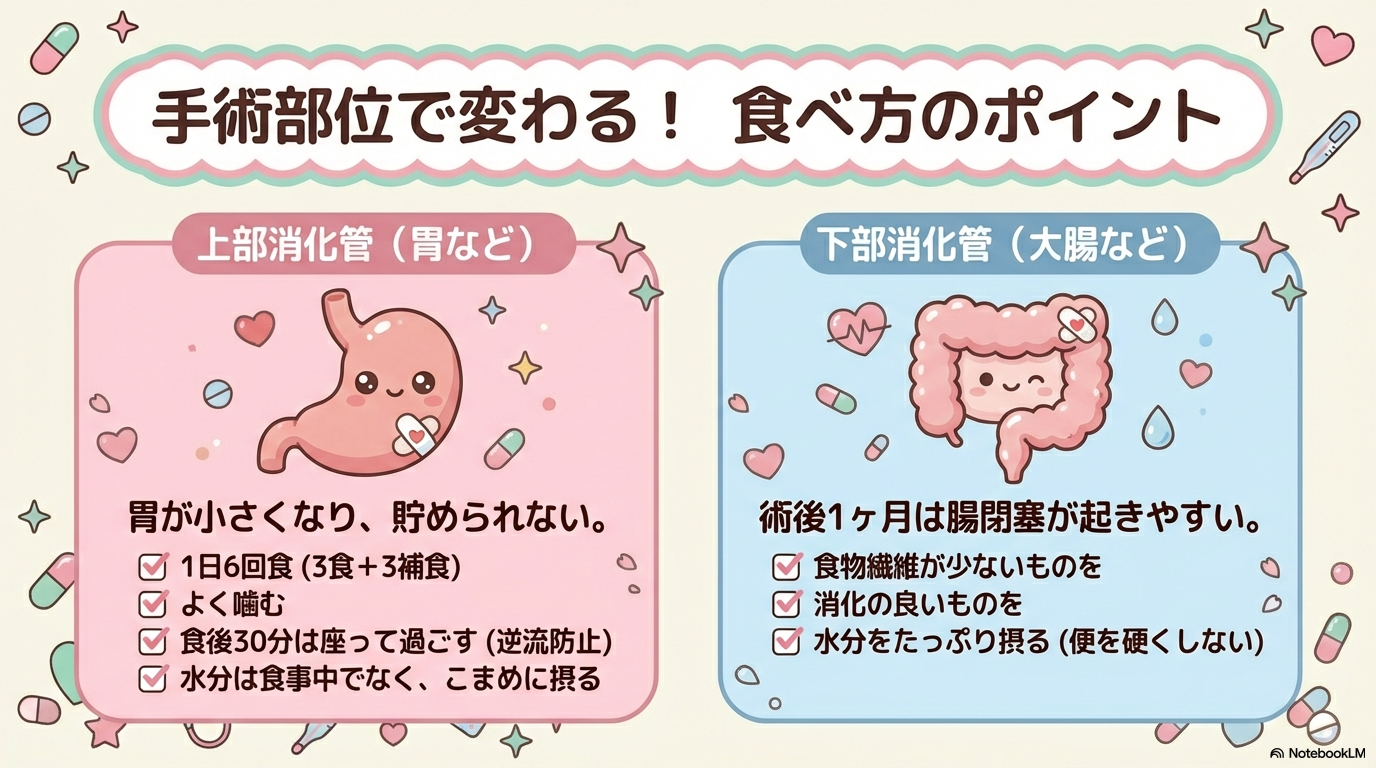
② 長期絶食・低栄養
ここはリフィーディング症候群のリスクが最も高い場面です。
| 再開の前提 | 重点観察 |
|---|---|
| 電解質補正済み | リン・K・Mg |
| ビタミンB1投与 | 不整脈・呼吸状態 |
| 低エネルギー開始 | 体重増加・浮腫 |
ASPENコンセンサスでも、低カロリー開始+電解質モニタリングが重要とされています。
ここでの合言葉は、「急がない」です。
③ 誤嚥性肺炎後
誤嚥性肺炎後の再開は、「腸が動くか」ではなく、嚥下機能が保たれているかがカギです。
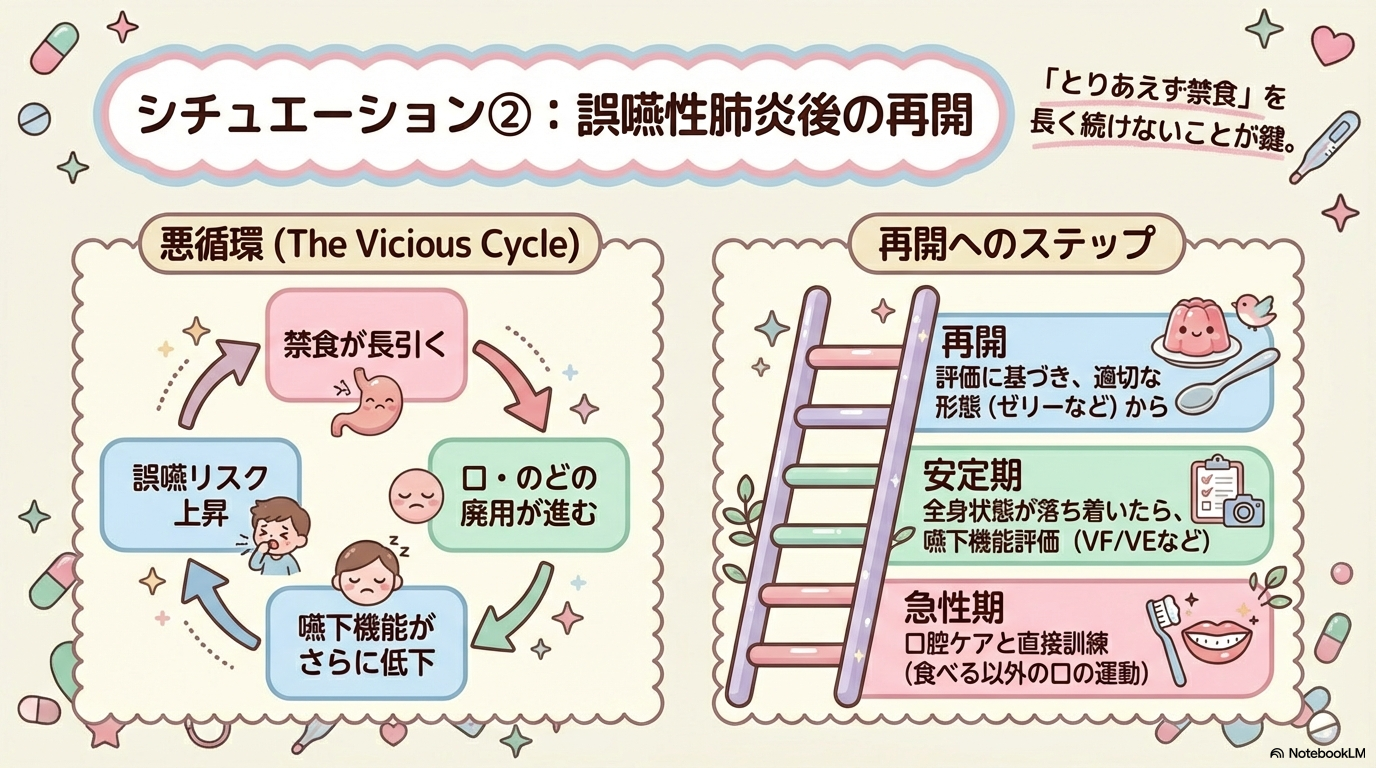
| 再開の目安 | 特に見るポイント |
|---|---|
| 全身状態安定 | SpO₂低下がない |
| 嚥下評価実施 | むせ・湿性嗄声 |
| トライアル摂取 | 食後の咳・呼吸音 |
「むせなかった」だけで安心しないこと。
食後の呼吸状態悪化は誤嚥のサインです。
④ 消化管出血後
再出血が最大のリスクになります。
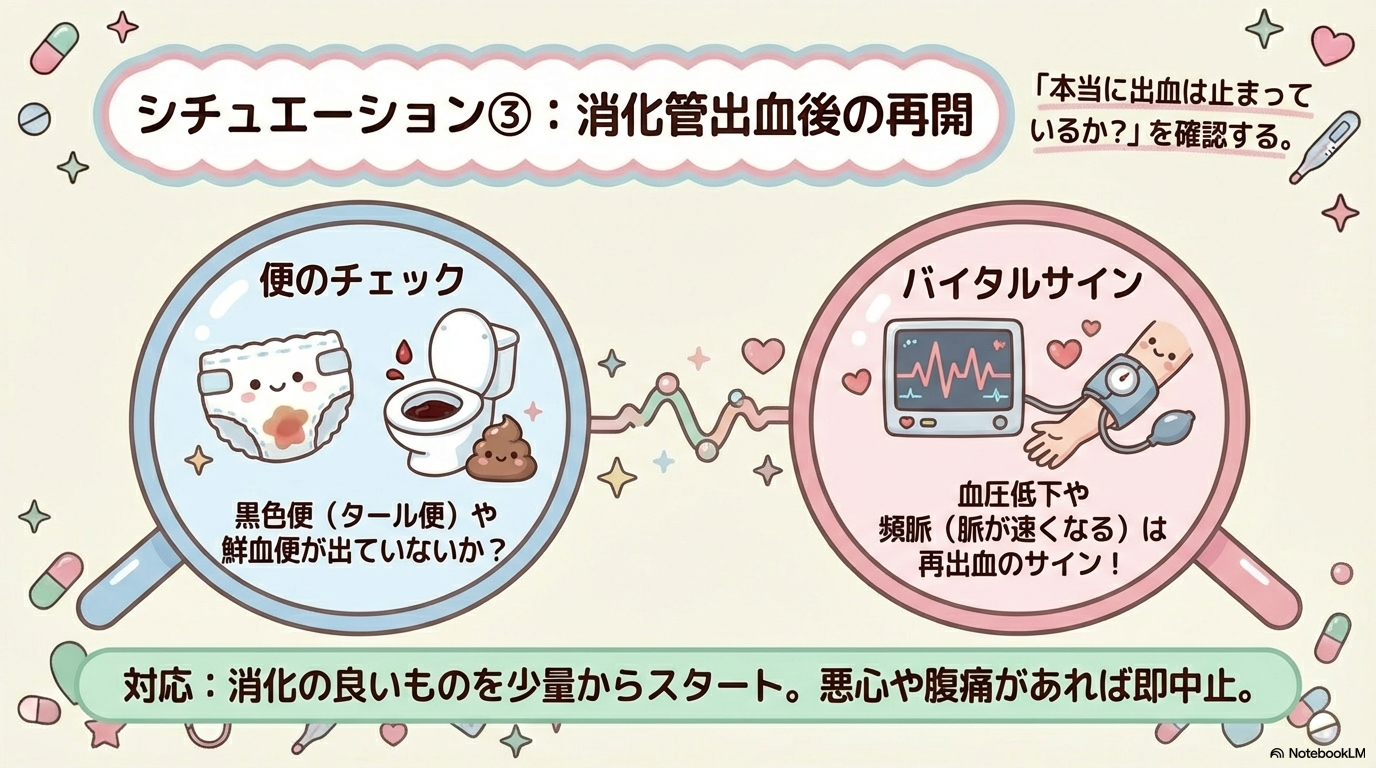
| 再開の目安 | 特に見るポイント |
|---|---|
| 止血確認 | 黒色便・血便 |
| バイタル安定 | 頻脈・血圧低下 |
便の性状は最も早い再出血サインのひとつです。
「黒い便が続いていないか?」は必ず確認しましょう。

次はよくあるQ&Aを整理します。
よくある疑問|絶食明けの食事再開Q&A
現場でよく迷うポイントを、短く整理します。
3年目だからこそ「なんとなく」ではなく、理由つきで答えられるようにしておきましょう🩺
Q1.排ガスがあれば必ず食事開始していい?
答え:排ガスは“条件のひとつ”にすぎません。
排ガスは腸蠕動再開の目安になりますが、
- 腹部膨満
- 腹痛の増悪
- 嘔気・嘔吐
- バイタル変動
があれば慎重に判断します。
「動いている」ことと「安全に処理できる」ことは別です。
Q2.絶食が長かった患者さんに、いきなり普通量はなぜ危険?
長期低栄養では、体は飢餓代謝に適応しています。
そこへ急に糖質が入るとインスリン分泌が増え、リン・K・Mgが急激に細胞内へ移動します。
その結果、
- 不整脈
- 呼吸筋低下
- けいれん
などにつながることがあります。
“食べさせすぎ”が急変の引き金になるのがリフィーディング症候群です。
Q3.食事再開後に下痢が出た。よかったサイン?
必ずしも良いサインではありません。
急激な浸透圧負荷や消化機能未回復による吸収不良の可能性もあります。
特に、
- 水様便が続く
- 腹部膨満が強まる
- バイタルが変動する
場合は注意します。
Q4.誤嚥が心配な患者さんで、むせがなければ安全?
むせがなくても、不顕性誤嚥の可能性があります。
そのため、
- 食後の湿性ラ音
- SpO₂低下
- 呼吸数増加
まで観察します。
「むせない=安全」ではありません。
Q5.食上げは何を基準に進める?
日数ではなく、
- 腹部症状の安定
- バイタル安定
- 電解質の維持
を確認して判断します。
「昨日大丈夫だった」ではなく「今日も大丈夫か」を確認する視点が大切です。
日数だけでなく、体重減少や電解質の変化も含めて判断します👀
Q6.絶食は何日までなら安全?
一概に「何日までなら安全」とは言えませんが、5日以上の摂取不良や10日以上のほぼ絶食がある場合は、リフィーディング症候群のリスクを考慮します。
次はこの記事の内容を整理して、現場で使える形にまとめます🩺✨
🌿 学びが評価される環境で働けていますか?
「なぜそれを見るのか」を考えられるあなたは、確実にレベルアップしています。
でも、その姿勢をきちんと評価してくれる環境でしょうか?
気になっている職場の実態、代わりに調査します。

✅まとめ|この記事で学べる絶食後の食事再開の判断視点
この記事での再重要部位👉
- 絶食理由=再開時のリスクと理解する
- 排ガスだけでなく「安全に処理できる状態か」で判断する
- 長期絶食ではリフィーディング症候群を常に疑う
記事のまとめ
絶食後の食事再開は、単なる「食事スタート」ではありません。
体の代謝・循環・呼吸が一斉に動き出すイベントです。
だからこそ、
- なぜ絶食だったのか
- 今の全身状態はどうか
- 電解質や体液は安定しているか
を総合的に評価する必要があります。
3年目のあなたなら、「排ガスが出たからOK」ではなく、
「今この患者さんは安全に消化・代謝できる状態です」と説明できる看護ができます。
理由がわかると、観察はブレなくなります。
そして、急変の“前ぶれ”にも気づけるようになります。
ぜひ明日のラウンドから、“なぜそれを見るのか?”を一度自分に問いかけてみてくださいね🩺✨
参考文献
■ 学会・ガイドライン・論文
- 日本消化器外科学会.周術期管理・早期経口摂取に関する考え方(ガイドライン・提言など)
- ASPEN(American Society for Parenteral and Enteral Nutrition). Consensus Recommendations for Refeeding Syndrome.
- Reber E, et al. Management of Refeeding Syndrome in Medical Inpatients. Journal of Clinical Medicine. 2019.
■ 参考(医療系解説記事・施設情報など)
- 看護roo!|術後の栄養管理・早期経口摂取に関する解説記事
- 岐阜赤十字病院|消化管術後食(分割食)について
- ナースプラス(マイナビ看護師)|リフィーディング症候群の解説
- Nutri.co.jp|リフィーディング症候群の基礎解説
- はてなナース|術後の食上げ時の観察ポイント
- はてなナース|消化管出血後の食事再開時の観察項目
- 摂食嚥下ケア関連解説資料(誤嚥性肺炎後の食事再開に関する情報)
※本文中では、学会・ガイドライン・査読論文に基づく内容を中心に構成しています。臨床では各施設のプロトコルを優先してください。





