「心電図って、どこから見ればいいのか分からない…」
「モニターが鳴ると焦るけど、正直ちゃんと読めている自信がない…」
この記事では
- 心電図判読の正しい順番
- 新人看護師がまず見るべきポイント
- 危険な波形の見抜き方と初期対応
が分かりますよ♪
結論👉
心電図は「調律→心拍数→P波→QRS→ST・T」の順番で見るだけで、初心者でも重要な異常を見抜けるようになります。
この記事では、心電図判読の基本と、現場で慌てないための見方をやさしく解説します😊
心電図判読が苦手な理由と新人がつまずくポイント
心電図が苦手…と感じている新人看護師さんはとても多いですよね。
実はそれ、センスや向き不向きの問題ではなく、「学び方」と「見方の順番」が整理されていないだけなんです。
まずは、なぜ心電図が難しく感じるのかを一緒に整理していきましょう😊
心電図が難しく感じる3つの理由
心電図が難しく感じる原因は、大きく3つあります。
- 波形の種類が多くて覚えきれない
- 正常と異常の違いが分かりにくい
- 現場でどう活かすかイメージできない
特に新人さんは、「全部覚えないといけない」と思いがちですよね。
でも実際の臨床では、すべての波形を完璧に読む必要はありません。
大切なのは、「危険な変化に気づけること」なんです🩺
「全部読もう」とするのが失敗の原因
心電図が苦手になる一番の原因は、
最初から全部読もうとすることです。
たとえばこんな経験ありませんか?
- 波形を見ても、どこから見ればいいか分からない
- とりあえず全部チェックしようとして混乱する
- 結局何も分からず不安になる
これは当然で、心電図には「見る順番」があるからなんです。
順番を知らずに読むのは、地図なしで知らない街を歩くようなもの。
だからまずは、「決まった順番で見る」ことが重要になります。
新人看護師は“完璧な判読”は不要
ここはかなり大事なので、しっかり押さえておきましょう。
新人看護師に求められているのは、
専門医レベルの判読ではありません。
必要なのは、次の3つです👇
- 正常かどうかをざっくり判断できる
- 危険な異常に気づける
- すぐに報告・対応できる
つまり、心電図は「診断するもの」ではなく、
「患者の異常に気づくためのツール」なんです。
この視点に変わるだけで、心電図のハードルは一気に下がりますよ😊

心電図判読の基本はこの順番だけ覚えればOK
ここがこの記事のいちばん大事なポイントです🩺
心電図は難しく見えますが、「決まった順番で見る」だけで、一気に理解しやすくなります。
まずはこの流れだけ覚えてください😊
判読の全体像(5ステップ)
心電図は、次の5ステップで見ていきます。
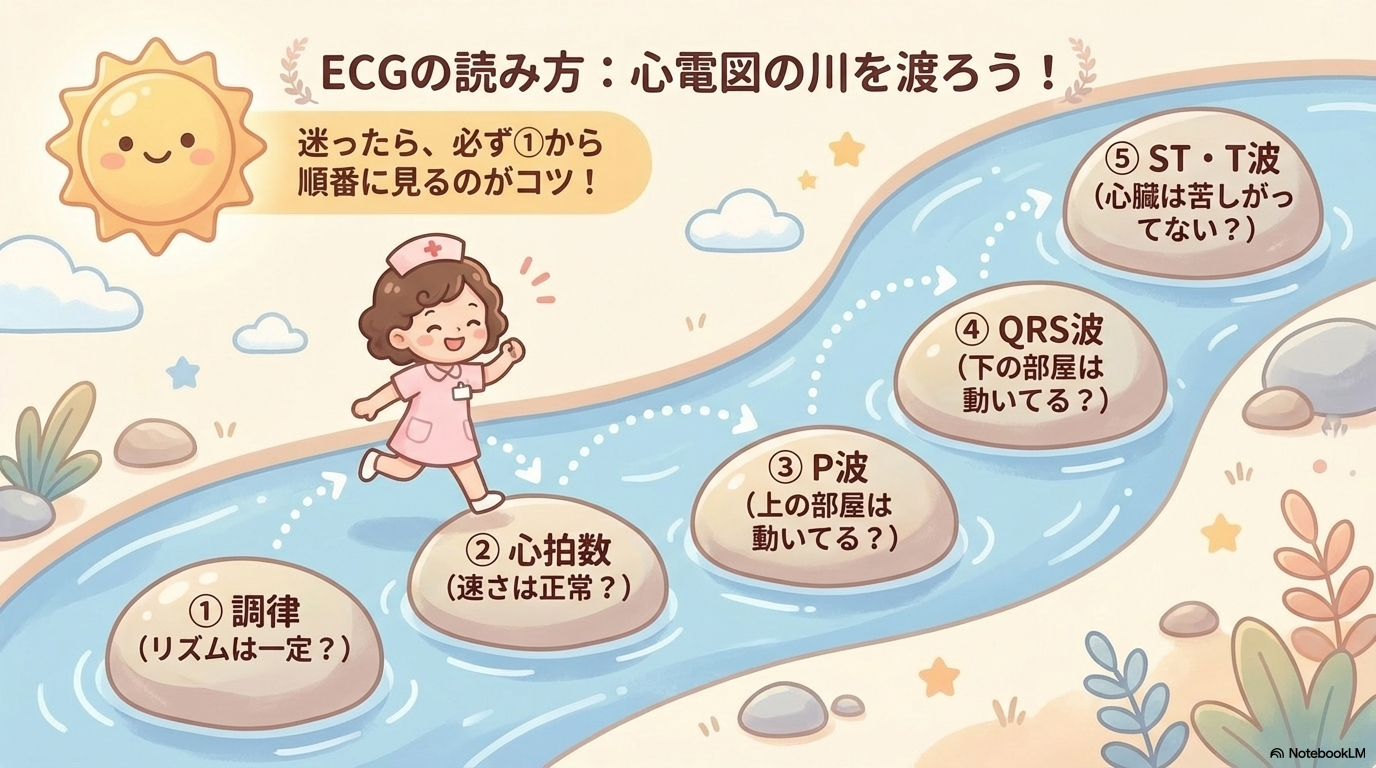
- ① 調律(リズム)
- ② 心拍数
- ③ P波
- ④ QRS波
- ⑤ ST・T波
この順番で見ることで、「どこが異常か」が自然と見えてきます。
逆に、この順番を飛ばしてしまうと、判断がブレてしまうので注意です。
Step① 調律(洞調律かどうか)を見る
まず最初に確認するのは「リズム」です。
ここでは、RR間隔が一定かを見ていきます。
- 一定 → 規則的(洞調律の可能性)
- バラバラ → 不整脈を疑う
さらに、P波が規則的に出ているかもチェックします。
👉洞調律については、こちらで詳しく解説しています。
| 👉洞調律の見分け方とポイントはこちら |
Step② 心拍数(頻脈・徐脈)を判断する
次に心拍数を確認します。
- 60〜100回/分 → 正常
- 100回/分以上 → 頻脈
- 60回/分未満 → 徐脈
心拍数は、患者の状態を判断する重要な指標です。
特に急変時は、頻脈や徐脈が最初のサインになることもあります。
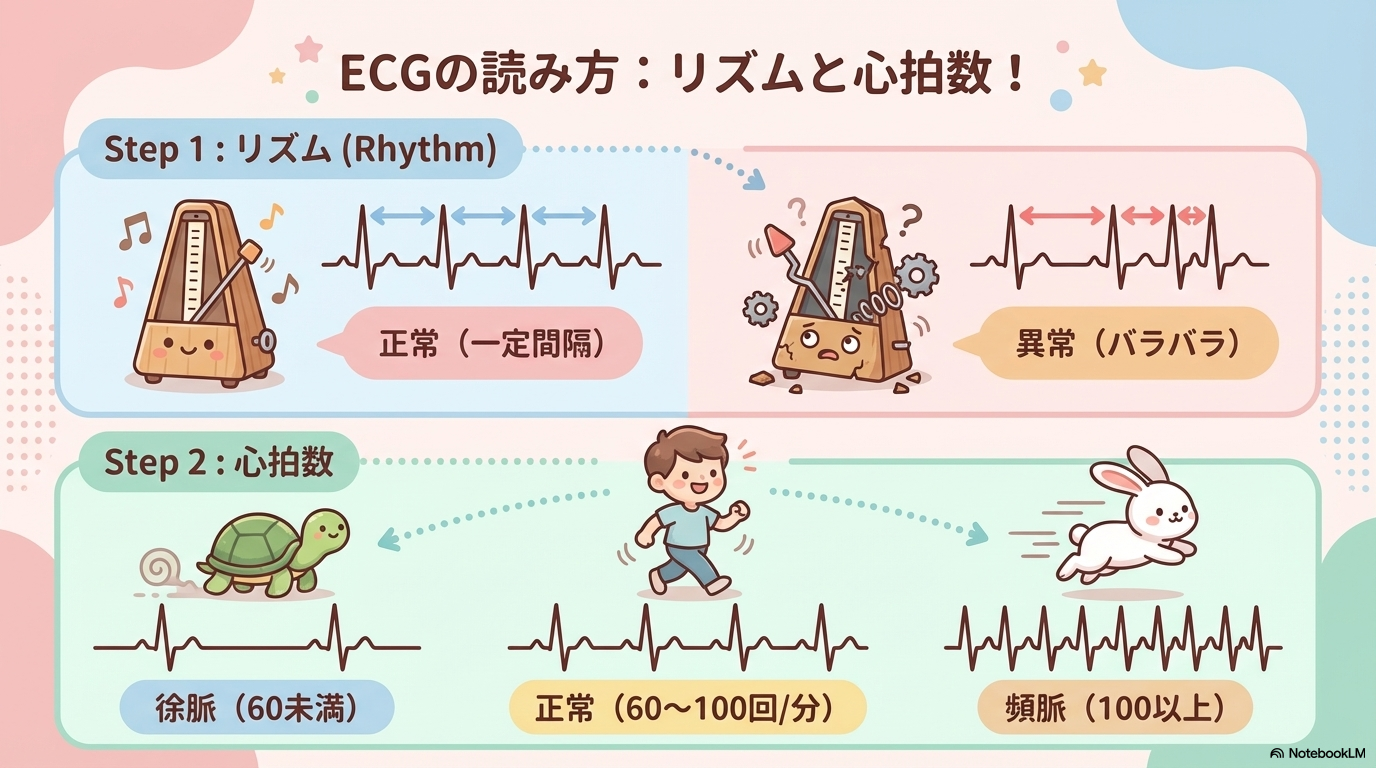
Step③ P波を見る(心房の異常)
P波は「心房の興奮」を表しています。
ここでは次のポイントを見ます。
- P波があるか
- 形が一定か
- QRSの前にあるか
もしP波が見えない場合は、心房細動(AF)などの不整脈を疑います。
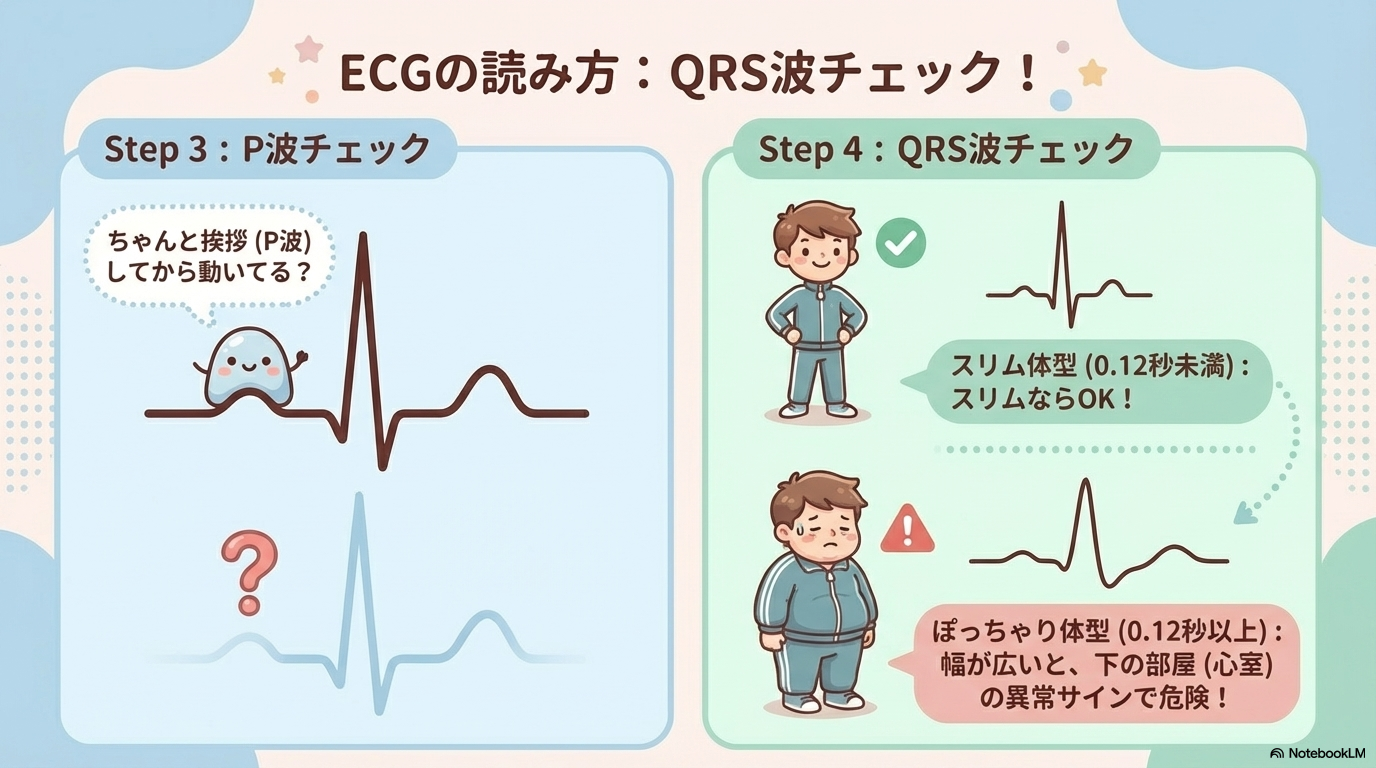
Step④ QRS波を見る(幅と形)
QRS波は「心室の興奮」です。
ここで重要なのは幅です。
- 狭い(0.12秒未満) → 正常に近い
- 広い(0.12秒以上) → 心室性不整脈の可能性
QRSが広い場合は、重篤な不整脈のサインであることもあるため注意が必要です。
Step⑤ ST・T波を見る(虚血のサイン)
最後にST部分とT波を確認します。
ここは「心筋虚血」や「心筋梗塞」に関わる重要ポイントです。
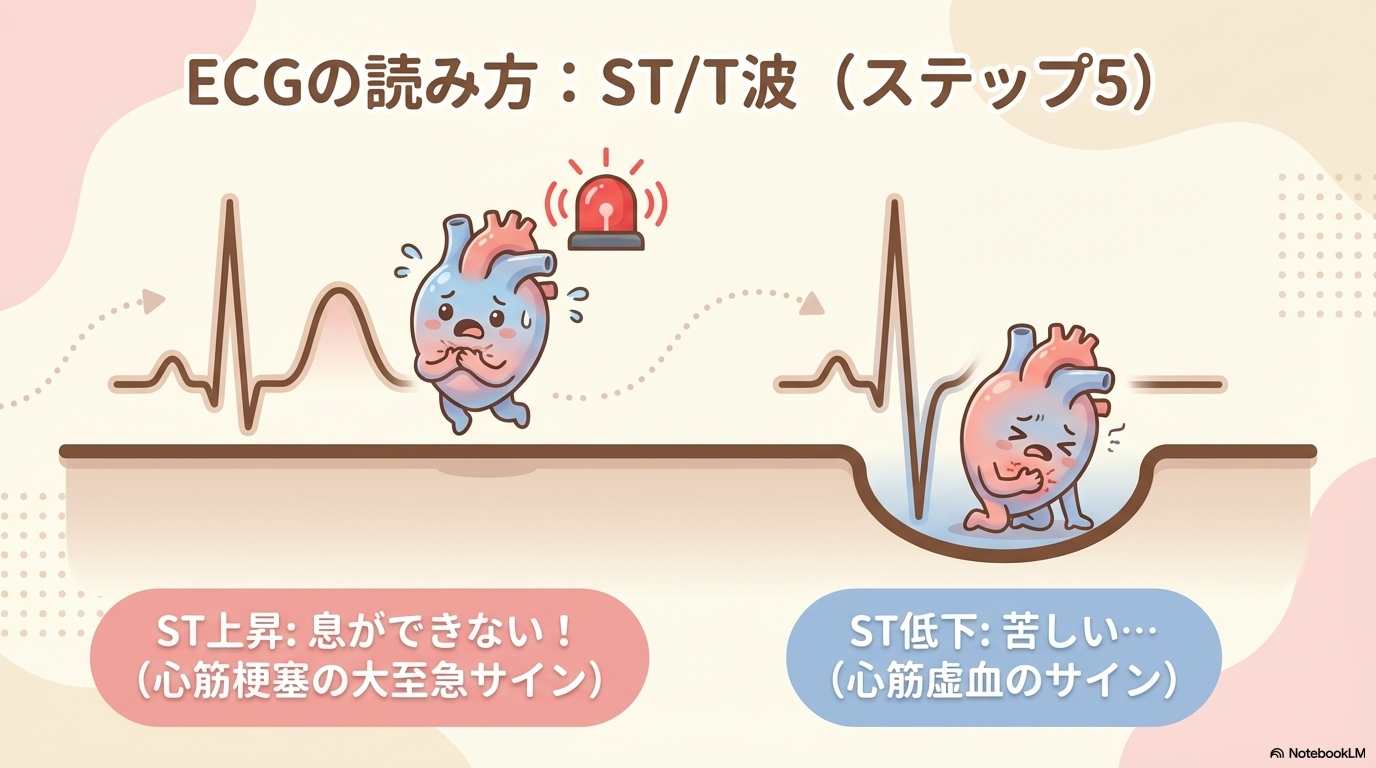
- ST上昇 → 心筋梗塞の可能性
- ST低下 → 虚血の可能性
- T波の変化 → 電解質異常など
👉ST変化については、こちらで詳しく解説しています。
この5ステップを習慣にすることで、心電図は一気に「読めるもの」に変わりますよ😊
新人看護師がまず覚えるべき代表的な不整脈
心電図は種類が多くて混乱しやすいですよね。
でも安心してください😊
新人看護師さんは、「よく出る+危険なもの」だけをまず押さえればOKです。
ここでは、臨床でよく出会う代表的な不整脈を解説します。
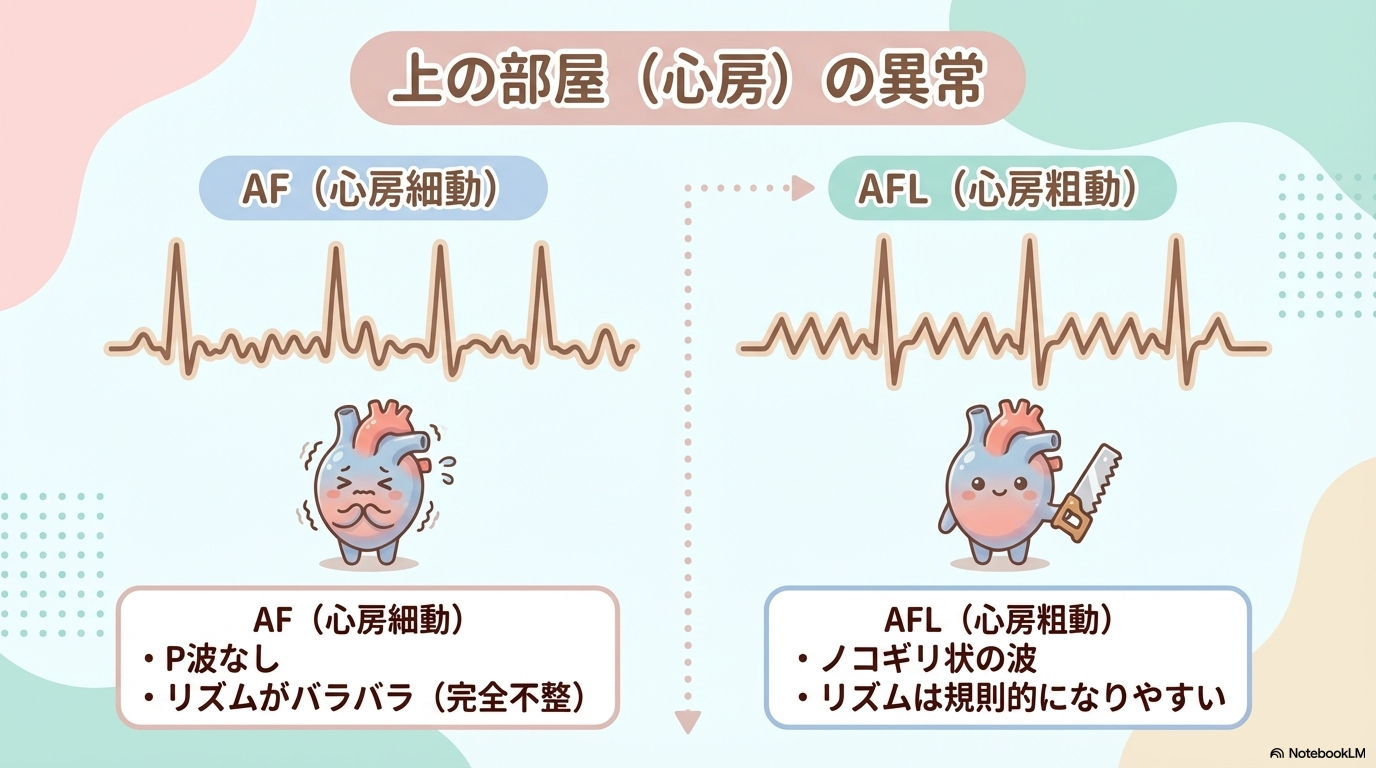
心房細動(AF)の見分け方とポイント
心房細動は、臨床で最もよく見る不整脈のひとつです。
- P波が消失している
- RR間隔がバラバラ(完全不整)
この2つがそろえば、まずAFを疑います。
AFはすぐに命に関わることは少ないですが、脳梗塞のリスクがあるため注意が必要です。
👉詳しい波形の見分け方や看護のポイントはこちら
心房粗動(AFL)の見分け方
心房粗動は、AFと似ていますが波形に特徴があります。
- ノコギリ状のF波(鋸歯状波形)
- 規則的なリズムになることが多い
AFとの違いは「規則性」と「波形の形」です。
見分けがつくようになると、判読の精度が一気に上がりますよ。
👉詳しくはこちら
心室頻拍(VT)は最優先で覚える
ここはかなり重要です⚠️
心室頻拍(VT)は、命に直結する不整脈です。
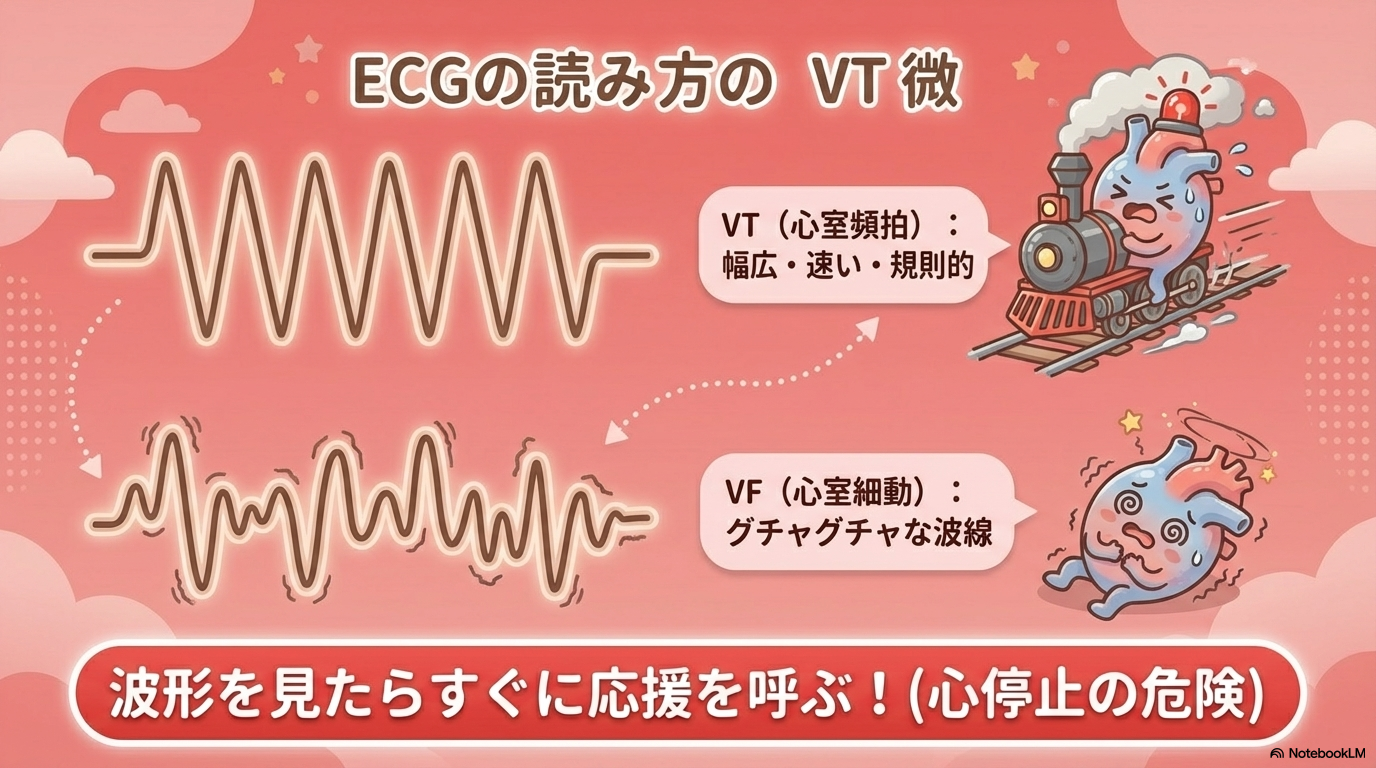
- QRSが広い
- 速い(100回/分以上)
- 規則的なことが多い
この特徴があれば、まずVTを疑います。
VTは心停止に移行する可能性があるため、即対応・即報告が必要です。
👉詳しい波形と対応はこちら
不整脈の全体像を理解したい人へ
ここまでで基本は押さえられていますが、
「全体像を整理したい」という方もいますよね。
👉不整脈の種類をまとめて理解したい方はこちら
まずはこの3つ(AF・AFL・VT)を確実に押さえるだけでも、現場での安心感がかなり変わりますよ😊
危険な心電図を見逃さないためのポイント
ここは臨床でとても重要なパートです🩺
心電図は「読めること」よりも、「危険な変化に気づけること」が何より大切です。
新人看護師さんは、まず「見逃してはいけない波形」を優先して覚えましょう。
見た瞬間に報告すべき波形
次のような波形は、見たらすぐに報告が必要です。
- 心室頻拍(VT)
- 心室細動(VF)
- 高度徐脈(著しい心拍数低下)
- 急激な波形の変化
これらは、循環が保てなくなるリスクがあり、命に直結する状態です。
特に重要なのは、「いつもと違う」変化に気づくことです。
正常かどうかだけでなく、「昨日と違う」「さっきと違う」という視点を持つと、異常に気づきやすくなります。
ST上昇・低下はなぜ危険か
ST変化は、心筋の血流状態を反映しています。
- ST上昇 → 心筋梗塞の可能性
- ST低下 → 心筋虚血の可能性
つまり、心臓の筋肉に血液が届いていないサインです。
この状態を放置すると、心筋壊死やショックに進行する可能性があります。
👉ST変化の詳しい見方はこちら
「波形だけで判断しない」が超重要
ここは新人さんがよくつまずくポイントです。
心電図は大切ですが、波形だけで判断してはいけません。
必ず、次の3つをセットで確認します👇
- 意識レベル
- 血圧・脈拍・SpO₂
- 症状(胸痛・息苦しさなど)
たとえば同じVTでも、
- 意識あり → 比較的安定
- 意識なし → すぐに対応が必要
このように、対応が大きく変わります。
だからこそ、「心電図+患者の状態」で判断することが重要なんです。
心電図はあくまで“ヒント”。
最終的に見るべきなのは、患者さんそのものですよ😊
モニター心電図と12誘導心電図の違い
新人看護師さんが混乱しやすいポイントのひとつが、
「モニター心電図と12誘導心電図って何が違うの?」という点です。
この違いを理解しておくと、「今どこまで分かっているのか」が整理できるようになります😊
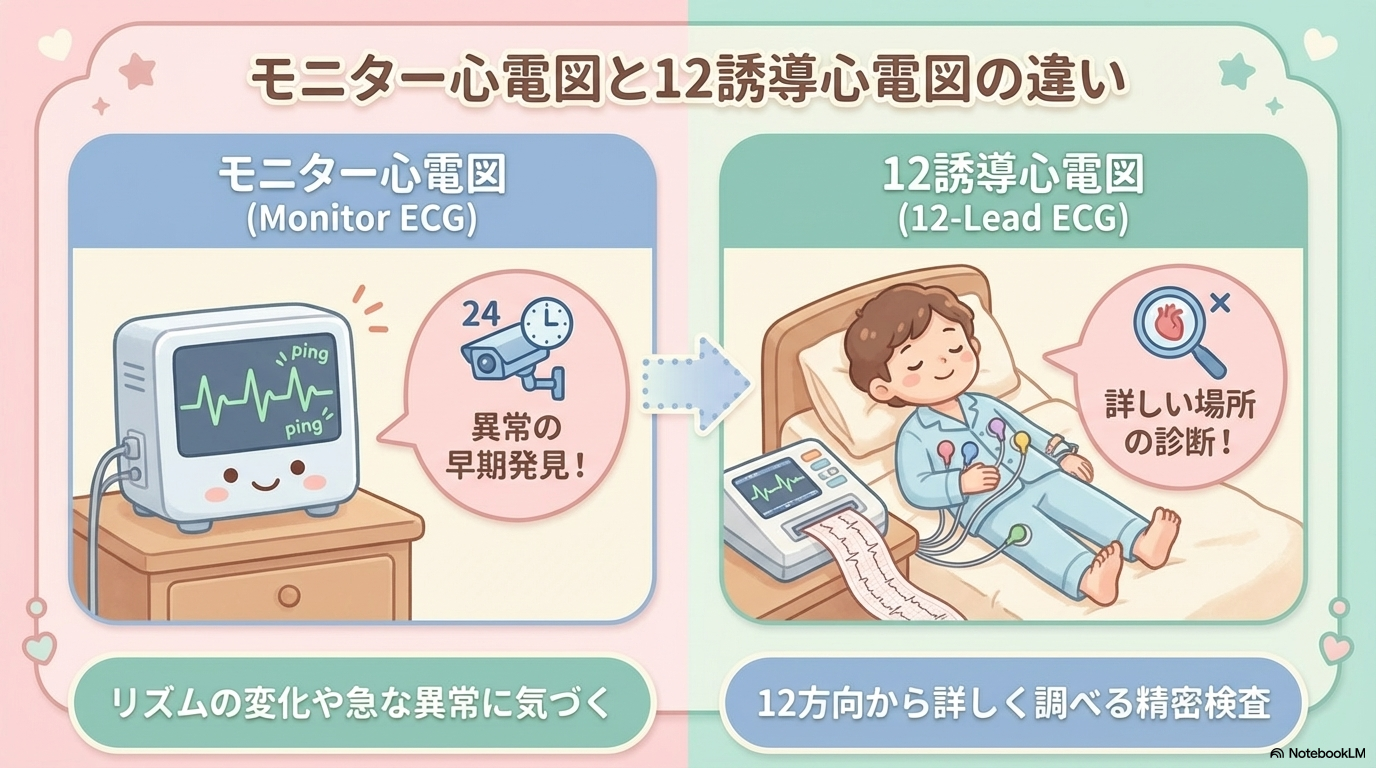
モニター心電図で見るべきこと
病棟で常に表示されているのがモニター心電図です。
これは主に、リアルタイムでの変化を見るためのものです。
- リズム(規則的かどうか)
- 心拍数
- 急な波形変化
つまり、「異常の早期発見」が目的です。
モニターでは細かい診断まではできませんが、
「何かおかしい」に気づくことがとても重要です。
12誘導心電図で分かること
一方で12誘導心電図は、より詳しい評価を行うための検査です。
- 心筋梗塞の部位
- 虚血の範囲
- 伝導障害
心臓をいろいろな方向から見ることで、
より正確な情報が得られます。
👉12誘導心電図について詳しく知りたい方はこちら
まとめると、
- モニター心電図 → 異常に気づくため
- 12誘導心電図 → 詳しく評価するため
この役割の違いを理解しておくと、現場での判断がスムーズになりますよ😊
心電図異常を見つけたときの看護師の対応
心電図は「読める」だけでは不十分です。
大切なのは、異常に気づいたあとにどう動くかです。
ここでは、現場で迷わないための対応の流れを整理していきましょう🩺
まず患者の状態を確認する
心電図に異常を見つけたら、最初にやるべきことはシンプルです。
「患者さんを見に行く」ことです。
波形に意識がいきがちですが、最も重要なのは患者さんの状態です。
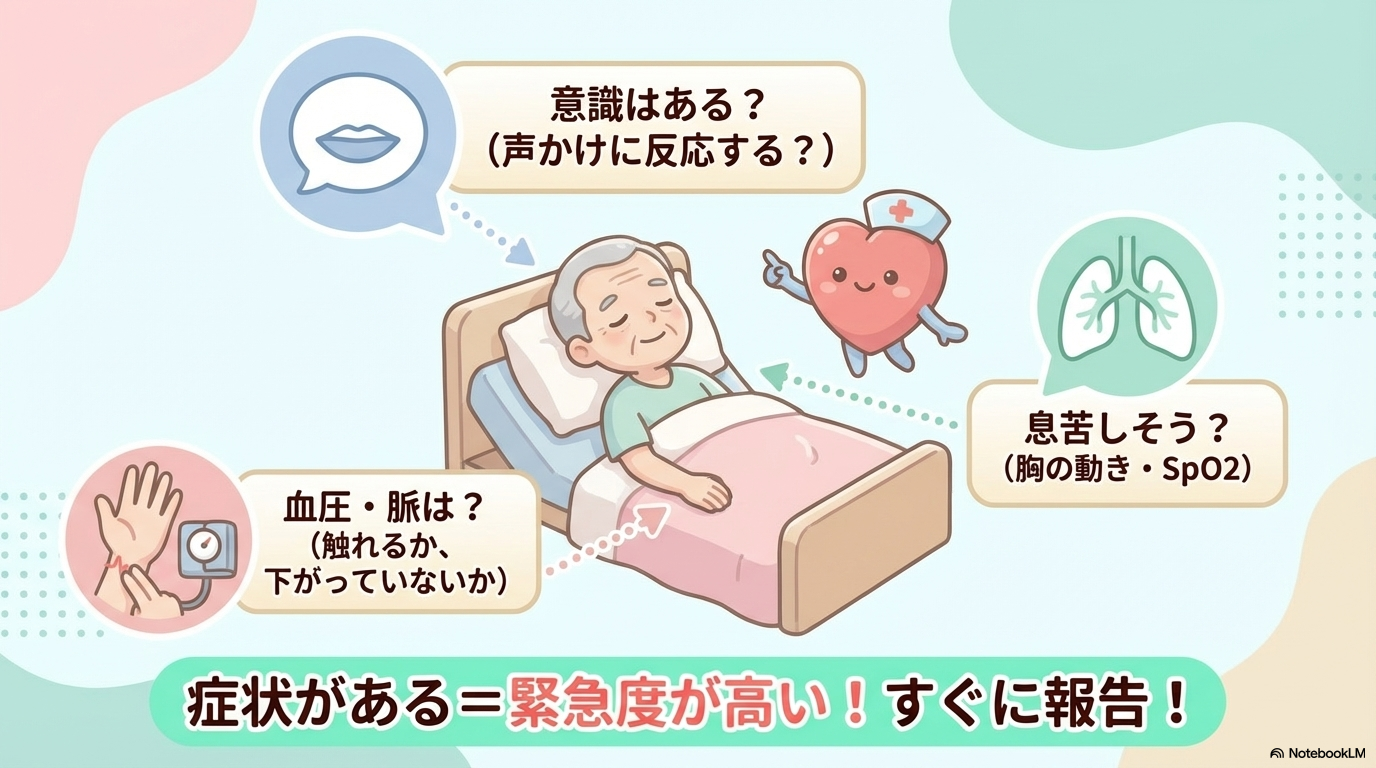
- 意識はあるか
- 呼吸は安定しているか
- 顔色や冷汗はないか
この時点で重症かどうかの判断が大きく変わります。
バイタル・症状のチェックポイント
次に、具体的な評価を行います。
- 血圧(低下していないか)
- 脈拍(触れるか、弱くないか)
- SpO₂
- 胸痛・呼吸苦・めまい
これらを確認することで、「今すぐ対応が必要か」を判断できます。
例えば同じ不整脈でも、
- 症状あり → 緊急性が高い
- 症状なし → 経過観察や報告で対応
このように対応が変わるため、必ずセットで評価しましょう。
医師への報告のコツ(SBAR)
報告時は、情報を整理して伝えることが重要です。
おすすめはSBARです。
- S(状況):いつ、どんな異常が出たか
- B(背景):既往歴や現在の状態
- A(評価):自分の判断(VT疑いなど)
- R(提案):どう対応するか
例)
「○時頃から心拍数120台の頻脈が出現しています。既往に心房細動があります。現在胸部不快感あり、血圧は90台です。VTの可能性も考えられるため、診察をお願いします。」
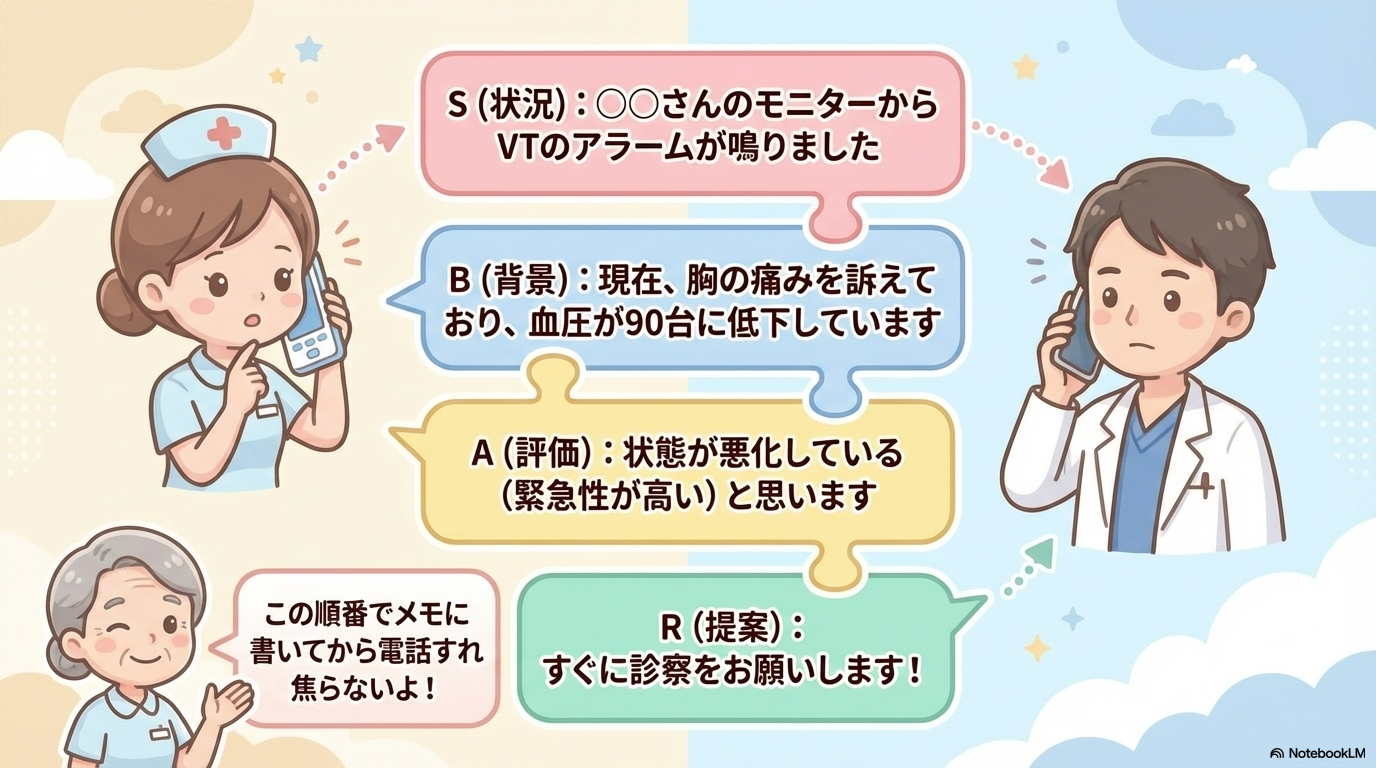
このように伝えると、スムーズに対応につながります。
\現場で不安を感じている方へ/
「今の職場でこのまま大丈夫かな…」と感じていませんか?
心電図や急変対応にしっかり向き合える環境で働くことも、とても大切です。
LINE登録であなたに合った職場をチェックしてみませんか?
心電図はあくまで“きっかけ”。
そこから患者の安全につなげる行動ができてこそ、本当の看護力です😊
心電図を効率よく覚えるコツ
心電図は「覚える量が多い」と感じやすい分野ですよね。
でも、やみくもに暗記しようとすると逆に混乱してしまいます。
ここでは、新人看護師さんが効率よく身につけるためのコツをお伝えします😊
丸暗記ではなくパターンで覚える
心電図は、すべてを一つずつ覚える必要はありません。
大切なのは、「パターンで捉えること」です。
- RR間隔がバラバラ → 心房細動
- QRSが広くて速い → 心室頻拍
- ST上昇 → 心筋梗塞
このように、「特徴」とセットで覚えると理解しやすくなります。
「正常→ズレ」を意識する
心電図は異常から覚えるのではなく、
正常との違いで考えるのがコツです。
例えば、
- 正常 → 規則正しいリズム
- 異常 → 不規則になる
このように「どこがズレているか」を見ることで、判断がしやすくなります。
つまり、正常をしっかり理解することが最短ルートなんです。
よく見る波形から優先的に覚える
すべてを一気に覚える必要はありません。
まずは、臨床でよく出るものから優先しましょう。
- 洞調律
- 心房細動(AF)
- 心室頻拍(VT)
- ST変化
このあたりが理解できるだけでも、現場での安心感はかなり変わります。
👉基礎からしっかり復習したい方はこちら
少しずつでもいいので、「見慣れること」が一番の近道です。
焦らず、コツコツいきましょうね😊
まとめ|この記事で学べる心電図判読の基本
この記事での再重要部位👉
- 心電図は「調律→心拍数→P波→QRS→ST・T」の順番で見る
- すべて読む必要はなく「危険な変化に気づくこと」が最重要
- 異常時は波形だけでなく患者の状態とセットで判断する
記事のまとめ
心電図は難しく感じやすい分野ですが、ポイントを押さえれば決して怖いものではありません。
今回お伝えしたように、まずは順番どおりに見ること、そして危険なサインに気づくことができれば十分です。
最初から完璧を目指さなくても大丈夫です😊
ひとつずつ経験を積みながら、「あ、この波形見たことある」と思える瞬間を増やしていきましょう。
心電図は、患者さんの状態を教えてくれる大切なサインです。
ぜひ今回の内容を、日々の看護に少しずつ活かしてみてくださいね🩺