
心電図の波形を見ても、心房粗動(AFL)の特徴がよく分からない…。
初心者でも分かりやすく、治療法や看護のポイントまで知りたい!
そんな看護師さんに読んでほしい✨
心房粗動(AFL)の心電図波形には「のこぎり歯状の基線」など特徴的なパターンがあり、心電図の見分けは簡単です!
治療法や看護のポイントを理解することで、患者への説明や緊急時対応に役立てることができますよ🎵
この記事では、心房粗動(AFL)の心電図波形の特徴や治療法、看護のポイントを初心者向けに分かりやすく解説します📚
▼基本の心電図
心房粗動(AFL)とは?その基本を知ろう💓
心房粗動は、放置すると大変なことになることもあるので、しっかり理解して、患者さんに寄り添った看護を提供しましょう!😊
心房粗動(AFL)とは?🤔
心房粗動(Atrial Flutter:AFL)は、心臓の上にある心房が、通常よりもずっと速く、しかも規則的に動いてしまう不整脈のことです。
健康な心臓では、心房は1分間に60~100回くらいのリズムで収縮と拡張を繰り返していますが、心房粗動になると、なんと250~350回も動いてしまうんです!
これは、運動している時よりもずっと速いペースですよね。
この状態が続くと、心臓は血液をうまく送り出せなくなり、色々な症状が出てくることがあるんです。
心房粗動(AFL)の定義と特徴 🚩
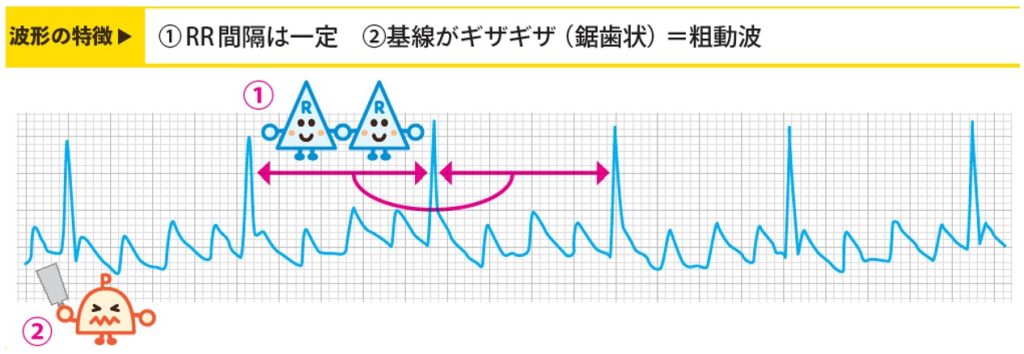
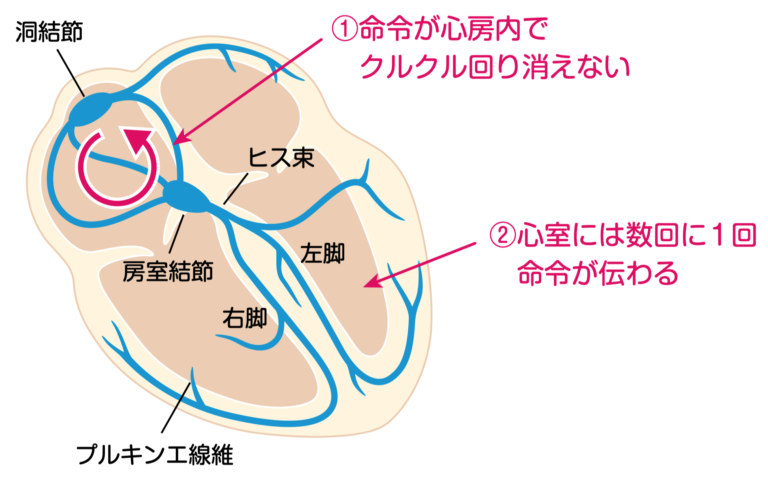
心房粗動は、心房の中で電気信号がグルグル🌀と高速で回ることで起こります。
この電気信号の旋回を「リエントリー回路」と呼び、心電図では特徴的な「鋸歯状波形(F波)」として確認できます。
心房粗動は、同じく不整脈の一種である心房細動(AFib)とよく似ているんですが、心房粗動は比較的規則的なリズムを保っている点が違うんです。
日本離床学会より引用
| 比較 | 心房粗動(AFL) | 心房細動(AFib) |
|---|---|---|
| リズム | 規則的 | 不規則 |
| 電気信号 | リエントリー回路 | 無秩序な電気的興奮 |
| 心電図 | 鋸歯状波形(F波) | 細かいf波 |
心房粗動の症状としては、ドキドキ💓する動悸、息切れ😥、胸の圧迫感😖、フラフラ😵💫するめまいなどが挙げられます。
でも、人によっては、全く症状がないこともあるんです。
怖いですよね…😱
放置すると、脳梗塞や心不全のリスクが高まるので、早期発見と適切な治療が大切なんです.
心房粗動(AFL)の分類(通常型、非通常型、不純型) 🗂️
心房粗動は、リエントリー回路の場所や形によって、大きく3つのタイプに分けられます
- 通常型(Common type):心房粗動の中で一番多く見られるタイプで、右心房の中を電気信号が反時計回り↩️にぐるぐる回るのが特徴です。
心電図では、特徴的な鋸歯状のF波が規則的に現れます。カテーテルアブレーションという治療が効果的なことが多いです。 - 非通常型(Uncommon type):通常型とは違って、心房中隔や左心房など、少し複雑な場所を電気信号が回るタイプです。
F波の形や間隔が通常型とは異なり、診断や治療には専門的な知識が必要になります。
アブレーション治療も少し難しくなることがあります。 - 不純型(Impure type):心房粗動と心房細動の特徴が混ざったタイプで、心電図の波形も少し不規則になります。
心房細動に移行しやすいので、注意が必要です。
| 分類 | 特徴 | 心電図 | 治療 |
|---|---|---|---|
| 通常型 | 右心房内を反時計回り | 規則的な鋸歯状F波 | カテーテルアブレーション |
| 非通常型 | 複雑な回路(心房中隔、左心房など) | 多様なF波 | 専門的な知識が必要 |
| 不純型 | 心房粗動と心房細動が混在 | 不規則な波形 | 抗不整脈薬、心房細動への治療 |
心房粗動(AFL)の原因とリスクファクター ⚠️
心房粗動は、心臓の電気系統のトラブルが原因で起こることが多いです。特に、次のような要因が関係していると考えられています:
- 心臓の病気:高血圧、心不全、心臓弁膜症、冠動脈疾患などの心臓の病気を持っている方は、心房粗動になりやすいです。
- 生活習慣:喫煙🚬、お酒の飲みすぎ🍻、肥満、睡眠時無呼吸症候群😴などは、心臓に負担をかけ、心房粗動のリスクを高めます。
- その他の病気:糖尿病、甲状腺機能亢進症、慢性的な肺の病気なども、心房粗動の原因になることがあります。
- 心臓の手術:過去に心臓の手術を受けたことがある方も、心房粗動のリスクが高くなることがあります。
| リスクファクター | 詳細 |
|---|---|
| 心疾患 | 高血圧、心不全、冠動脈疾患、心臓弁膜症 |
| 生活習慣 | 喫煙、過度の飲酒、肥満、睡眠時無呼吸症候群 |
| その他の疾患 | 糖尿病、甲状腺機能亢進症、慢性肺疾患 |
| 手術歴 | 過去の心臓手術 |
これらのリスクファクターをできるだけ減らすことで、心房粗動を予防したり、症状を軽くしたりすることができるかもしれません。
患者さんには、「今日から禁煙🚭!」「毎日30分のウォーキング🚶♀️を始めましょう!」など、具体的なアドバイスをしましょう。
自分にぴったりな仕事・職場を診断してみよう!
「せっかく看護師になれたのだから、自分に合う仕事・職場で力を発揮したい…!」
自分に最適な仕事や職場をLINEで診断してみませんか?
今よりももっと充実した日々になるかも…♪
〜⬇️下記の画像をポチッと押して、LINE登録から始めましょう⬇️〜
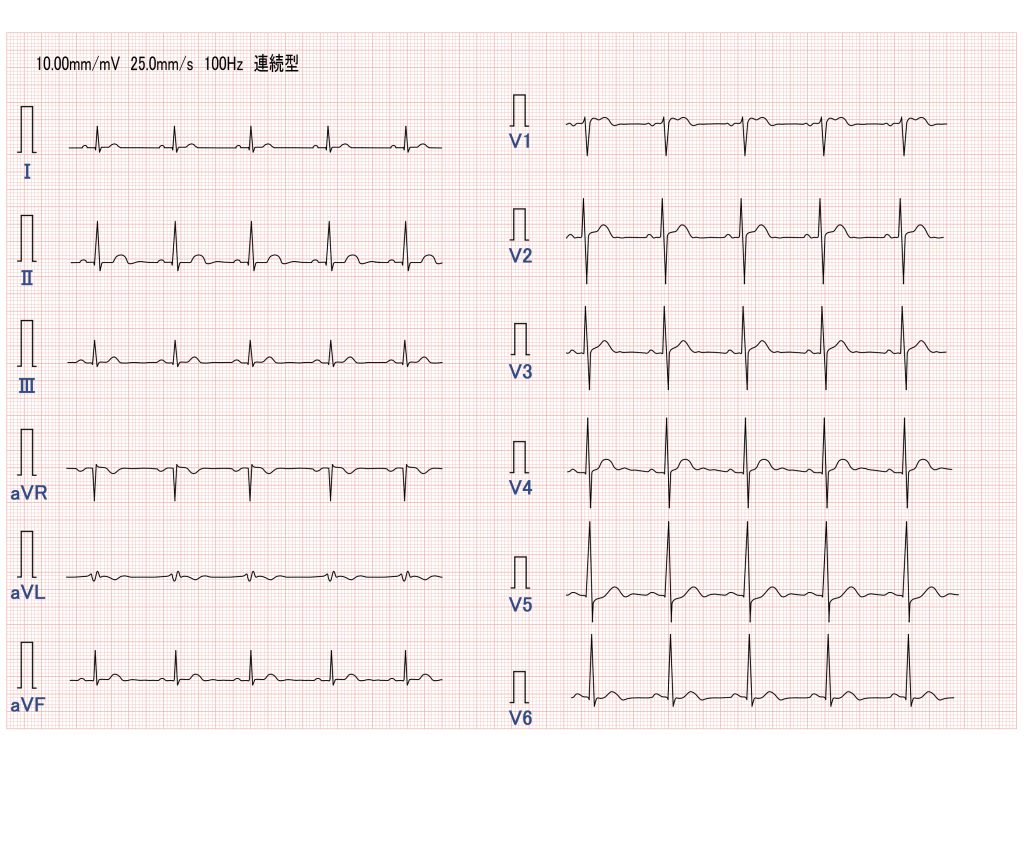
心房粗動(AFL)の心電図波形の特徴を知ろう💓
心房粗動(AFL)の心電図波形は、特徴的な「鋸歯状波形(F波)」がポイントです。
心房の異常な電気信号が規則的に旋回することで、この波形が現れます。
コウメイ塾より引用
心電図を正しく読み取ることで、AFLの診断や治療に役立てることができますよね😊
ここでは、波形の見方や伝導比、12誘導心電図での確認ポイントについて詳しく解説します!
心房粗動(AFL)の波形の見方(F波、鋸歯状波形)🔍
AFLの心電図で最も特徴的なのが「F波(Flutter wave)」です。
この波形は、心房が非常に速く規則的に興奮している様子を示しており、特にII、III、aVF誘導で「鋸歯状波形」として現れます🪚
この波形は、心房内の電気信号がグルグル🌀と回っていることを表しています。
- 通常型AFLでは、II、III、aVF誘導で陰性の鋸歯状波形が見られることが多いです。
- 非通常型AFLでは、陽性の鋸歯状波形が現れることがあります。
また、V1誘導では、F波がP波のように見えることもあるので注意が必要です。
心房粗動では、基線がフラットになることがなく、波形が途切れることなく続いているのも特徴ですよ。
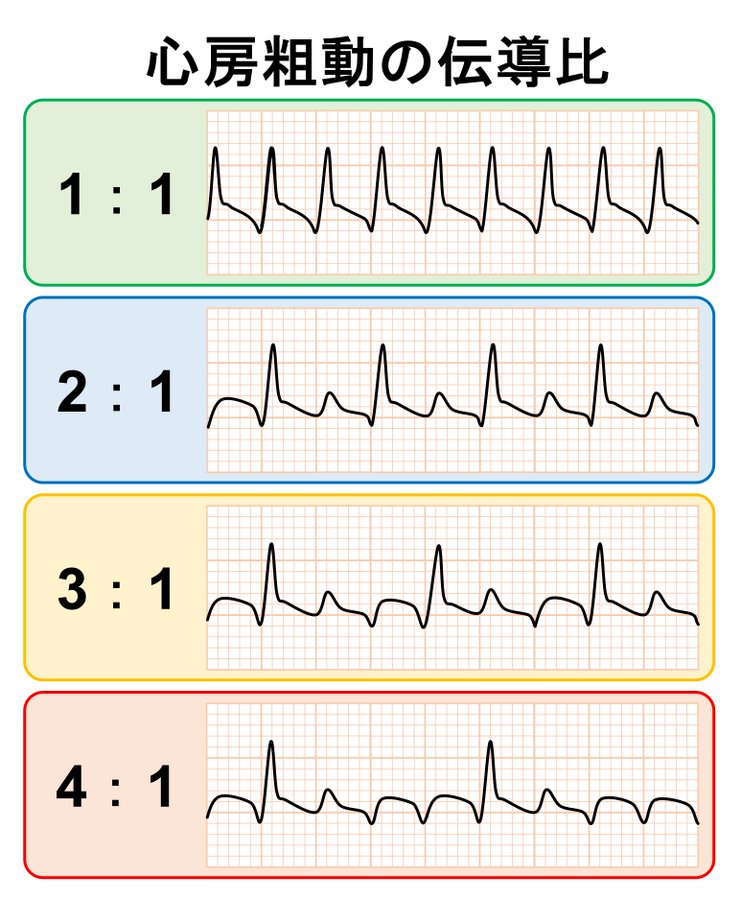
心房粗動(AFL)の伝導比(2:1、4:1など)📈
心房粗動では、心房の興奮が全て心室に伝わるわけではありません。
房室結節が一部の信号をブロックすることで、心室のレートが調整されています。
この伝わる割合を「伝導比」と呼びます。
- 2:1伝導: 心房が300回/分で興奮している場合、心室にはそのうち2回に1回が伝わり、心室レートは約150回/分になります。
- 4:1伝導: 4回に1回が伝わる場合、心室レートは約75回/分です。
伝導比が一定の場合、心室のリズムは規則的になりますが、伝導比が変動すると(例: 2:1から4:1に変わる)、心室のリズムが不規則になり、心房細動と紛らわしくなることがあります。
特に1:1伝導は危険で、心拍数が300回/分以上になり血行動態が不安定になるため、迅速な対応が必要です。
1:1伝導はVTと間違いやすい波形でもあるので見分けがつくように多くの心電図を見て学んでくださいね♪
心電図.comより引用
12誘導心電図でのAFL波形の確認ポイント🚩
12誘導心電図では、以下のポイントを確認することでAFLを診断しやすくなります:
- 心房のレート: 通常、250~350回/分と非常に速いです。
- F波の形状: 特にII、III、aVF誘導で鋸歯状波形が見られるかを確認します。
- V1誘導: P波様のF波が見られることがあるので、注意深く観察します。
- QRS波との関係: 伝導比が一定か変動しているかを確認します。伝導比が変動するとRR間隔が不規則になり、心房細動と間違えやすくなるので要注意です。
これらのポイントを押さえることで、AFLの診断精度が向上します✨
心房粗動(AFL)の診断と治療法について知ろう💓
診断や治療にはいくつかの方法があり、それぞれの患者さんに合わせたアプローチが必要ですよね😊
ここでは、診断方法、治療目標、薬物療法、そしてカテーテルアブレーションについて詳しく解説します!
心房粗動(AFL)の診断方法(心電図検査、ホルター心電図)🔍
AFLの診断には、心電図検査が基本です。
心電図では、特徴的な「鋸歯状波形(F波)」が確認できることが多いですよね🪚
特に12誘導心電図では、II、III、aVF誘導で鋸歯状波形が見られることが診断のポイントです。
さらに、ホルター心電図も有用です。
| 検査方法 | 特徴 | AFL診断における役割 |
|---|---|---|
| 心電図検査 | 特徴的なF波、鋸歯状波形を確認 | 基本的な診断方法 |
| 12誘導心電図 | II、III、aVF誘導での鋸歯状波形がポイント | 詳細な波形分析に役立つ |
心房粗動(AFL)の治療目標(レートコントロール、リズムコントロール)🎯
治療の目標は、心拍数を調整する「レートコントロール」と、正常な心リズムを維持する「リズムコントロール」の2つです。
-
レートコントロール: β遮断薬やカルシウム拮抗薬、ジギタリスなどを使用して心室の拍動数を調整します。これにより、心不全や息切れなどの症状を緩和できます。RACE II試験では、厳格なレートコントロール(80回/分未満)よりも、やや緩やかなコントロール(110回/分未満)が副作用を減らせる可能性が示されています。
-
リズムコントロール: 抗不整脈薬やカテーテルアブレーションを用いて、正常な心リズムを取り戻すことを目指します。血行動態が不安定な場合は、電気的除細動も考慮されます。
心房粗動(AFL)の薬物療法(抗不整脈薬、抗凝固薬)💊
薬物療法では、抗不整脈薬と抗凝固薬が中心です。
-
抗不整脈薬: 心拍数をコントロールしたり、正常なリズムに戻すために使用されます。
代表的な薬剤にはアミオダロンやフレカイニド、プロパフェノンなどがあります。
ただし、副作用のリスクもあるため、慎重な投与が必要です。 -
抗凝固薬: AFLによる血栓形成を予防し、脳梗塞のリスクを低減するために使用されます。
ワルファリンやDOAC(直接作用型経口抗凝固薬)が一般的で、DOACはモニタリングの必要性が少なく使いやすいですよね。
| 薬剤 | 作用機序 | 注意点 |
|---|---|---|
| 抗不整脈薬(クラスI、III) | 心房の興奮を抑制、不応期を延長 | 副作用に注意 |
| 抗凝固薬(ワルファリン、DOAC) | 血栓形成を予防 | 出血リスクに注意、DOACはモニタリングが比較的容易 |
心房粗動(AFL)のカテーテルアブレーション🔥
カテーテルアブレーションは、AFLの原因となる異常な電気回路を遮断する治療法です。
足の付け根や鎖骨下の血管から心臓内にカテーテルを挿入し、高周波エネルギーを照射して異常な電気回路を焼灼します。
- 成功率: 通常型AFLに対するアブレーションの成功率は90%以上と高く、根治を目指せる治療法として推奨されています。
- メリット: 薬物療法よりも効果的で、長期的な抗不整脈薬や抗凝固薬の必要性を減らせる可能性があります。
術後は定期的な健康チェックが必要ですが、生活の質が大きく改善することが期待できますよ✨。
心房粗動の診断と治療法は、患者さんの状態に合わせて選択することが大切です。
看護師として、これらの知識を活かして患者さんに寄り添ったケアを提供していきましょう😊💖
看護師が知っておくべき心房粗動(AFL)の看護ポイント💖
心房粗動(AFL)の患者さんをケアする際には、観察、教育、生活指導、そして急変時対応が重要です。
それぞれのポイントを分かりやすく解説していきますね😊✨
心房粗動(AFL)患者の観察ポイント🔍
患者さんの状態をしっかり把握するために、以下の観察が欠かせません!
- バイタルサイン: 常にチェックは基本ですよね!
心拍数、血圧、呼吸の状態をこまめにチェックしましょう。
心拍数が速すぎたり、遅すぎたり、血圧が不安定な場合は、早めに医師に報告することが大切です💡
特に心拍数が150回/分以上の場合は、血行動態の悪化が懸念されます.。
患者さんの平熱や普段の血圧を知っておくと、変化に気づきやすいですね。
| バイタルサイン | 観察のポイント | 注意点 |
|---|---|---|
| 心拍数 | 規則性、頻度 | 頻脈(100回/分以上)、徐脈(60回/分未満)に注意 |
| 血圧 | 収縮期血圧、拡張期血圧 | 低血圧、高血圧に注意 |
| 呼吸 | 回数、深さ、リズム | 呼吸困難、呼吸促迫に注意 |
-
症状の観察: 患者さんがどんな症状を訴えているか、じっくり耳を傾けましょう👂
動悸、息切れ、胸の違和感、めまいなどの症状を患者さんから聞き取りましょう。
「最近動悸がひどくて眠れない」「少し動いただけで息切れがする」などの訴えがあれば、心房粗動の悪化の可能性があります👂
症状の変化や程度を把握することも大切です🤔
患者さんの表情や様子も観察し、言葉にできない苦痛がないか確認しましょう。 -
心電図モニタリング: 心電図は、AFLの診断と状態把握に欠かせません!
心房粗動の特徴的な「鋸歯状波形(F波)」を確認し、伝導比(例: 2:1や4:1)を観察します。
異常があればすぐに医師に報告してくださいね✨
心電図の変化をいち早くキャッチできるよう、日々のモニタリングを丁寧に行いましょう。
心電図だけでなく、心臓や肺の音も聴診して、異常がないか確認しましょう。
心房粗動では、心房内の電気刺激が250〜300回/分の頻度で規則的に発生し、心房内で電気回路(リエントリー回路)となって旋回している状態が見られることもあります。
心房粗動(AFL)患者への教育とケア📚
患者さんが安心して治療を受けられるよう、丁寧な説明とケアが必要です。
-
薬物療法: 抗不整脈薬や抗凝固薬の効果、副作用、飲み方を丁寧に説明しましょう💊
「飲み忘れないように、毎日同じ時間に服用してくださいね♪」とアドバイスするのも効果的です。
患者さん自身が薬について理解し、安心して服用できるようサポートしましょう。
特に、心房細動や心房粗動の患者さんは、脳梗塞のリスクが高いので、抗凝固薬は絶対に飲み忘れないように指導してあげてくださいね!
抗血栓薬には種類によって食事制限が必要なものもあるので、薬剤師さんと連携して、患者さんの生活スタイルに合わせた服薬指導を心がけましょう。 -
カテーテルアブレーション: 治療の内容、メリット・デメリット、術後の注意点などを、患者さんに分かりやすい言葉で説明しましょう🔥
アブレーションに対する不安を軽減し、安心して治療に臨めるようにサポートすることが大切です。
治療後の生活についても具体的にアドバイスすることで、患者さんのQOL向上に繋がります。
アブレーション後、足の付け根を圧迫止血するため、約4時間(病院によって差あり)は足を伸ばしたまま安静にする必要があることも伝えておきましょう。
| 項目 | 説明のポイント |
|---|---|
| 治療内容 | カテーテルを血管から挿入し、異常な電気回路を焼灼する |
| メリット | 薬物療法に比べて効果が高い、長期的な薬剤投与を減らせる |
| デメリット | 侵襲的、合併症のリスク |
| 術後の注意点 | 安静、創部の観察、定期的なフォローアップ |
- 患者さんとのコミュニケーション: 患者さんの不安や疑問に耳を傾け、丁寧な説明を心がけましょう。
患者さんの理解度に合わせて、専門用語を避けたり、図やイラストを使ったりするのも効果的です。
心房粗動(AFL)患者への生活指導🍎
患者さんの生活習慣を見直すことで、症状の改善や再発予防が期待できます。
-
食事: 塩分、カフェイン、アルコールの摂取を控え、バランスの良い食事を心がけましょう🍚
特に、抗凝固薬を服用している場合は、ビタミンKを多く含む食品の摂取量について医師や栄養士に相談するように伝えましょう。- 塩分: 摂りすぎると血圧が上がり、心臓に負担がかかります。
- カフェイン: 心臓を刺激し、不整脈を誘発する可能性があります。
- アルコール: 不整脈を悪化させる可能性があります。
「緑黄色野菜を積極的に摂るといいですよ♪」とアドバイスするのもおすすめです。
-
運動: 適度な運動は、心臓の機能維持に役立ちます!
ウォーキングやストレッチなど、無理のない範囲で続けられる運動を習慣にしましょう🏃♀️
ただし、カテーテルアブレーション後や、症状が不安定な場合は、運動量を調整するように指導しましょう。 -
飲酒: アルコールは不整脈を悪化させる可能性があります🍺
飲酒量や飲酒のタイミングについて、医師と相談し、適切な飲酒習慣を身につけましょう。 -
その他:
- 禁煙: 喫煙は血管を収縮させ、心臓に負担をかけます。
- ストレス管理: ストレスは不整脈を誘発する可能性があります。リラックスできる時間を作りましょう。
- 十分な睡眠: 睡眠不足は自律神経を乱し、不整脈を悪化させる可能性があります。
| 項目 | 指導のポイント |
|---|---|
| 食事 | 塩分、カフェイン、アルコールを控える、バランスの良い食事 |
| 運動 | 適度な運動、無理のない範囲で |
| 飲酒 | 医師と相談、適切な飲酒習慣 |
| その他 | 禁煙、ストレス管理、十分な睡眠 |
急変時対応🚨
急変時には迅速かつ的確な対応が求められます。
-
意識消失や呼吸困難: 直ちに応援を呼び、救急カートや除細動器を準備します。
気道確保や酸素投与を行いながら、医師の指示を仰ぎましょう。 -
急な胸痛: 医師の指示のもと、ニトロの投与や酸素投与を行い、心電図モニターで状態を観察します。
「胸痛が続く場合はすぐに医師に報告してくださいね」と伝えることも重要です。 -
バイタルサインの急激な変化: 血圧低下や頻脈、SpO2低下などの異常があれば、速やかに医師に報告し、指示に従って対応します🌡️
-
記録:
- 急変時の状況
- 患者さんの状態
- 行った処置
- 医師への報告内容
| 状態 | 対応 |
|---|---|
| 意識消失 | 応援を呼ぶ、気道確保、酸素投与 |
| 呼吸困難 | 応援を呼ぶ、酸素投与、呼吸状態の観察 |
| 胸痛 | ニトロ投与、酸素投与、心電図モニター |
| バイタルサイン異常 | 医師に報告、指示に従って対応 |
心房粗動(AFL)の患者さんをケアする際には、観察、教育、生活指導、急変時対応をバランスよく行うことが大切です。
患者さんの不安に寄り添いながら、安心して治療を受けられる環境を整えていきましょう😊💖
求人・病院を徹底的にリサーチ!「くんくん求人調査」
転職する上で欠かせない、求人や病院の深掘り。
でも、忙しいとなかなかそれができないもの…。
そんなときは、「くんくん求人調査」にお任せ!!
LINEで求人や病院などの情報を送ってくれれば、職場環境や評判を徹底的に調べます。
〜⬇️下記の画像をポチッと押して、LINE登録から始めましょう⬇️〜
看護師が知っておくべき心房粗動(AFL)のリスク評価に役立つCHADS2スコア💖
リスク評価に役立つCHADS2スコアについて、詳しく解説していきますね😊✨
CHADS2スコアによる血栓塞栓症リスクの評価📝
CHADS2スコアって聞いたことありますか?
これは、脳梗塞のリスクを評価するためのツールなんです。
以下の項目をチェックして、点数を計算します
- C:うっ血性心不全(1点)
- H:高血圧(1点)
- A:75歳以上(1点)
- D:糖尿病(1点)
- S2:脳卒中または一過性脳虚血発作(TIA)の既往(2点)
合計点数に応じて、脳梗塞のリスクを評価します。点数が高いほど、リスクが高いことを意味します。
| CHADS2スコア | 年間脳梗塞リスク(目安) | 治療 |
| 0 | 3% | ASA(アスピリン) |
| 1 | 4% | ASA または 経口抗凝固薬 |
| 2以上 | 5%以上 | 経口抗凝固薬 |
CHADS2スコア以外にも、CHA2DS2-VAScスコアという、より詳細なリスク評価ツールもあります。
CHA2DS2-VAScスコアでは、年齢、性別、血管疾患、糖尿病、脳卒中/TIA/血栓塞栓症の既往、心不全、高血圧などの項目を評価します。
これらのスコアを使ってリスクを評価し、患者さん一人ひとりに合った治療法を選択することが重要ですよね😉
CHA2DS2-VAScスコアの評価項目
| 評価項目 | 点数 |
|---|---|
| うっ血性心不全 | 1 |
| 高血圧 | 1 |
| 75歳以上 | 2 |
| 糖尿病 | 1 |
| 脳卒中/TIA/血栓塞栓症の既往 | 2 |
| 血管疾患 | 1 |
| 65~74歳 | 1 |
| 女性 | 1 |
💡重要なポイント
- AFLは血栓塞栓症のリスクを高める
- 抗凝固療法はリスク軽減に有効
- CHADS2スコア/CHA2DS2-VAScスコアでリスク評価
心房粗動(AFL)の患者さんには、血栓塞栓症のリスクをしっかり評価し、適切な治療を行うことが大切です。
患者さんの不安に寄り添いながら、安心して治療を受けられる環境を整えていきましょう😊💖








