「エクモって何を見ればいいの…?」
「機械も多いし、正直こわい…何が危険なのか分からない…」
この記事では
- エクモ(ECMO)の基本と仕組み
- 看護師が観察すべきポイント
- 合併症や注意点、離脱時の看護
が分かりますよ♪
結論👉
エクモ看護で最も大切なのは、「全身状態・回路・合併症のサイン」を優先順位をつけて観察することです。
この記事では、エクモ看護の基本から観察・注意点・実践まで、新人看護師でも理解できるようにやさしく解説します😊
ECMOとは何かと看護での役割
ECMOはICUで扱う中でも特に「怖い」「難しい」と感じやすい機器ですよね。
ですが、仕組みと役割をシンプルに理解すると、「何を観察すればいいか」がぐっと見えてきます😊
まずは、ECMOの基本と看護での関わりを整理していきましょう。
ECMOとは何かをわかりやすく解説
ECMO(エクモ)とは、血液を体の外に取り出し、人工肺で酸素化して体内に戻すことで、心臓や肺の働きを一時的に代わりに担う治療です。
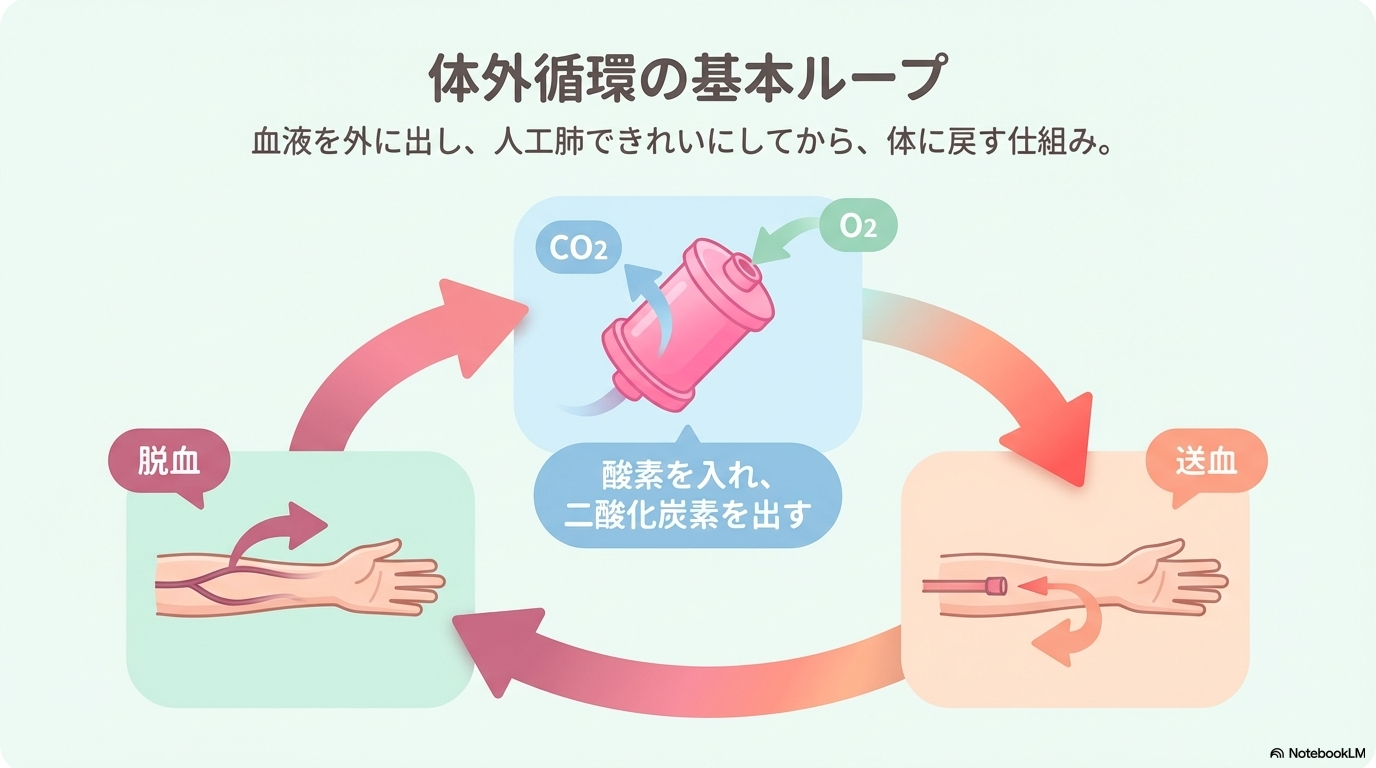
簡単にいうと、「心臓や肺が限界のときに、外で血液をきれいにして戻してくれる装置」ですね。
流れとしては以下のようになります。
- 静脈から血液を取り出す(脱血)
- 人工肺で酸素を入れて二酸化炭素を除去する
- ポンプで血液を体に戻す(送血)
このように、ECMOは体外循環という仕組みで患者さんの生命を支えています。
ECMOの目的と適応
ECMOの目的は、「回復までの時間を稼ぐこと」です。
つまり、根本治療ではなく、あくまで橋渡し(Bridge)の役割になります。
主な適応は以下の通りです。
- 重症呼吸不全(ARDSなど)
- 心原性ショック
- 心停止後の循環補助(PCPS)
「このままだと心臓・肺だけでは維持できない」という状態で導入されることが多いです。
そのため、ECMOがついている患者さんは非常に重症であることをまず理解しておきましょう。
VA ECMOとVV ECMOの違い
ECMOには大きく分けて2種類あります。
ここは現場でもよく聞かれるポイントなので、しっかり整理しておきましょう😊
| 種類 | 特徴 | 目的 | 看護のポイント |
|---|---|---|---|
| VA ECMO | 静脈→動脈に戻す | 心臓+肺を補助 | 循環管理(血圧・尿量)が重要 |
| VV ECMO | 静脈→静脈に戻す | 肺のみ補助 | 酸素化・呼吸状態の管理が中心 |
覚え方としては、
VA=心肺サポート、VV=肺だけサポートです。
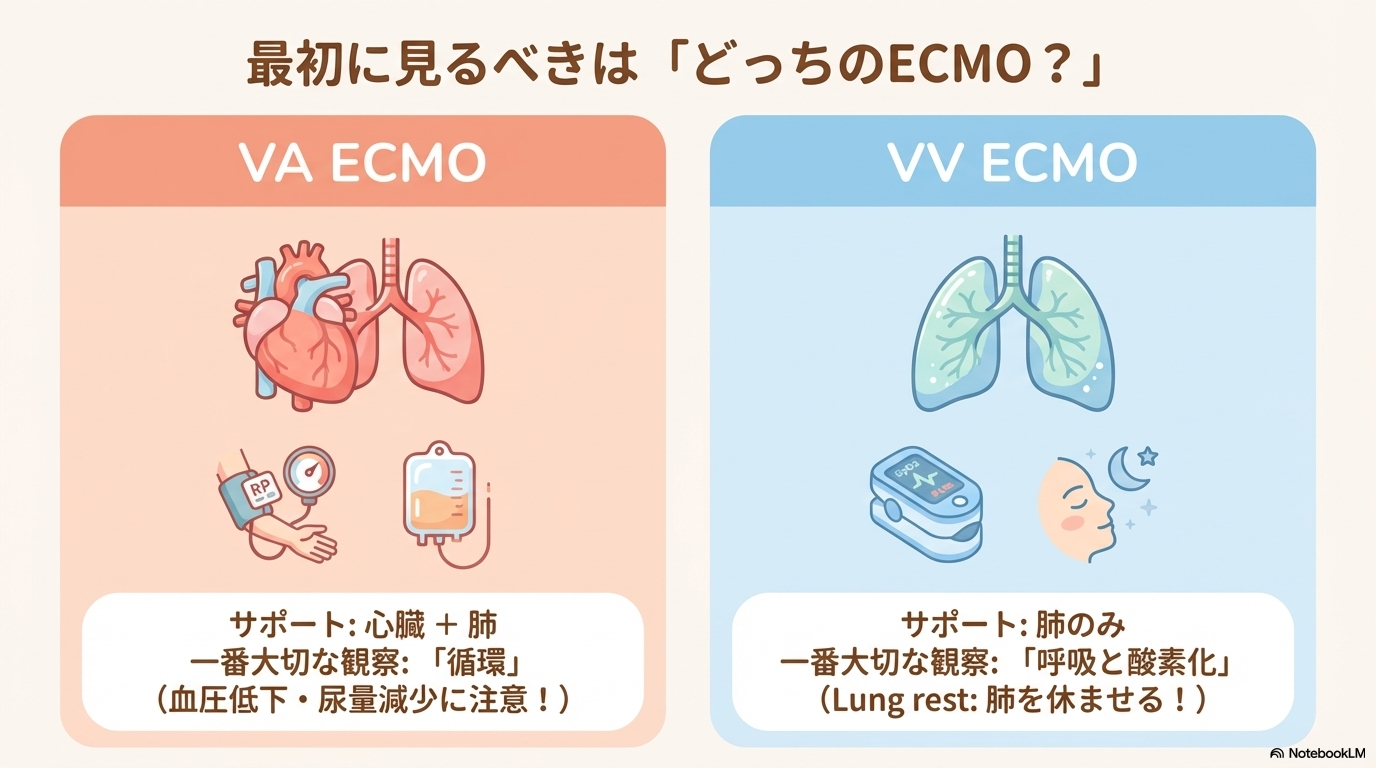
この違いによって、看護で見るポイントも大きく変わります。
たとえばVAでは循環、VVでは呼吸がより重要になります。
そのため、「どのECMOなのか」を最初に確認することがとても大切ですよ🩺
ECMO看護で重要な観察ポイント
ECMO看護でまず大切なのは、「どこを見ればいいか」を整理することです。
やみくもに全部見ようとすると混乱してしまいますよね💦
そこで大切なのが、「全身状態・回路・合併症」の3つに分けて考えることです。
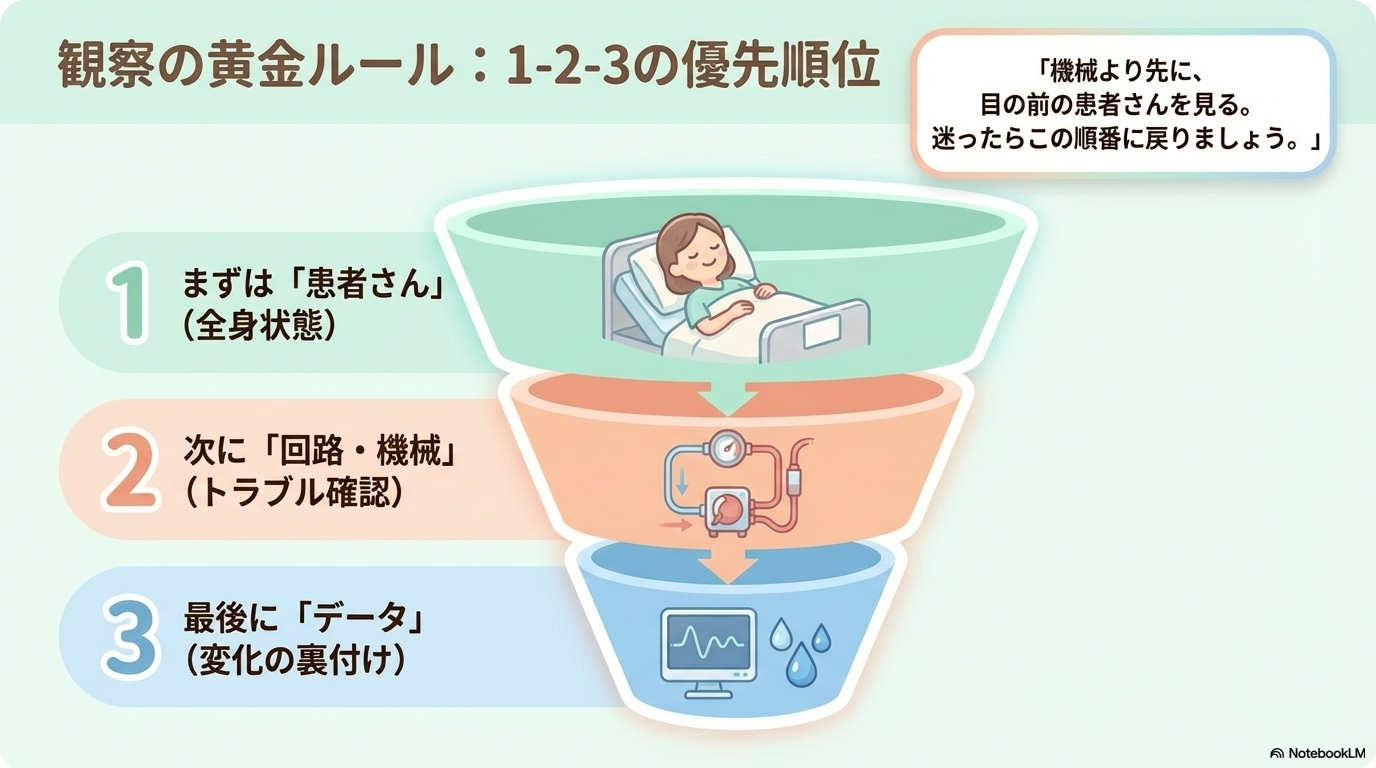
この章では、新人看護師がまず押さえるべき観察ポイントを分かりやすく解説します😊
全身状態とバイタルサインの観察
まず最優先で見るのは患者さんそのものです。
機械に意識がいきがちですが、「患者の変化=異常のサイン」であることが多いです。
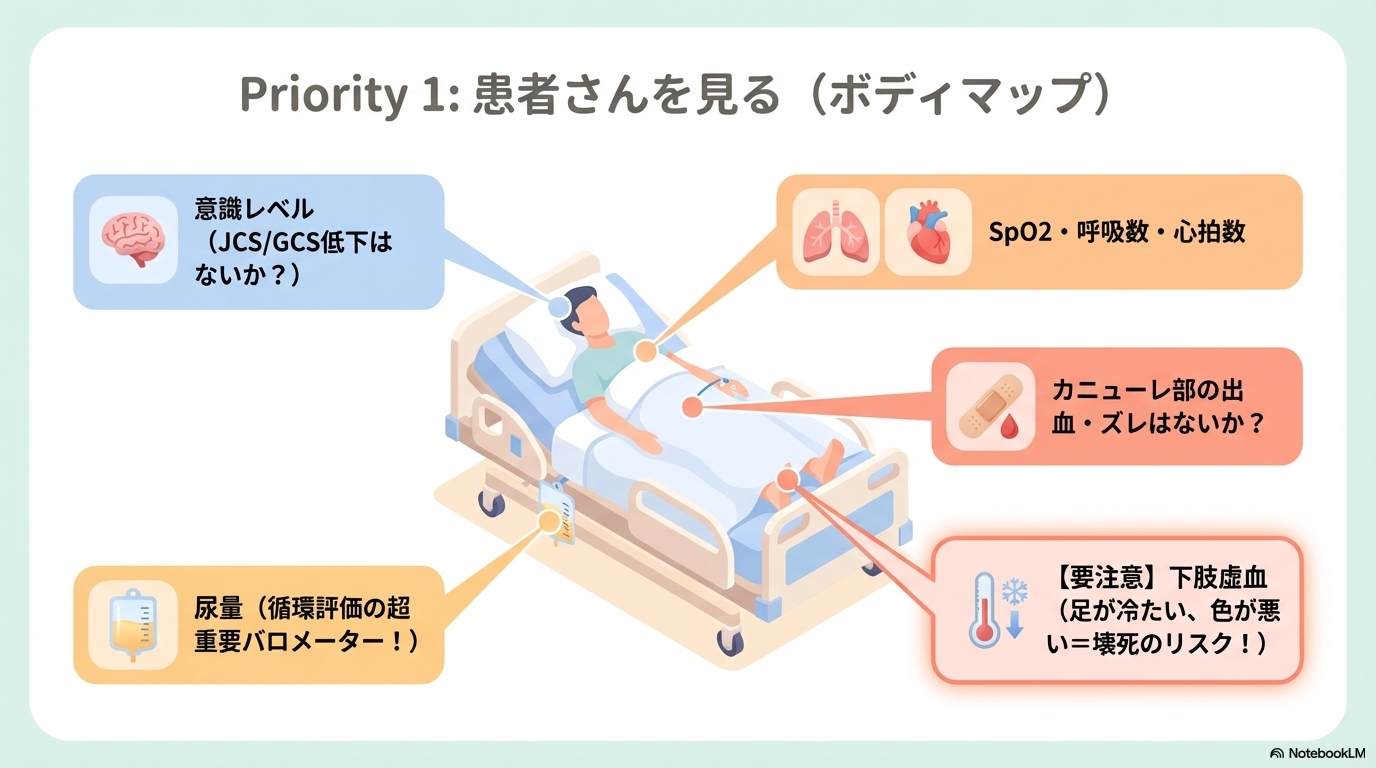
- 意識レベル(JCS・GCS)
- 血圧・心拍数・心電図
- SpO₂・呼吸数
- 体温
- 尿量(循環評価の重要指標)
特にVA ECMOでは、血圧・尿量の低下=循環悪化のサインになるため要注意です。
「機械より先に患者を見る」これが基本ですよ🩺
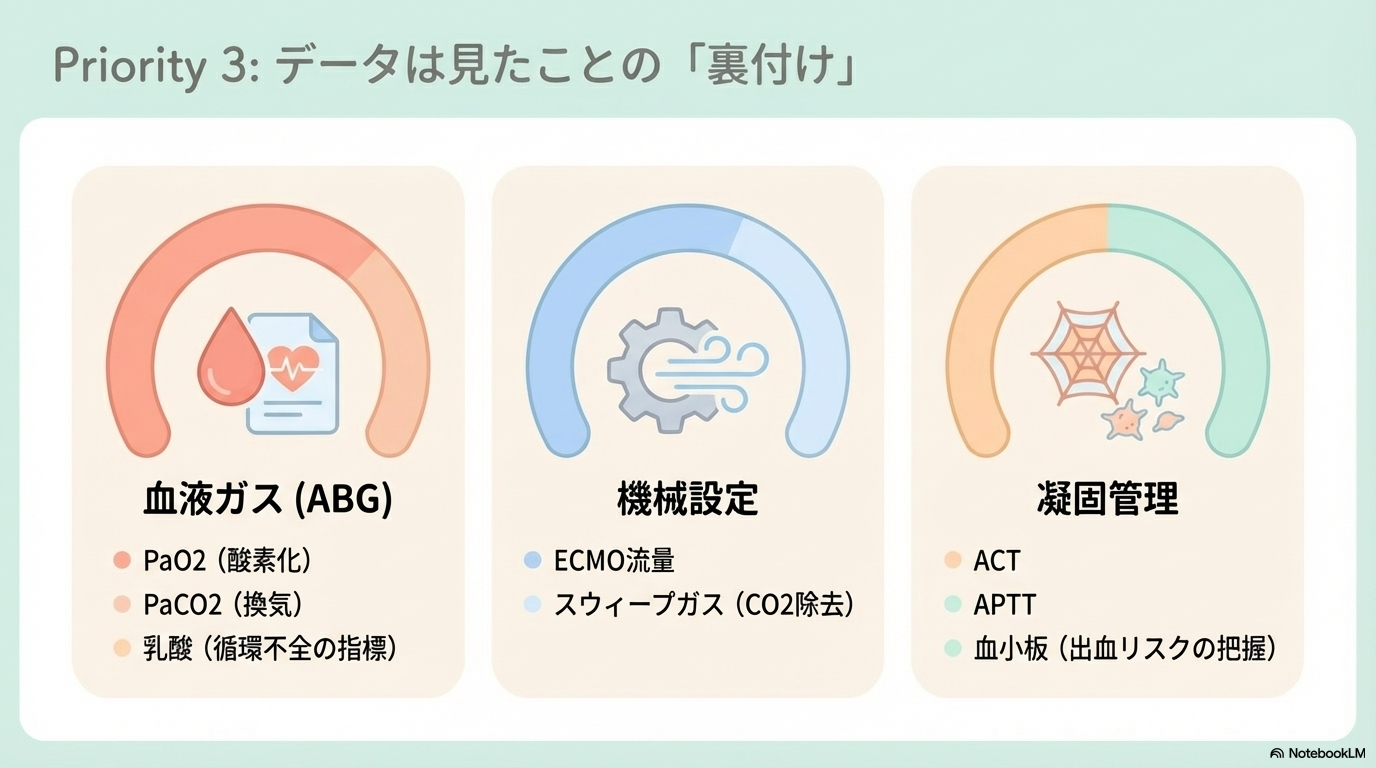
酸素化と血液ガスの見方
ECMOでは酸素化と換気の評価も重要です。
ここでは血液ガス(ABG)を中心に見ていきます。
- PaO₂(酸素化)
- PaCO₂(換気状態)
- pH(代謝・呼吸バランス)
- 乳酸(循環不全の指標)
また、ECMO特有のポイントとして
- ECMO流量
- スウィープガス流量(CO₂除去)
- FiO₂(人工肺・人工呼吸器)
これらの設定と患者の反応が合っているかをセットで確認することが大切です。
回路と人工肺のチェックポイント
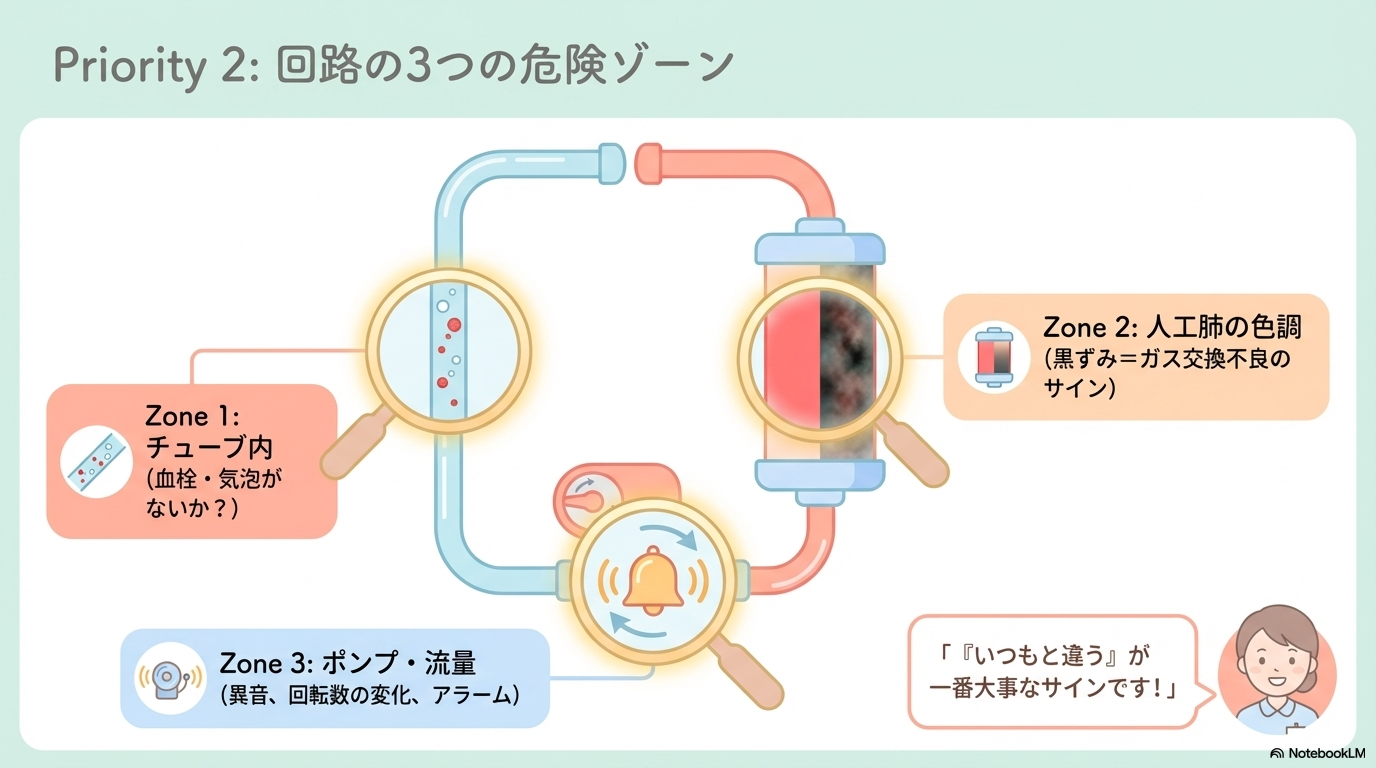
ECMOでは回路トラブル=致命的になる可能性があります。
そのため、回路の観察はとても重要です。
- 回路内の血栓・気泡の有無
- 人工肺の色調(黒ずみ=ガス交換不良の可能性)
- 経人工肺圧の上昇(血栓のサイン)
- 流量・ポンプ回転数の変化
- アラームの有無
「いつもと違う」が一番大事なサインです。
小さな変化でも見逃さず、すぐ報告することが重要ですよ。
カニューレ部の観察と合併症予防
カニューレ部はトラブルが起こりやすいポイントです。
- 出血・血腫の有無
- 発赤・熱感・浸出液(感染徴候)
- 固定の緩みやズレ
特にVA ECMOでは、
下肢虚血(足が冷たい・色が悪い)に注意が必要です。
これは見逃すと壊死につながるリスクがあるため、しっかり観察しましょう。
出血と凝固管理のポイント
ECMOでは抗凝固療法が行われるため、出血リスクが非常に高いです。
- カニューレ部出血
- 消化管出血(黒色便など)
- 皮下出血・血尿
また検査データでは
- ACT
- APTT
- 血小板
などを確認し、数値と症状が一致しているかを見ることが大切です。
出血は「気づいたときには進んでいる」ことが多いため、早期発見がカギになります。

どれか一つだけ見てもダメだから注意してね。
ECMO中の看護で注意すべきこと
ECMO管理では、「何を見ればいいか」に加えて「どう動くか」がとても重要になります。
特に新人さんは、「やっていいこと・ダメなこと」が分からず不安になりますよね。
この章では、事故を防ぐための行動と考え方を中心に解説します😊
回路トラブルを防ぐための基本行動
ECMOで最も怖いのは回路トラブル=生命に直結するリスクです。
そのため、基本行動として大切なのは以下です。
- 回路に触れる前は必ず確認・声かけ
- 勝手に流量や設定を変更しない
- 体位変換時は回路の引っ張りに注意
特に重要なのは、
「一人で判断しないこと」です。
少しでも「おかしい」と感じたら、すぐに先輩・医師・臨床工学技士(CE)に相談しましょう。
ECMOはチーム医療が前提です🩺
出血・感染を防ぐケア
ECMO中は抗凝固療法により、出血と感染のリスクが非常に高い状態です。
そのため、日々のケアがとても重要になります。
- カニューレ部の清潔保持と観察
- ドレッシング材の適切な管理
- 口腔ケア・体位ドレナージ
出血は「少しに見えても油断しない」ことが大切です。
また感染は、
「いつもと違う発熱や分泌物」がヒントになります。
日々の小さな変化に気づくことが重要ですよ😊
呼吸管理とlung restの考え方
特にVV ECMOでは、肺を守るための管理が重要になります。
これをlung rest(肺を休ませる)といいます。
具体的には、
- 低一回換気量
- 低い気道内圧
- 適切なPEEP
で人工呼吸器による肺障害を防ぎます。
ここでのポイントは、
「酸素化をECMOに任せて、肺を無理に使わない」という考え方です。
また、CO₂をある程度許容する(高CO₂許容)こともあり、数値だけでなく全身状態で判断することが大切です。
VA ECMOでの循環管理のポイント
VA ECMOでは循環管理が重要になります。
ここで押さえておきたいのは、
- 前負荷(血液量)
- 後負荷(血管抵抗)
- 心機能
のバランスです。
例えば、血圧が低い場合でも原因は一つではありません。
・循環血液量不足
・心機能低下
・敗血症
など複数考える必要があります。
「とりあえず流量上げる」はNGで、原因を考えることが重要です。
鎮静・せん妄・家族ケア
ECMO患者さんは長期管理になることが多く、精神面のケアも重要です。
- 鎮静レベルの評価(RASSなど)
- せん妄の早期発見
- 家族への説明と不安軽減
特にせん妄は予後にも影響するため、
「落ち着かない=せん妄の可能性」として早めに対応します。
また、ECMOは家族にとっても非常に不安の大きい治療です。
看護師として、安心できる説明や関わりも大切にしていきましょう🌸
💡キャリアに不安を感じていませんか?
ICUや急性期で「難しい…ついていけない」と感じることもありますよね。
そんなときは、無理せず環境を見直すのも一つの選択です。
LINE登録であなたに合った働き方を探してみませんか?
ECMOの主な合併症と早期発見
ECMO管理では、合併症の早期発見がとても重要です。
なぜなら、小さな変化が一気に重篤化することがあるからです。
ここでは、現場で特に注意すべき合併症と観察ポイントを整理していきます🩺
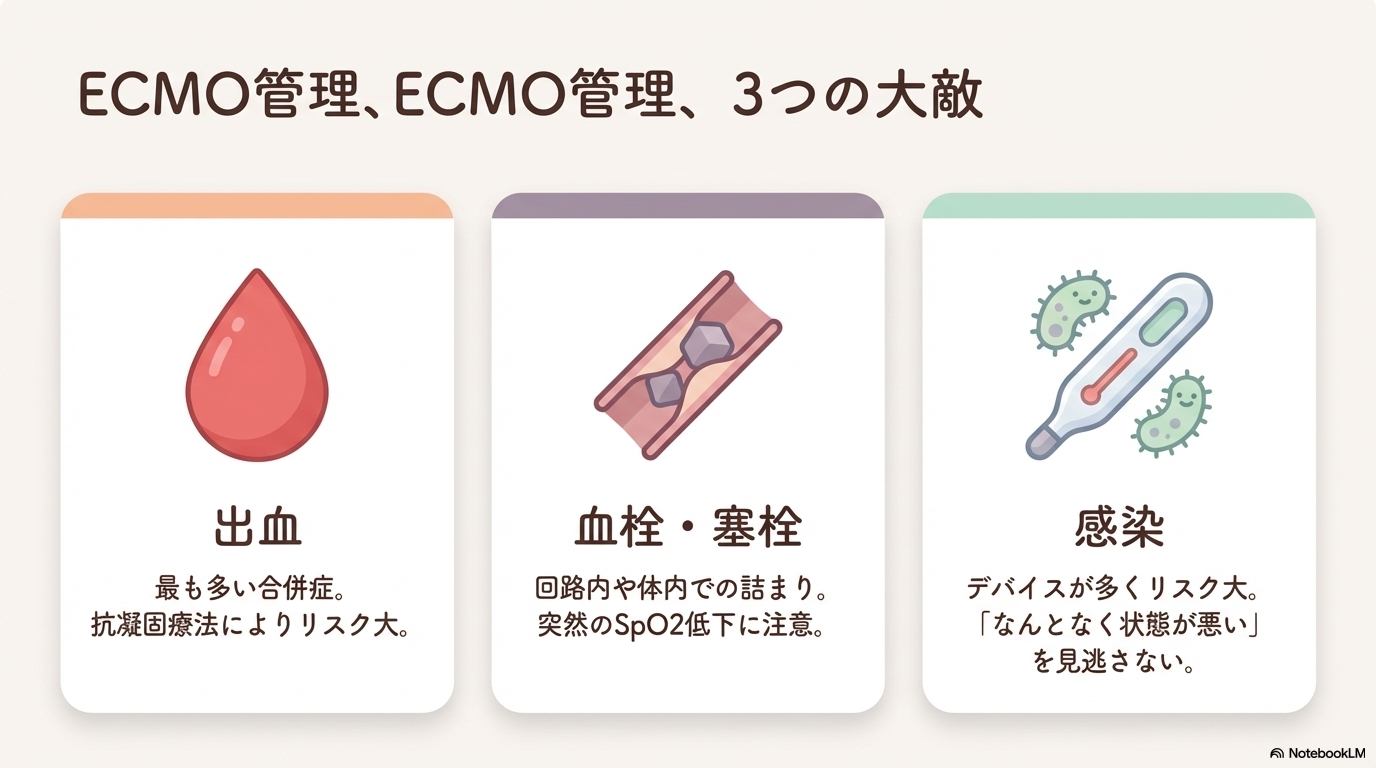
出血のサインと対応
ECMOで最も多い合併症が出血です。
抗凝固療法を行っているため、軽い出血でも注意が必要です。
- カニューレ部からの出血
- 皮下出血・血腫
- 血尿・黒色便
- 喀血
特に注意したいのが、
「じわじわ増える出血」です。
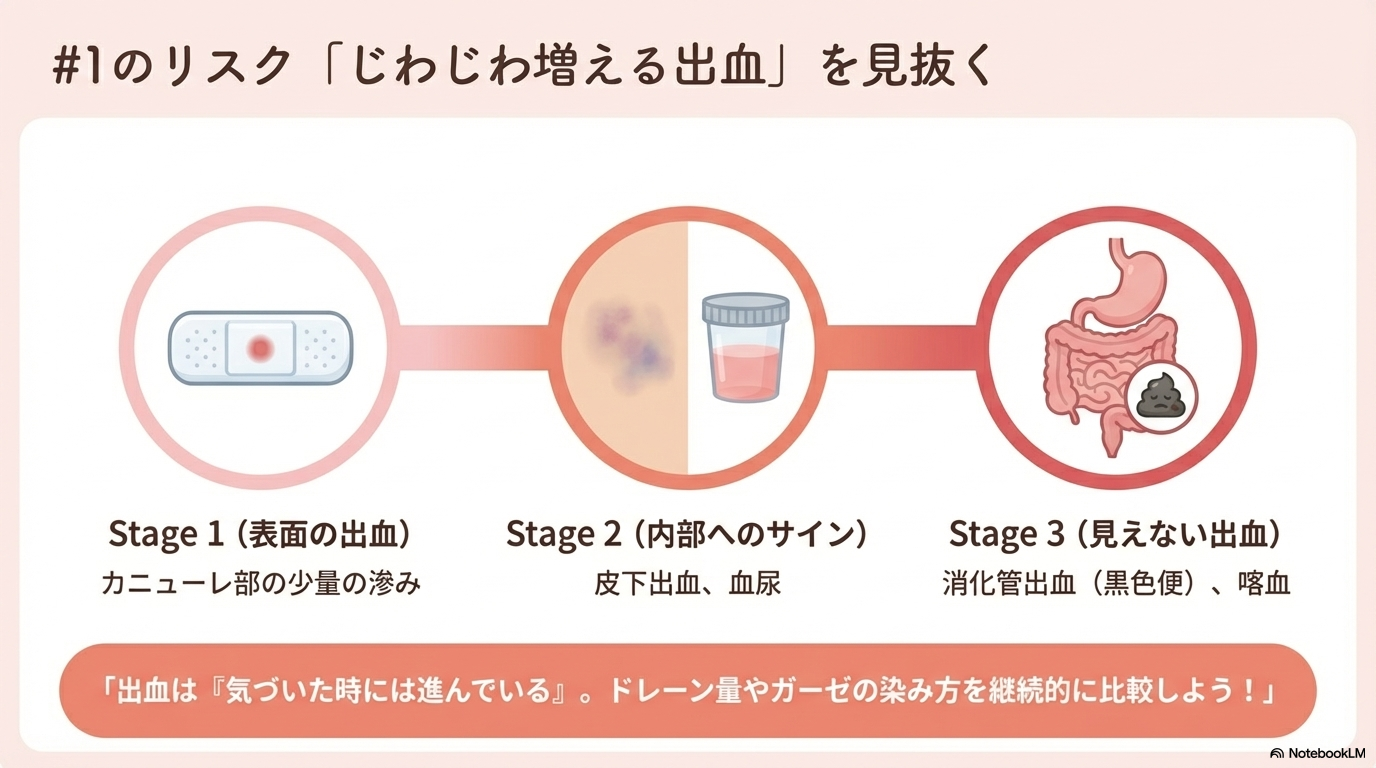
気づいたときには大量出血になっていることもあります。
ドレーン量やガーゼの染み方など、変化を継続的に見ることが重要です。
血栓・塞栓のサイン
出血と反対に、血栓も重要な合併症です。
回路内や体内で血栓ができると、重大な合併症につながります。
- 人工肺のガス交換低下
- 経人工肺圧の上昇
- 突然のSpO₂低下
また、体内では
- 意識障害(脳梗塞)
- 四肢の冷感・蒼白(末梢塞栓)
なども注意が必要です。
「いつもより酸素化が悪い」は危険サインの一つです。
感染のサイン
ECMO患者は侵襲的デバイスが多く、感染リスクが高い状態です。
- 発熱
- 白血球増加・CRP上昇
- カニューレ部の発赤・浸出液
ただし、重症患者では発熱しないこともあります。
そのため、
「なんとなく状態が悪い」という変化も見逃さないことが大切です。
機械トラブルの兆候
ECMOでは機械トラブルも重大なリスクです。
- ポンプ停止
- 回路破損
- ガス供給トラブル
これらは急変につながるため、
アラームは必ず即対応が原則です。
また、異音や振動など「いつもと違う感覚」も重要なヒントになります。
臓器障害の観察ポイント
ECMO中は全身への影響も大きく、臓器障害にも注意が必要です。
- 腎機能低下(尿量減少)
- 肝機能障害(AST・ALT上昇)
- 神経障害(意識レベル低下)
特に腎不全はよく見られ、透析が必要になることもあります。
そのため、
「尿量は超重要なバロメーター」です。
少しの変化でも見逃さず、早めに報告しましょう。

だからこそ、“いつもと違う”にすぐ気づくことがすごく大事なんだ。
ECMO離脱時の看護と注意点
ECMOは「つけるとき」だけでなく、「外すとき」も非常に重要です。
むしろ離脱のタイミングでは、患者さんの状態が大きく変化しやすいため、より慎重な観察が求められます。
ここでは、離脱の流れと看護のポイントを分かりやすく解説します😊
離脱の流れと評価ポイント
ECMOの離脱は、いきなり外すのではなく段階的に行われます。
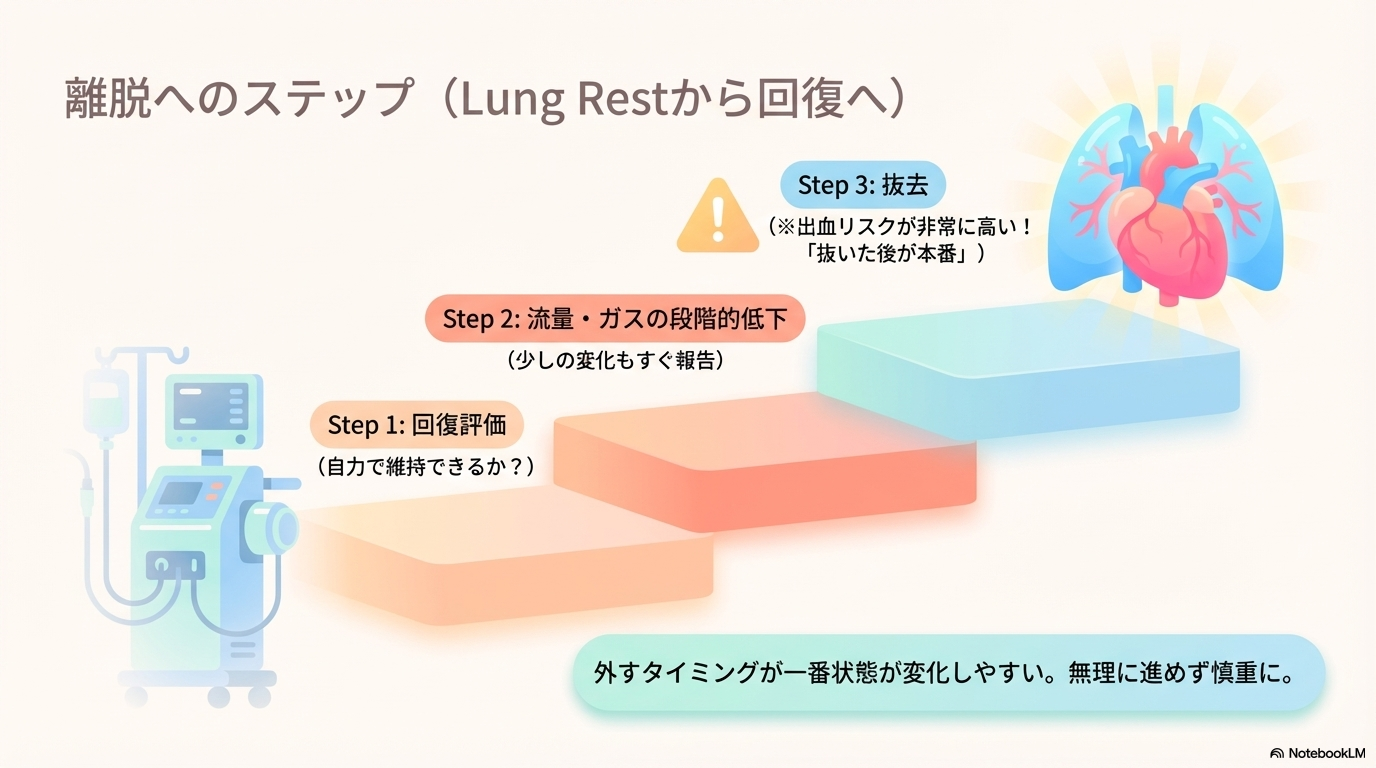
基本の流れは以下の通りです。
- 心肺機能の回復評価(血ガス・心エコーなど)
- ECMO流量・スウィープガスを徐々に減らす
- 自力で維持できるか確認(離脱テスト)
ここで重要なのは、
「ECMOなしでも耐えられるか」を見極めることです。
特にVAでは循環、VVでは呼吸がしっかり維持できているかを確認します。
離脱中の観察ポイント
流量やガスを下げていくと、患者さんの負担は増えます。
そのため、細かい観察がとても重要です。
- 血圧・心拍数の変動
- SpO₂・呼吸状態
- 尿量の変化
- 意識レベル
さらに、
- 乳酸の上昇
- 血液ガスの悪化
なども重要な指標です。
「少しの変化でもすぐ報告」が基本になります。
無理に進めると再ショックや低酸素になるため、慎重に対応しましょう。
抜去時の看護とリスク管理
ECMOの抜去時は、出血リスクが非常に高い場面です。
そのため事前準備が重要になります。
- 止血物品の準備
- 輸血・昇圧薬の準備
- 急変時対応の体制確認
抜去後は、
- 出血の有無
- 血圧低下
- 血腫形成
を重点的に観察します。
「抜いたあとが本番」と思って観察することが大切です。
離脱後のケアと長期フォロー
ECMOを離脱できても、すぐに回復するとは限りません。
多くの場合、身体的・精神的な負担が残ります。
- リハビリ(廃用予防・筋力回復)
- 栄養管理
- せん妄・不安への対応
また、長期ICU滞在によるPICS(集中治療後症候群)にも注意が必要です。
これは、筋力低下や認知機能低下、精神症状などを指します。
そのため、
「離脱後も看護は続く」という視点がとても重要です。

ここから回復を支えるのも看護師の大事な役割なんだ。
ECMO看護で新人が押さえる優先順位
ECMO看護でよくある悩みが、「結局どれを優先すればいいの?」という点ですよね。
情報が多すぎて、何から見ればいいか分からなくなることもあると思います💦
そこで大切なのが、優先順位をシンプルに持つことです。
この章では、新人さんがまず押さえるべき考え方をまとめます😊
まず優先するべき3つの視点
ECMO看護は、以下の順番で考えると整理しやすいです。
| 優先順位 | 見るポイント | 理由 |
|---|---|---|
| ① | 患者の全身状態 | 異常はまず患者に現れるため |
| ② | 回路・機械 | トラブルは生命に直結するため |
| ③ | 検査データ | 変化の裏付けとして重要 |
ポイントは、
「患者 → 回路 → データ」の順で考えることです。
データだけ見て安心してしまうと、異常に気づくのが遅れることがあります。
まずは目の前の患者さんをしっかり観察しましょう🩺
急変時の考え方(パニック防止)
ECMO中の急変は、誰でも焦ってしまいますよね。
そんなときは、次の3ステップで考えると落ち着いて対応できます。
- ①患者の状態(意識・血圧・SpO₂)を確認
- ②回路に異常がないか確認
- ③すぐに応援を呼ぶ
ここで一番大切なのは、
「一人で抱え込まないこと」です。
ECMOはチームで管理するものなので、早めに声を出すことが安全につながります。
「報告が早い=良い看護師」ですよ😊
先輩と連携するコツ
新人さんにとって、ECMOはハードルが高いですよね。
だからこそ、先輩との連携がとても大切になります。
- 気になることはすぐ相談する
- 「何が不安か」を具体的に伝える
- 報告は簡潔に(例:血圧低下+尿量減少)
特に報告では、
「事実+変化」をセットで伝えると伝わりやすいです。
例:
「さっきより血圧が下がっていて、尿量も減っています」
このように伝えることで、先輩もすぐ判断できます。
ECMO看護は難しいですが、一人で完璧にやる必要はありません。
チームで支えながら、安全に看護していきましょう🌸

優先順位を意識するだけで、グッと楽になるからね。
✅まとめ|この記事で学べるECMO看護
この記事での再重要部位👉
- ECMOは心臓・肺を一時的に補助する体外循環
- 観察は「患者・回路・データ」の順で考える
- 出血・血栓・感染は最重要の合併症
記事のまとめ
ECMO看護は、一見するととても難しく感じますよね。
ですが、ポイントを整理すると、やるべきことはシンプルです。
「患者 → 回路 → 合併症」の流れで考えることで、優先順位がはっきりします。
大切なのは、「全部完璧にやろう」としないことです。
少しの違和感に気づいて、早く報告する。それだけで患者さんの安全につながります。
最初は不安でも大丈夫です😊
一つずつ経験を積みながら、ECMO看護に慣れていきましょう🌸
📚引用・参考
引用
- 鳥取大学医学部附属病院
- 日本体外循環技術医学会(JaSECT)
- 藤田医科大学 救急・総合内科(ECMO資料)
- 日本循環器学会/日本心臓血管外科学会 他
(2023年ガイドライン フォーカスアップデート) - 日本集中治療医学会関連資料(COVID-19 ECMO管理)
- UMIN SQUARE(ECMO中の看護 解説)
- 厚生労働省(呼吸ECMO関連資料)