「深部静脈血栓症(DVT)って、教科書では学んだけど、実際の患者さんを前にすると見落としそうで怖い…」
「足の腫れや痛み、これってDVTのサインなのかな?」
「患者さんの小さな変化に気づいて、重症化を防ぎたいけど、どうすればいいんだろう?」
そんな疑問やお悩みはありませんか? 😔
この記事では、
- 深部静脈血栓症(DVT)の見逃しがちな初期サインとアセスメントのコツ
- 患者さんの異変に気づくための具体的な観察ポイント
- DVTの予防から治療、退院後の指導まで、看護師が自信を持って介入できる実践的な知識
- 肺塞栓症(PE)など怖い合併症を防ぐための看護のポイント
が分かりますよ♪
深部静脈血栓症の早期発見と適切な看護介入は、患者さんの命を守り、QOLを向上させるために看護師に求められる非常に重要なスキルです。
この記事では、DVTの基礎知識から、臨床現場で役立つ具体的なアセスメント方法、予防策、そして患者さんへの効果的な指導方法まで、看護師の皆さんが自信を持ってDVTケアに取り組めるような情報を徹底的に解説していきます。
一緒にDVTマスターを目指しましょう!💪
深部静脈血栓症(DVT)って何?🩸 看護師さんが知っておきたい基本の「キ」!
皆さん、深部静脈血栓症(DVT)という言葉はご存知かと思いますが、実際に患者さんを目の前にすると、「あれ?これで合ってるかな?」と不安になることはありませんか?
ここでは、DVTの基本的なことから、そのメカニズム、そして看護師として知っておきたいリスク因子まで、サクッと分かりやすく解説していきますね!
DVTってどんな病気? 血栓ができるメカニズムをサクッと理解!
深部静脈血栓症(DVT)は、体の深いところにある静脈に血の塊、つまり「血栓」ができてしまう病気のことです。
特に足の静脈にできやすいんですよ。
この血栓ができる原因には、主に3つの要素が関係していると言われています。
これを「ウィルヒョウの3徴」と呼びます。
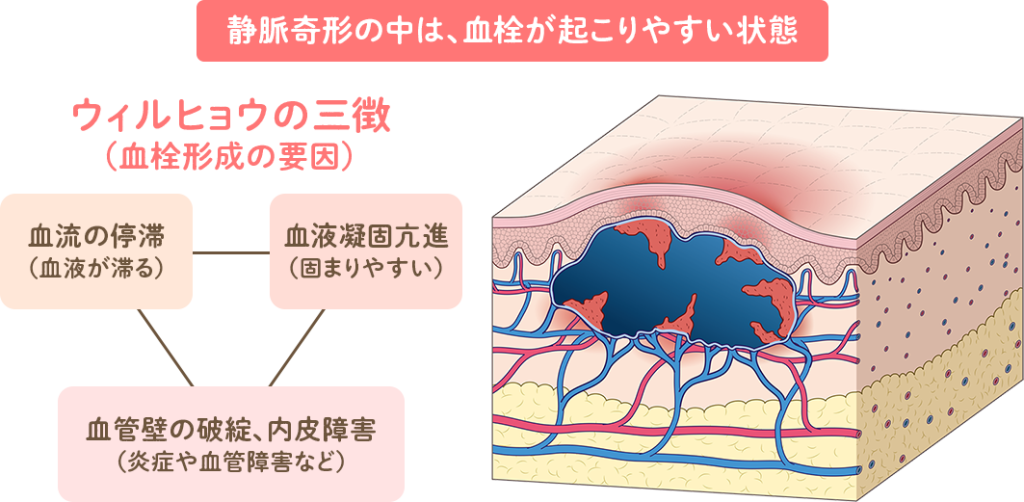
これらの要素が一つでも当てはまると、DVTのリスクが高まるんです。
血栓ができてしまうと、その血管の流れが悪くなったり、場合によっては血栓が剥がれて他の場所へ飛んでいってしまう危険性もあります😱
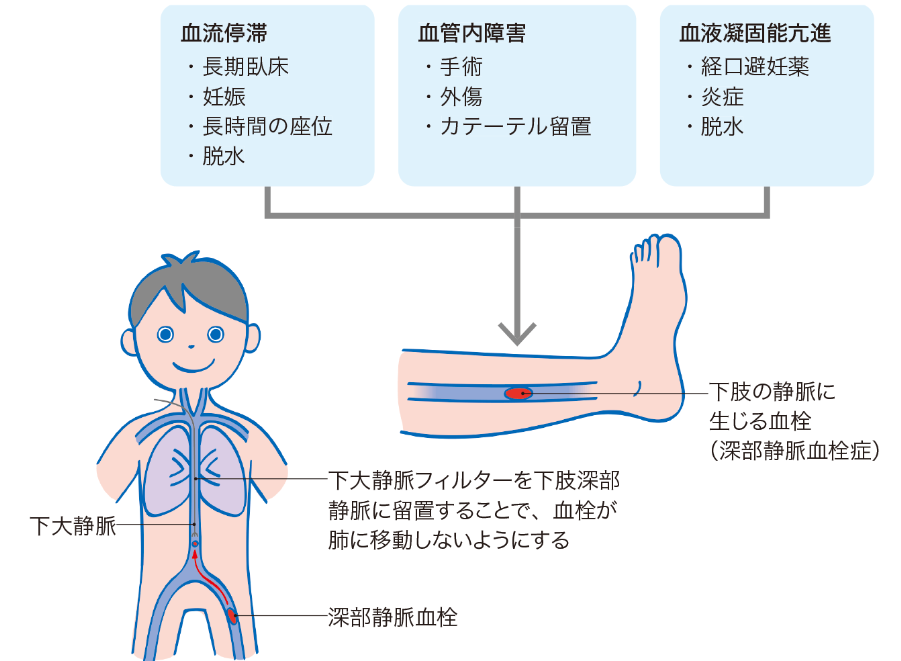
長期臥床、車椅子や椅座位での長時間の下肢下垂、手術後や脱水など多くの入院患者さんがリスクを抱えているので要注意です!
肺塞栓症(PE)との関係は?😱 DVTが招く恐ろしい合併症
DVTと聞くと、必ずセットで知っておいてほしいのが肺塞栓症(PE)です。
なぜなら、DVTでできた血栓が、血管の中をスーッと流れて、最終的に肺の血管に詰まってしまうことがあるからなんです!
これが肺塞栓症なんですね。
肺塞栓症が起こると、突然の呼吸困難や胸の痛み、意識レベルの低下など、命に関わる状態になることもあります。
だからこそ、DVTを早期に発見して適切なケアを行うことが、この恐ろしい合併症を防ぐ上でとっても大切なんです!
看護師さんの観察力が、患者さんの命を救うことにつながるんですよ💪
誰でもDVTになるの? 要注意なリスク因子をチェックリストで確認!
「私、DVTになっちゃうかも…?」と不安になる方もいるかもしれませんが、DVTになりやすい人には、いくつかの共通するリスク因子があります。
あなたの受け持ち患者さんの中に、こんなリスク因子を抱えている方はいませんか?
一緒に確認してみましょう!
これらのリスク因子を複数持っている患者さんは、特に注意深く観察する必要がありますね。
一つでも当てはまる項目があれば、「DVTの可能性もあるかも?」と意識してみてください。👀
DVT見逃してない?⚠️ 症状のサインと早期発見のコツを徹底解説!
DVTの早期発見は、患者さんの命を守るために本当に大切です。
でも、「どんな症状に気をつけたらいいの?」「見逃さないためのコツは?」と悩んでいませんか?
ここでは、DVTのサインを見抜くポイントや、アセスメントの重要な視点、そして検査データからDVTを診断するヒントまで、詳しく解説していきますね!
「いつもと違う?」足の痛みや腫れ、DVTの初期症状を見抜くポイント👀
DVTの症状は、患者さんによって様々です。全く症状が出ない人もいれば、はっきりとした症状が出る人もいます。
だからこそ、看護師さんの鋭い観察力が試されるんです!
特に注意してほしい初期症状は、片足だけの「痛み」や「腫れ」です。
これらの症状は、急に現れることもあれば、じわじわと進行することもあります。
患者さんの「いつもと違う」というサインを見逃さないように、日頃から注意深く観察することが大切ですよ!「なんか変だな?」と感じたら、すぐに確認するクセをつけましょう。
見た目だけじゃない! DVTのアセスメントでココを見落とさないで!
DVTのアセスメントは、単に足の症状を見るだけでは不十分です。
患者さんの全身の状態や、既往歴、生活背景など、様々な情報を総合的に見て判断することが重要なんです。
特に見落としがちなポイントとして、患者さんの訴えがあります。
- 「足がだるい」「重い」
- 「長時間座っていたり、寝ていたりすると足がむくむ」
- 「靴下の跡がなかなか消えない」
など、DVTを直接示唆するような強い症状でなくても、患者さんの何気ない訴えの中にDVTのヒントが隠されていることがあります。
要注意なフリーフロート血栓
血管内に浮き上がっているような血栓は遊離しやすく、肺血栓塞栓症の原因になり得ます。
この非閉塞型浮遊血栓では血流が保たれているため症状はあまり現れません。
つまり、肺血栓塞栓症を起こしやすい深部静脈血栓症は無症候性のものが多いということです⚠️
また、バイタルサインの変化も重要です。
もし血栓が肺に飛んで肺塞栓症を起こした場合、急な呼吸苦やSpO2の低下、頻脈などが起こることがあります。
日々のバイタルサイン測定時にも、DVTやPEの可能性を頭の片隅に入れておくと、いざという時に素早く対応できますよ!
検査データでDVTを診断! 看護師が知っておくべき数値の見方📊
DVTの確定診断には、医師の診察と画像検査が不可欠ですが、看護師さんも検査データの基本的な見方を知っておくと、患者さんの状態をより深く理解し、タイムリーなケアを提供できます。
特に重要なのが「D-ダイマー」という項目です。
D-ダイマーの数値が高いからといって、必ずDVTだとは限りませんが、「もしかしたら…」という疑いを持つきっかけになります。
そのほか、造影CTも行われることがあります。
医師への報告や情報共有に役立ちますし、患者さんの不安を軽減するためにも、検査の意義を理解しておくことは大切ですね😊
怖いDVTを防ぐ!🚫 看護師ができる予防ケアと患者さんへのアドバイス
DVTは、適切な予防ケアを行うことで発症リスクを大きく下げることができます。
患者さんがDVTにならないように、看護師としてできることはたくさんあるんです!
ここでは、手術前後の具体的な予防ケアから、弾性ストッキングの正しい使い方、そして患者さんが自宅でもできる簡単な予防策まで、皆さんが実践できるアドバイスをご紹介しますね。
ベッド上だけじゃない! 術前・術中・術後のDVT予防ケア完全ガイド✨
DVTの予防は、手術前から始まっています。
特に周術期(手術の前後)は、DVTのリスクが非常に高まる時期なので、看護師さんのきめ細やかなケアが欠かせません。
「手術が終わったからもう安心!」ではなく、術後も継続的にDVT予防ケアを行うことが重要です。
患者さんの回復状況に合わせて、無理のない範囲で体を動かすよう促していきましょうね。

ぜひ患者さんのケアをしてあげてくださいね。
弾性ストッキング、本当に効果ある? 正しい装着方法と患者指導のコツ!
DVT予防の強い味方、それが弾性ストッキングです。
足を圧迫することで、静脈の血液の流れを助け、血栓ができるのを防いでくれるんですよ。
でも、「ちゃんと使えてるかな?」「患者さんにどう説明したらいい?」と悩むこともありますよね。
【弾性ストッキングの正しい装着方法のコツ】
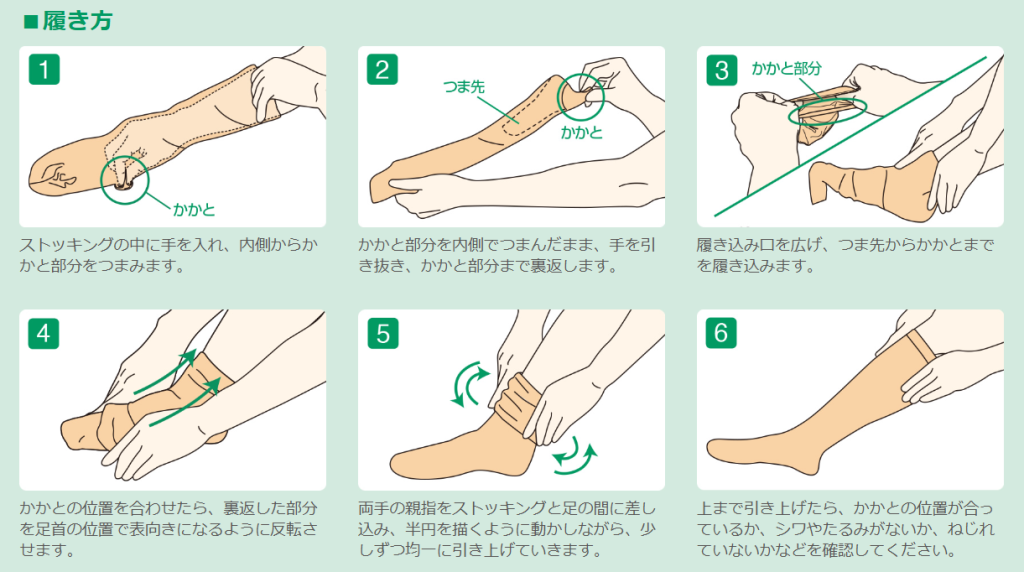
- 朝、起床時に装着する:
足がむくむ前に装着するのが効果的です。 - 寝たままの状態で装着する:
起き上がってからだと、足に血液が下がり、むくみが生じやすいためです。 - しわにならないように均等に引き上げる:
しわがあると、その部分だけ強く圧迫されて皮膚トラブルの原因になります。 - かかとをしっかり合わせる:
サイズが合っているか確認し、指先からかかとまでぴったりフィットさせます。 - 日中は着用し、夜間は脱ぐ:
原則として、寝ている間は脱ぎます。(医師の指示がある場合は除く)
【患者指導のコツ】
- なぜ弾性ストッキングが必要なのかを分かりやすく説明する(例:「足の血液の流れを良くして、血栓ができるのを防ぎますよ」)。
- 装着の難しい方には、介助の仕方や専用の補助具があることを伝える。
- 皮膚トラブル(かゆみ、かぶれ、水泡など)がないか毎日確認するよう指導する。
- ストッキングの洗濯方法や寿命についても伝える。
患者さんが正しく弾性ストッキングを使えるように、根気強く指導していくことが大切ですよ!
「これ、自分でできるかな?」と不安な患者さんには、実際に目の前でやって見せるのも効果的です。

毎日チェックしてください!
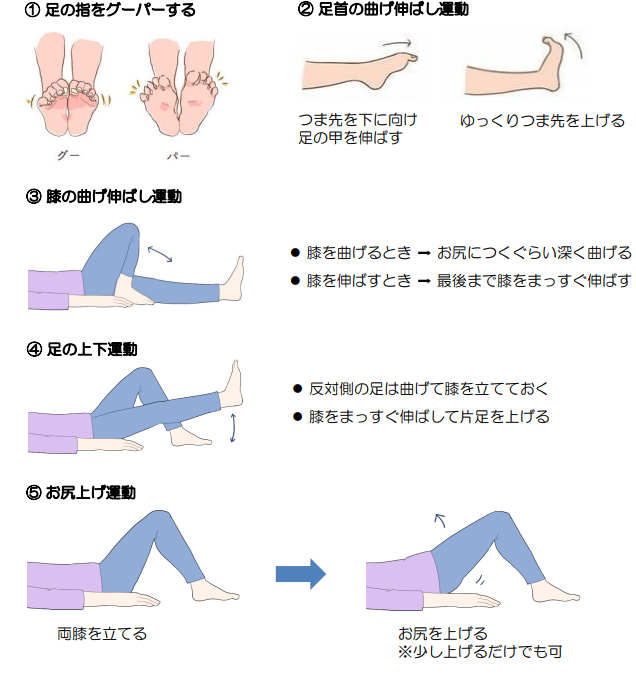
ちょこっと運動でDVT予防! 患者さんに教えたい日常生活の注意点🚶♀️
病院にいる間だけでなく、退院してからもDVTの予防は続ける必要があります。
患者さんが自宅で簡単にできる「ちょこっと運動」や日常生活の注意点を教えてあげて、DVTを寄せ付けない体づくりをサポートしましょう!
患者さん自身が「DVT予防、やってみよう!」と思えるような、具体的なアドバイスを心がけましょう。
小さな心がけが、DVTの予防につながることを伝えてあげてくださいね。
DVT患者さんのケア、どうすればいい?🩺 治療と看護計画のギモンを解決!
DVTの診断がついたら、いよいよ治療が始まります。
看護師さんは、治療がスムーズに進むようサポートしたり、合併症が起きないか観察したりと、重要な役割がたくさんありますよね。
ここでは、DVTの治療選択肢や、患者さん一人ひとりに合わせた看護計画の立て方、そして治療中の特に注意すべき観察ポイントについて、詳しく見ていきましょう!
薬だけじゃない! DVT治療の選択肢と看護師の役割とは?
DVTの治療の中心は「抗凝固療法」といって、血液をサラサラにするお薬を使うことが多いです。
でも、薬だけが治療の全てではありません。患者さんの状態や血栓の場所、大きさなどによって、色々な治療法が選択されるんです。
治療の内容によって、看護師さんが果たすべき役割も変わってきます。
患者さんがどんな治療を受けるのかを理解し、それに合わせた適切なケアを提供できるように準備しておきましょうね😊
DVT看護計画、どう立てる? 個別性重視のアセスメントと目標設定のコツ📝
DVTの看護計画を立てる際、「どこから手をつけていいか分からない…」と感じることもあるかもしれません。
大切なのは、患者さんの個別性を重視することです。
一人ひとりの患者さんの状態や生活背景、抱えているリスク因子などをしっかりアセスメントして、その患者さんに合った目標を設定し、介入方法を考えていきましょう。
【DVT看護計画作成のステップ】
1.アセスメント:
- 身体的アセスメント: 疼痛の有無・程度、腫脹の有無・部位・程度、皮膚の色・温度、左右差、ホーマンズ徴候、既往歴、現在の内服薬など。
- 精神的アセスメント: 不安の有無、病気への理解度、治療に対する意欲など。
- 社会的アセスメント: 家族構成、生活環境、退院後のサポート体制、経済状況、仕事内容など。
- リスク因子: 上記で確認したDVTのリスク因子を再確認。
2.看護診断(例):
- 活動制限に関連した末梢組織灌流障害のリスク状態
- 抗凝固療法に伴う出血のリスク状態
- 疾患や治療、予後に関する知識不足に関連した不安
- 長期臥床に関連した身体活動能力の低下
3.目標設定:
- 短期目標: 「〇日までに下肢の疼痛が軽減する」「〇日までに抗凝固薬の副作用について理解できる」など、比較的短期間で達成可能な目標。
- 長期目標: 「退院時までにDVTの合併症なくADLを自立できる」「退院後もDVT予防行動を継続できる」など、長期的な視点での目標。
- SMART原則で目標設定: Specific(具体的)、Measurable(測定可能)、Achievable(達成可能)、Relevant(関連性がある)、Time-bound(期限がある)
DVTの看護計画は、患者さんの安全を確保し、合併症を予防しつつ、回復をサポートするためのロードマップです。
患者さんと一緒に目標を共有し、進捗を評価しながら、より良いケアを目指していきましょうね✨
出血だけじゃない! 抗凝固療法中の患者さんの観察ポイントと対応術⚠️
DVTの抗凝固療法中に一番気をつけたいのは「出血」ですが、実はそれ以外にも看護師さんが注意すべきポイントがいくつかあります。
「出血がないかだけ見ていればOK!」ではないんですよ。
DVT看護の「困った」を解決!💡 よくある疑問と実践的ヒント集
DVTの看護をしていると、「これってどうしたらいいんだろう?」「患者さんからこんな質問されたけど、どう答えるのが正解?」といった疑問にぶつかることもありますよね💦
ここでは、看護師さんがDVTケアでよく抱える疑問に答えたり、退院後の患者さんの生活をサポートするためのヒント、そして最新情報をキャッチアップする方法まで、皆さんの「困った」を解決する実践的な情報をお届けします!
「これってDVT?」よくある質問Q&A! 患者さんや家族からの疑問に答えよう💬
患者さんやご家族は、DVTという病気について、たくさんの不安や疑問を抱えています。
看護師さんは、彼らの疑問に分かりやすく答えることで、安心して治療に臨めるようサポートする大切な役割があります。
ここでは、よくある質問とその答え方をご紹介しますね。
患者さんやご家族の不安に寄り添い、分かりやすい言葉で丁寧に説明することが、信頼関係を築く上でとても重要です。
もし答えられない質問があったら、「確認して後でお伝えしますね」と伝えて、決して適当に答えないようにしましょう😊
退院後も安心! DVT患者さんの自己管理をサポートする指導のコツ
DVT患者さんが退院した後も、安心して日常生活を送れるように、看護師さんからの退院指導は非常に重要です。
患者さん自身が自分の体を管理し、異常に気づけるようにサポートする「自己管理力」を高める指導を心がけましょう。
【退院指導のポイント】
1.内服薬の重要性と正しい飲み方:
- 薬の名前、効能、飲む量、飲む時間、飲み忘れた場合の対応、他剤との飲み合わせ注意点などを具体的に説明します。
- ワルファリンの場合、ビタミンKを多く含む食品(納豆、青汁、クロレラなど)や健康食品との相互作用について丁寧に説明します。
- 服薬カレンダーの活用や、家族の協力を促すことも有効です。
2.DVTの再発徴候と注意すべき症状:
- 下肢の新たな腫れ、痛み、熱感、発赤など、DVTの再発が疑われる症状を具体的に説明し、「このような症状が出たらすぐに連絡してください」と明確に伝えます。
- 肺塞栓症の症状(急な息切れ、胸痛、呼吸困難など)も伝え、緊急時の対応について指導します。
3.日常生活での予防行動の継続:
- 弾性ストッキングの正しい着用方法と、皮膚の観察の重要性。
- 長時間の同一体位を避けること、定期的な足の運動の習慣化。
- 十分な水分摂取の継続。
- 転倒予防(出血リスクを考慮)。
4.受診の目安と連絡先:
- どのような場合に、いつ、どこに連絡すれば良いのかを明確に伝えます。
- 外来受診のスケジュールや、検査の予定なども確認します。
5.患者さんのライフスタイルに合わせた指導:
- 患者さんの仕事や趣味、生活習慣などを考慮し、無理なく続けられる予防策を一緒に考えます。
- 「旅行に行くときはどうしたらいいですか?」など、具体的な疑問にも答える準備をしておきましょう。
患者さんが「自分でもできる!」と感じられるような、分かりやすく、具体的な指導を心がけてくださいね。
退院後も、患者さんが安心して生活を送れるように、しっかりと背中を押してあげましょう!
皆さん、深部静脈血栓症(DVT)に関する知識を深めていただけたでしょうか?
DVTは、患者さんの命に関わる可能性のある重篤な合併症を引き起こすこともありますが、看護師の皆さんの早期発見と適切な看護介入によって、そのリスクを大きく減らすことができます。
この記事で解説したDVTの基本的なメカニズム、サインの見つけ方、予防ケア、治療中の観察ポイント、そして退院指導のコツが、日々の臨床現場で皆さんの自信につながることを心から願っています。
患者さんの「いつもと違う」という小さなサインに気づき、寄り添い、そして適切なケアを提供していく。
それが、私たち看護師の重要な役割です。DVTに関する知識を常にアップデートし、実践に活かすことで、これからも多くの患者さんの安全と健康を守っていきましょう!💪✨