ドパミン点滴って、なんとなく「血圧を上げる薬」というイメージだけで扱っていませんか?🩺
急変が怖い薬なのは分かっているけれど、「今、何を一番見ればいいのか」が曖昧なまま投与している…そんな不安、ありませんか?
この記事では
- ドパミン持続静注の作用と用量別の違い
- 急性期で本当に押さえるべき観察ポイント
- ポンプ管理・中断リスク・急変時の対応
が分かりますよ♪
結論👉
ドパミン点滴は「ただの昇圧剤」ではなく、用量で作用が変わるカテコラミンです。
だからこそ、血圧だけでなく心拍・尿量・末梢循環・ポンプ管理まで含めた総合的な観察が看護のカギになります。
この記事では、急性期でドパミンを扱う看護師さんに向けて、作用の整理から観察・安全管理・急変対応までをやさしく解説します😊
ドパミン点滴(持続静注)の看護【作用と基本を整理】
まずは「ドパミンって結局どんな薬なの?」という基本から整理していきましょう🩺
ドパミンはカテコラミン系昇圧薬で、主に循環不全やショック時に血圧・心拍出量を維持するために用いられる薬剤です。
効果も強いですが、副作用も強いため、厳密な持続静注管理と観察が必須の薬とされています。
添付文書(KEGG医薬品情報)でも、不整脈や血圧変動などのリスクが明記されており、安全管理が非常に重要な薬剤です。
ドパミンの作用機序|受容体ごとの働き
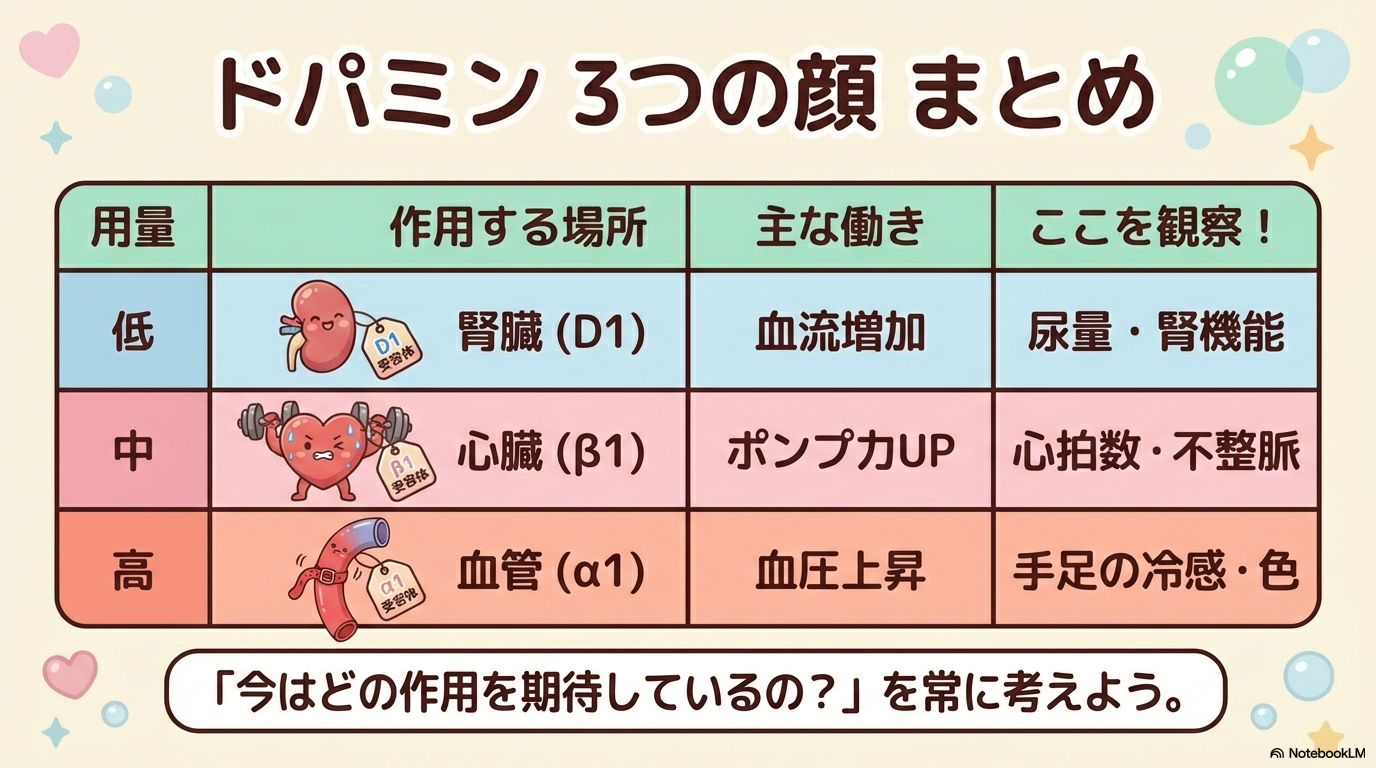
ドパミンの最大の特徴は、用量によって作用する受容体が変わることです。

主に関与するのは以下の3つです。
| 受容体 | 主な作用 | 臨床的な意味 |
|---|---|---|
| D1受容体 | 腎血管拡張 | 腎血流増加 |
| β1受容体 | 心収縮力↑・心拍数↑ | 心拍出量増加 |
| α1受容体 | 末梢血管収縮 | 血圧上昇 |
つまり、ドパミンは「一つの作用」ではなく、用量に応じて“顔が変わる薬”なのです。
用量依存性とは?
ドパミンはμg/kg/min(マイクログラム/体重kg/分)という単位で投与量を決定します。
一般的なイメージとしては、
- 低用量:腎血流増加
- 中等量:心収縮力・心拍出量増加
- 高用量:α作用優位で血圧上昇
と整理されます。
ただし現在では「腎保護目的での低用量ドパミン」は ルーチン では推奨されていない考え方もあり、あくまで循環動態全体を見て使用する薬であることが重要です。

“どの受容体が働いているか”を想像すると、観察の視点が一段深くなるわ。
なぜ単独で使わないの?
ドパミンはショックや心不全で使用されますが、単独で万能に循環を立て直す薬ではありません。
輸液・輸血・酸素投与・人工呼吸管理などと併用しながら、循環を支える“補助役”として使われます。
つまり看護師としては、
- なぜ今ドパミンが必要なのか
- どの作用を期待しているのか
- 目標は血圧なのか、心拍出量なのか
ここを理解しておくことが大切です🩺
次章では、用量ごとの違いをもう一歩踏み込み、「だから何を観察するのか」までつなげていきます。
なぜ血圧が上がる?用量別の作用を理解する
ドパミンを安全に使うためには、「今どの作用がメインで出ているのか」をイメージできることが大切です🩺
ドパミンは用量依存性があり、投与量によって優位に働く受容体が変わります。

ここが分かると、観察ポイントが一気に整理できます。
少量投与|腎血流への作用(D1受容体)

低用量ではD1受容体が刺激され、腎血管が拡張し、腎血流が増えるとされています。
そのため昔は「腎保護目的で少量ドパミン」という考え方もありました。
ただし現在では、腎保護目的での ルーチン使用は推奨されていません。
尿量が増えても、必ずしも腎機能改善を意味するわけではないからです。
看護としては、
- 尿量の増減
- クレアチニン値の推移
- 循環全体の安定性
を合わせて評価することが重要です。
中等量投与|心拍出量を上げる(β1受容体)

中等量になるとβ1受容体作用が優位になり、
- 心収縮力↑
- 心拍数↑
- 心拍出量↑
が起こります。
急性心不全やショックで心拍出量が低下している状態では、この作用が期待されています。
ただし同時に頻脈や不整脈のリスクも高まります。添付文書でも不整脈の副作用は明記されています。
つまりこの段階では、血圧だけでなく心電図モニタが非常に重要になります。
高用量投与|血管収縮で血圧を上げる(α1受容体)

さらに高用量になるとα1受容体作用が強まり、末梢血管が収縮します。
結果として血圧は上昇しますが、その代わりに
- 四肢冷感
- チアノーゼ
- 末梢虚血
などのリスクが高まります。
重度の場合は壊疽の報告もあり、末梢循環の観察は欠かせません。

末梢が冷えていないか、ちゃんと触れて確認してね。
用量別作用と観察のつながりを整理
| 用量イメージ | 主作用 | 最優先の観察 |
|---|---|---|
| 低用量 | 腎血流↑ | 尿量・腎機能 |
| 中等量 | 心拍出量↑ | 心拍数・心電図 |
| 高用量 | 血管収縮・血圧↑ | 血圧・末梢循環 |
ここまで理解できると、
- 今はどの作用を期待しているのか?
- その代償として何が起きやすいか?
- 優先して見るべき項目は何か?
が自然と見えてきます🩺
次章では、急性期で本当に押さえるべき具体的な観察項目とポンプ管理を整理していきます。
ドパミン点滴中の観察項目【急性期で外せないポイント】
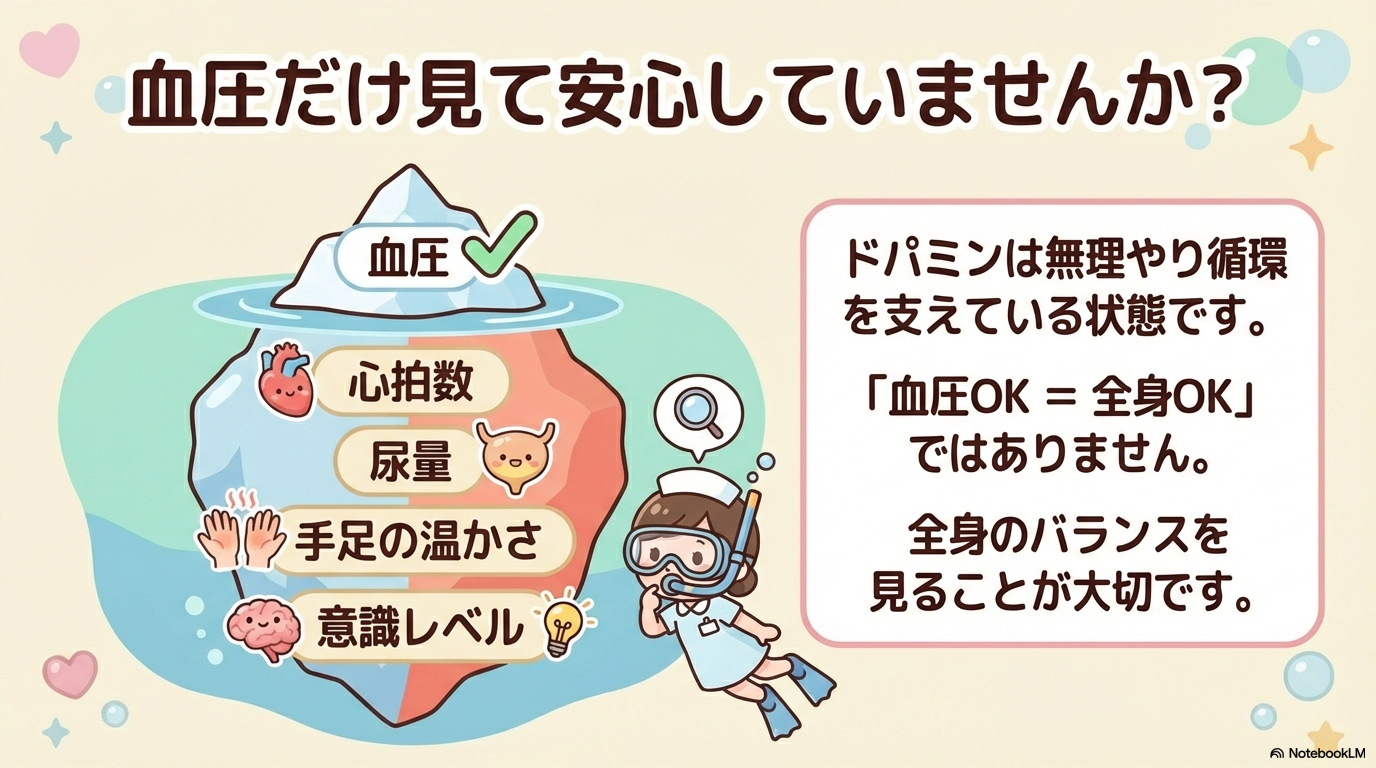
ドパミン投与中は「血圧を見ていればOK」という薬ではありません🩺
この薬は循環を薬で“無理やり支えている状態”です。
だからこそ、全身をトータルで評価する視点が看護の要になります。
ここでは、急性期で必ず押さえたい観察項目を整理します。
① 循環動態|まずは目標血圧との比較
ドパミン投与中は、医師から目標血圧(例:収縮期100〜120mmHgなど)が指示されることが多いですよね。
大切なのは、
- 目標値を達成しているか
- 上がりすぎていないか
- 急激な変動がないか
を頻回に評価することです。
「上がっている=安心」ではありません。過度な昇圧は心負荷を増やし、不整脈リスクを高めます。
② 心拍数・心電図モニタ|不整脈は最重要副作用
ドパミンはカテコラミンです。β1作用により心拍数が増加し、不整脈が起こりやすくなります。
添付文書にも不整脈のリスクが明記されています。
観察ポイントは、
- 頻脈(急なHR上昇)
- 心室性期外収縮の増加
- 新規不整脈の出現
です。
血圧よりも先にリズム異常がサインになることもあります。

ドパミンは“リズム”を崩す薬でもあるからね。
③ 尿量|腎灌流のリアルな指標
腎血流が改善していれば、尿量にも変化が出ます。
急性期では1時間尿量を中心に評価し、
- 急激な減少
- 増量後も改善しない乏尿
がないかを確認します。
ただし、尿量だけで循環改善と判断しないことが重要です。血圧・末梢循環・意識レベルと合わせて総合評価します。
④ 末梢循環|四肢は必ず触れる
高用量ではα作用による血管収縮が強くなります。
観察項目は、
- 四肢冷感
- チアノーゼ
- 色調変化
- 毛細血管再充満時間(CRT)
です。
重度の場合は末梢虚血や壊疽のリスクも報告されています。
血圧が保たれていても、末梢が犠牲になっていないかを必ず確認しましょう。
⑤ 呼吸状態・意識レベル|臓器灌流のサイン
循環が安定しているかは、脳や肺の状態にも表れます。
- SpO₂
- 呼吸数・呼吸パターン
- JCS/GCS
- 冷汗・顔面蒼白
これらを合わせて評価します。
「なんとなく顔色が悪い」は大切な臨床サインです。
⑥ ポンプ・ルート管理|中断=急変リスク
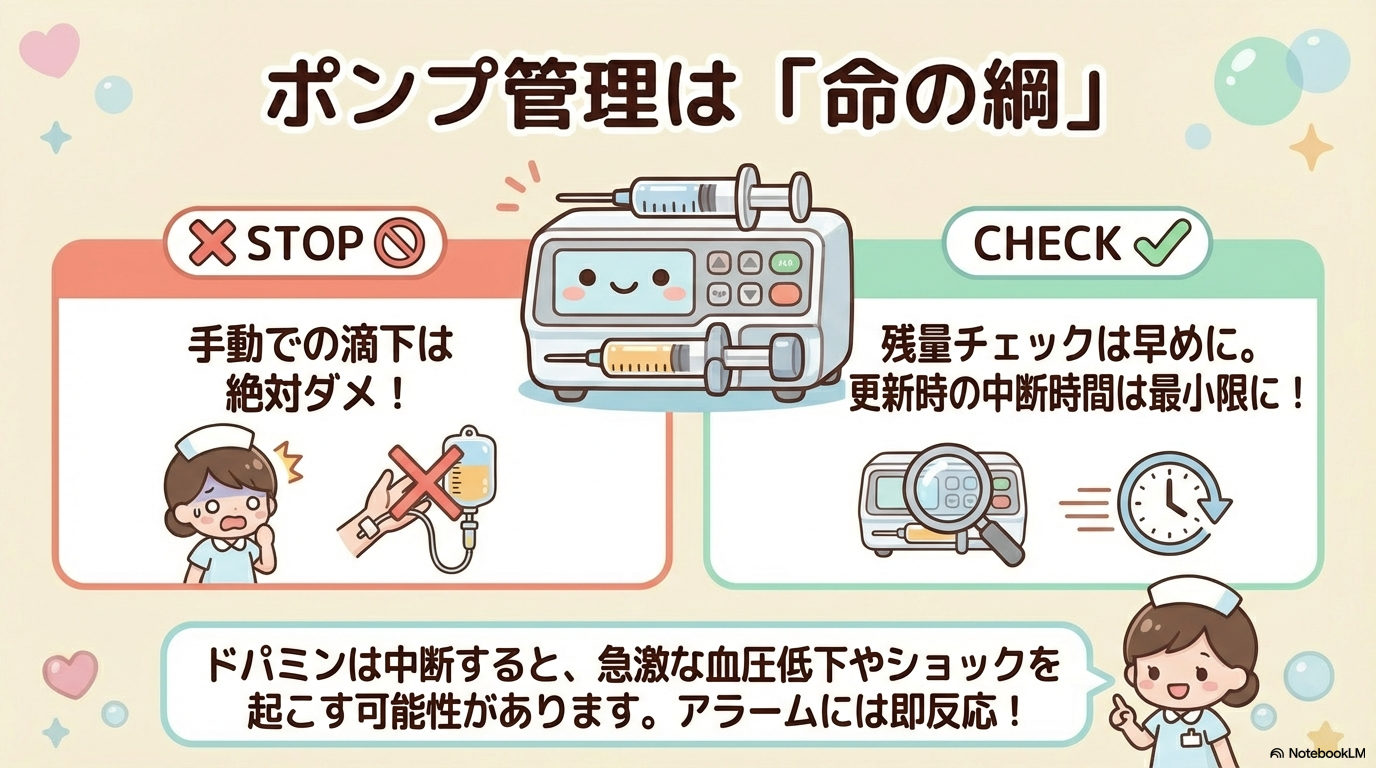
ドパミンは必ず輸液ポンプ(シリンジポンプ)で正確に持続投与する薬です。
手動滴下は投与速度が変動するため避けます。
重要ポイントは、
- 残量チェックを早めに行う
- 交換時の中断時間を最小にする
- アラーム時は原因確認を優先
ポンプ停止や交換遅れは、急激な血圧低下や心停止につながる可能性があります。
アラームが鳴ったときは、
- 薬剤名
- 残量
- 投与速度
- ルート閉塞・屈曲
を必ず確認し、迷ったらすぐ相談します。
観察項目まとめ表
| カテゴリ | 具体的観察項目 | 注意点 |
|---|---|---|
| 循環 | 血圧・HR・心電図 | 不整脈・急激な変動 |
| 腎 | 1時間尿量 | 乏尿・改善しない場合 |
| 末梢 | 冷感・色調・CRT | 虚血・壊疽リスク |
| 全身 | 意識・呼吸・顔色 | 臓器灌流低下 |
| 機器 | ポンプ・残量・ルート | 中断=急変 |
次章では、実際に起こりやすいトラブルと急変対応の考え方を整理していきます🩺
急変時どうする?ドパミン投与中のトラブル対応
ドパミンは循環を薬で支えている状態です。
つまり、変化が起きたときは「薬の影響なのか」「病態の悪化なのか」「機器トラブルなのか」を瞬時に切り分けることが大切です🩺
ここでは、現場でよく遭遇するケースを整理します。
① 血圧が急に下がった
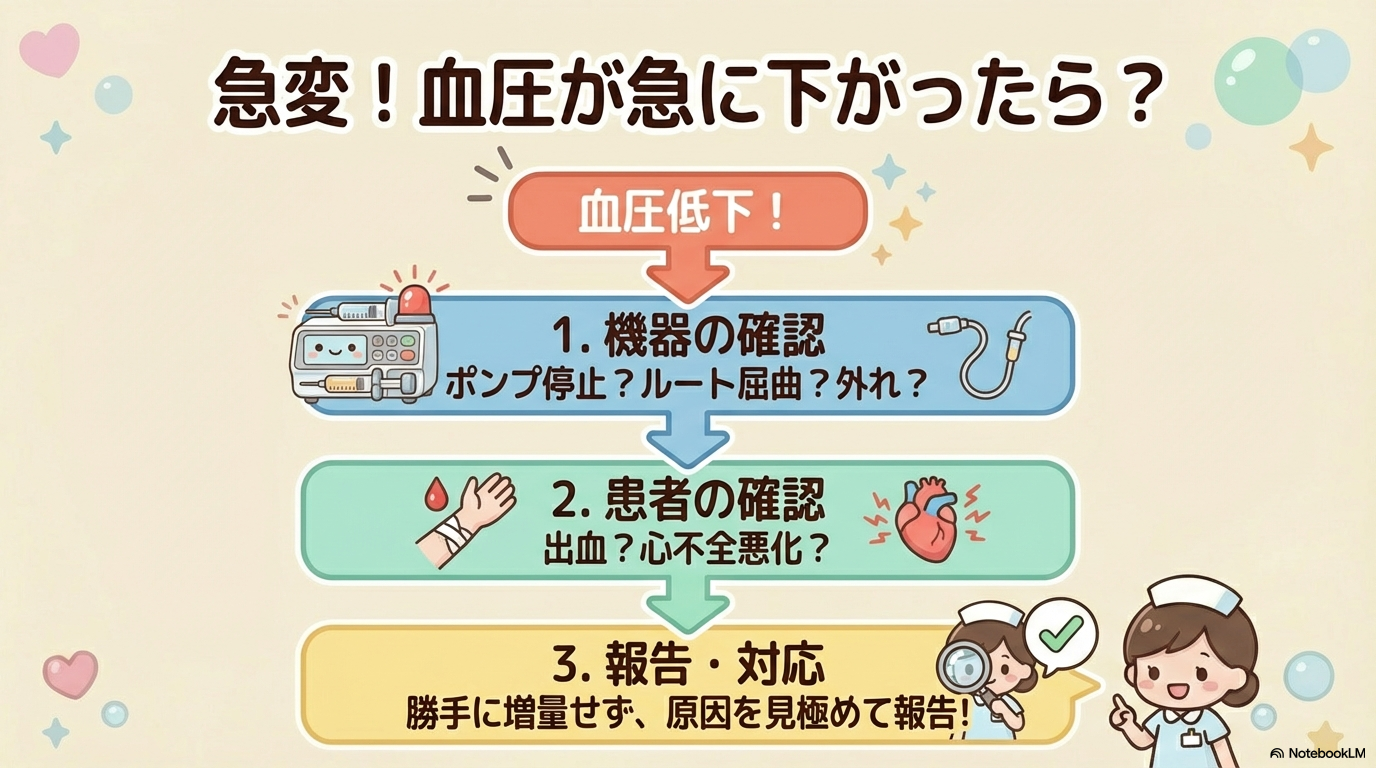
まず考えるべきはポンプ・ルートトラブルです。
- ポンプ停止していないか
- シリンジ残量はあるか
- ルート閉塞・屈曲はないか
ドパミンは中断すると急激な血圧低下を起こす可能性があります。
機器に問題がなければ、
- 出血・敗血症の進行
- 心機能悪化
- 輸液不足
など病態の悪化を疑います。
自己判断で増量せず、指示系統に沿って迅速に報告しましょう。
② 頻脈・不整脈が出現した
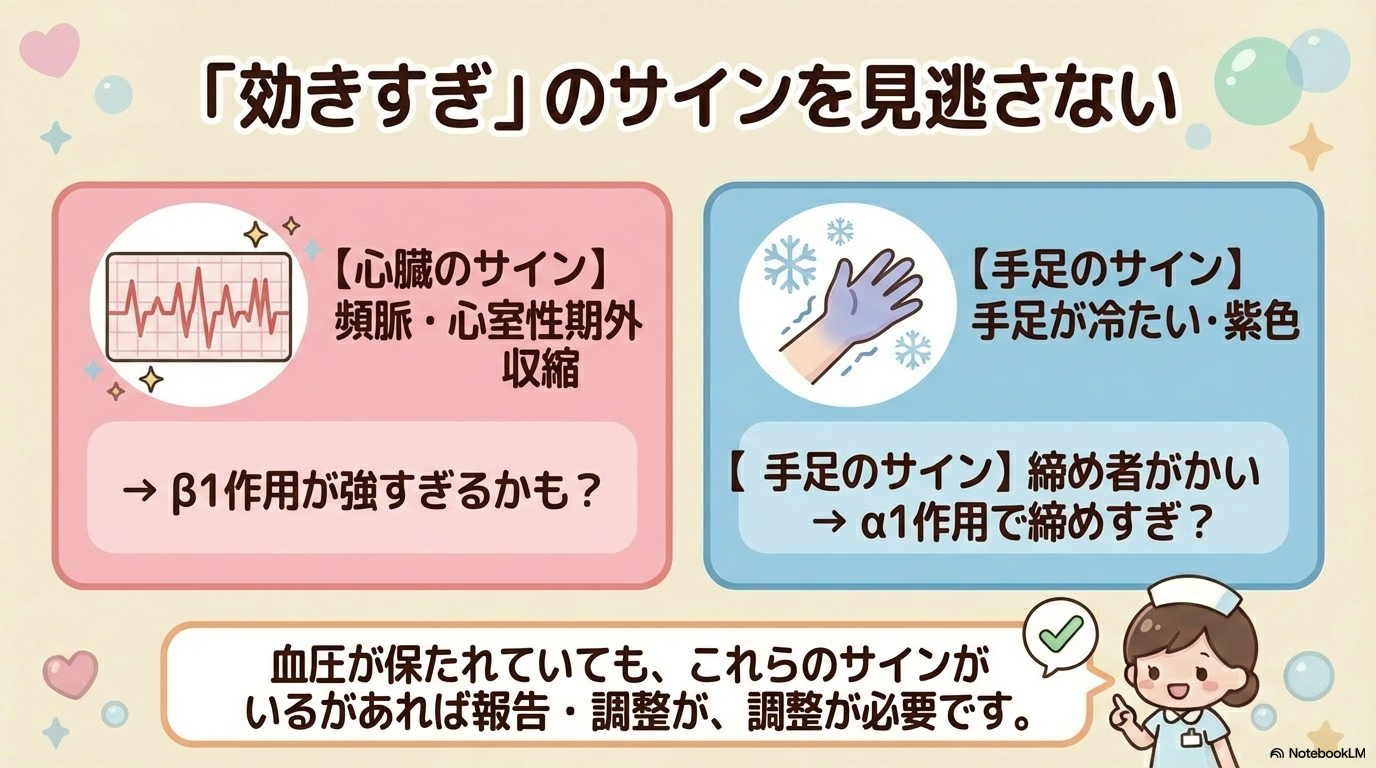
ドパミンはβ1作用により頻脈や心室性不整脈を誘発することがあります。
観察ポイントは、
- HRの急上昇
- 心室性期外収縮の増加
- 血圧とのバランス
です。
血圧が十分保たれているのに頻脈が強い場合、過量投与の可能性も考えられます。
モニタ波形を保存し、具体的に報告できるようにしましょう。

ドパミンは“上げすぎ”も怖いのよ。
③ 末梢が冷たい・チアノーゼが出た
高用量でα作用が強くなると、末梢血管収縮が強まります。
血圧が保たれていても、
- 四肢冷感
- 色調変化
- CRT延長
がある場合は過度な血管収縮を疑います。
血圧=循環良好ではないという視点を忘れないことが重要です。
④ ポンプアラームが鳴ったとき
アラーム音に焦って、すぐにサイレンスだけ押していませんか?
必ず確認するのは、
- 薬剤名(本当にドパミンか)
- 残量と交換予定時刻
- 投与速度設定
- 閉塞・屈曲・逆血
です。
カテコラミン持続投与患者は薬に依存して循環を維持している状態です。
中断時間を最小限にするため、
- 残量を早めに把握
- 交換準備を事前に行う
- ダブルチェックを徹底
することが安全管理につながります。
⑤ ノルアドレナリンへ切り替えになることも
近年、敗血症性ショックなどでは第一選択がノルアドレナリンになるケースが増えています。
ドパミンで血圧が不安定な場合、
- 頻脈が強い
- 末梢循環が悪化している
などがあれば、薬剤変更の判断がなされることもあります。
その際も慌てず、現在の循環データを整理して報告できることが看護師の役割です。
次章では、ドパミンとノルアドレナリンの違いを整理していきます🩺
ドパミンとノルアドレナリンの違い【なぜ第一選択が変わりつつある?】
「ショック=ドパミン」という時代もありましたよね。
しかし現在は、敗血症性ショックなどではノルアドレナリンが第一選択となる場面が増えています。
ここでは、ドパミンとの違いを整理しておきましょう🩺
作用の違いを比較
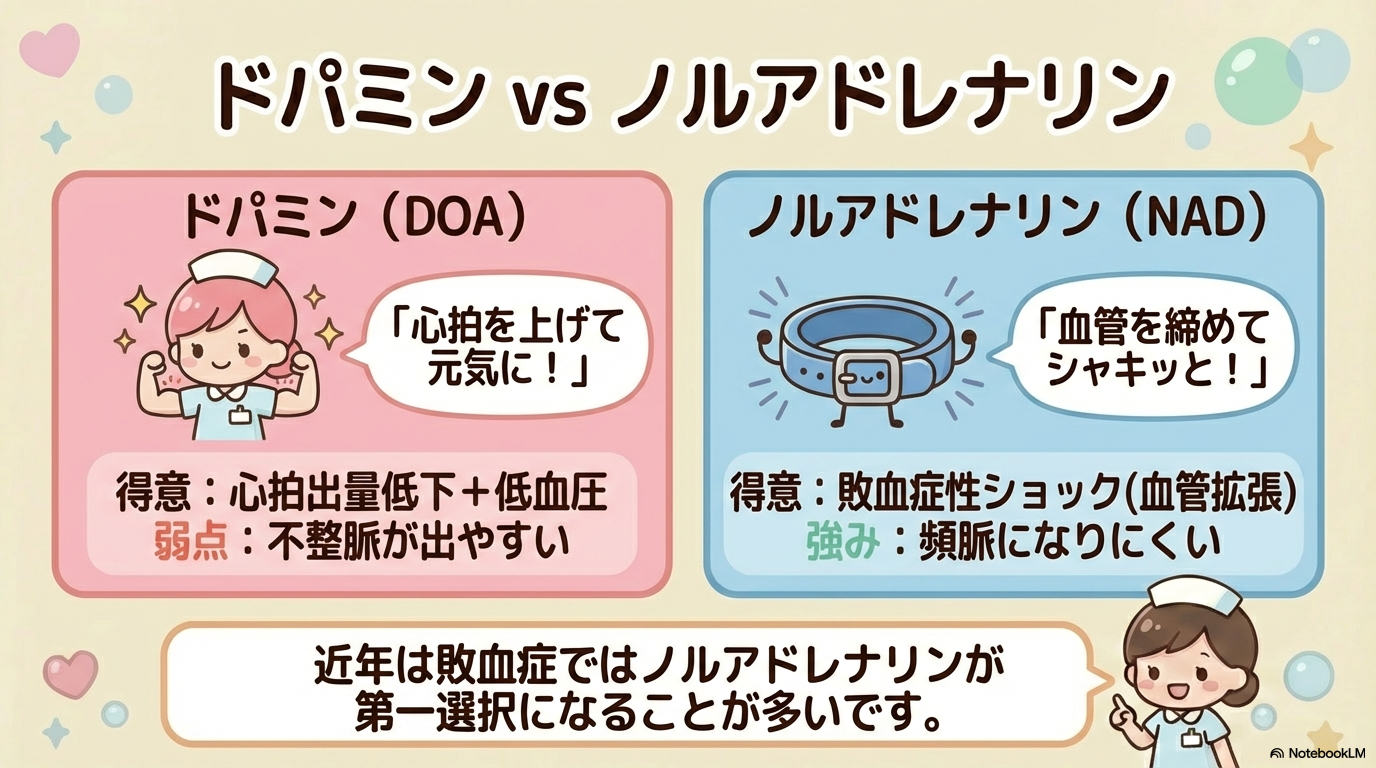
| 項目 | ドパミン | ノルアドレナリン |
|---|---|---|
| 主作用 | 用量依存(D1・β1・α1) | α1優位(血管収縮) |
| 心拍数への影響 | 増加しやすい | 比較的少ない |
| 不整脈リスク | 高い | 比較的低い |
| 主な使用場面 | 心拍出量低下+低血圧 | 血管拡張性ショック |
なぜノルアドレナリンが選ばれる?
ドパミンは頻脈や不整脈を起こしやすいという特徴があります。
特に敗血症性ショックでは、
- すでに循環が不安定
- 心負荷をこれ以上かけたくない
という状況が多く、
心拍数を過度に上げずに血圧を保てる薬としてノルアドレナリンが選択されます。
一方で、ドパミンは心収縮力を上げたい場面では今も有効な選択肢です。
看護師が理解しておくべき視点
- 今は「血管を締めたい」のか
- 「心臓を動かしたい」のか
- 頻脈リスクを許容できる状況か
これを理解していると、医師の指示の意図が読み取れるようになります。

そこが分かると、観察がブレなくなるわ。
よくある質問(FAQ)|ドパミン点滴の疑問を整理
Q1.ドパミン点滴は何時間くらい使用できますか?
使用時間に明確な上限はありませんが、循環動態に応じて必要最小限の期間で使用します。
長期投与では不整脈や末梢循環障害のリスクが高まるため、毎日「本当に必要か」を評価します。
Q2.ドパミンは末梢ルートで投与できますか?
可能な場合もありますが、血管外漏出による組織障害のリスクがあるため注意が必要です。
高用量や長時間投与では、中心静脈ルートが選択されることもあります。
Q3.ドパミンとノルアドレナリンの違いは何ですか?
ドパミンは用量依存で作用が変わる薬で、心拍数が上がりやすい特徴があります。
ノルアドレナリンは主に血管収縮作用が強く、頻脈が起きにくいため、敗血症性ショックでは第一選択となることが多いです。
Q4.ドパミン中止時の注意点は?
急に中止すると急激な血圧低下を起こす可能性があります。
ポンプ停止やシリンジ交換時の中断時間を最小限にすることが安全管理上とても重要です。
それでは最後に、この記事のポイントをまとめます😊
✅まとめ|この記事で学べるドパミン点滴看護
この記事のまとめポイント
この記事での再重要部位👉
- ドパミンは用量で作用が変わるカテコラミンである
- 血圧だけでなく心拍・尿量・末梢循環を総合評価する
- ポンプ管理と中断防止が安全管理の最重要ポイント
記事のまとめ
ドパミン点滴は、単なる「昇圧剤」ではありません。
用量によって作用が変わる特殊なカテコラミンであり、期待する効果と副作用は常に表裏一体です。
血圧が保たれているから安心、ではなく、
- 心拍は上がりすぎていないか
- 尿量は保たれているか
- 末梢は冷えていないか
- ポンプは正常に作動しているか
を総合的に評価することが、急性期看護の本質です🩺
ドパミン管理は緊張感のあるケアですが、作用を理解していれば怖さは減っていきます。
「今はどの受容体が働いているのか?」
そう問いながら観察できるようになれば、あなたの看護は一段深くなります😊
今の環境、本当にあなたに合っていますか?
ハイリスク薬管理が続く職場で、常に緊張し続ける毎日。
その環境が「成長」につながっているのか、「消耗」につながっているのか、一度立ち止まってみませんか?
あなたが気になっている職場の教育体制・安全体制を調査します。
安心して働ける環境かどうか、一緒に確認していきましょう。
引用・参考文献
- KEGG 医薬品情報(ドパミン塩酸塩)
- PINS 医薬品インタビューフォーム
- 医療安全情報(カテコラミン持続投与)
- テルモ 添付文書資料