{大カテゴリ}3年以上の{中カテゴリ}の求人横断検索
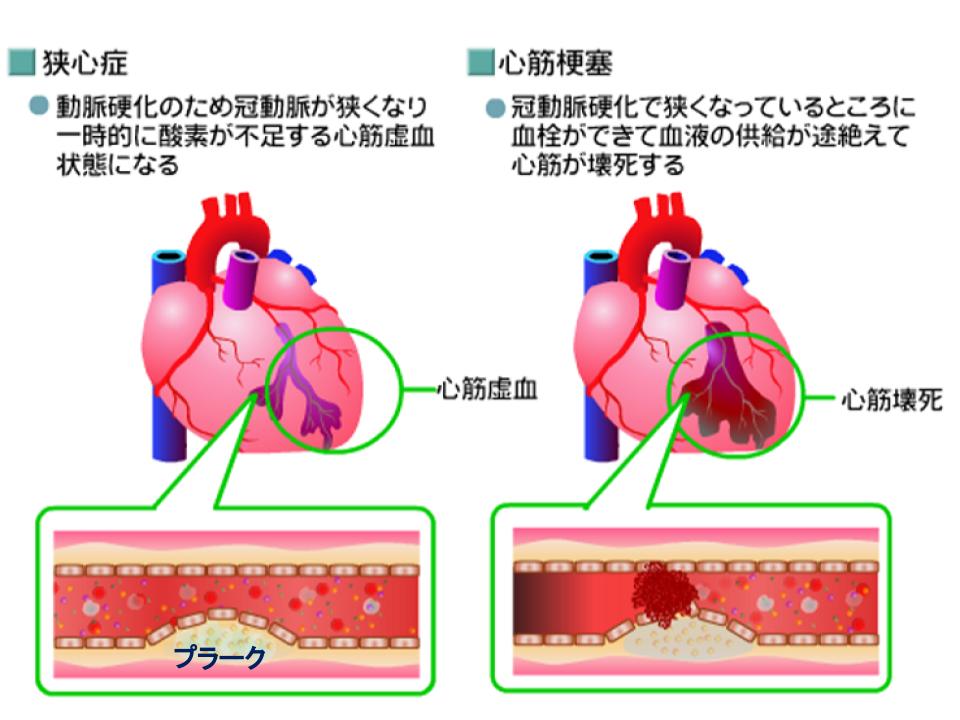
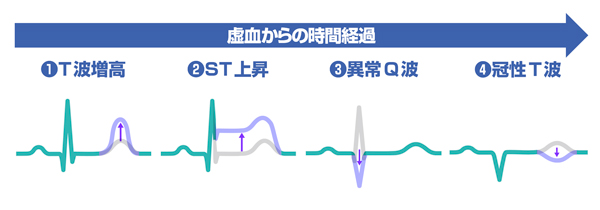
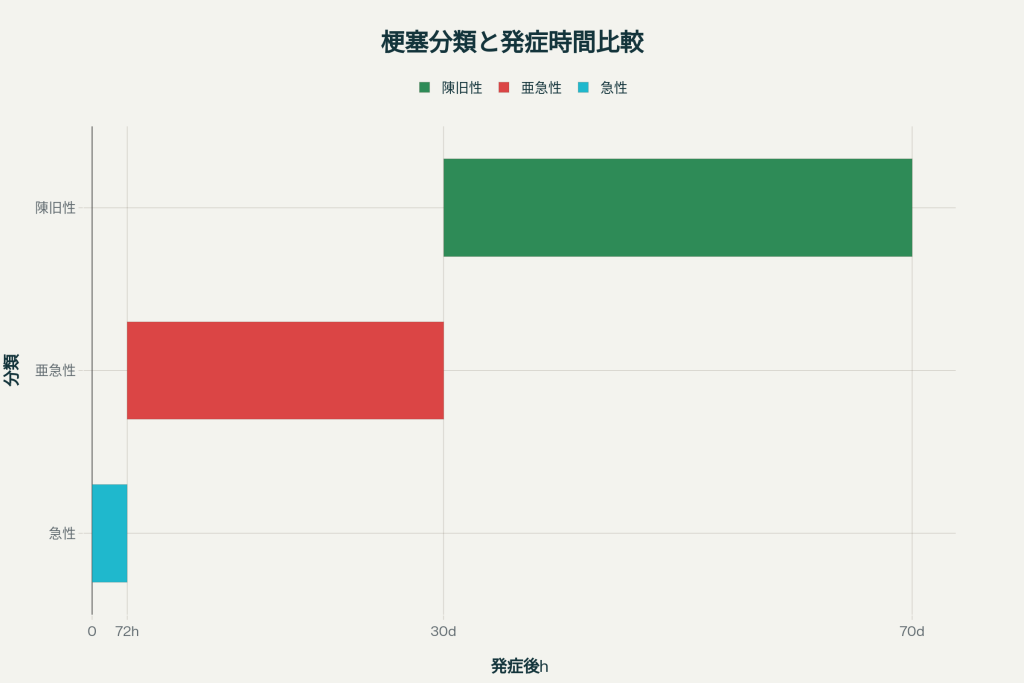
もう迷わない!急性心筋梗塞と心筋梗塞の違い&見逃しやすい亜急性・陳旧性のサインまとめ🌓
関連記事
-

スライディングスケールは危険?正しい使い方とBasal-Bolusとの違い
「スライディングスケールって危険って聞いたけど、本当なの…?」 「医師の指示通りに打っているけど、これで合っているのか正直不安…」そんな気持ちになったことはありませんか? 新人看護師さんほど、...
-

点滴静脈炎とは?症状・グレード・抜去基準を新人向けに解説
「点滴のところが赤くて痛いって言われたけど…これって静脈炎ですか?」 抜いたほうがいいのか、様子見でいいのか…自信がなくて毎回悩んでしまう…そんなお悩みはありませんか? この記事では ...
-

点滴刺入部の観察基準【発赤・疼痛は抜去?新人向け解説】
「点滴の刺入部、毎回見ているけど…正直“何を基準に”判断すればいいのか自信がありません💦」 「赤い気もするけど、これって抜くレベル?様子見?」と迷うこと、ありませんか? この記事では ...
-

食欲不振の看護【がん悪液質・終末期の評価とケア】
「がん患者さんが全然食べられない…何から整えればいいの?」って、受け持ち中に焦りますよね。 終末期になると、家族の「少しでも食べさせたい」と患者さんの「もう無理…」の間で、看護師が板挟みになる場...
-

ギランバレー症候群の看護👉急変サインと呼吸管理の要点
ギランバレー症候群って、急に悪くなるって聞いて不安になりますよね…。 呼吸管理が大事とは言われるけれど、どのタイミングでICUを考えるのか、自信をもって説明できますか? この記事では ...