CPA対応って、いざ現場になると「何から動けばいいの?」と不安になりますよね。
急変時に先輩がすぐ動いているのを見て、「自分は何もできなかった…」と感じたことはありませんか?
この記事では
- CPA発生時の初期対応の流れ
- 看護師の具体的な役割と動き
- 新人でもできる行動と優先順位
が分かりますよ♪
結論👉
CPA対応で最も重要なのは「すぐにCPRを開始し、チームの一員として役割を果たすこと」です。
この記事では、CPA対応の流れと看護師の役割について、現場で動けるレベルまでやさしく解説します😊
CPAとは?看護師が知るべき基礎知識
まずはCPAの基本を理解しておきましょう。
ここが曖昧だと、急変時の判断が遅れてしまいます。
CPAとは何か
CPA(Cardio Pulmonary Arrest)とは、心臓と呼吸が停止した状態のことを指します。
つまり、血液も酸素も全身に送られていない「生命の危機状態」です。
数分以内に対応しないと、脳に不可逆的なダメージが残る可能性があります。
心停止の主な原因
CPAの原因は大きく分けて以下のように分類されます。
| 分類 | 具体例 |
|---|---|
| 心原性 | 心筋梗塞、不整脈(VF・VTなど) |
| 呼吸性 | 窒息、呼吸不全 |
| その他 | 出血、敗血症、外傷など |
特に臨床では、「突然の意識消失+呼吸停止」を見たらCPAを疑うことが重要です。
ROSCとは
ROSC(Return of Spontaneous Circulation)とは、自己心拍が再開した状態のことです。
CPA対応は「蘇生して終わり」ではなく、その後の管理がとても重要になります。

判断が遅れることが一番危険ですよ🩺
CPA発生!初期対応の流れ【最重要】
CPA対応で最も大切なのは「初動の速さ」です。
ここでの動きが、その後の予後を大きく左右します。
CPA対応は「安全確認→反応評価→応援要請→CPR→AED」の流れが基本であり、これは国内ガイドラインでも標準化されています。
(参考:JRC蘇生ガイドライン2020)
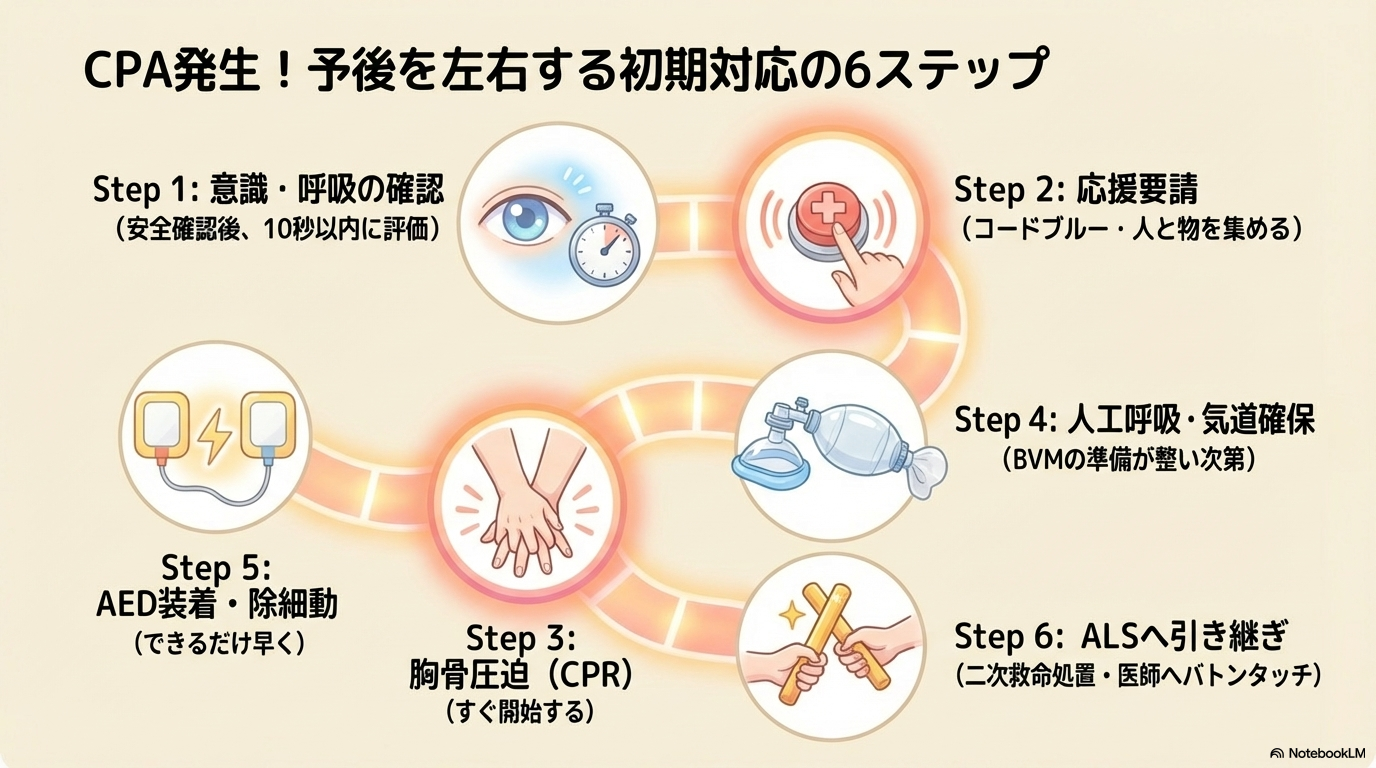
①意識・呼吸の確認
患者を発見したら、まず安全確認をした上で意識と呼吸の確認を行います。
肩を叩きながら声かけを行い、反応の有無を確認します。
反応がなく、正常な呼吸がない場合はCPAと判断します。
呼吸の評価は10秒以内に行い、「あえぐような呼吸(死戦期呼吸)」は正常とはみなしません。
②応援要請(コードブルー)
CPAを疑った時点で、すぐに緊急コールを行います。
- コードブルーの発動
- ナースコール・PHSでの応援要請
- AED・救急カートの依頼
1人で抱えず「人と物を同時に集める」ことが重要です。
③胸骨圧迫の開始(CPR)
応援を呼んだら、すぐに胸骨圧迫を開始します。
| 項目 | ポイント |
|---|---|
| 圧迫の深さ | 約5cm沈む程度 |
| 圧迫の速さ | 100〜120回/分 |
| 重要ポイント | 中断を最小限(10秒以内) |
「強く・速く・絶え間なく」圧迫することが最重要です。
医療従事者は脈拍確認も行いますが、判断に迷う場合はすぐに圧迫を開始します。
(参考:救急蘇生法の指針2020)
④人工呼吸・気道確保
人手や資器材が揃ったら、バッグバルブマスク(BVM)で人工呼吸を行います。
基本は胸骨圧迫30回:人工呼吸2回の比率です。
ただし、準備が整うまでは胸骨圧迫のみでもOKであり、圧迫の中断を避けることが優先されます。
⑤AED装着・除細動
AEDが到着したら、速やかにパッドを装着します。
- 解析中は患者に触れない
- ショック時は周囲に声かけ
- 除細動後すぐ圧迫再開
除細動は「できるだけ早く」が生存率を左右します。
ショック後はリズム確認を待たず、すぐにCPRを再開します。
⑥ALS(高度救命処置)への引き継ぎ
医師やRRSチームが到着したら、対応は二次救命処置(ALS)へ移行します。
看護師は以下の役割を担います。
- 薬剤準備(アドレナリンなど)
- ルート確保の補助
- 時間・処置の記録
- モニタリング
(参考:JRC蘇生ガイドライン2020)

🔰新人看護師がまずやること
- すぐに応援要請する
- 迷わず胸骨圧迫を開始する
- AEDや物品を準備する
CPR中の看護師の役割
CPA対応では、CPRを「ただ行う」だけでなく、チームの中で役割を果たすことが重要です。
ここでは、看護師が担う具体的な動きを整理していきます。
胸骨圧迫の質を保つ
CPRの中でも最も重要なのが胸骨圧迫です。
質の高い胸骨圧迫が、患者の予後を大きく左右します。
実際のポイントは以下の通りです。
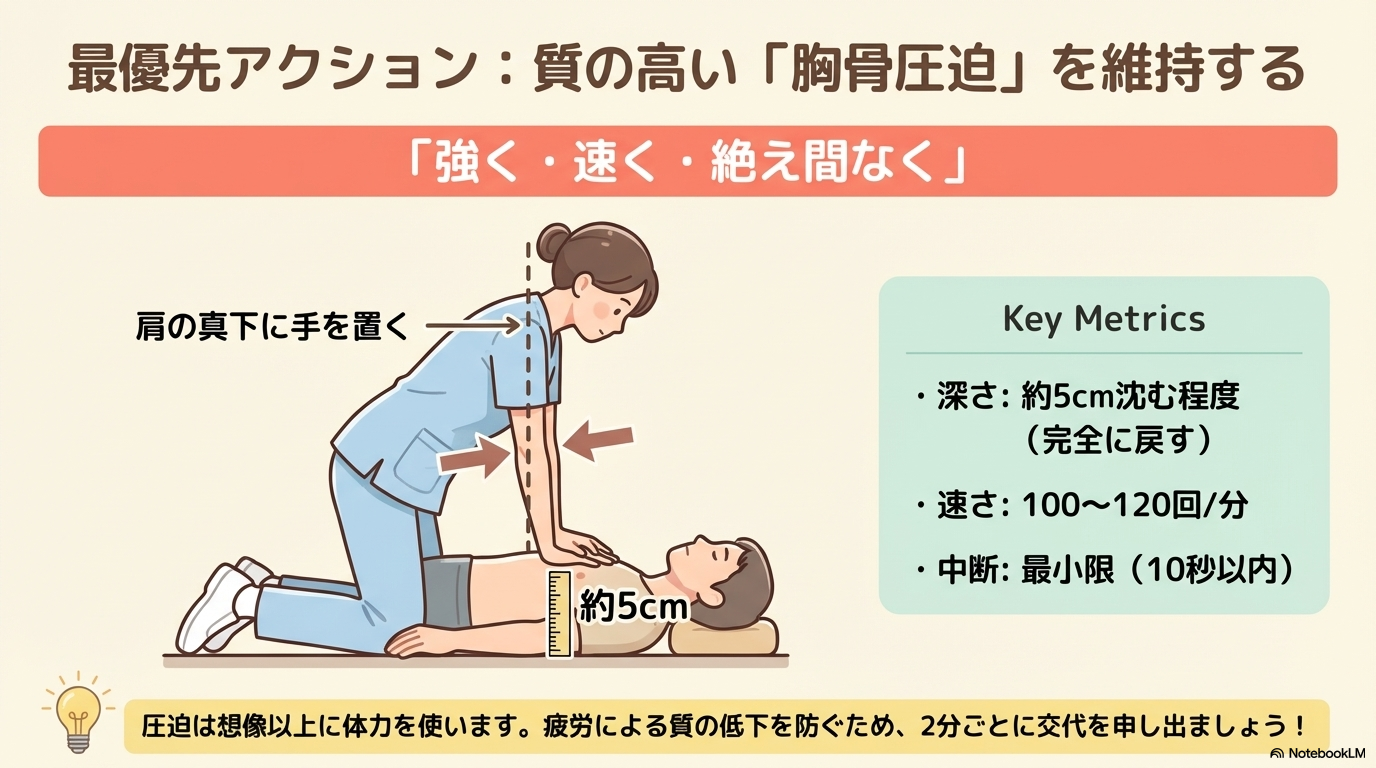
| ポイント | 内容 |
|---|---|
| 姿勢 | 肩の真下に手を置き、体重をかける |
| 圧迫 | しっかり沈めて、完全に戻す |
| 交代 | 2分ごとに交代(疲労による質低下防止) |
圧迫は想像以上に体力を使います。疲れてきたら早めに交代を申し出ることも大切です。
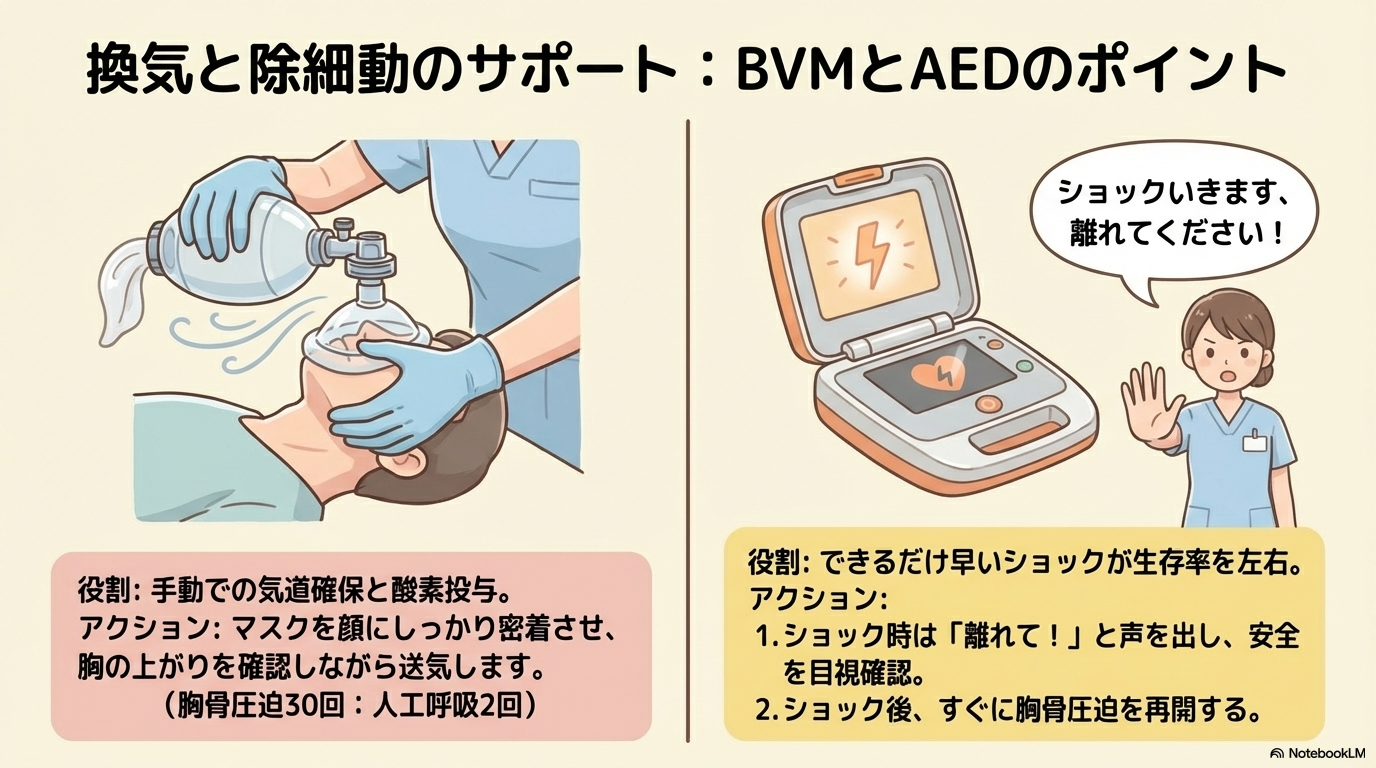
バッグバルブマスク(BVM)による換気
BVM(バッグバルブマスク)は、手動で酸素を送るための器具です。
気道確保と適切な換気ができていないと、酸素が届きません。
- マスクを顔にしっかり密着させる
- 胸の上がりを確認しながら送気する
- 過換気にならないよう注意
特に新人さんは「しっかり密着させること」が難しいので、先輩の手技をよく観察しておきましょう。
AED・除細動のサポート
除細動時は、安全確認と声かけが重要です。
- 「離れてください!」と明確に声を出す
- 誰も触れていないことを目視確認
- ショック後すぐ圧迫再開
除細動後の「すぐ再開」が非常に重要です。
薬剤準備・ルート確保の補助
ALSに移行すると、薬剤投与が必要になります。
代表的なのがアドレナリンです。
| 役割 | 内容 |
|---|---|
| 薬剤準備 | 指示を受けてすぐに準備 |
| ルート管理 | 点滴ライン確保・確認 |
| 投与補助 | タイミングを見て迅速に対応 |
ここでは「準備の速さ」がとても重要になります。
タイムキーパー・記録
CPR中は時間の管理も重要です。
処置の時間記録は、その後の治療や振り返りに直結します。
- CPR開始時間
- 除細動の回数と時間
- 薬剤投与の時間
余裕があれば記録を担当することで、チーム全体の動きが整理されます。

迷ったら「何しますか?」と声を出すだけでもチームの一員ですよ😊
🔰新人看護師の立ち回りポイント
- まずは胸骨圧迫に入る
- 指示を待つだけでなく声をかける
- できる役割を積極的に探す
チーム医療での動き方
CPA対応は「個人プレー」ではなく、チームで行う医療です。
そのため、技術だけでなくチームの中でどう動くかがとても重要になります。
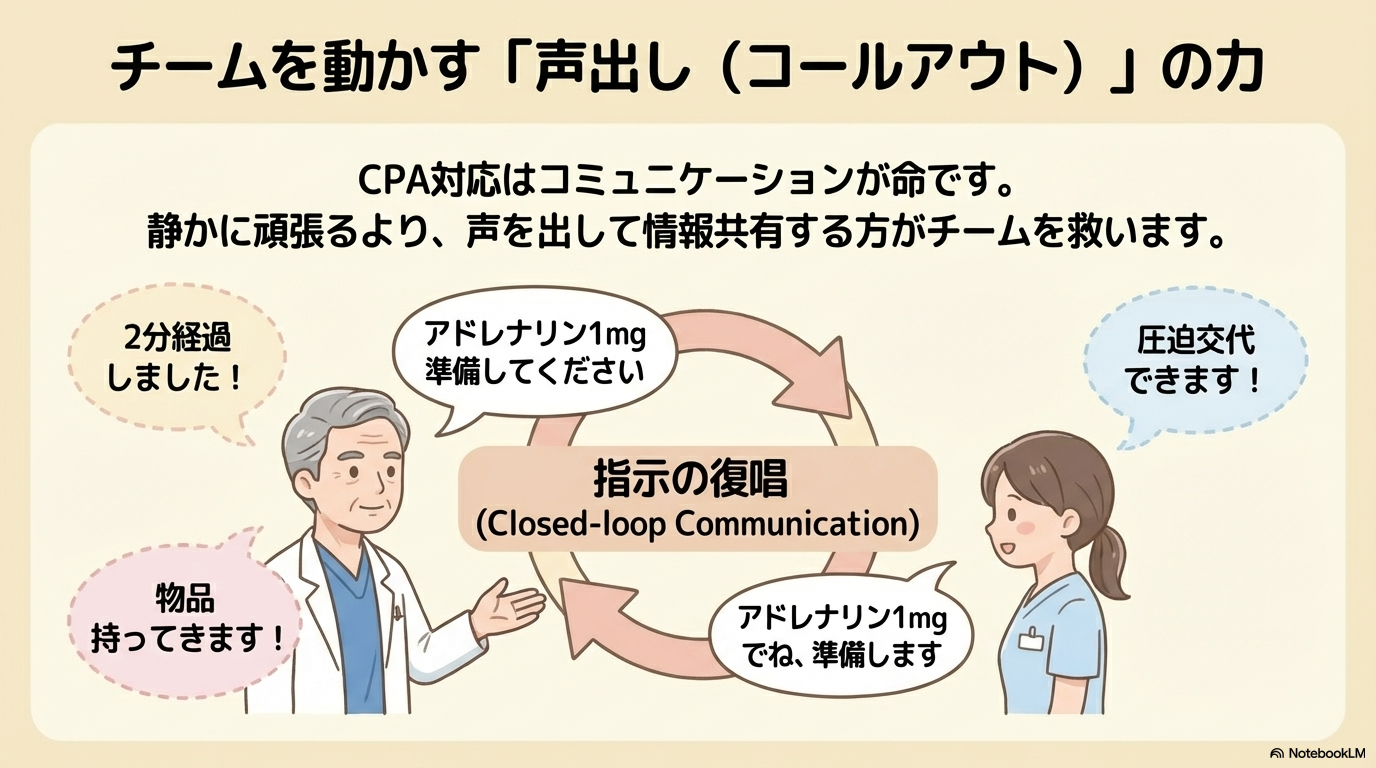
リーダーの指示を正確に受ける
CPA時には、医師や経験のある看護師がリーダーとなり指示を出します。
指示は「聞くだけでなく復唱する」ことが基本です。
- 「アドレナリン1mgですね、準備します」
- 「ショックいきます、離れてください」
復唱することで、指示のミスや聞き間違いを防ぐことができます。
自分のポジションを意識する
CPA対応では、役割が自然と分かれていきます。
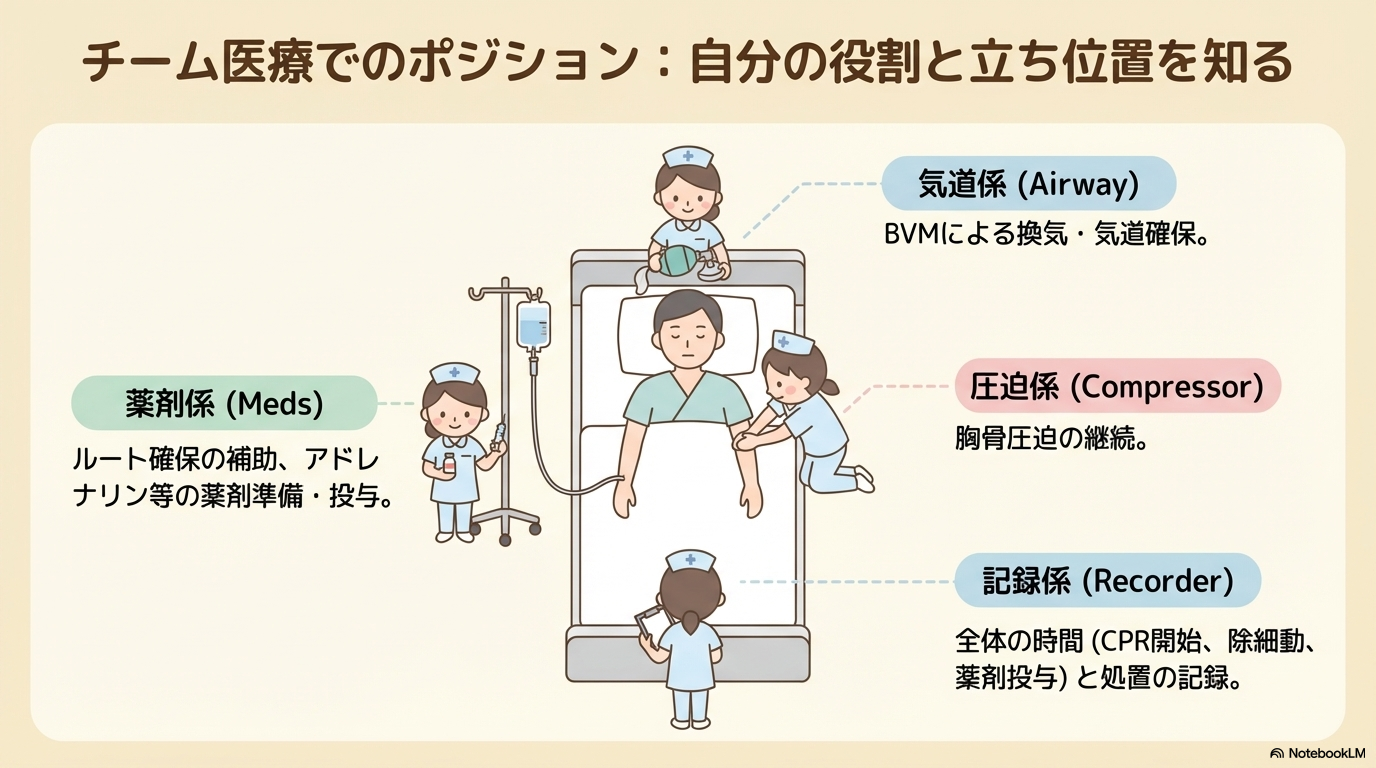
| ポジション | 役割 |
|---|---|
| 圧迫係 | 胸骨圧迫の継続 |
| 気道係 | BVM・気道確保 |
| 薬剤係 | 薬剤準備・投与補助 |
| 記録係 | 時間・処置の記録 |
自分がどの役割なのかを理解することで、無駄な動きが減ります。
迷った場合は「何をすればいいですか?」と声を出すことが大切です。
声出し(コールアウト)の重要性
CPA対応では「声を出すこと」がとても重要です。
これはコールアウトと呼ばれ、チーム医療の基本スキルです。
- 「圧迫交代します」
- 「2分経過しました」
- 「アドレナリン投与しました」
情報を共有することで、チーム全体の動きがスムーズになります。
指示待ちにならない意識
新人のうちは「指示を待つ」ことが多いですが、それだけでは動きが遅れてしまいます。
例えば、
- AEDを取りに行く
- 酸素準備をする
- 物品を集める
など、できることは先回りして行動することが大切です。
「今、自分にできることは何か」を常に考えることが成長につながります。

🔰新人が意識するポイント
- 指示は復唱する
- 役割を持つ
- 声を出して情報共有する
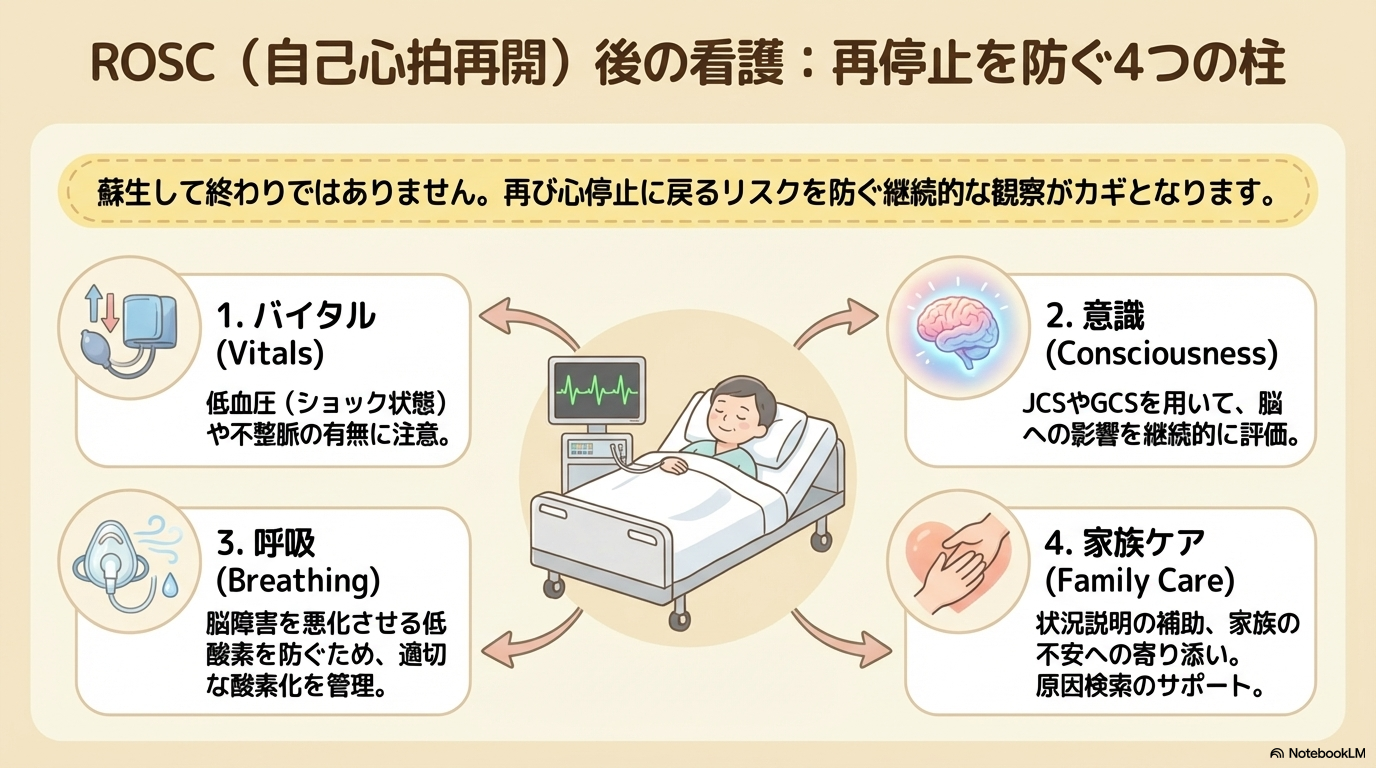
ROSC後の看護(超重要)
CPA対応は「蘇生できたら終わり」ではありません。
ROSC(自己心拍再開)後の管理こそ、予後を大きく左右する重要な段階です。
ここでの看護が、その後の回復や後遺症に大きく関わります。
バイタルサインの安定化
ROSC後は循環が不安定になりやすく、急激な変化に注意が必要です。
| 観察項目 | ポイント |
|---|---|
| 血圧 | 低血圧に注意(ショック状態) |
| 心拍 | 不整脈の有無 |
| SpO₂ | 酸素化の維持 |
| 呼吸 | 自発呼吸の有無・状態 |
再び心停止に戻るリスク(再CPA)があるため、継続的な観察が必要です。
意識レベルの評価
ROSC後は脳への影響を評価することが重要です。
代表的な指標としてJCS(Japan Coma Scale)やGCS(Glasgow Coma Scale)があります。
- 開眼の有無
- 呼びかけへの反応
- 痛み刺激への反応
これらを継続的に評価し、変化を見逃さないことが大切です。
呼吸・酸素管理
ROSC後は呼吸状態が不安定なことが多く、酸素管理が重要です。
- 酸素投与(必要に応じて高流量)
- 人工呼吸器管理への移行
- 血液ガス(ABG)の確認
低酸素は脳障害を悪化させるため、適切な酸素化維持が必須です。
再停止予防と原因検索
ROSC後は「なぜCPAになったのか」を考えることが重要です。
これをリバーシブルな原因(可逆的原因)と呼びます。
- 低酸素
- 低血圧・出血
- 電解質異常
- 心筋梗塞
原因を修正しないと再びCPAになる可能性があります。
家族対応・心理的ケア
CPAは患者だけでなく、家族にも大きな影響を与えます。
- 状況の説明補助
- 不安への寄り添い
- 医師説明のサポート
また、対応したスタッフ自身の心理的負担も大きいため、振り返り(デブリーフィング)も重要です。

🔰新人が意識するポイント
- バイタルの変化を見逃さない
- 意識レベルを継続評価する
- 再停止のリスクを常に考える
新人看護師がまずやるべきこと
CPA対応で「何もできなかった…」と落ち込む新人看護師さんはとても多いです。
でも実は、最初から全部できる必要はありません。
ここでは、新人でも確実にできる行動を整理していきます😊
まずはこの3つを徹底する
新人看護師は「呼ぶ・押す・準備する」の3つができれば十分です。
| 行動 | 具体例 |
|---|---|
| 呼ぶ | コードブルー発動・応援要請 |
| 押す | 胸骨圧迫を開始・継続 |
| 準備する | AED・救急カート・酸素の準備 |
この3つができるだけで、チームにとって大きな戦力になります。
よくあるNG行動
新人のときにありがちな動きも知っておきましょう。
- 何をしていいかわからず動けない
- 指示を待ち続けてしまう
- 遠くで様子を見てしまう
「動かないこと」が一番のリスクです。
小さなことでもいいので、何か役割を持つことが大切です。
「声を出す」だけでも価値がある
CPA対応では、技術だけでなくコミュニケーションも重要です。
- 「何をすればいいですか?」
- 「交代できます」
- 「物品持ってきます」
声を出すことで、チームの一員として動けるようになります。
事前準備がすべてを変える
実は、CPA対応は「現場より前」に差がつきます。
- AEDの場所を把握する
- 救急カートの中身を確認する
- CPRの流れをイメージしておく
準備している人ほど、急変時に落ち着いて動けます。

📌おすすめ行動(すぐできる)
- AEDの場所を確認する
- CPRの動画を1回見る
- 先輩の動きを観察する
📘急変対応に不安がある方へ
CPA対応や急変時の動きは、教科書通りにいかないことが沢山あります。
👉スキルアップするには経験を積むのが一番の近道です・
急変対応に不安があっても、安心の教育制度が整っている病院がありますよ🌟
まずは相談してくださいね!
✅まとめ|この記事で学べるCPA対応
この記事のまとめポイント
この記事での再重要部位👉
- CPA対応は「呼ぶ→押す→AED」が最優先
- 看護師はチームの一員として役割を持つことが重要
- ROSC後の観察と管理が予後を左右する
記事のまとめ
CPA対応は、誰でも最初は怖いものです。
ですが、流れを理解して「自分にできること」を知っておくだけで、急変時の動きは大きく変わります。
大切なのは「完璧にやること」ではなく、「その場で動くこと」です。
今回学んだ「呼ぶ・押す・準備する」を意識するだけでも、十分にチームの力になれます。
少しずつ経験を積みながら、自信をつけていきましょう😊🩺
-
-
- 日本蘇生協議会(JRC)「JRC蘇生ガイドライン2020」
- 日本蘇生協議会「ALS(高度救命処置)ガイドライン」
https://www.jrc-cpr.org/wp-content/uploads/2022/07/JRC_0047-0150_ALS.pdf
- 総務省消防庁「救急蘇生法の指針2020(医療従事者用)」
https://www.fdma.go.jp/laws/tutatsu/items/20230330_kyuuki_01.pdf
- 香川大学医学部附属病院「院内急変対応マニュアル」
http://www.med.kagawa-u.ac.jp/~anzen/manual/pdf/h28manual4_0.pdf
- American Heart Association(AHA)CPRガイドライン2020(日本語要約)
- 厚生労働科学研究「院内心停止の記録とアウトカム評価」
https://mhlw-grants.niph.go.jp/system/files/2010/103041/201021064A/201021064A0009.pdf
-