「アナフィラキシー対応、いざという時、どうすればいいの…?」 「マニュアルは読んだけど、本当に動けるか不安…」
そう思う看護師さんも多いのではないでしょうか?😨
命に関わる緊急事態だからこそ、迷わず、迅速に動ける知識と準備が大切ですよね。
この記事では、
- アナフィラキシーとアナフィラキシーショックの違い、その原因や初期症状
- 緊急時に看護師がまずやるべき5つの行動
- アナフィラキシー対応で使う薬剤の全て(アドレナリン、抗ヒスタミン薬、ステロイド、エピペンなど)
- 見落としがちな危険なサインと観察のコツ
- 医師への的確な情報共有や記録の裏ワザ
が分かりますよ♪
結論から言うと、アナフィラキシー対応の「迷い」をなくすためには、基本的な知識の習得に加え、実践的な行動フローと薬剤に関する深い理解が何よりも重要なんです。
この記事では、アナフィラキシー対応看護において、現場で本当に役立つ具体的な知識と、緊急時に自信を持って対応するためのポイントを徹底解説します。
アナフィラキシーって、一体何?看護師が知っておくべき基本のキ!🤔
アナフィラキシーと聞くと、ドキッとする看護師さんも多いのではないでしょうか?
でも、ご安心ください!
ここでは、アナフィラキシーの基本的なことから、看護師さんが知っておくべきポイントまで、優しく解説していきますね。
アナフィラキシーとアナフィラキシーショック、その違いって何?😲
アナフィラキシーとは、アレルゲン(アレルギーの原因となる物質)が体内に入り、全身に急速かつ激しいアレルギー反応が起こる状態を指します。
皮膚のかゆみやじんましん、呼吸器の症状(息苦しさ、咳)、消化器症状(吐き気、腹痛)など、複数の臓器に症状が出ることが特徴です。
一方、アナフィラキシーショックは、このアナフィラキシーの中でも特に血圧低下や意識障害を伴い、生命を脅かす危険な状態のこと。
つまり、アナフィラキシーが進行して、循環器系にも影響が出た重篤な状態がアナフィラキシーショックなんです。
看護師としては、アナフィラキシーの初期段階で気づき、ショックへの移行を防ぐことが重要になりますね!
どんな時に起こるの?原因となるアレルゲンを見つけ出せ!🔍

アナフィラキシーは様々なアレルゲンによって引き起こされますが、看護現場で特に注意したい主な原因は以下の通りです。
これがサインだ!アナフィラキシーの初期症状を見逃すな!🚨
アナフィラキシーの症状は、アレルゲンに触れてから数分~数十分という短時間で急速に進行します。命に関わる事態を避けるためにも、初期症状を素早く察知することが看護師さんの大切な役割です。
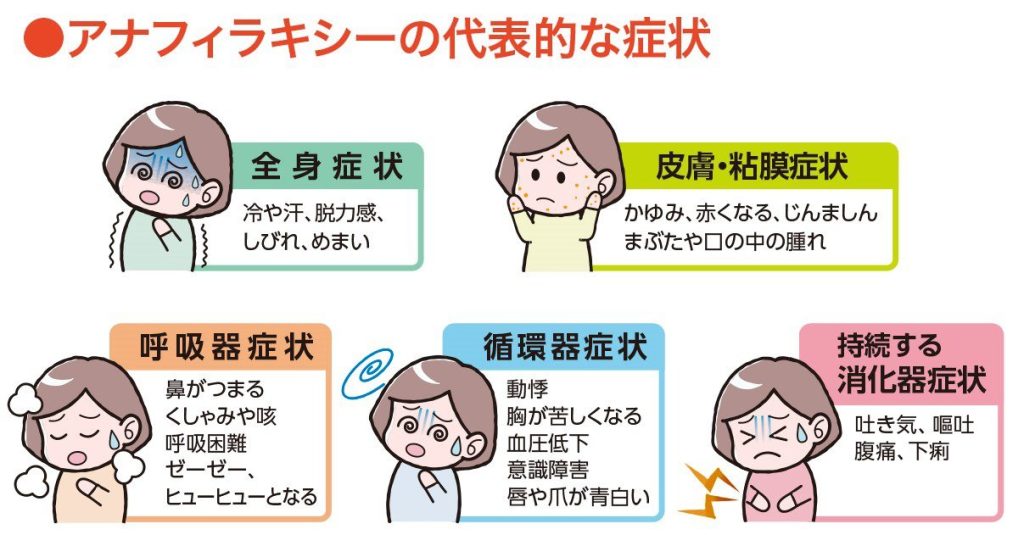
特に、以下のようなサインを見逃さないようにしましょう。
- 皮膚症状(一番多い!): かゆみ、じんましん、紅斑(皮膚の赤み)、血管性浮腫(まぶたや唇の腫れ)
- 呼吸器症状: 息苦しさ、咳、ゼーゼー・ヒューヒューという喘鳴、声枯れ
- 消化器症状: 吐き気、嘔吐、腹痛、下痢
- 循環器症状(危険なサイン!): 血圧低下による意識の朦朧、顔面蒼白、頻脈、冷や汗
- 神経症状: めまい、意識障害、けいれん
これらの症状が複数、急に出てきたら、アナフィラキシーを強く疑い、すぐに行動を開始してくださいね!
アナフィラキシー発生!その時、看護師が「まずやるべきこと」5選🏥
いざアナフィラキシーが発生した時、焦らず、しかし迅速に動くことが患者さんの命を救います。
ここでは、看護師さんが「まずやるべきこと」を5つのポイントに絞ってご紹介します。
患者さんの「今」を把握!バイタルサインと全身状態の超速アセスメント🚀
アナフィラキシーが疑われたら、まずは患者さんの状態を素早く確認しましょう。
特に重要なのは、以下のバイタルサインと全身状態のアセスメントです。
- 血圧: ショックの有無を確認するために最優先でチェック!
- 心拍数: 頻脈になっていないか?
- 呼吸数・呼吸状態: 息苦しさや喘鳴の有無、努力呼吸がないか?
- 意識レベル: 呼びかけに反応するか?意識混濁がないか?
- 皮膚の色・状態: 顔色、冷汗、じんましんの有無や範囲
これらの情報を素早く把握し、その後の対応に活かしてくださいね。
命の道を開け!気道確保と酸素投与の黄金ルール✨
呼吸困難はアナフィラキシーで最も危険な症状の一つです。
窒息を防ぎ、速やかに酸素を供給することが最優先!
- 気道確保:
患者さんの呼吸が苦しそうであれば、まずは気道を確保しましょう。
体位を整え、必要であれば下顎挙上や頭部後屈を行います。 - 酸素投与:
酸素飽和度をモニターしながら、高流量酸素投与を開始します。
フェイスマスクやリザーバー付きマスクを使用し、SpO2が95%以上を保つように努めましょう。
輸液ライン確保は最重要ミッション!速度と量、何をどうする?💧
血圧が低下している場合、輸液による循環血液量の確保が非常に重要になります。
- 輸液ルート確保:
太めのルート(18Gなど)を確保し、複数ルート取れる場合はさらに確保しておくと安心です。 - 輸液の種類と速度:
生理食塩水や乳酸リンゲル液などの晶質液を急速に輸液します。
初期の目安としては、成人で500〜1000mlを15〜30分で投与するなど、医師の指示を仰ぎつつ、迅速に対応しましょう。
応援要請は恥じゃない!迅速なヘルプで被害を最小限に!🤝
アナフィラキシー対応は、一人で抱え込むべきものではありません!
躊躇せず、すぐに周りのスタッフに応援を要請しましょう。
「〇〇さん、アナフィラキシー疑いです!医師応援お願いします!救急カート準備してください!」のように、具体的かつ簡潔に伝えることがポイントです。チームで動くことで、迅速かつ適切な処置が可能になります。
救急カート、どこにある?緊急時に慌てない準備のコツ💡
いざという時に「あれ、救急カートどこだっけ…?」とならないよう、日頃から病棟の救急カートの場所と中身を把握しておくことは必須です。
- 場所の確認:
自分の勤務する病棟だけでなく、他部署の救急カートの場所も知っておくと良いでしょう。 - 内容物の確認:
アドレナリン、抗ヒスタミン薬、ステロイド、輸液、ルート、気道確保用品など、必要なものが揃っているか、使用期限は大丈夫か、定期的にチェックしておきましょう。
命を救う!アナフィラキシー緊急対応で看護師が使う「あの薬剤」の全て💉
アナフィラキシーの緊急対応では、適切な薬剤を適切なタイミングで投与することが、患者さんの命を救う鍵となります。
ここでは、看護師さんが知っておくべき主要な薬剤とそのポイントを解説します。
アナフィラキシーの主役!アドレナリン(エピネフリン)の投与法と注意点⚠️

アドレナリン(エピネフリン)は、アナフィラキシー治療の第一選択薬であり、最も重要な薬剤です。
その効果は絶大ですが、投与方法には細心の注意が必要です。
- 効果:
血圧上昇、気管支拡張、血管透過性亢進の抑制など、アナフィラキシーの症状全般に効果を発揮します。 - 投与経路と量:
- 筋肉内注射 (IM): アナフィラキシーで最も推奨される経路です。速効性があり、自己注射器(エピペン®)も筋肉内注射です。通常、大腿外側中央部に投与します。
- 静脈内注射 (IV): ショックが重篤で筋肉内注射の効果が期待できない場合や、心肺停止時に考慮されます。心臓への負担が大きいため、厳重なモニター下で慎重に希釈して投与する必要があります。
- 注意点:
血管収縮作用が強いため、心疾患のある患者さんには特に注意が必要です。
投与後は必ずバイタルサインを頻回にモニタリングし、患者さんの状態を評価しましょう。
かゆみと腫れに効く!抗ヒスタミン薬とステロイドの使い分け💊
アドレナリンに次いで、症状緩和のために使用されるのが抗ヒスタミン薬とステロイドです。
- 抗ヒスタミン薬:
- 効果:ヒスタミンによる皮膚のかゆみ、じんましん、血管性浮腫などのアレルギー症状を抑制します。
- 使い分け: H1受容体拮抗薬(ジフェンヒドラミンなど)とH2受容体拮抗薬(ファモチジンなど)を併用することもあります。
- 投与経路: 静脈内投与が一般的ですが、経口投与の場合もあります。
- ステロイド(副腎皮質ステロイド):
- 効果: 炎症反応を強力に抑制し、遅れて出てくる症状や、二相性反応(一度症状が改善した後に再び悪化すること)の予防に効果が期待されます。即効性はありません。
- 投与経路: 静脈内投与が一般的です。
もしかしてエピペン?自己注射薬の知識もバッチリに!🖊️
エピペン®は、アドレナリンを事前に充填した自己注射薬です。
食物アレルギーなど、アナフィラキシーのリスクがある患者さんが携帯していることがあります。
看護師として、その知識も非常に重要です。
- どんな時に使うの?:
アナフィラキシーが起こった際に、医療機関に到着するまでの間に一時的に症状を和らげるために使用されます。 - 看護師の役割:
患者さんやご家族がエピペン®を正しく使用できるよう、指導や確認を行うことがあります。
使用後も、必ず医療機関を受診するよう促し、継続的な観察が必要です。 - 保管方法:
高温や光を避け、決められた場所で適切に保管されているか確認しましょう。
見落とし厳禁!アナフィラキシーの「危険なサイン」と観察のコツ👀
アナフィラキシー対応において、患者さんの状態を正確に観察し、危険なサインを見逃さないことは、看護師さんの最も重要な仕事の一つです。
ここでは、特に注意すべき「危険なサイン」と、その観察のコツをご紹介します。
呼吸がヤバい!上気道閉塞の兆候を見極める👀
呼吸困難は、アナフィラキシーで生命を脅かす最も危険な症状の一つです。
特に、上気道閉塞の兆候には細心の注意を払いましょう。
これらのサインは、気道が狭まっていることを示しており、緊急で気道確保や呼吸管理が必要になる可能性が高いです。
循環崩壊のサインはこれだ!ショック状態を見抜くポイント💔
アナフィラキシーショックでは、血圧低下による循環不全が起こり、全身の臓器に十分な血液が送られなくなります。
ショックのサインを早期に捉え、迅速な対応につなげましょう。
- 血圧低下: 通常の血圧と比較して急激に低下していないか?(収縮期血圧90mmHg以下が一つの目安)
- 頻脈: 脈拍が速くなっていないか?(代償作用として心拍数が上昇することが多い)
- 顔面蒼白: 顔色が青白く、血の気が引いているように見えないか?
- 冷汗: 皮膚が冷たく、湿っていないか?
- 末梢冷感・チアノーゼ: 手足の先が冷たくなっていたり、爪や唇が紫色になっていないか?
- 意識レベルの低下: 呼びかけへの反応が悪くなったり、意識が朦朧としていないか?
意識レベルの変化にも注目!患者さんの「声なき声」を聞き取れ🗣️
意識レベルの変化は、脳への血流が不足しているサインであり、アナフィラキシーショックの重症度を示す重要な指標です。
- 呼びかけへの反応: いつもの声で呼んで反応があるか?
- 傾眠傾向: うとうとしている時間が増えていないか?
- JCS(Japan Coma Scale)やGCS(Glasgow Coma Scale)による評価: 定期的に評価し、変化がないか確認しましょう。
- 不穏・落ち着きのなさ: 意識がはっきりしないために、興奮したり落ち着きがなくなったりすることもあります。
意識レベルのわずかな変化も見逃さず、迅速に医師へ報告し、対応を検討してもらいましょう。
皮膚症状だけじゃない!全身をくまなくチェックする観察術🔍
アナフィラキシーといえば、じんましんや発疹を思い浮かべる看護師さんも多いかもしれません。
確かに皮膚症状はよく見られますが、それだけではない全身の観察が非常に重要です。
- 皮膚・粘膜: じんましん、紅斑、かゆみ、血管性浮腫(特にまぶた、唇、顔面、舌の腫れ)。口の中や喉の粘膜も忘れずに確認しましょう。
- 呼吸器: 喘鳴、咳、息苦しさの程度、呼吸補助筋の使用。
- 消化器: 吐き気、嘔吐、腹痛、下痢の有無。
- 循環器: 先述のバイタルサインの変化に加え、不整脈の有無、脈拍の触知の状態。
- 神経系: めまい、頭痛、意識レベルの変化、けいれんの有無。
これらの症状が時間とともにどう変化しているかを継続的に観察し、記録に残すことが大切です。
お仕事探しはしごとレトリバーにおまかせ!!
「今まで内科で働いていたけど救急看護も気になる…」「スキルアップしたい!」などなど!
おしごと犬索は、犬と人が、世の中の求人サイトの中からおしごとを探してきてくれるサービスです。
あなたの情報を入れれば入れるほど、あなたに合わせたおしごとを探してきてくれます。
使い方は、LINEであなたの情報と、「どんな仕事を探したいか」の条件を入力して探してきてもらうだけ✨
今よりいい条件で働きたいあなたにもおすすめです!
ぶっちゃけどうする?アナフィラキシー時の医師連携と記録の裏ワザ📝
アナフィラキシーのような緊急時では、医師とのスムーズな連携と、正確な記録が非常に重要です。
ここでは、看護師さんが困らないための具体的なポイントと、いざという時に役立つ記録の裏ワザをご紹介します。
医師への報告、何を伝える?緊急時の的確な情報共有術🗣️
「先生、大変です!」だけでは、医師も状況を把握しにくいですよね💦
緊急時こそ、簡潔かつ的確な情報共有が求められます。
- 簡潔な状況説明:
誰に、何が、いつ、どこで、どのように起こったか(5W1H)をまず伝えましょう。
- 例:「〇〇病室の〇〇様が、薬剤投与直後から全身にじんましんが出て、呼吸が苦しそうです。アナフィラキシーが強く疑われます。」
- 患者さんの状態:
意識レベル、バイタルサイン(血圧、脈拍、呼吸数、SpO2)、具体的な症状(喘鳴の有無、皮膚症状、吐気など)を伝えます。 - 行った処置:
「酸素10Lで投与開始しました」「ルート確保済みです」など、すでに行った対応を伝えると、医師も次の指示を出しやすくなります。 - 必要とする応援:
「応援をお願いします」「救急カートを準備しています」など、具体的に求める助けを伝えます。
やったこと全て記録に残せ!法的にも守られる看護記録の書き方✍️
緊急時の記録は、後から振り返るための重要な情報源であり、法的にも看護師さんを守るための証拠となります。
- 時系列で正確に:
何時何分に何が起こり、何を観察し、何を処置したかを、正確な時刻とともに記録しましょう。
- 例:「〇時〇分 〇〇薬剤投与開始。〇時〇分 全身に紅斑、掻痒感出現。SpO2 92%。医師応援要請。〇時〇分 酸素10L フェイスマスクにて開始。SpO2 98%に改善。」
- 客観的な事実を:
患者さんの訴えは引用符でくくり、看護師自身の解釈は避け、客観的な事実を記載します。 - 実施したケアと患者さんの反応:
実施した薬剤投与や処置の内容、それに対する患者さんの反応(改善、悪化など)を具体的に記録します。 - 医師への報告内容と指示:
医師に報告した内容、医師からの指示、そしてその指示をいつ実施したかを記録します。
もし再発したら?退院指導とアレルギー情報共有の重要性🔄
アナフィラキシーを経験した患者さんは、再発のリスクを抱えています。
退院後の生活指導と情報共有は、再発予防と早期対応のために欠かせません。
- アレルゲンの特定と回避:
患者さんやご家族に、今回のアナフィラキシーの原因となったアレルゲンを明確に伝え、今後の生活でどう回避するかを具体的に指導します。 - エピペン®の使用指導:
エピペン®を処方されている場合は、その使用方法、保管方法、使用後の対応について、患者さん自身やご家族が正しく理解できるよう丁寧に指導します。 - アレルギー情報の共有:
「アレルギーカード」や「アナフィラキシー補助治療剤携帯に関する指示書」などの活用を促し、他の医療機関を受診する際や、学校、職場などでもアレルギー情報が共有されるように支援します。 - 再発時の対応計画:
症状が出た場合の具体的な行動計画(救急車を呼ぶ、病院を受診するなど)を一緒に考え、必要に応じて地域の緊急連絡先などを提供しましょう。
看護師の経験談から学ぶ!アナフィラキシー対応のヒヤリハット事例集😱
「あの時、こうすればよかった…」というヒヤリハット経験は、看護師にとって貴重な学びの機会です。
ここでは、アナフィラキシー対応でよくある事例から、学べるポイントをご紹介します。
- 事例1:初期症状を見逃しそうになったケース:
「軽いじんましんかと思ったら、急に息苦しさが…」といった場合、皮膚症状だけでなく、呼吸器症状や循環器症状の有無を同時に確認することの重要性を学びます。 - 事例2:指示受けが遅れたケース:
「医師に報告したが、指示がなかなか来なくて焦った」といった場合、簡潔な情報共有と、医師が指示を出しやすい状況を整える(救急カート準備など)ことの大切さを学びます。 - 事例3:薬剤投与に手間取ったケース:
「アドレナリンの場所が分からず、準備に時間がかかった」といった場合、日頃からの救急カート内容の把握と、緊急薬剤の準備シミュレーションの必要性を学びます。

その時は本当に焦りました💦
これらの経験談を参考に、ご自身の知識とスキルをさらに向上させていきましょう!
アナフィラキシー対応は、看護師さんの専門性と判断力が試される場面です。

迷いを自信に変える!アナフィラキシー対応看護は「迅速な判断と行動」が鍵🔑
アナフィラキシー対応は、看護師さんにとって常に緊張を伴うものですよね。
しかし、この記事を通して、基本的な知識から緊急時の具体的な行動、そして薬剤のポイントまで、多くの学びがあったのではないでしょうか。
迅速な判断と行動が、患者さんの命を救う!
アナフィラキシーは、発症から状態が悪化するまでのスピードが非常に速いことが特徴です。
だからこそ、看護師さんには早期発見と迅速な対応が強く求められます。
- 「あれ?いつもと違う…」という初期症状の兆候を見逃さない観察力。
- 「まず、これをやる!」という優先順位を理解した行動フロー。
- 「この薬剤はこう使う!」という正確な薬剤知識。
これら全てが、患者さんの命を守るための大切な要素です。
チーム連携と記録で、さらに確かな対応を
緊急時において、一人で全てを抱え込む必要はありません。
医師への的確な情報共有や応援要請など、チーム全体で連携することで、より迅速かつ安全な対応が可能になります。
そして、行ったケアや患者さんの反応を正確に記録することは、後の振り返りや法的保護のためにも非常に重要です。
知識を力に、自信を持って対応できる看護師へ
アナフィラキシー対応は、経験を積むことでさらに磨かれていきます。
しかし、今日学んだ知識と、日頃からの救急カートの確認やシミュレーションが、いざという時のあなたの「迷い」を「自信」に変えてくれるはずです。
今回の情報が、あなたの看護スキル向上の一助となり、これからも多くの患者さんを救う力となることを心から願っています。
<参考・引用>
こまど
高松赤十字病院
アナフィラキシーってなぁに.jp
アレルギーポータル