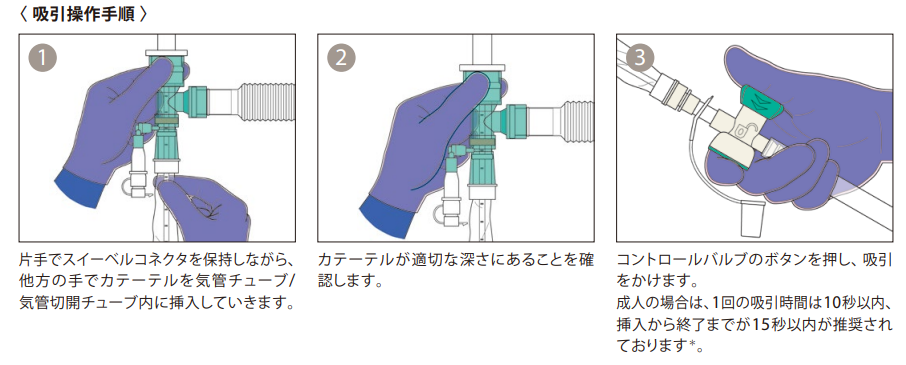
「閉鎖式吸引は基本手順は理解したけど、合併症が怖い…」「患者さんに負担をかけずに効果的に吸引するコツが知りたい」「適切な吸引圧って実際どうやって調整すればいいの?」
そう悩んでいる看護師さんも多いのではないでしょうか。特に経験が少ないと、手技による合併症を起こさないか不安になりますよね 💭
この記事では、
-
閉鎖式吸引による合併症を防ぐ6つの実践テクニック
-
患者さんの状態別の最適な吸引圧調整法
-
低酸素血症を予防するための具体的な方法
-
気管損傷を防ぐカテーテル操作のコツ
-
効果的な分泌物除去のためのタイミングと手技
-
トラブル発生時の対処法
が分かりますよ♪
閉鎖式吸引は適切なテクニックと吸引圧の調整によって、合併症リスクを大幅に減らすことができます。
特に「カテーテル挿入深度の調整」「適切な吸引圧設定」「吸引時間の管理」の3つのポイントを押さえることが重要です 🔑
この記事では、実際の臨床現場で役立つ閉鎖式吸引の合併症予防テクニックと、患者さんの状態に合わせた吸引圧の調整法について詳しく解説します。
明日からの実践ですぐに活かせる具体的なコツをお伝えしますね!
閉鎖式吸引の基本を知りたい方は
閉鎖式吸引の方法|初心者看護師向け基本手順と準備物品4選
を、ご覧ください🌟
閉鎖式吸引は開放式と比べて安全性が高いと言われていますが、実は合併症のリスクがゼロではないんです。
「閉鎖式だから大丈夫」と思っていると思わぬトラブルに見舞われることも…。
特に重症患者さんのケアでは、合併症を予防するために知識を持っておくことが大切です。
ここでは、閉鎖式吸引で起こりうる5つの主な合併症について解説します。
これらのリスクを知っておくことで、より安全な吸引ケアが提供できますよ 💕
閉鎖式吸引でも低酸素血症は起こりうる重要な合併症です 😱
開放式吸引と比較すると低酸素のリスクは低いものの、吸引中には以下のメカニズムで酸素化が低下することがあります:
-
: 分泌物だけでなく気道内の酸素も一緒に吸引されてしまう
-
: 強い陰圧による肺胞の虚脱(特に吸引圧が高すぎる場合)
-
: 気道刺激による反射性の気管支収縮
研究によると、閉鎖式吸引でも吸引直後にSpO₂が一時的に低下することがありますが、2分程度で回復することが多いとされています。
ただし、ALI(急性肺損傷)やARDSの患者さんでは、この一時的な低下でも重大な影響を及ぼす可能性があるので注意が必要です 🔍
気管粘膜損傷は適切なテクニックで防げる合併症です 🩹
閉鎖式吸引でも以下の操作ミスで気管粘膜を傷つけることがあります:
| 操作ミス | 損傷のメカニズム | 予防策 |
|---|---|---|
| カテーテルの無理な挿入 | 気管分岐部への衝突による損傷 | 適切な挿入深度の把握 |
| 強すぎる吸引圧 | 粘膜が吸引口に吸い込まれる | 適正な吸引圧の設定(120-150mmHg) |
| 長時間の吸引 | 粘膜の虚血・損傷 | 吸引時間を10-15秒以内に制限 |
| 単孔式カテーテルの回転 | 側面の穴による粘膜損傷 | 多孔式カテーテルの使用 |
気管粘膜損傷は出血や感染のリスクを高めるだけでなく、長期的には気管狭窄の原因にもなります。
カテーテル操作は「優しく、素早く、的確に」を心がけましょう 👍
吸引による循環動態への影響は見逃されがちですが、実は重要な合併症です 💓
閉鎖式吸引でも以下の循環器系合併症が起こりうます:
-
: 気道刺激により副交感神経が優位になり、徐脈や血圧低下が起こる
-
: 低酸素や自律神経系の変化による不整脈(特に心疾患がある患者さんで注意)
-
: 交感神経刺激やストレス反応による一過性の血圧上昇
研究では、開放式吸引では平均動脈圧が上昇するのに対し、閉鎖式吸引では有意な変化がみられなかったという報告があります。
また、不整脈の発生も閉鎖式では開放式の約1/6に減少するという結果も出ています。
特に術後や循環動態が不安定な患者さんでは、吸引前後のバイタルサインの変化に注意を払いましょう 🩺
閉鎖式吸引でも感染リスクはゼロではありません 🦠
閉鎖式吸引カテーテルは複数回使用するため、以下の感染リスクがあります:
-
: 不十分な洗浄により分泌物が残存
-
: 洗浄水が気管内に流入することによる誤嚥性肺炎のリスク
-
: カテーテル表面に形成された細菌の膜
研究によると、VAP(人工呼吸器関連肺炎)の発生率については、閉鎖式と開放式で有意差がないとされています。
しかし、閉鎖式でも適切な管理が必要です。
カテーテル洗浄は滅菌水を使用し、洗浄後は必ず吸引して水分を除去しましょう。
また、メーカー推奨の使用期間(24〜72時間)を守ることも重要です 📅
無気肺は早期発見・早期対応が重要な合併症です 🫁
閉鎖式吸引でも以下のメカニズムで無気肺が発生することがあります:
-
: 粘稠度の高い分泌物が残存し気道閉塞を起こす
-
: 両側の気管支に均等に吸引できていない
-
: 強すぎる吸引圧による肺胞の虚脱
無気肺の早期発見ポイント:
-
呼吸音の左右差(特に下葉の聴診を丁寧に)
-
SpO₂の緩やかな低下
-
呼吸数の増加
-
胸部X線での透過性低下
無気肺予防には、適切な加湿、体位ドレナージとの併用、早期離床の促進が効果的です。
特に術後患者さんでは、痛みのコントロールをしながら深呼吸や咳嗽を促すことも大切ですよ 😊
これらの合併症リスクを理解し、適切な予防策を講じることで、閉鎖式吸引をより安全に実施することができます。
閉鎖式吸引でも低酸素血症は起こりうる重要な合併症です。
「閉鎖式だから酸素化は維持できる」と思われがちですが、実は研究によると閉鎖式吸引でも肺の空気量が最大1200mlも減少することがあるんです!😱
患者さんの安全を守るために、低酸素血症を防ぐ効果的なテクニックをマスターしましょう。
特に重症患者さんや高いPEEPを必要とする患者さんでは、これから紹介する方法が大きな差を生みますよ!
吸引前の100%酸素化(プレオキシゲネーション)は低酸素血症予防の鍵です 🔑
最新の気管吸引ガイドライン2023では、吸引前の100%酸素化が推奨されています。
これは単なる経験則ではなく、科学的根拠に基づいた方法なんです!
:
-
人工呼吸器の「100%酸素モード」または「サクションサポート」ボタンを押す
-
1〜3分間、高濃度酸素を投与する
-
その後、吸引を実施する
-
吸引後も1分程度は高濃度酸素を維持する
研究によると、吸引前の高濃度酸素投与は、吸引中の低酸素血症発生を32%減少させ、吸引前後の高濃度酸素投与の併用では49%も減少させることが示されています。
注意点として、従来行われていたジャクソンリース回路などの手動式換気器具を用いた酸素投与(手動式リクルートメント・マヌーバー)は、PEEPが解除されて肺が虚脱するリスクがあるため、現在では推奨されていません。
人工呼吸器の機能を活用する方が安全です 👍
吸引時間の管理は低酸素血症予防の重要なポイントです ⏱️
気管吸引ガイドライン2023では、一回の吸引操作は15秒以内に留めることが専門家の意見として提唱されています。
さらに実際の吸引(陰圧をかける)時間は10秒以内が推奨されています。
| 吸引時間 | 推奨値 | 注意点 |
|---|---|---|
| カテーテル挿入〜抜去 | 15秒以内 | 全体の操作時間 |
| 実際の吸引時間 | 10秒以内 | 陰圧をかける時間 |
| 高FiO₂患者 | より短く | FiO₂0.5以上では特に注意 |
研究によると、吸引時間が長いほどSpO₂の低下は大きく、回復も遅くなります。
特にFiO₂(吸入気酸素濃度)が0.5以上の患者さんでは、SpO₂低下がより著しくなるため、さらに短時間での吸引が必要です。
重要なのは、「SpO₂が下がるまで吸引する」という考え方は危険だということ。
パルスオキシメータの値は実際の酸素飽和度よりも遅れて表示されることがあり、特に末梢循環不全のある患者さんでは1分以上遅れることもあります。
時間を厳守することが安全な吸引の基本です ⚠️
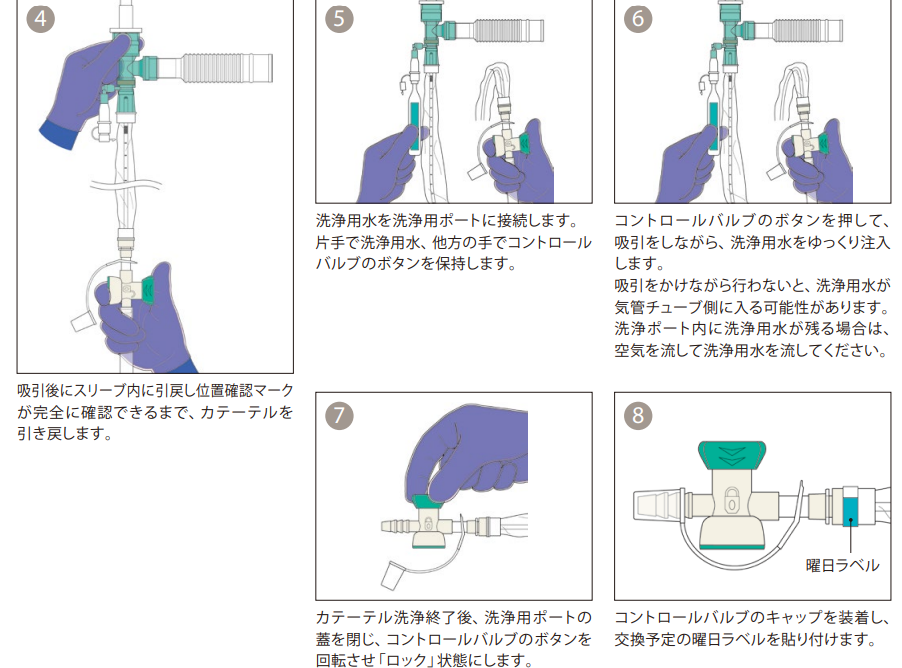
間欠的吸引テクニックは効果的な分泌物除去と酸素化維持を両立する方法です 🔄
:
-
カテーテルを挿入したら、コントロールバルブを「押す→離す→押す→離す」と断続的に操作する
-
1〜2秒吸引→1秒休止のリズムで行う
-
カテーテルをゆっくり回転させながら引き抜く
このテクニックには以下のメリットがあります:
-
気道粘膜が吸引口に長時間吸い付くのを防止できる
-
肺胞の虚脱リスクが低減する
-
分泌物除去効率が向上する
特に粘稠度の高い分泌物がある場合は、間欠的吸引と連続吸引を組み合わせると効果的です。
粘稠な分泌物を認めたら連続吸引に切り替え、それ以外は間欠的に行うという方法も実践されています。
ただし、分泌物が貯留していない場合は、気管チューブ内をゆっくり吸引する必要はありません。
低酸素血症を助長するだけなので、素早く効率的に行いましょう💕
これらの酸素化維持テクニックを実践することで、閉鎖式吸引による低酸素血症のリスクを最小限に抑えることができます。
合併症予防テクニック②:気管損傷ゼロを目指すカテーテル操作術 🎯
閉鎖式吸引で最も注意したい合併症の一つが気管粘膜損傷です。
「カテーテルを挿入したら出血してしまった」「抵抗があって進まない」といった経験はありませんか?
気管損傷は出血や感染のリスクを高めるだけでなく、長期的には気管狭窄の原因にもなります。
ここでは、気管損傷を防ぐための正確なカテーテル挿入深度の計算方法や、挿入時のトラブル対処法、そして粘膜損傷を最小限に抑えるテクニックをご紹介します。
これらの方法を実践すれば、患者さんに優しい安全な吸引が可能になりますよ!
カテーテル挿入深度の正確な計算方法とマーキングテクニック
カテーテル挿入深度の正確な把握は気管損傷予防の第一歩です 📏
挿入深度の計算方法:
-
気管チューブの長さを確認(口角または鼻孔からの挿入長)
-
コネクタ部分の長さを加算(約2cm)
-
安全マージンとして1〜2cm引く
具体的な計算例:
-
口腔挿管チューブが22cmの場合:22cm + 2cm – 1cm = 23cm
-
経鼻挿管チューブが28cmの場合:28cm + 2cm – 1cm = 29cm
マーキングテクニック:
-
計算した適切な挿入深度に合わせて、カテーテルに医療用テープで印をつける
-
スリーブ部分に油性ペンでマーキング(消毒用アルコールで消去可能)
-
複数の看護師で共有できるよう、患者のベッドサイドに挿入深度を記載
多くの閉鎖式吸引カテーテルには黒いマーカーが付いていますが、患者さんごとに適切な深さは異なります。
個別に計算して目印をつけることで、毎回同じ深さで安全に挿入できるようになります ✨
挿入深度が深すぎると気管分岐部や気管支を損傷するリスクが高まり、浅すぎると効果的な吸引ができません。
適切な深さを守ることが安全で効果的な吸引の基本です 👍
挿入時の抵抗を感じたら?プロが教える対処法
カテーテル挿入時に抵抗を感じた場合の適切な対応が気管損傷を防ぎます 🛑
抵抗を感じた時の対処法:
| 状況 | 対処法 | 注意点 |
|---|---|---|
| 軽度の抵抗 | 少し引き戻してから角度を変えて再挿入 | 力を入れて押し込まない |
| 挿入途中で強い抵抗 | いったん完全に引き抜き、患者の体位調整後に再試行 | 気管チューブの位置確認も検討 |
| 毎回同じ位置で抵抗 | 医師に報告し、気管支鏡検査の検討 | 気管の解剖学的異常の可能性 |
抵抗が生じる主な原因:
-
気管分岐部(カリナ)への接触
-
気管チューブの先端への接触
-
気管内の分泌物の塊
-
気管の解剖学的湾曲
プロのテクニック:抵抗を感じたら、カテーテルを90度回転させてから再度挿入を試みると、解剖学的な湾曲に沿って進むことがあります。
ただし、無理に押し込むことは絶対に避けましょう。
挿入時は呼気に合わせるとスムーズに進むことが多いです。
人工呼吸器の波形を観察しながら、呼気の終わりから吸気の始まりにかけてのタイミングで挿入すると抵抗が少なくなります 🌬️
カテーテル回転テクニックで粘膜損傷を防ぐ
カテーテル回転テクニックは効果的な分泌物除去と粘膜損傷防止を両立します 🔄
基本的な回転テクニック:
-
カテーテルを適切な深さまで挿入
-
コントロールバルブを押して吸引開始
-
カテーテルを親指と人差し指で軽く回転させながら引き抜く
-
360度ではなく、45〜90度程度の小さな回転を繰り返す
回転テクニックのポイント:
-
回転は優しく、ゆっくりと行う
-
一方向だけでなく、時計回り・反時計回りを交互に行う
-
カテーテルを回転させながら少しずつ引き抜く
このテクニックの利点は、カテーテルの吸引口が気管の全周囲に向けられることで、分泌物を効率的に除去できる点です。
また、一箇所に吸引圧がかかり続けることを防ぎ、粘膜損傷のリスクを減らせます。
多孔式カテーテルを使用している場合は、特に回転テクニックが効果的です。
複数の吸引口が気管内の異なる部位に向けられ、より広範囲の分泌物除去が可能になります 💯
ただし、カテーテルを強く回転させると気管粘膜を傷つける可能性があるため、力を入れすぎないよう注意しましょう。
「優しく、素早く、的確に」が気管損傷を防ぐ基本姿勢です 😊
これらのテクニックを実践することで、気管損傷のリスクを最小限に抑えながら、効果的な吸引を行うことができます。
特に新人看護師の方は、先輩看護師の手技をよく観察し、安全なカテーテル操作術を身につけていきましょう!
閉鎖式吸引は開放式に比べて感染リスクが低いと言われていますが、実はカテーテルの管理が不適切だと感染源になってしまうことをご存知ですか?
特に人工呼吸器関連肺炎(VAP)の予防は重要な看護ケアの一つです。
カテーテル洗浄は感染予防の要!適切な洗浄で細菌繁殖を防ぎましょう 🧼
:
-
洗浄用ポートに滅菌生理食塩水(5〜10ml)を準備
-
カテーテルを完全に引き戻す
-
洗浄ポートから生理食塩水を注入
-
コントロールバルブを押して洗浄水を吸引
-
カテーテル内に分泌物が残っていないか確認
-
必要に応じて2〜3回繰り返す
:
-
透明スリーブ越しにカテーテル全体を観察し、残留物がないことを確認
-
洗浄水が濁って戻ってくる場合は洗浄を繰り返す
-
洗浄後は必ずカテーテル内の水分も吸引して除去する
-
洗浄用シリンジは使用後すぐに取り外す(垂れ込み防止)
研究によると、カテーテル内に分泌物が残ると24時間以内に細菌数が10倍以上に増加するというデータもあります。
特に粘稠度の高い分泌物がある場合は、洗浄水の量を増やしたり、洗浄回数を増やしたりする工夫が必要です 💦
カテーテル交換の適切なタイミングは感染予防の重要ポイントです 📅
:
| カテーテルタイプ | 推奨交換頻度 | 根拠・特徴 |
|---|---|---|
| 24時間タイプ | 24時間ごと | 短期使用向け、コスト高め |
| 72時間タイプ | 72時間(3日)ごと | 一般的に使用される標準タイプ |
| 7日間タイプ | 7日ごと | 長期人工呼吸管理向け、コスト効率良好 |
しかし、以下の状況では予定より早く交換が必要です:
:
- カテーテルの閉塞
- 吸引力の低下
- スリーブの破損
- 接続部のエア漏れ
:
- カテーテル内の明らかな汚染
- 患者の感染徴候(発熱、白血球増加など)
- 分泌物の性状変化(膿性化など)
最新の研究では、「定期交換」よりも「必要時交換」の方が感染率に差がなく、コスト効率が良いという報告もあります。
施設のプロトコルに従いつつ、カテーテルの状態をこまめに確認することが大切です 👀
交換時には必ず日時を記録し、次回交換予定日をわかりやすく表示しておくと管理がしやすくなりますよ!
閉鎖式システムでも手指衛生と個人防護具(PPE)は必須です 🧤
:
-
手指衛生を徹底(アルコールジェルまたは石鹸と流水による手洗い)
-
清潔な手袋を装着(滅菌手袋は必須ではありません)
-
必要に応じてマスク、ゴーグル、エプロンを着用
:
-
カテーテル操作中は手袋の汚染に注意
-
吸引後は手袋を外す前に吸引チューブや周辺機器に触れない
-
手袋を外した後は必ず手指衛生を行う
:
-
同一患者でも口腔内吸引と気管内吸引は別の手袋で行う
-
吸引チューブは定期的に交換(通常24〜72時間ごと)
-
吸引瓶は1/2〜2/3程度で交換し、溢れないよう注意
WHOの「5つのタイミングでの手指衛生」に基づき、特に以下のタイミングでの手指衛生が重要です:
-
患者に触れる前
-
清潔/無菌操作の前
-
体液曝露リスクの後
-
患者に触れた後
-
患者周辺の環境に触れた後
閉鎖式システムは感染リスクを低減しますが、完全に排除するわけではありません。
基本的な感染対策を怠らないことが、患者さんと自分自身を守る鍵となります 🛡️
これらの感染対策テクニックを日々の実践に取り入れることで、閉鎖式吸引による感染リスクを最小限に抑えることができます。
閉鎖式吸引でも循環動態への影響は避けられません。
「吸引中に急に心拍数が下がった」「不整脈が出現して焦った」という経験はありませんか?
研究によると、閉鎖式吸引は開放式に比べて循環動態への影響は少ないものの、特に心疾患のある患者さんでは注意が必要です。
ここでは、迷走神経反射による徐脈や不整脈などの循環器系合併症を予防し、安全に吸引を行うためのテクニックをご紹介します。
患者さんの状態を見極めながら、循環動態の変化を最小限に抑える方法をマスターしましょう!
吸引による迷走神経反射は適切な準備で予防できます 🔍
:
気管内吸引時にカテーテルが気管に触れると、気道刺激により迷走神経が刺激されます。
これにより副交感神経が優位になり、徐脈や血圧低下などが起こります。
:
-
: 吸引前に必ず心拍数・血圧・SpO₂を測定し、記録しておきましょう4
-
: 心電図モニターを装着し、不整脈の早期発見に努めます
-
: 頭部を少し挙上した姿勢(15〜30度)が迷走神経反射を軽減します
-
: 吸引前の100%酸素化で低酸素血症を予防し、迷走神経反射のリスクを減らせます
:
-
心疾患の既往がある患者さん
-
抗不整脈薬・β遮断薬を服用中の患者さん
-
過去に吸引時に徐脈や不整脈が出現した患者さん
-
頸部手術後の患者さん(迷走神経が敏感になっている可能性)
吸引前には必ず「この患者さんは循環動態に影響が出やすいかも」という視点でアセスメントすることが大切です。
リスクが高い患者さんには、より慎重な準備と観察が必要です 👀
吸引中に不整脈が出現したら冷静な判断と対応が必要です ⚡
:
-
: 不整脈を認めたらすぐに吸引を中止しましょう
-
: 人工呼吸器の設定を元に戻し、酸素化を優先します
-
: 血圧・心拍数・SpO₂を速やかに確認します
-
: 不整脈の種類・バイタルの変化を簡潔に報告します
-
: 発生した不整脈の種類・時間・対応を記録します
:
| 所見 | 中止基準 | 対応 |
|---|---|---|
| 心拍数 | 基準値から±20%の変動 | 直ちに中止し、回復を待つ |
| 不整脈 | 新たな期外収縮の出現 | 中止し、医師に報告 |
| 不整脈 | 心室性不整脈の出現 | 緊急中止、医師に報告 |
| 血圧 | 収縮期血圧20mmHg以上の変動 | 中止し、安定を確認 |
| SpO₂ | 90%未満への低下 | 中止し、酸素化を優先 |
研究によると、閉鎖式吸引では開放式に比べて不整脈の発生率が約1/6に減少するという報告があります。
しかし、完全に防げるわけではないため、常に注意深く観察することが大切です。
不整脈が落ち着いた後も、しばらくは慎重に観察を続けましょう。
再度吸引が必要な場合は、十分な間隔(最低5分以上)を空けることをおすすめします 🕒
循環動態が不安定な患者さんへの吸引は特別な配慮が必要です 💕
:
-
: 可能であれば医師立ち会いのもとで実施しましょう
-
: 吸引時間を極力短く(5〜7秒以内)しましょう5
-
: 連続ではなく、1〜2秒吸引→1秒休止のリズムで行います
-
: カテーテルの挿入深度を通常より浅めにし、気管分岐部への刺激を避けます
-
: カテーテルの挿入・抜去をより緩やかに行います
:
| 患者の状態 | 特別な配慮 | 注意点 |
|---|---|---|
| 急性心筋梗塞後 | 医師と相談し、必要最小限の吸引にとどめる | 心筋酸素需要増加に注意 |
| 不整脈治療中 | 抗不整脈薬投与直後の吸引は避ける | 薬効が安定してから実施 |
| ショック状態 | 昇圧剤使用中は特に注意深く観察 | 血圧変動に敏感に反応 |
| 頭蓋内圧亢進 | 頭位挙上を保ち、短時間で実施 | 頭蓋内圧上昇に注意 |
研究では、閉鎖式吸引を用いた場合、開放式吸引と比較して平均動脈圧の上昇が抑えられることが示されています。
これは循環動態が不安定な患者さんにとって大きなメリットです。
循環動態が不安定な患者さんへの吸引は、「本当に今必要か?」という視点で判断することも重要です。
不要な吸引は避け、必要な場合のみ最大限の注意を払って実施しましょう 🩺
これらのテクニックを活用することで、閉鎖式吸引による循環動態への影響を最小限に抑え、より安全なケアを提供することができます。
無気肺は人工呼吸器管理中の患者さんにとって重大な合併症の一つです。
「吸引しているのに痰が取れない」「レントゲンで無気肺が改善しない」と悩んだ経験はありませんか?実は閉鎖式吸引でも、適切なテクニックを用いれば効果的に分泌物を除去し、無気肺を予防できるんです!
ここでは特に、部位別の吸引テクニック、体位ドレナージとの組み合わせ方、そして粘稠度の高い分泌物への対応策について解説します。
これらのテクニックをマスターして、患者さんの呼吸状態を改善しましょう!
左右の気管支をピンポイントで吸引するテクニックは無気肺予防の強い味方です 🎯
:
-
頭部を左に向ける(約30度)
-
カテーテルを挿入する際、カテーテルの先端を右に向ける
-
気管分岐部を少し超えた位置(約25〜27cm)で吸引を開始
:
-
頭部を右に向ける(約45度)
-
カテーテルを挿入する際、カテーテルの先端を左に向ける
-
気管分岐部を少し超えた位置(約27〜29cm)で吸引を開始
左右の気管支は解剖学的に異なることを理解しておくことが重要です。
右主気管支は気管から約25度の角度で分岐しており、気管とほぼ一直線上にあります。
一方、左主気管支は約45度の角度で分岐しているため、吸引が難しいことが多いんです。
聴診で分泌物の貯留部位を特定し、その部位に合わせた体位と吸引テクニックを選択することで、効率的な吸引が可能になります。特に左側の無気肺がある場合は、頭部を右に向け、左側臥位にすることで左主気管支へのアクセスが改善します 👍
体位ドレナージと閉鎖式吸引の組み合わせは分泌物除去の効果を飛躍的に高めます 💪
:
-
分泌物が貯留している肺区域を上部に位置させる
-
重力を利用して分泌物を中枢気道へ移動させる
-
一つの体位は10〜20分保持するのが効果的4
:
-
聴診や胸部X線で分泌物貯留部位を特定
-
適切な体位ドレナージ体位をとる
-
10〜15分間その体位を保持
-
体位を変えずに閉鎖式吸引を実施
-
必要に応じて体位を変更し、別の部位のドレナージを行う
| 貯留部位 | 推奨体位 | 保持時間 |
|---|---|---|
| 右上葉 | 左側臥位+頭部挙上30° | 10〜15分 |
| 左上葉 | 右側臥位+頭部挙上30° | 10〜15分 |
| 右下葉 | 左側臥位+足側挙上15° | 10〜15分 |
| 左下葉 | 右側臥位+足側挙上15° | 10〜15分 |
| 両下葉 | 腹臥位または側臥位交互 | 各10分 |
研究によると、体位ドレナージ後の吸引は、通常の吸引と比較して約40%多くの分泌物を除去できるという報告があります。
特に下葉の無気肺に効果的です。
ただし、頭蓋内圧亢進、重度の心不全、胸部外傷、肺出血などがある患者さんでは禁忌となる場合があるため、医師と相談の上で実施しましょう ⚠️
粘稠度の高い分泌物は吸引が難しく、無気肺の原因になりやすいものです 😓
:
-
: 人工呼吸器の加湿設定を37℃、相対湿度100%に調整
-
: 医師の指示のもと、吸引前に少量(1〜2ml)の生理食塩水を注入
-
: 粘稠度に応じて吸引圧を通常より若干高めに設定(最大150〜180mmHg)
-
: 連続吸引ではなく、間欠的に吸引して粘膜損傷を防止
:
適切な加湿は分泌物の粘稠度を下げる最も基本的で重要な方法です。
加湿が不十分だと以下の問題が生じます:
-
気道粘膜の乾燥・損傷
-
繊毛運動の低下
-
分泌物の粘稠化
-
無気肺や肺炎のリスク増加
加湿器(コルベン)の水は8時間ごとに交換し、チューブ内に水が貯留していないか定期的に確認することも大切です。
特に、脱水傾向にある患者さん、発熱のある患者さん、COPD患者さんは分泌物が粘稠化しやすいため、より積極的な加湿と水分管理が必要です 💧
これらのテクニックを組み合わせることで、無気肺を効果的に予防し、患者さんの呼吸状態を改善することができます。
特に長期人工呼吸管理が必要な患者さんでは、これらの予防的アプローチが合併症の発生率を大きく下げることができますよ!
閉鎖式吸引は比較的安全な方法ですが、実際の現場では様々なトラブルに遭遇することがあります。
「吸引中に急にSpO₂が下がった!」「カテーテルが詰まって吸引できない!」など、焦ってしまう場面に直面したことはありませんか?
特に夜勤や人手が少ない時間帯では、冷静な判断と迅速な対応が求められます。
ここでは、閉鎖式吸引中に起こりやすいトラブルとその対応策について、現場ですぐに実践できる方法をご紹介します。
いざという時に慌てないよう、対応手順をしっかり押さえておきましょう!

吸引中のSpO₂低下は最も頻度の高いトラブルです。迅速かつ適切な対応が必要です 💨
:
:
- カテーテルを引き抜き、吸引を中断します
- コントロールバルブから指を離し、陰圧をかけるのをやめます
:
:
- 呼吸状態(努力呼吸、チアノーゼの有無)
- 循環状態(脈拍、血圧、皮膚色)
- 意識状態(反応の有無、不穏の有無)
:
| 考えられる原因 | 対処法 |
|---|---|
| 気道閉塞 | 体位調整、再吸引の検討 |
| 接続部の外れ | 接続部の確認と再接続 |
| 人工呼吸器のトラブル | アラーム確認、設定の見直し |
| 気管支痙攣 | 医師に報告し、指示を仰ぐ |
:
- SpO₂が回復するまで継続観察(通常2〜3分で回復)
- 回復しない場合は応援を要請し、医師に報告
- 発生時間、対応、回復状況を詳細に記録
SpO₂が90%未満に低下した場合は特に注意が必要です。
低酸素状態が続くと、不整脈や意識レベルの低下など二次的な合併症を引き起こす可能性があります。
患者さんの状態が急変した場合は、次の「患者さんの状態が急変した場合の判断と行動」の項目も参考にしてください 🚑
カテーテルの詰まりは効果的な吸引を妨げる厄介なトラブルです。
その場で解決する方法を知っておきましょう 🧹
-
通常の洗浄水量(5〜10ml)を15mlに増やしてみましょう
-
洗浄ポートから勢いよく注入し、すぐにコントロールバルブを押して吸引します
-
洗浄と吸引を2〜3回繰り返すことで詰まりが解消することが多いです
-
詰まりがひどい場合は、一時的に吸引圧を150mmHgまで上げることを検討します
-
ただし、高い吸引圧は気管粘膜損傷のリスクがあるため、詰まり解消後は通常の圧(120〜140mmHg)に戻すことを忘れないでください
-
上記の方法で解決しない場合は、カテーテル交換を検討します
-
交換の際は、患者さんの状態が安定していることを確認してから行います
-
交換後は必ず接続部の緩みがないか確認しましょう
カテーテルの詰まりを予防するためには、吸引後の丁寧な洗浄が重要です。
特に粘稠度の高い分泌物がある患者さんでは、吸引後の洗浄を念入りに行い、カテーテル内に分泌物が残らないようにしましょう 💦
接続部からのエア漏れは人工呼吸器のアラームや換気不足の原因となります。
素早い対応が必要です 🔄
:
-
人工呼吸器の「リーク」または「分時換気量低下」アラームが鳴る
-
接続部に手をかざすと空気の漏れを感じる
-
吸引時に通常より吸引音が小さい
:
:
- 閉鎖式吸引カテーテルと気管チューブの接続部を確認
- 接続部を一度外して、しっかりと再接続します
- 接続時は両手でしっかり押し込むことが重要です
:
- 接続が緩みやすい場合は、医療用テープで補強
- ただし、テープで完全に密閉すると交換時に困難になるため注意
:
- スリーブ部分に破れがないか確認
- コントロールバルブの閉鎖状態を確認
- 破損がある場合はカテーテル交換が必要
エア漏れが解消しない場合は、カテーテル自体の不良の可能性があります。
その場合は新しいカテーテルへの交換を検討しましょう。
また、接続部からのエア漏れは、吸引後の接続確認が不十分な場合に多く発生します。
吸引後は必ず両手でしっかりと接続部を確認する習慣をつけることが大切です 👐
吸引中の患者さんの急変は迅速な対応が求められる緊急事態です。
冷静な判断と行動が重要です 🏥
:
-
SpO₂の急激な低下(90%未満)
-
不整脈の出現や心拍数の著しい変化
-
血圧の急激な変動
-
意識レベルの低下
-
チアノーゼや顔面蒼白
:
:
- カテーテルを抜去し、人工呼吸器の接続を確認
:
- 大きな声で応援を要請
- 可能であれば緊急コールを押す
- 到着したスタッフと役割分担(記録係、医師への連絡係など)
:
- 人工呼吸器のFiO₂を上げる(25%→50%など)
- 接続が外れている場合はアンビューバッグで換気(酸素15L)
:
- 患者の状態(バイタル、意識レベル、皮膚色など)
- 発生時の状況(吸引中、吸引直後など)
- 現在行っている対応
- 緊急度の判断(SBAR形式での報告が効果的)
:
- バイタルサインの変化を継続的に観察
- 実施した処置と患者の反応を時系列で記録
- 回復後も15〜30分は注意深く観察
研究によると、吸引後のSpO₂低下は通常2〜3分で回復することが多いとされています。
しかし、回復が見られない場合や、他のバイタルサインの悪化がある場合は、より深刻な問題(気管支痙攣、気胸、循環不全など)の可能性があります。
急変時のシミュレーション訓練を定期的に行い、チームでの対応力を高めておくことも重要です。
特に夜間や休日など、スタッフが少ない時間帯の対応についても、事前にチームで確認しておくと安心です 💪
これらのトラブル対応策を知っておくことで、閉鎖式吸引中の予期せぬ事態にも冷静に対処できるようになります。
患者さんの安全を守るためにも、日頃からトラブル対応の知識とスキルを磨いておきましょう!
<参考・引用>
Argyle™ Fukuroiトラックセーフクローズド サクション 72時間タイプ
ナーシングスキル