
「心臓リハ(心リハ)って、動かしていいのか止めるべきかの判断がいちばん怖い…」
「バイタルは見てるけど、どの変化が“危険サイン”なのか自信がないんだよね…」
そんなお悩みはありませんか?
この記事では
- 急性期心リハで看護師が担う“安全管理”の軸
- 観察項目・中止基準(症状/HR/BP/SpO₂/心電図)
- 心不全・心筋梗塞の「どこまで動かす?」の考え方
が分かりますよ♪
結論👉
急性期の心臓リハビリテーション看護は「安全に運動させながら、再発予防と生活再建を支える」ことが中心軸です。
だからこそ、看護師は“中止基準と運動強度のゲートキーパー”として、症状・バイタル・心電図変化を早期に拾い、安全にステップアップできる状態を整えます。
この記事では、急性期病棟の新人看護師さんが「明日から使える」ことをゴールに、心リハ看護の実践ポイントをやさしく解説します😊
心臓リハビリテーションとは?急性期での位置づけ
心臓リハビリテーション(心リハ)は、単なる運動療法ではありません。
安全に運動させながら、再発予防と生活再建を支える包括的なプログラムです。
急性期では、「循環動態が安定しているか」を見極めながら、段階的に離床・歩行を進めていきます。
ここで看護師が果たす役割はとても大きいんです🩺
心臓リハビリテーションの定義
心リハは、運動療法だけでなく、教育・生活指導・心理的支援を含む包括的な治療戦略です。
心不全や虚血性心疾患の患者さんに対し、生命予後の改善や再入院予防を目指します。
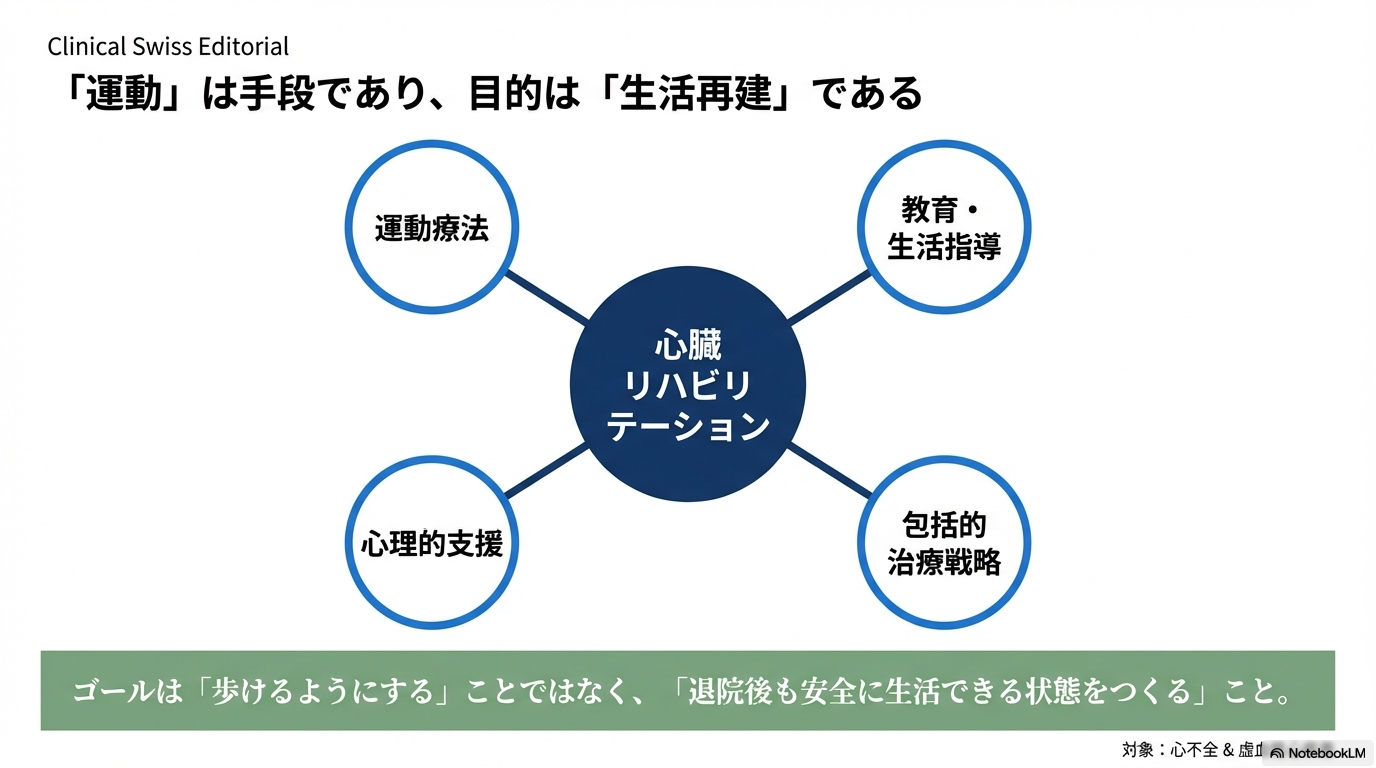
つまり、「歩けるようにする」ことがゴールではなく、退院後も安全に生活できる状態をつくることが本当の目的なんですね😊
急性期(第I相)心リハの位置づけ
急性期(第I相)は、ICU・CCU〜一般病棟で行われる段階です。

- ベッドアップ
- 端坐位
- 立位・トイレ歩行
- 病棟内歩行
といったように、段階的に活動量を上げていくのが特徴です。
急性冠症候群では、循環動態が安定すれば発症後数日以内から離床を進める流れが示されています。
ただし、「何日目だからOK」ではなく、その人の状態で判断することが大切です。
なぜ急性期から動かすの?
「まだ怖いのに、なぜ動かすの?」と思いますよね。
急性期から適切にリハビリを行うことで、
- 運動耐容能の改善
- 再入院リスクの低下
- QOLの向上
- 不安・抑うつの軽減
につながることが示されています。
だからこそ、“動かさないリスク”もあるという視点を持つことが重要です。

安全確認を積み重ねながら、少しずつ“できた”を増やしていきましょう。
急性期心リハでの看護師の役割
心臓リハビリテーションは多職種で進めるチーム医療ですが、ベッドサイドで最も長く患者さんと関わるのは看護師です。
急性期では、「安全管理」と「再発予防への橋渡し」が大きな役割になります。
「リハスタッフがいるから大丈夫」ではなく、日々の観察・声かけ・記録の積み重ねが、心リハの安全性を支えているんですよ😊
① 運動療法前後・中のモニタリング
急性期心リハで最も重要なのは、リスクの早期察知です。
運動前・運動中・運動後で状態を比較しながら観察します。
- HR(心拍数):安静時からの増加、リズムの乱れ
- BP(血圧):過度な上昇や低下
- SpO₂:低下の有無
- 自覚症状:胸痛・息切れ・めまい・動悸・冷汗・強い疲労感
- 心電図変化:ST変化、不整脈の出現
数値だけでなく、「いつもと違う」「表情が変わった」などの違和感も大切なサインです。
② 中止基準・運動強度の“ゲートキーパー”
医師やリハ職が立てた運動処方に沿って実施しますが、実際に止める判断をするのは、その場にいる看護師であることも少なくありません。
例えば、
- 強い胸痛や息切れの出現
- 著明な血圧変動
- SpO₂の低下
- ST変化や重篤な不整脈
こうした兆候があれば、速やかに中止・報告を行います。
大切なのは、「無理をさせない勇気」です🩺
③ 教育・行動変容支援(再発予防)
急性期のうちから、病態理解やセルフケアにつながる関わりを始めます。
- 体重管理の重要性
- 服薬の継続
- 適切な運動習慣
- 禁煙や食事管理
一度に全部伝える必要はありません。その人の理解度に合わせて、少しずつ積み重ねることがポイントです。
④ 不安への心理的サポート
心筋梗塞や心不全を経験した患者さんは、「また発作が起きたらどうしよう」という恐怖を抱えています。
「今はモニターでしっかり見ていますよ」「この範囲なら安全です」と具体的に伝えることで、安心につながります。
心リハは身体だけでなく、心の回復も支えるケアなんですね😊
⑤ 多職種連携・情報共有
心リハ医、PT、薬剤師、栄養士、MSWなどと情報共有を行い、包括的な支援につなげます。
特に看護師は、
- 日常生活での様子
- 不安の言葉
- 家族背景
といった生活に近い情報をチームに伝える役割があります。

安全を守りながら、退院後の生活まで見据えて関わることが専門性なんですよ。
急性期心リハでの看護師の役割
心臓リハビリテーションは多職種で進めるチーム医療ですが、ベッドサイドで最も長く患者さんと関わるのは看護師です。
急性期では、「安全管理」と「再発予防への橋渡し」が大きな役割になります。
「リハスタッフがいるから大丈夫」ではなく、日々の観察・声かけ・記録の積み重ねが、心リハの安全性を支えているんですよ😊
① 運動療法前後・中のモニタリング
急性期心リハで最も重要なのは、リスクの早期察知です。
運動前・運動中・運動後で状態を比較しながら観察します。

- HR(心拍数):安静時からの増加、リズムの乱れ
- BP(血圧):過度な上昇や低下
- SpO₂:低下の有無
- 自覚症状:胸痛・息切れ・めまい・動悸・冷汗・強い疲労感
- 心電図変化:ST変化、不整脈の出現
数値だけでなく、「いつもと違う」「表情が変わった」などの違和感も大切なサインです。
② 中止基準・運動強度の“ゲートキーパー”
医師やリハ職が立てた運動処方に沿って実施しますが、実際に止める判断をするのは、その場にいる看護師であることも少なくありません。
例えば、
- 強い胸痛や息切れの出現
- 著明な血圧変動
- SpO₂の低下
- ST変化や重篤な不整脈
こうした兆候があれば、速やかに中止・報告を行います。
大切なのは、「無理をさせない勇気」です🩺
③ 教育・行動変容支援(再発予防)
急性期のうちから、病態理解やセルフケアにつながる関わりを始めます。
- 体重管理の重要性
- 服薬の継続
- 適切な運動習慣
- 禁煙や食事管理
一度に全部伝える必要はありません。その人の理解度に合わせて、少しずつ積み重ねることがポイントです。
④ 不安への心理的サポート
心筋梗塞や心不全を経験した患者さんは、「また発作が起きたらどうしよう」という恐怖を抱えています。
「今はモニターでしっかり見ていますよ」「この範囲なら安全です」と具体的に伝えることで、安心につながります。
心リハは身体だけでなく、心の回復も支えるケアなんですね😊
⑤ 多職種連携・情報共有
心リハ医、PT、薬剤師、栄養士、MSWなどと情報共有を行い、包括的な支援につなげます。
特に看護師は、
- 日常生活での様子
- 不安の言葉
- 家族背景
といった生活に近い情報をチームに伝える役割があります。

安全を守りながら、退院後の生活まで見据えて関わることが専門性なんですよ。
心リハが怖い…環境が合っていないかも?🩺
「毎回ヒヤヒヤする…」「ちゃんと教えてもらえないまま任されている」
そんな状態が続いているなら、あなたの努力不足ではありません。
心臓リハビリテーションは本来、教育体制とチーム体制が整っている環境で行うものです。
もし今の職場で不安を抱え続けているなら、
心リハに強い病院・循環器に特化した教育体制のある職場を知るだけでも、気持ちは少し楽になりますよ😊
※登録は無料/情報収集だけでもOK
【最重要】心リハ中の観察項目と中止基準
急性期の心臓リハビリテーションでいちばん不安なのが、「どこで止めるか」ですよね。
ここがあいまいなままだと、怖くて動かせない…もしくは無理をさせてしまう…という両極端になりがちです。
だからこそ、症状・バイタル・心電図の3本柱で判断するという軸を持っておきましょう🩺
① まずは「自覚症状」を最優先で見る
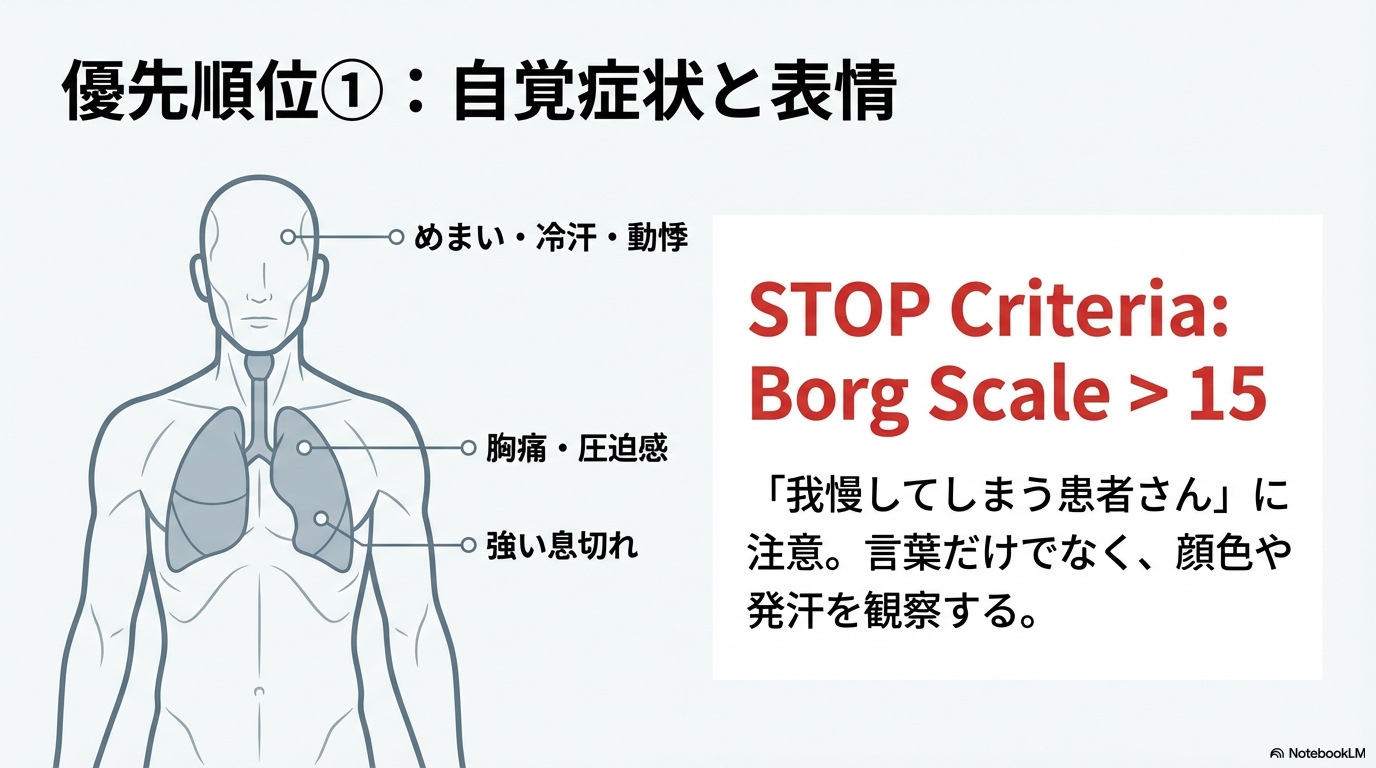
数値よりも先に確認したいのが患者さんの訴えです。
- 胸痛・胸部圧迫感
- 強い息切れ
- めまい・ふらつき
- 動悸の増強
- 冷汗・吐き気
- 強い疲労感(Borg 15以上)
これらが出現した場合は即中止を検討します。
「我慢してしまう患者さん」もいるので、表情・顔色・発汗などの変化も見逃さないことが大切です。
② バイタルサインの中止目安(代表例)

| 項目 | 中止・注意の目安 | ポイント |
|---|---|---|
| 収縮期血圧 | 180〜200mmHg以上 90〜70mmHg以下 運動中に10〜30mmHg以上低下 |
急激な変動は虚血やポンプ失調のサイン |
| 心拍数 | 安静時110〜120/分以上 開始前から30%以上増加 |
「安静HR+20〜30/分」を基本ラインに |
| SpO₂ | 90%以下 | 低下時は中止し状態評価 |
※必ず施設プロトコル・医師指示を優先してください。
③ 心電図で止めるサイン
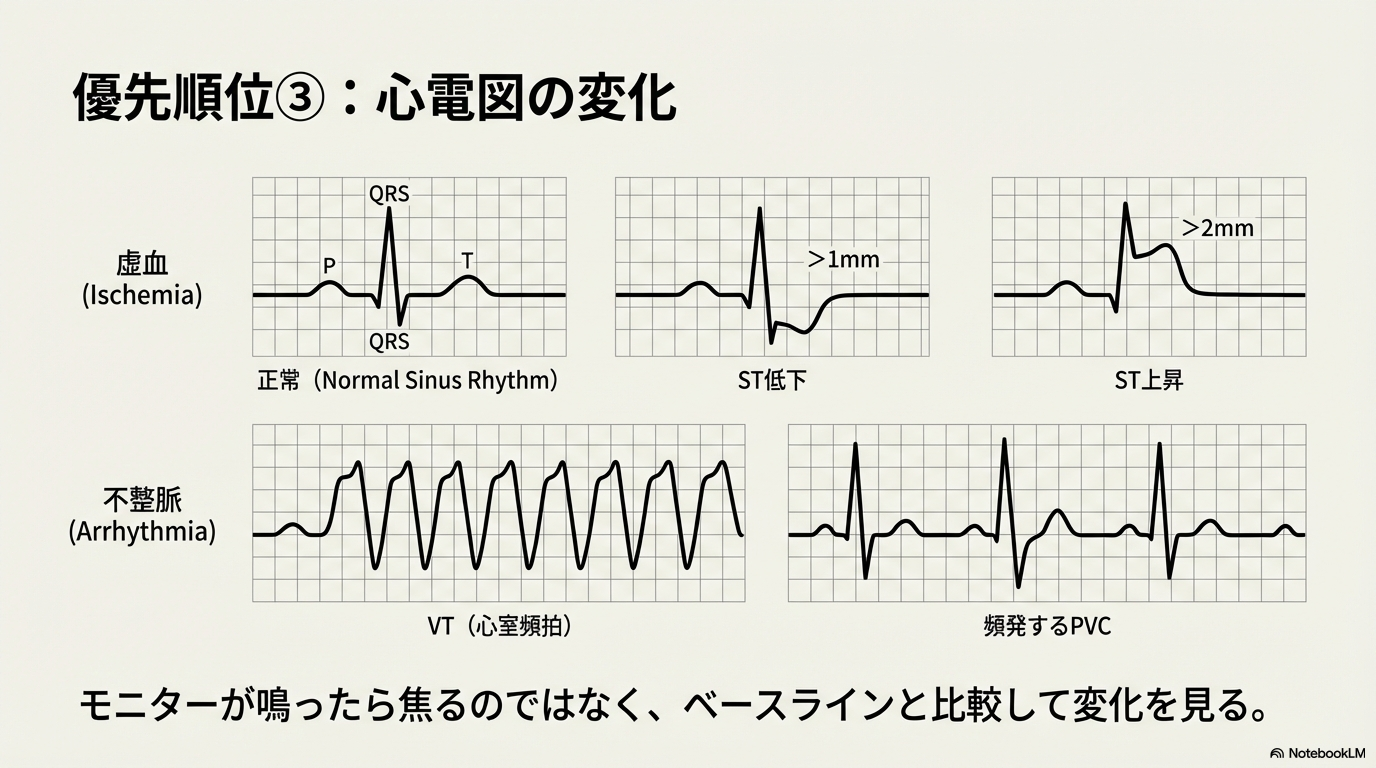
- ST低下 1mm以上
- ST上昇 2mm以上
- 持続性心室頻拍
- 頻発する期外収縮
- 房室ブロックなどの重篤不整脈
「モニターが鳴ったら焦る」ではなく、普段の波形を知っておくことが冷静な判断につながります。
④ 運動強度の目安(急性期)
CPXがないベッドサイドでは、以下が使いやすい目安です。
- 安静HR+20〜30/分以内
- HR 120/分以下
- Borg 11〜13(楽〜ややきつい)
- SpO₂ 90%以上
ポイントは、“やや余裕あり”で止められる範囲で進めることです。

迷ったら“中止方向”に倒す勇気も、安全管理の大切なスキルですよ。
心不全・心筋梗塞患者の急性期リハ看護
同じ「心臓リハ」でも、心不全と心筋梗塞では見るポイントが少し違います。
急性期では、疾患ごとのリスクを理解したうえで段階的に進めることが安全管理のカギになります🩺
① 心不全患者で注意すること
心不全では「動かしていいか」よりも、増悪していないかを常に意識します。
- 体重増加(急激な増加)
- 下腿浮腫・頸静脈怒張
- 起坐呼吸・夜間呼吸困難
- SpO₂低下
- 安静時HRの上昇
これらがある場合は、リハの強度を下げる、あるいは一時中止を検討します。
運動強度は、
- 安静HR+20〜30/分以内
- Borg 11〜13(楽〜ややきつい)
を目安に、無理のない範囲で進めます。
心不全は“揺れやすい疾患”です。
昨日できたことが、今日はきついこともあります。
その日の状態で判断する柔軟さが大切ですね😊
② 心筋梗塞後の段階的離床
急性冠症候群では、循環動態が安定していれば、発症後数日以内から段階的離床を進めます。
- ベッドアップ
- 端坐位
- 立位
- トイレ歩行
- 病棟内歩行(例:200m程度)
ただし、「何日目だから歩ける」という単純な判断ではありません。
梗塞範囲、PCI施行状況、心エコー所見、バイタル、症状などを総合的にみて進めます。
特に注意したいのは、
- 胸痛の再燃
- ST変化
- 不整脈の出現
- 血圧低下
です。少しでも異変があれば中止し、速やかに報告します。
③ 「どこまで歩かせていい?」の考え方
新人さんがいちばん迷うところですよね。
判断の基本は、
- 症状が出ていない
- HRが許容範囲内
- 血圧が安定している
- SpO₂が保たれている
- 心電図変化がない
この5つがそろっているかどうかです。
そして何より、“少し余裕を残して終える”こと。
ギリギリまで頑張らせる必要はありません。
急性期は「安全にできた」を積み重ねる時期です😊

今日も安全にできた、を増やしていきましょう。
退院後を見据えた急性期からの指導
心臓リハビリテーションは、退院してからが本番ともいわれます。
でも実は、その土台づくりは急性期から始まっているんです🩺
急性期での看護師の関わりが、その後の再発予防・再入院予防につながります。

① セルフモニタリングの習慣づけ
退院後も安全に運動を続けてもらうために、まずは「自分の体を知る」ことが大切です。
- 毎日の体重測定(急な増加は心不全増悪のサイン)
- 脈拍の確認
- 息切れや浮腫のチェック
- 疲労感の自己評価(Borgなど)
急性期から「一緒に確認する」習慣を作っておくと、退院後の継続につながります。
② 安全な運動習慣のイメージづけ
患者さんは「どのくらい動いていいのか」が分からないと、不安で動けなくなってしまいます。
急性期の段階で、
- 安静HR+20〜30/分程度が目安
- Borg 11〜13が安全ライン
- SpO₂は90%以上を保つ
といった安全ラインの考え方を伝えておくと、退院後の自己管理がしやすくなります。
③ 生活習慣の調整(再発予防)
心リハは運動だけではありません。
- 服薬の継続
- 減塩を意識した食事
- 禁煙
- 無理のない活動量の調整
これらを少しずつ具体的に伝えていきます。
一度に全部教えようとしなくて大丈夫です😊
急性期では「必要性を理解してもらうこと」が第一歩です。
④ 不安を言葉にしてもらう
「また発作が起きたらどうしよう」「仕事に戻れるのかな」
こうした思いを抱えたまま退院すると、活動量が極端に下がることがあります。
不安を言葉にできる環境をつくることも、急性期看護の大切な役割です。
心リハは、身体機能の回復だけでなく、QOLや心理面の改善にもつながることが示されています。

退院後も続く心リハを、今ここから支えていきましょう。
✅まとめ|この記事で学べる急性期心臓リハ看護
この記事での再重要部位👉
- 急性期心リハの軸は「安全管理+再発予防」
- 症状・バイタル・心電図の3本柱で中止判断する
- “やや余裕あり”で終えるのが急性期の基本
記事のまとめ
急性期の心臓リハビリテーション看護は、単に「動かす」ことが目的ではありません。
安全に運動させながら、再発予防と生活再建につなげることが中心軸です。
そのために看護師は、
- 症状の変化をいち早く拾う
- HR・BP・SpO₂の動きを読む
- 心電図変化を見逃さない
- 迷ったら中止方向に判断する
という役割を担っています。
「急変が怖い」と感じるのは、それだけ責任を理解している証拠です。
でも大丈夫。
基準を知り、毎回「開始前→実施中→終了後」で状態を比べる習慣をつけていけば、少しずつ“安全ライン”が見えてきます😊
急性期は、患者さんにとっても看護師にとってもスタート地点。
今日も安全にできた、を一つずつ積み重ねていきましょう🩺✨
- 日本循環器学会/心不全診療ガイドライン2025
- 日本循環器学会/心臓リハビリテーション関連(JCS2012 NoHara)
- 日本心臓リハビリテーション学会/急性冠症候群(ACS)関連資料
- 日本心臓リハビリテーション学会/FAQ(心臓リハの目的など)
- 厚生労働省/身体活動量(METs)資料
- 日本循環器学会/心不全関連(JCS2021 Makita)
- 日本リハビリテーション医学会/リスク管理関連資料(ドラフト)






