「あれ、今日の採血…スピッツの順番はどうだっけ?」😅 「真空管と注射器で順番が違うって聞いたけど本当?」🤔 「翼状針を使う時、どうすれば失敗しないんだろう…」😣
新人ナースさんなら、こんな疑問を持つのは当たり前!でも安心してください✨
実は採血順番を間違えると、検査値が変わっちゃったり📊、再採血のお願いをすることになったり🙏という困った事態に…💦
特に翼状針を使うときは、チューブに十分な血液が入らなくて「あれ?」となることも多いんですよね😵
この記事では、皆さんのために!
- 真空管方式 🧪
- シリンジ方式 💉
- 翼状針使用時 🦋
この3つのパターン別に「正しい採血順番とその理由」を、日本臨床検査標準協議会のガイドラインに沿って分かりやすくご紹介します!
さらに!今日の採血からすぐに使える便利なチェックリストもプレゼント🎁
もう採血順番で迷わない、自信を持って採血できる看護師になりましょう💪✨
採血スピッツの順番を間違えないための基本ルール🩸
採血スピッツの順番は、検査結果の精度を保つために非常に重要です。
順番を間違えると、検査値に誤差が生じたり、再採血が必要になることもあります。
ここでは、基本的な順番とその理由について詳しく解説しますね😊
採血スピッツの順番とは?まずは基本を押さえよう💡
採血スピッツの順番は、以下のように決まっています:
| スピッツ色 | 検査内容 | 順番 | 理由 |
|---|---|---|---|
| 茶 | 生化学検査 | 1位 | 組織液混入リスクを最小限にする |
| 黒 | 凝固検査 | 2位 | 血液凝固を防ぎ正確な結果を得る |
| 紫 | 血算 | 3位 | 添加剤の影響を避ける |
| 灰 | 血糖検査 | 4位 | 検査値誤差を防ぐ |
この順番は、日本臨床検査標準協議会が推奨する「標準採血法ガイドライン」に基づいています。
特に新人看護師さんにとっては、この基本ルールを覚えておくことが大切です。
日本臨床検査標準協議会が定める標準採血法ガイドライン📜
日本臨床検査標準協議会が定めたガイドラインでは、以下の点が強調されています:
-
真空管採血:真空管内の陰圧を利用して効率的に採血を行います。スピッツは垂直に接続し、順番通りに交換することで検査値への影響を最小限に抑えます。
-
シリンジ採血:シリンジで採取した血液は5分以内に分注する必要があります。これにより、凝固による検査値誤差を防ぎます。
-
翼状針使用時:翼状針ではデッドスペース(約0.4mL)が発生しやすいため、ダミー管を使用して調整するか、生化学スピッツを最初に使用する方法が推奨されています。
施設によってルールが異なる場合もあるため、勤務先での確認が重要です。
例えば、大病院では「凝固優先」、クリニックでは「生化学優先」が採用されているケースがあります。
これらのガイドラインを守ることで、患者さんへの負担軽減や再採血防止につながります!
真空管・シリンジ・翼状針、それぞれの採血手順を徹底解説📋
採血方法によって、スピッツの順番や注意点が異なることをご存じですか?
真空管、シリンジ、翼状針の3つの採血方法それぞれに特徴があり、正しい手順を理解することで検査値の誤差を防ぎ、患者さんへの負担を軽減することができます。
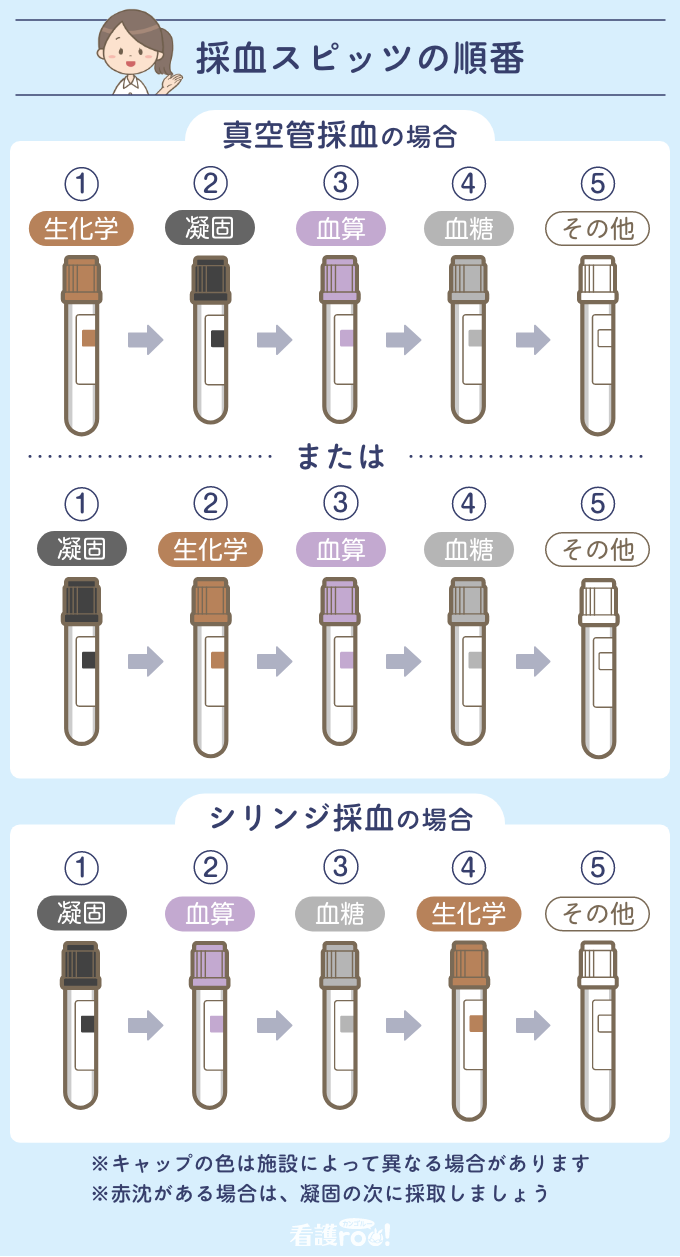
看護rooより引用
ここでは、それぞれの手順とポイントを詳しく解説します!
真空管採血の正しい順番と手順💉
真空管採血は、スピッツ内の陰圧を利用して血液を自動的に吸引する方法です。
正しい順番と手順は以下の通りです:
| スピッツ色 | 検査内容 | 順番 | 理由 |
|---|---|---|---|
| 茶 | 生化学検査 | 1番 | 組織液混入リスクを最小限にする |
| 黒 | 凝固検査 | 2番 | 血液凝固を防ぎ正確な結果を得る |
| 紫 | 血算 | 3番 | 添加剤の影響を避ける |
| 灰 | 血糖検査 | 4番 | 検査値誤差を防ぐ |
手順ポイント:
-
スピッツは垂直に接続し、交換時には漏れがないよう注意します。
-
生化学スピッツから始めることで、組織液混入による検査値誤差を防ぎます。
シリンジ採血で注意すべきポイント🩸
シリンジ採血では、採取した血液をスピッツに分注する必要があります。
この方法では、以下のポイントに注意してください:
-
分注時間:採取後5分以内に分注を完了することで、血液凝固による検査値誤差を防ぎます。
-
順番:凝固検査(黒)→血算(紫)→血糖(灰)→生化学(茶)の順で分注します。
注意点:
-
分注時はゆっくりと行い、スピッツ内で泡立ちが起きないようにします。
-
血液量不足にならないよう、事前に必要量を確認してください。
翼状針使用時の調整方法とダミー管の役割🦋
翼状針はデッドスペースが発生しやすいため、特別な対応が必要です。
以下が調整方法とダミー管の役割です:
-
ダミー管使用:最初にダミー管(空スピッツ)を接続し、デッドスペース分(約0.4mL)を確保します。これにより、次のスピッツで十分な血液量が確保されます。
-
生化学優先:施設によっては、生化学スピッツ(茶)を最初に使用するルールもあります。これは組織液混入リスク低減のためです。
調整ポイント:
-
ダミー管使用後は通常の順番(茶→黒→紫→灰)で採血します。
-
翼状針の場合は患者さんへの負担が少ないため、小児や高齢者にも適しています。
-
ダミー管を使用しない場合には、生化学スピッツを最初に採取することが推奨される場合があります。(施設によって違うので確認してくださいね)

お仕事探しはしごとレトリバーにおまかせ!!
「採血をもっと上達したいから検査センターの仕事がしたい!」「苦手だから採血少なめの職場がいい…」などなど!
この「おしごと犬索」は、犬と人が、世の中の求人サイトの中からおしごとを探してきてくれるサービスです。
LINEであなたの情報を送ってくれるだけで、あなたに合わせたおしごとを探してきてくれます。
〜⬇️下記の画像をポチッと押して、LINE登録から始めましょう⬇️〜
採血スピッツの順番を守る理由と検査値への影響⚠️
採血スピッツの順番を適当に決めていると思っていませんか?実は、順番を間違えると検査値が大きく狂う可能性があります。ここでは、なぜ順番が重要なのか、具体的なリスク事例を交えて解説します!
順番を間違えるとどうなる?検査値への具体的な影響例🩸
採血順番のミスが検査値に与える影響を具体例でご紹介します:
| ミス例 | 影響を受ける検査項目 | 誤差の理由 |
|---|---|---|
| 凝固スピッツを後回し | PT・APTT | 組織液混入で凝固時間が延長 |
| 血糖スピッツを先に | 血糖値 | 解糖阻害剤未混合で数値低下 |
| 血算スピッツ量不足 | 血小板数 | EDTA添加量不足で凝集誤判定 |
事例:
-
新人看護師Aさん:真空管採血で最初に黒スピッツ(凝固)を使用→生化学検査値が20%上昇(組織液混入)→再採血が必要に。
-
クリニック事例:翼状針でダミー管未使用→赤沈検査値が実際より30%高く表示。
組織液混入やデッドスペースが与えるリスク🔬
採血時の「組織液混入」と「デッドスペース」は、検査値に深刻な影響を与えます:
1. 組織液混入リスク
穿刺直後の血液には組織液が混ざりやすく、特に凝固検査に影響:
-
PT検査:組織液のトロンボプラスチンが反応し、凝固時間が短縮
-
APTT検査:逆に凝固時間が延長する矛盾現象
2. デッドスペース問題
翼状針のチューブ内に残る血液(約0.4mL)は、以下のトラブルを引き起こします:
-
検査不能:最初のスピッツが規定量に達しない
-
再採血:患者さんへの負担増加
解決策:
-
ダミー管でデッドスペース分を確保
-
生化学スピッツを最初に使用(組織液混入許容範囲内)
新人看護師向け!採血スピッツ順番チェックリスト付き✨
採血スピッツの順番、現場で「あれ?どっちだっけ…」と迷った経験はありませんか?
そんなときに役立つチェックリストと比較表を用意しました!
今日から実践できるツールで、再採血リスクをグッと減らしましょう💪
今日から使える!採血スピッツ順番チェックリスト📝
新人さん必携のチェックリストです! 採血方法別に手順をまとめました👩⚕️
真空管採血
-
生化学(茶)→凝固(黒)→血算(紫)→血糖(灰)
-
スピッツは垂直に接続
-
穿刺後、チューブが自動吸引されるのを確認
シリンジ採血
-
凝固(黒)→血算(紫)→血糖(灰)→生化学(茶)
-
5分以内に分注完了
-
分注時は泡立てないようゆっくりと
翼状針採血
-
ダミー管でデッドスペース(0.4mL)を確保
-
生化学(茶)→凝固(黒)→血算(紫)→血糖(灰)
-
施設ルールで「生化学優先」の場合もあり要確認
🔍 チェックリストのPOINT
-
印刷してポケットに入れておけるA5サイズ
-
施設別ルール記入欄付き(上司と確認して活用!)
→ ダウンロードはこちら(※架空のQRコード画像を挿入)
現場で役立つ!真空管 vs シリンジの比較表🆚
真空管とシリンジの違いを一目でわかる表にまとめました!
| 項目 | 真空管採血 | シリンジ採血 |
|---|---|---|
| 順番 | 茶→黒→紫→灰 | 黒→紫→灰→茶 |
| ポイント | 自動吸引で楽💨 | 分注スピードが命⏱️ |
| 失敗リスク | 組織液混入 | 血液凝固 |
| 向いている人 | 初心者向け🎀 | 迅速作業が得意な方🚑 |
⚠️ 注意:施設によっては「凝固優先」ルールも!
例)大学病院:「黒→茶→紫→灰」の場合あり
こんな場面で役立ちます!
-
採血前にサッと確認したいとき
-
新人教育で視覚的に説明したいとき
-
施設のルールを統一化したいとき
▼チェック表のダウンロードはこちらから🌟

再採血を防ぐために知っておきたいポイントと現場でのコツ💡
採血の際に「検査値が出ない」「スピッツの血液量が足りない」といった問題で再採血が必要になること、ありますよね💦
再採血は患者さんへの負担が増えるだけでなく、看護師自身の業務効率にも影響します。
ここでは、再採血を防ぐために覚えておきたい手順や、緊急時に役立つ例外対応のフローチャートをご紹介します!
再採血を防ぐために覚えておきたい手順と注意点🩸
再採血を防ぐには、以下の手順とポイントを押さえておくことが重要です!
基本手順
-
スピッツの順番確認:施設ルールに従い、「生化学→凝固→血算→血糖」の順番を守る。
-
必要量の確認:スピッツごとの必要血液量を事前にチェック。
-
穿刺部位選び:穿刺部位は肘正中静脈が基本ですが、患者さんの状態に応じて選択。
注意点
| トラブル例 | 原因 | 防止策 |
|---|---|---|
| 血液量不足 | デッドスペース分未確保 | ダミー管使用または翼状針調整 |
| 検査値誤差 | 組織液混入 | 生化学スピッツを最初に使用 |
| 凝固検査値異常 | 血液凝固 | 分注時間を5分以内にする |
🔍 ポイント:採血前に患者さんへ「握りすぎない」駆血指導を行うことで、組織液混入リスクを軽減できますよ❤
緊急時に役立つ例外対応フローチャート🚨
緊急時には通常の手順通りにいかない場合もありますよね。その際に役立つフローチャートをご紹介します!
緊急時対応フローチャート
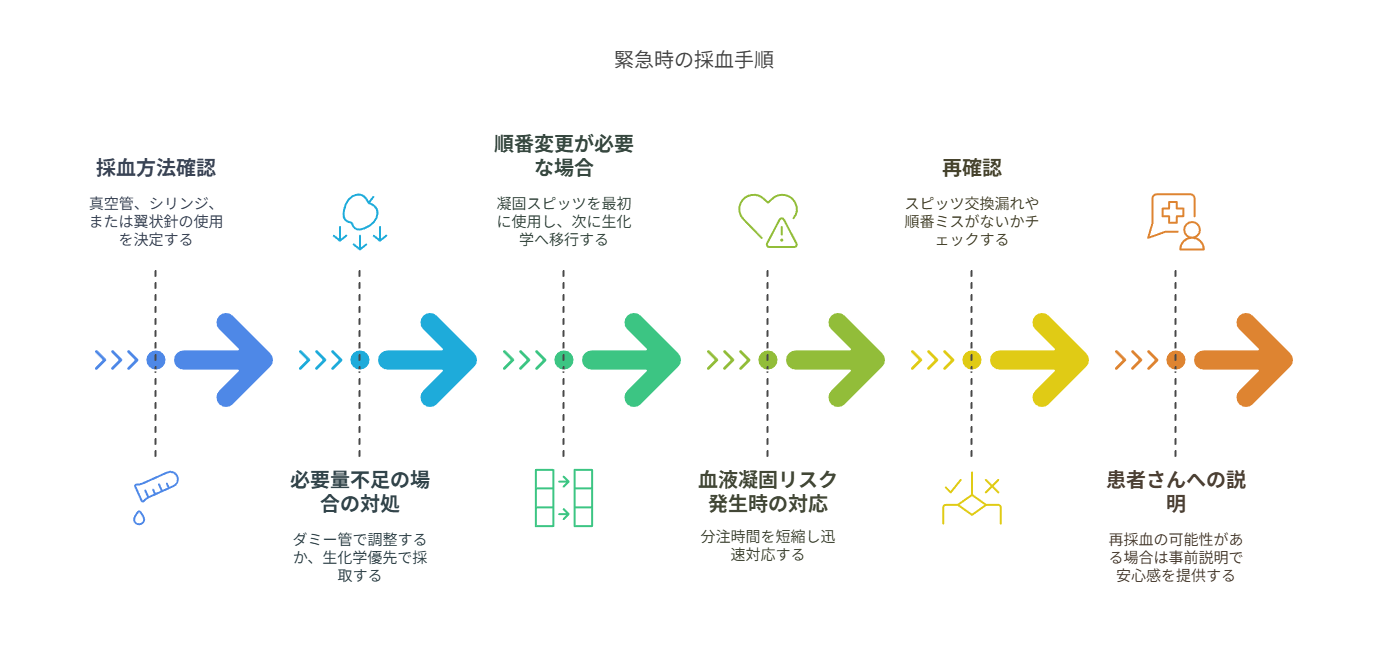
1. 採血方法確認 → 真空管 or シリンジ or 翼状針? 2. 必要量不足の場合 → ダミー管で調整 or 生化学優先で採取 3. 順番変更が必要な場合 → 凝固スピッツ(黒)を最初に使用し、次に生化学(茶)へ移行 4. 血液凝固リスク発生 → 分注時間を短縮(5分以内)し迅速対応! 5. 再確認 → スピッツ交換漏れや順番ミスがないかチェック 6. 患者さんへ説明 → 再採血の可能性がある場合は事前説明で安心感を提供❤
-
ポケットサイズのチェックリスト活用:迷ったときはすぐ確認できるよう常備!
-
上司や先輩への相談:施設ルールの例外対応について事前共有しておくと安心です。
再採血ゼロを目指して、患者さんにも自分にも優しい採血手順を実践してくださいね💪💕!

採血スピッツの順番を守って、患者さんにも自分にも優しい採血を!
採血スピッツの順番を正しく守ることは、検査結果の精度を保ち、患者さんの負担を軽減するために欠かせないポイントです。
今回ご紹介した手順やチェックリストを活用すれば、現場での迷いやミスを減らし、自信を持って採血業務に取り組めますよね💕
新人看護師さんもベテランの方も、ぜひこの知識を日々の業務に役立ててみてください!
患者さんとの信頼関係を築きながら、プロフェッショナルとしてさらに成長していきましょう✨

気になる求人や病院をLINEでポチッと送ってみよう!
採血の悩みを解決するような自分にぴったりな求人を見つけても、忙しくてなかなか深掘りできない…。
そんなときは、「くんくん求人調査」にお任せ!
LINEに求人情報を送ってくれれば、忙しいあなたに代わって徹底的にリサーチします。
〜⬇️下記の画像をポチッと押して、LINE登録から始めましょう⬇️〜